Гипергликемия при остром панкреатите
Панкреатогенный сахарный диабет — эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы. Лечение включает диету с пониженным содержанием жиров и «быстрых» углеводов, назначение ферментных и сахароснижающих препаратов, отказ от алкоголя и табакокурения. После проведения радикальных операций назначают заместительную инсулинотерапию.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) — вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
Панкреатогенный сахарный диабет
Причины панкреатогенного сахарного диабета
Заболевание развивается при нарушении эндокринной и экзокринной функции ПЖ. Выделяют следующие причины повреждения островкового аппарата железы:
- Хроническое воспаление ПЖ. Частые обострения панкреатита увеличивают риск развития диабета. Хроническое воспаление вызывает постепенное разрушение и склерозирование островков Лангерганса.
- Операции на поджелудочной железе. Частота послеоперационного диабета варьирует от 10% до 50% в зависимости от объема операции. Чаще всего болезнь развивается после проведения тотальной панкреатэктомии, панкреатодуоденальной резекции, продольной панкреатоеюностомии, резекции хвостовой части ПЖ.
- Прочие заболевания ПЖ. Рак поджелудочный железы, панкреонекроз вызывают нарушение эндокринной функции с формированием стойкой гипергликемии.
Существуют факторы риска, провоцирующие возникновение панкреатогенного диабета у пациентов с дисфункцией поджелудочной железы. К ним относятся:
- Злоупотребление алкоголем. Систематическое употребление спиртных напитков в несколько раз повышает риск возникновения панкреатита алкогольного генеза с формированием транзиторной или стойкой гипергликемии.
- Нарушение питания. Излишнее употребление пищи, богатой жирами, легкоусвояемыми углеводами способствует развитию ожирения, гиперлипидемии и нарушения толерантности к глюкозе (предиабета).
- Длительный прием медикаментов (кортикостероидов) часто сопровождается возникновением гипергликемии.
Патогенез
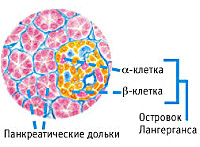
Эндокринная функция ПЖ заключается в выделении в кровь инсулина и глюкагона. Гормоны продуцируются островками Лангерганса, расположенными в хвосте железы. Длительные внешние воздействия (алкоголь, медикаменты), частые приступы обострения панкреатита, оперативное вмешательство на железе приводит к нарушению инсулярной функции. Прогрессирование хронического воспаления железы вызывает деструкцию и склероз островкового аппарата. В период обострения воспаления формируется отек ПЖ, возрастает содержание трипсина в крови, который оказывает ингибирующее действие на секрецию инсулина. В результате повреждения эндокринного аппарата железы возникает вначале преходящая, а затем и стойкая гипергликемия, формируется сахарный диабет.
Симптомы панкреатогенного сахарного диабета
Патология чаще возникает у лиц худощавого или нормального телосложения с повышенной возбудимостью нервной системы. Поражение ПЖ сопровождается диспепсическими явлениями (диарея, тошнота, изжога, метеоризм). Болезненные ощущения при обострении воспаления железы локализуются в зоне эпигастрия и имеют различную интенсивность. Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Лечение панкреатогенного сахарного диабета
Для наилучшего результата необходимо проводить совместное лечение хронического панкреатита и сахарного диабета. Требуется навсегда отказаться от употребления алкогольных напитков и табакокурения, скорректировать питание и образ жизни. Комплексная терапия имеет следующие направления:
- Диета. Режим питания при панкреатогенном диабете включает коррекцию белковой недостаточности, гиповитаминоза, электролитных нарушений. Пациентам рекомендовано ограничить потребление «быстрых» углеводов (сдобные изделия, хлеб, конфеты, пирожные), жареной, острой и жирной пищи. Основной рацион составляют белки (нежирные сорта мяса и рыбы), сложные углеводы (крупы), овощи. Пищу необходимо принимать небольшими порциями 5-6 раз в день. Рекомендовано исключить свежие яблоки, бобовые, наваристые мясные бульоны, соусы и майонез.
- Возмещение ферментной недостаточности ПЖ. Применяются медикаменты, содержащие в разном соотношении ферменты амилазу, протеазу, липазу. Препараты помогают наладить процесс пищеварения, устранить белково-энергетическую недостаточность.
- Прием сахароснижающих препаратов. Для нормализации углеводного обмена хороший результат дает назначение препаратов на основе сульфанилмочевины.
- Послеоперационная заместительная терапия. После хирургических вмешательств на ПЖ с полной или частичной резекцией хвоста железы показано дробное назначение инсулина не более 30 ЕД в сутки. Рекомендованный уровень глюкозы крови — не ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации гликемии следует переходить на назначение пероральных сахароснижающих препаратов.
- Аутотрансплантация островковых клеток. Осуществляется в специализированных эндокринологических медцентрах. После успешной трансплантации пациентам выполняется панкреатотомия или резекция поджелудочной железы.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Источник
Сахарный диабет, по различным данным, развивается у 10-90% больных хроническим панкреатитом, причем в половине случаев – инсулинозависимый сахарный диабет. При остром панкреатите преходящая гипергликемия развивается приблизительно в половине случаев, а устойчивая гипергликемия после перенесенного острого панкреатита сохраняется с частотой до 15%. По мере разрешения панкреатической атаки уровень глюкозы в крови чаще нормализуется.
Патогенез. Патогенез панкреатогенного сахарного диабета объясняют развивающейся по мере прогрессирования хронического панкреатита деструкцией и склерозом инкреторного аппарата. Однако не исключено аутоиммунное воздействие на островковые клетки. Определенное значение в патогенезе сахарного диабета при хроническом панкреатите играет конституционально обусловленная тканевая резистентность, которая значительно чаще встречается у лиц с ожирением и гиперлипидемией. Ожирение отягощает течение хронического панкреатита и его прогноз. Показано, что с увеличением степени ожирения увеличивается риск развития осложнений хронического панкреатита, в том числе эндокринной недостаточности поджелудочной железы. Кроме того, у больных с острым панкреатитом на фоне ожирения чаще развивается гипергликемия. При обострении хронического панкреатита развитие преходящей гипергликемии связано с отеком поджелудочной железы и ингибирующим влиянием трипсина (содержание которого в крови при остром панкреатите и обострении хроническом панкреатите повышается) на продукцию инсулина.
Клиника. Нарушение толерантности к углеводам, как правило, развивается уже на ранней стадии хронического панкреатита. Сахарный диабет может также формироваться в начале клинической манифестации хронического панкреатита, но все же чаще устойчивое нарушение углеводного обмена возникает в среднем через 5 лет после начала основного заболевания.
Эндокринные нарушения при хроническом панкреатите клинически проявляются в виде двух вариантов: гиперинсулинизма (гипогликемии) и панкреатогенного сахарного диабета. Гиперинсулинизм протекает с типичными приступами, которые сопровождаются чувством голода, холодным потом, слабостью, возбуждением, дрожью во всем теле. У трети больных эпизоды гипогликемии сопровождаются судорогами, потерей сознания. При хронической гипогликемии или при частых приступах ухудшается память, возникает дезориентация, возможны психические нарушения.
Сахарный диабет при хроническом панкреатите имеет ряд клинико-патогенетических особенностей: (1) пациенты чаще нормального или худощавого телосложения, нередко обладают холерическим темпераментом; (2) нет связи с ожирением, инсулинорезистентностью, семейной предрасположенностью; (3) хорошая переносимость гипергликемии до 11,5 ммоль/л; (4) отсутствие манифестации или поздняя манифестация, что объясняют легким течением сахарного диабета, а также низкой потребностью в эндогенном инсулине в связи со снижением общего калоража пищи, мальабсорбцией при внешнесекреторной панкреатической недостаточности; (5) появление симптомов сахарного диабета обычно через несколько лет после появления болевых приступов в животе; (6) склонность к гипогликемическим состояниям; (7) частые инфекции и кожные заболевания; (8) более редкое и позднее, чем при «обычном» сахарном диабете, развитие микроангиопатий, кетоацидоза, гиперосмолярных состояний; (9) хорошо поддается лечению диетой, физической нагрузкой, препаратами сульфонилмочевины (бигуаниды и акарбоза неэффективны); (10) потребность в лечении инсулином невысока.
Диагностика панкреатогенного сахарного диабета проводится стандартными диагностическими тестами.
Лечение. Рекомендована соответствующая диета (углеводы – 50-60%; протеины — 20%; жиры — 20-30%). Должно быть уделено внимание коррекции белково-энергетической недостаточности и дефицита веса, лечению гиповитаминозов и электролитных нарушений. Необходимо компенсировать экзокринную недостаточность поджелудочной железы. С этой целью, а также с целью устранения белково-энергетической недостаточности следует назначать ферментные препараты (заместительную терапию ферментными препаратами считают адъювантным методом лечения панкреатогенного сахарного диабета). Также не менее важным является ослабление боли с помощью тех же ферментных препаратов (например, Креон) или преимущественно ненаркотическими анальгетиками.
Если показано оперативное вмешательство, то следует избегать дистальной панкреатомии. При необходимости назначают дробные дозы простого инсулина, его доза обычно не превышает 30 ЕД и зависит от уровня гликемии, характера питания, физической активности больного, количества потребляемых углеводов. Не следует снижать уровень глюкозы крови ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации показателей углеводного обмена следует перевести пациента на пероральные сахароснижающие препараты. В специализированных центрах проводят аутотрансплантацию островков Лангерганса с последующей резекцией поджелудочной железы или панкреатотомией.
Источник

Как показывает статистика, панкреатогенный сахарный диабет развивается у 30% больных, страдающих от хронического воспаления поджелудочной железы. Лечение данного заболевания довольно-таки сложное. Шансы на полное выздоровление небольшие.
Что это такое?
Чтобы понять, что такое панкреатогенный сахарный диабет и как он развивается, необходимо несколько слов сказать о функциональности поджелудочной железы. Этот орган состоит из экзокринных клеток, которые занимаются продуцированием особого секрета, необходимого для переваривания пищи. Между этими клетками находятся островки Лангерганса, в «обязанности» которых входит выработка инсулина и глюкагона. Состоят они из эндокринных клеток.
Так как экзокринные и эндокринные клетки располагаются очень близко друг к другу, при возникновении воспалительных процессов в одиной из них поражаются и другие. То есть кроме того, что нарушается выработка ферментного сока, происходит сбой в выработке гормонов, необходимых для полноценного расщепления глюкозы и ее трансформации в энергию. И именно по этой причине панкреатит и сахарный диабет довольно часто развиваются одновременно.
Следует отметить, что развитие данного диабета относят к совершенно другим разновидностям этого заболевания и называют его сахарный диабет 3 типа. Проявляется он немного иначе, чем СД1 или СД2 и требует особого подхода к лечению.
Причины
Как уже было сказано выше, основной причиной развития диабета третьего типа являются воспалительные процессы, происходящие в клетках поджелудочной железы. Но не только острый или хронический панкреатит может спровоцировать возникновение данного заболевания. Существуют и другие патологии поджелудочной, которые могут привести к появлению панкреатогенного диабета у человека. Ими являются:
- панкреонекроз, характеризующийся сбоем работы поджелудочной железы, при котором она начинает переваривать собственные клетки, провоцируя их гибель;
- онкологические заболевания поджелудочной, при которых клетки органа повреждаются, перестают нормально функционировать и постепенно отмирают;
- травмы, полученные при ударе или хирургических вмешательствах, при которых была нарушена целостность поджелудочной, за чем последовало развитие воспалительных процессов;
- частичная резекция поджелудочной, например, при обнаружении опухоли или другого заболевания, при котором удаление части органа является единственным эффективным методом спасения человека;
- муковисцедоз, представляющей собой наследственное заболевание, при котором поражаются железы внешней секреции;
- гемохроматоз, которой характеризуется нарушением обмена железосодержащих пигментов в организме, что влечет за собой сбой в работе многих органов, в том числе и поджелудочной железы;
- пакреатопатия, характеризующаяся гиперфукнциональностью поджелудочной железы.
 Важно постоянно отслеживать уровень сахара в крови, так как именно его отклонения от нормы могут являться первыми сигналами, указывающими на нарушение функций поджелудочной железы
Важно постоянно отслеживать уровень сахара в крови, так как именно его отклонения от нормы могут являться первыми сигналами, указывающими на нарушение функций поджелудочной железы
Подводя итоги, следует отметить, что развитие панкреатогенного сахарного диабета так или иначе имеет связь с нарушением работы поджелудочной железы. Поэтому при наличии подобных заболеваний больным рекомендуется регулярно обследоваться в поликлиниках, чтобы своевременно выявить возникновение осложнений и начать их лечение.
Следует отметить, что такие заболевания, как панкреатит и диабет, чаще всего развиваются одновременно у тех людей, у которых наблюдается избыточная масса тела и гиперлипидемия. И если с лишним весом все понятно, то с гиперлипидемией не совсем, так как многие даже и не знают, что это за заболевание. А представляет оно собой состояние, при котором в крови начинают скапливаться вредные вещества, а именно липиды, среди которых находятся холестерин, жиры и триглицериды.
Особенность гиперлипидемии в том, что развивается она в основном у людей, страдающих от ожирения, сахарного диабета или холестериновой болезни. Протекает практически бессимптомно. Если же и появляются какие-либо признаки гиперлипидемии, то они, как правило, имеют вялый характер, и люди просто не обращают на них своего внимания. Поэтому узнают они о наличии у себя данной проблемы только при обследовании на предмет совершенно иных патологий.
Важно! Скопление в крови липидов провоцирует нарушение кровообращения. Клетки поджелудочной железы начинают получать намного меньше питательных веществ, и в случае их повреждения (это может происходить, например, при приеме каких-либо препаратов) процесс регенерации замедляется, на фоне чего возникает воспаление, провоцирующее развитие панкреатогенного сахарного диабета.
Как утверждают многие медики, люди, страдающие от ожирения и не предпринимающие никаких мер по устранению проблемы, подвергают свой организм высоким рискам. Ведь при наличии избыточной массы тела риски развития хронического воспаления поджелудочной железы возрастают в несколько раз. При этом увеличивается вероятность возникновения эндокринной недостаточности, что также влечет за собой появление данного заболевания.
 Ожирение становится причиной не только развития панкреатогенного сахарного диабета, но и появления других проблем со здоровьем
Ожирение становится причиной не только развития панкреатогенного сахарного диабета, но и появления других проблем со здоровьем
Кроме того, у пациентов с острым течением панкреатита на фоне ожирения достаточно часто развивается гипергликемия, которая характеризуется резким повышением уровня сахара в крови. В большинстве случаев она заканчивается наступлением гипергликемического криза.
Возникновение гипергликемии в основном связывают с такими явлениями:
- сильной отечностью поджелудочной железы, возникающей в результате воспалительных процессов;
- ингибирующим воздействием трипсина на синтез инсулина, уровень которого на фоне острых воспалений увеличивается в несколько раз.
Особенности протекания панкреатогенного сахарного диабета
Панкреатогенный сахарный диабет имеет свои особенности развития. Как правило, люди, страдающие от этого заболевания, имеют худощавое телосложение и являются холериками. В отличие от СД1 и СД2, при диабете 3 типа повышение сахара в крови переносится больными нормально. Причем чувствовать себя они могут хорошо даже в тех случаях, когда уровень сахара в крови повышается до таких отметок, как 10-11 ммоль/л. При обычном диабете такое повышение глюкозы приводит к резкому ухудшению самочувствия, а в данном случае никаких симптомов не отмечается.
При этом в развитии этого заболевания наследственная предрасположенность не имеет никакого значения. Возникать оно может и у тех людей, в чьих семьях его никогда не наблюдалось. При этом панкреатогенный сахарный диабет не имеет инсулинорезистентности и не характеризуется острым течением. Но люди, которые страдают от него, так же как и больные СД1 и СД2, сильно подвержены частым инфекциям и кожным заболеваниям. При его течении раны и ссадины на теле заживают очень долго и риски их нагноения с последующим развитием гангрены тоже имеются.
Развивается панкреатогенный диабет практически бессимптомно. Первые признаки его возникновения появляются только спустя несколько лет систематически повторяющихся болевых приступов в животе.
 Боль в животе может являться единственным признаком развития панкреатогенного диабета
Боль в животе может являться единственным признаком развития панкреатогенного диабета
Его отличительная черта в том, что он имеет склонность к падению сахара в крови и реже дает осложнения. Более того, в отличие от СД1 и СД2, он хорошо поддается лечению и не требует постоянного применения инсулиносодержащих препаратов. В качестве его лечения используют умеренные физические нагрузки, диету, отказ от вредных привычек и прием препаратов, относящихся к группам сульвонилмочевины и глинидам.
Симптомы
Как уже говорилось выше, панкреатогенный сахарный диабет может развиваться бессимптомно на протяжении долгих лет. И единственное, что может беспокоить больных, это периодические боли в животе и повышение уровня сахара в крови.
Однако если это заболевание сопровождается гиперинсулинизмом (это состояние часто возникает при хроническом воспалении поджелудочной и эндокринных нарушениях), то общая клиническая картина может дополняться такими симптомами:
- постоянное чувство голода;
- снижение мышечного тонуса;
- слабость;
- приступы холодного пота;
- дрожь;
- чрезмерная эмоциональная возбужденность.
Нередко гиперинсулинизм в сочетании с панкреатогенным сахарным диабетом провоцирует появление судорог и обморочных состояний. Кроме того, при этом заболевании нарушается проницаемость сосудистых стенок и повышается их хрупкость, что приводит к появлению отеков и синяков, появляющихся на теле без причины.
При этом любые порезы и раны долго заживают. Они гниют, образуя язвы, которые следует незамедлительно лечить, так как при отсутствии лечебных мероприятий риски возникновения гангрены очень высоки.
Лечение
Главным аспектом в лечении панкреатогенного сахарного диабета является соблюдение диеты. Больному необходимо более внимательно подходить к выбору продуктов питания. При этом очень важно уделить особое внимание корректировке белоково-энергетической недостаточности, а также предотвратить дальнейшее снижение веса, так как это может привести к истощению.

Примерный список разрешенных и запрещенных продуктов при панкреатогенном диабете
Помимо этого, требуется осуществлять прием препаратов, обеспечивающих восстановление электролита в организме и пополняющие резервы витаминов и минералов, чтобы избежать появления гиповитаминоза, от которого страдают абсолютно все внутренние органы и системы человека, в том числе и поджелудочная железа.
Немаловажным в лечении этого заболевания является компенсация экзокринной нехватки поджелудочной. С этой целью принимаются специальные препараты, улучшающие ферментацию органа и повышающие его регенерационные свойства.
При наличии сильных болевых ощущений в животе применяются анальгетики. Очень важно, чтобы они относились к средствам ненаркотического происхождения. Это позволит избежать появления зависимости и других проблем со здоровьем.
В некоторых случаях для лечения панкреатогенного сахарного диабета прибегают к хирургическим вмешательствам. Иногда они являются единственным методом лечения болезни. Если не сделать операцию, то имеются высокие риски возникновения пакреатомии. Если она все-таки появилась, то может возникнуть необходимость в применении простого инсулина. Применяется он в количестве не более 30 единиц. А его точная дозировка для больного рассчитывается индивидуально с учетом некоторых факторов:
- уровня сахара в крови у больного (отслеживается на протяжении недели в стационарных условиях или дома при помощи глюкометра, все результаты записываются в дневник);
- качества и характера питания пациента (здесь учитывается количество приемов пищи, энергетическая ценность употребляемых продуктов, количество жиров, углеводов и белков в рационе);
- уровня физической активности.
И здесь очень важно правильно использовать инсулиносодержащие препараты. Если уровень сахара в крови находится в пределах 4-4,5 ммоль/л, то применять их ни в коем случае нельзя. Так как эти средства способствуют снижению уровня глюкозы и могут спровоцировать наступление гипогликемии или, еще хуже, гипогликемического криза, при котором человек может впасть в кому или умереть.
После того как врачам удастся нормализовать углеводный обмен и работу поджелудочной железы, применяется терапия, направленная непосредственно на стабилизацию уровня сахара в крови. Какие именно препараты с этой целью будут применяться, решает только врач с учетом вышеописанных факторов.
Лечение панкреатогенного сахарного диабета не представляет собой больших трудностей, если больной своевременно отреагировал на развитие болезни и обратился за помощью к врачу. Поэтому будьте внимательны к своему здоровью и при появлении первых признаков этого заболевания (а именно болей в животе), идите к специалисту и следуйте всем его рекомендациям. Только так вы сможете сохранить свое здоровье на долгие годы!

Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: Апрель 18, 2018
Источник


