Геморрагический панкреатит смерть острая

Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Панкреатит: вероятная смертность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.
Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз;
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока;
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза;
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит;
- болевой шок;
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием смертельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Смерть от острого воспаления: как не допустить трагедии?
Острый панкреатит развивается наиболее часто вследствие злоупотребления алкоголем и жирной пищей. Протекает он очень тяжело и нередко приводит к опасным для жизни осложнениям.
Статистика смертности от острого панкреатита гласит, что 20% пациентов с таким диагнозом могут скончаться, особенно при отсутствии правильной своевременной терапии.
Для того чтобы избежать трагедии, необходима своевременная установка правильного диагноза и верно выбранная тактика лечения: хирургическое вмешательство по показаниям или консервативное лечение в условиях отделения реанимации и интенсивной терапии.
Ранняя диагностика
Если у человека выставлен диагноз хронический панкреатит, он знаком с симптоматикой обострения и необходимостью срочной госпитализации в стационар. При развитии же острого панкреатита можно недооценить состояние. Малейшая задержка с медицинской помощью может привести к непоправимым последствиям (инвалидизации или гибели пациента). Поэтому при развитии любых проблем с пищеварением, острых болей в животе, особенно на фоне лихорадки, ухудшении общего состояния необходимо обязательно обратиться к специалисту или вызвать скорую помощь.

Для установки диагноза врач (гастроэнтеролог, терапевт или хирург) проведет опрос с уточнением анамнеза заболевания, выявлением факторов риска заболевания, вредных привычек. Затем специалист осмотрит больного, обследует физикальными методами: пальпация, перкуссия, аускультация.
Для выявления острого воспалительного процесса необходимо проведение лабораторного обследования (ОАК, ОАМ, биохимическое исследование крови, копрологическое исследование). Из инструментальных способов диагностики патологии ПЖ потребуется выполнить УЗИ, КТ или МРТ, рентгенологическое обследование органов пищеварения.
Профилактика воспаления поджелудочной
Для профилактики развития острого панкреатита (первичная профилактика), а также для предупреждения обострений хронического воспаления ПЖ (вторичная профилактика) всем людям рекомендуется соблюдать определенные правила:
- Правильное питание, основанное на принципах механического, химического и температурного щажения слизистых оболочек пищеварительного тракта. Исключаются жирные, жареные, соленые, острые, кислые блюда. Температура пищи и напитков – в пределах температуры тела. Блюда подаются больному в жидком, пюреобразном, кашицеобразном виде для облегчения переваривания.
- Категорический отказ от вредных привычек (злоупотребления алкоголем, курения) – одно из самых важных правил профилактики заболевания.
- Ведение здорового образа жизни, занятия спортом (специально подобранной гимнастикой), частые прогулки на свежем воздухе.
- Соблюдение режима труда и отдыха, исключение тяжелых физических нагрузок, стрессовых ситуаций. Сон должен быть не менее 8 часов в сутки.
- Своевременная диагностика, лечение других желудочно-кишечных заболеваний. Особенно большое значение для развития панкреатита имеет желчнокаменная болезнь, хронический холецистит, любые патологии билиарной системы, гастрит, дуоденит. Прием назначенных препаратов в таблетках или парентерально для лечения сопутствующей патологии крайне важен для профилактики панкреатита.
Основные причины смерти от панкреатита
Летальность при воспалении железы зависит от его разновидности (этиологии, патогенеза, симптоматики воспалительного процесса).
Алкогольный панкреатит
Среди умерших от алкогольного панкреатита много молодых, особенно часто этот диагноз ставят мужчинам, так как именно они чаще страдают от алкоголизма.
Регулярное употребление этанола приводит к токсическому повреждению клеток паренхиматозных органов – печени, поджелудочной железы.
Алкогольный панкреатит характеризуется развитием некроза ПЖ, нарушением ее функций.
Острый панкреатит

Статистика смерти от острого панкреатита с тяжелой симптоматикой считается самой высокой. Летальный исход наступает в течение первой недели от начала заболевания, иногда – даже при вовремя начатой терапии. Основными состояниями, при которых пациент умирает из-за острого панкреатита, считаются массивный некроз ПЖ, внутреннее кровотечение.
Хронический панкреатит
Длительный хронический воспалительный процесс в ПЖ считается не столь опасным, как острый. Но, в связи с неминуемым поражением органа во время обострений, невозможно полностью исключить развитие тяжелых осложнений. Кроме смерти, во время обострения болезни летальный исход возможен и из-за развития злокачественной опухоли в поджелудочной железе и прогрессирования рака до 3-4 стадии, не поддающейся излечению.
Геморрагический панкреатит
Воспаление поджелудочной, сопровождающееся кровотечением, – очень опасное патологическое состояние. Развивается оно при повреждении стенки какого-либо сосуда из-за возможного влияния на нее панкреатических ферментов.
Если вовремя не диагностировать внутреннее кровотечение (особенно из крупной артерии) и не выполнить полостную операцию, кровопотеря может быстро стать массивной, разовьется геморрагический шок, и больной умрет.
Панкреонекроз

Некроз (разрушение) тканей ПЖ происходит по разным причинам. Чаще всего это случается вследствие острого деструктивного панкреатита, развившегося после злоупотребления алкоголем или вредной пищей. Из-за воспаления, отечности железы или наличия камней в выводящих протоках просвет их уменьшается, а панкреатический сок, агрессивный для любых тканей, остается внутри самой ПЖ. Протеолитические ферменты разрушают железу и прилежащие к ней органы.
При молниеносном течении панкреонекроза и несвоевременном оказании помощи больному смертельный исход практически неизбежен.
Смерть после резекции ПЖ
При образовании абсцессов, гнойников, свищей, развитии панкреонекроза единственным эффективным способом лечения считается хирургическое вмешательство. Операция проводится несколькими способами. Объем вмешательства зависит от степени поражения ПЖ: иссечение некротических тканей, резекция одного отдела или (реже) всего органа. Но даже после удачно проведенного оперативного лечения летальный исход тоже возможен по нескольким причинам:
- Послеоперационное кровотечение.
- Реактивный послеоперационный панкреатит.
- Инфекционные осложнения и послеоперационный перитонит.
- Сахарный диабет, его осложнения (гипергликемическая кома и другие) при неправильно подобранной заместительной терапии инсулином или несоблюдении пациентом рекомендаций лечащего врача.
Каковы прогнозы благоприятного исхода лечения?
Своевременное обращение за медицинской помощью и вовремя начатое лечение повышает шанс пациента на выздоровление или стабилизацию состояния. Благоприятный исход после перенесенного панкреатита зависит от многих причин:
- тяжесть заболевания, выраженность осложнений воспаления;
- возраст пациента (чем человек старше, тем тяжелее восстановиться ему после панкреатита или оперативного вмешательства по поводу патологии ПЖ);
- наличие сопутствующих болезней у человека (эндокринологических, неврологических, сердечно-сосудистых, желудочно-кишечных и других);
- квалификация лечащего врача;
- приверженность пациента к терапии, соблюдение профилактических мер.
Патология поджелудочной железы редко проходит бесследно. Опасные осложнения воспалительного процесса (панкреонекроз, внутреннее кровотечение, сильная интоксикация и другие) могут привести к смерти пациента. Чтобы не бояться трагического исхода, пациенту необходимо вовремя обращать внимание на свое состояние, обращаться за медицинской помощью. Крайне важна профилактика заболевания, особенно для предупреждения обострений хронического панкреатита.
Список литературы
- Григорьева И.Н., Романова Т.И., Никитенко Т.М., Осипенко М.Ф., Венжина Ю.Ю., Усов С.А., Мироненко Т.В., Ямлиханова А.Ю. Качество жизни у больных панкреатитом. Сибирский консилиум. 2007 г. вып.5) стр.71–74.
- Брискин Б.С., Рыбаков Г.С., Демидов Д.А. Ранние видеолапароскопические и малоинвазивные вмешательства как путь снижения летальности в хирургии острого панкреатита. Эндоскопическая хирургия. 1999 г. № 2 стр. 12.
- Маев. В. Хронический панкреатит. 2012 г.
- Валенкевич Л.Н. Осложнения и исходы хронического панкреатита. Терапевтический архив. 1999 г. №2 стр. 54–57.
- Гоч Е. М. и др. Благоприятный исход редкого осложнения деструктивного панкреатита. Вестник хирургии им. И.И.Грекова 2008г. № 5 стр. 93–94.
Источник
Среди заболеваний желудочно-кишечного тракта нередко встречается опасное для жизни человека заболевание — острый геморрагический панкреатит. Даже учитывая современные медицинские препараты прогноз при данном недуге неблагоприятный. Этот недуг очень тяжело вылечить, однако легко предотвратить. Разберемся как это сделать?
Что за болезнь?
Приступы острого геморрагического панкреатита может привести к некрозу частей поджелудочной. Происходит это из-за того, что кровью пропитываются ткани железы. Это очень редкая форма панкреатита. При несвоевременном лечении больше 20% случаев недуга заканчиваются смертью пациента.

Поскольку симптомы заболевания очень похожи с большинством других хворей, острый геморрагический панкреатит тяжело диагностируется. Обычно заболеванию подвергаются молодые мужчины, склонные к ожирению, перееданию или злоупотребляющие алкоголем. Внутри поджелудочной при этом активируется трипсин (обычно его активирование должно протекать только в кишечнике). Этому процессу способствует высокое давление в протоке железы, вызванное травматическим кровоизлиянием, инфекционным заболеванием или закупориванием камнем.
Причины возникновения болезни
Возникновение острого геморрагического панкреатита провоцируют факторы, способные повысить секрецию ферментов и вызывать их преждевременную активацию.
Можно выделить следующие основные причины возникновения данного недуга:
- Неправильное питание;
- Воспалительные реакции, которые блокируют выведение панкреатического сока;
- Интоксикация организма этанолом или другими агрессивными веществами;
- Радиационное излучение;
- Желчнокаменная болезнь и заброс панкреатического сока в железистые протоки;
- ДВС-синдром;
- Травмы поджелудки;
- Приобретенные и наследственные аутоиммунные нарушения;
- Аллергия.
Развитие данной патологии обусловлено аномалиями в процессе продуцирования ферментов, которые участвуют в пищеварении. Острый панкреатит развивается, когда формируется критический уровень ферментов, который вызывает саморазрушение тканей поджелудки.
Симптомы заболевания
Панкреатит очень быстро прогрессирует (буквально за пару часов). Самым характерным симптомом является сильная опоясывающая боль, охватывающая всю область живота с распространением на поясницу.

Боли носят постоянный характер. При принятии лежачего состояния и прижать нижние конечности к животу – боль немного уменьшиться.
Можно отметить и другие признаки заболевания:
- кожная гиперемия;
- внутренние кишечное или желудочное кровотечения;
- сухость во рту;
- тахикардия;
- артериальная гипотония;
- нарушенная работа почек;
- уменьшение мочевыделения;
- шоковое состояние;
- рвота;
- спутанность сознания;
- вздутие живота.
Температура тела при этом заболевании остается в нормальных пределах.
Периоды заболевания
Клиническая картина недуга обычно разделяется на следующие периоды:
- Быстро развивается токсемия, которая приводит к нарушению гемодинамики. Также прогрессирует болевой синдром, способный привести к шоку панкреатического типа.
- Недуг подключает другие органы, возникают симптомы поражения почек и печени, развивается дыхательная недостаточность, появляются признаки психических расстройств.
- Происходит развитие осложнений гнойного и дистрофического характера — флегмона забрюшинной клетчатки, гнойный или апостематозный панкреатит.
Диагностика заболевания
Для постановки точного диагноза врачи используют следующие меры диагностики:
- Лабораторные исследования для определения уровня амилазы.
- Экстренное УЗИ органов брюшной полости, с помощью которого можно определить увеличение поджелудки в размерах, неоднородность структуры.
- Диагностическая лапароскопия, позволяет определить геморрагический выпот в брюшине, признаки ферментативного перитонита, и специфические очаги кровоизлияний.
- Лапаротомия, назначается при критическом состоянии больного, позволяющее оценить состояние поджелудки.
Очень важно дифференцировать данный недуг от таких заболеваний органов брюшной полости:
- инфаркт кишечника;
- перфорация язвы желудка;
- острая кишечная непроходимость
Лечение недуга
Возникновение панкреатита требует экстренной хирургии или интенсивной терапии в реанимационном отделении.

Цели лечения недуга:
- устранение болевого синдрома;
- купирование токсемии;
- остановка разрушения тканей;
- исключение гнойных проявлений.
Терапевтические действия проводят с помощью следующих медикаментозных препаратов:
- спазмолитиков («Папаверин», «Дротаверин»);
- анальгетиков;
- антигистаминных препаратов.
Больному проводят:
- Новокаиновую блокаду;
- Инъекция раствора Рингера-Локка с Кантрикалом, Трасилолом;
- Вводят вводятся «Рибонуклеазу» и цитостатические средства;
- Боль купируют с помощью «Атропина» с «Промедолом».
Последствия недуга
Если острый геморрагический панкреатит протекает в тяжелой форме смерть больного может наступить в течении 1-2 недель, а иногда и в течении суток.
Необходимо помнить, что данное опасное заболевание легче предупредить, чем вылечить. Придерживайтесь размеренного сбалансированного питания и будьте здоровы.
загрузка…
загрузка…
Источник
Заболевание, которое стремительно развивается и предвещает негативный прогноз – больной может умереть спустя сутки после обострения и осложнений. Некроз поджелудочной железы или геморрагический панкреатит – одна из форм заболеваний поджелудочной железы, характеризующая разрушением ткани органа своими ферментативными веществами, вследствие чего образуется геморрагия, омертвление клеток и перитонит. Отсюда и название – геморрагия, геморрагический панкреатит, то есть кровоизлияние и в процессе скопления клеток крови с последующим излиянием в полости тела. Состояние больного в этом случае находится на грани жизни и смерти.
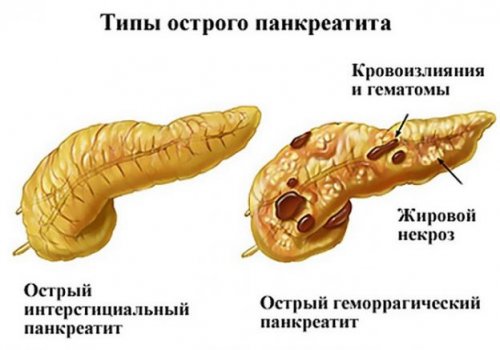
Течение болезни
В развитии болезни вовлекаются многие внутренние органы ввиду того, что образуется перитонит, поражаются участки железы, которые формируют ферменты, а также кровеносные сосуды. Больной испытывает сильную боль, происходит сильная интоксикация организма. Поджелудочная железа деформируется и разрушается, смерть происходит мгновенно. Статистика Всемирной организации здравоохранения показывает, что почти половина больных впадает в кому и уже не выходят из нее.
В гастроэнтерологии острый геморрагический панкреатит самый тяжелый из всех заболеваний, при котором ферменты вырабатываются во много раз больше и обнаруживаются очаги внутренних излияний. Болезнь полностью меняет ритм жизни пациента, придаем ему внутренние переживания и неловкость.
Причины
Основными причинами являются факторы как внешние, так и внутренние, которые активизируют работу поджелудочной железы и выделения ферментов в больших количествах.
Причины развития панкреатита:
- Неправильное, несбалансированное питание. Употребление пищи с растительным маслом, слишком острой и жирной;
- Отравления;
- Аллергия и интоксикация;
- Сбой иммунной системы, возникновение волчанки;
- Попадание в организм инфекции;
- Перенесенный грипп;
- Инфекционные заболевания желудочно-кишечного тракта, вызванные бактериями и вирусами;
- Употребление лекарственных препаратов без назначения врача;
- Недостаток гормонов щитовидной железы;
- Нарушения в работе выработки слизи;
- Травмирование живота и поясницы;
- Неправильное развитие поджелудочной железы;
- Облучения и химические препараты;
Получается, что при возникновении болезни, орган переваривает сам себя, под действием активных ферментов и самоуничтожается. Как только орган разрушился, все продукты попадают в брюшную полость. Это одна из основных причин смерти от панкреатита.

Симптоматика
Геморрагический панкреатит развивается в очень короткие сроки и в стремительном темпе. Сопровождается острыми болями в основном в области живота и спины, в дальнейшем боль прогрессирует и распространяется на другие органы и системы. Обычно, заболевание диагностируется уже на последней стадии со следующими симптомами:
Возникновение резкой, не проходящей, острой боли.
Изменение цвета кожи. Она приобретает желтый, синий или серый оттенки. В общем анализе крови наблюдается повышенный уровень эритроцитов — красных кровяных клеток, лейкоцитов — клетки крови, определяющие иммунную систему.
- Наличие внутренних кровотечений;
- Нарушение работы почек и выделительной системы;
- Язык становится белого цвета, появляется сухость во рту;
- Синдром кишечной непроходимости;
- Изменения в работе сердечно — сосудистой системы: учащенное сердцебиение, повышенное или пониженное давление.
Данные симптомы легко обнаружить и наблюдать в ритме нормального образа жизни. Геморрагический панкреатит влияет и на эмоциональную, психическую систему человека.
Стадии заболевания
В медицине обнаружено три стадии развития панкреатита:
Внутри организма происходит интоксикация и нагрузка на сердце. Развивается аритмия, тахикардия, артериальное давление повышается. Боль затрагивает всю брюшную полость, человек находится в шоковом состоянии. Распространение продуктов распада поджелудочной железы на органы, находящиеся рядом. Поражается выделительная система, возникает кишечная непроходимость, затрудняется мочеиспускание, человеку может кислорода.
Последняя и самая тяжелая стадия — возникновение внутреннего кровоизлияния, некроза и омертвления клеток и тканей. Из-за некроза возникают гангрены и флегмоны, ткани начинают отмирать и перестают функционировать. Стадийность заболевания от умеренной до тяжелой проявляется в течение 3–5 дней. За самый короткий срок внутренняя среда и обменные процессы нарушаются, изменяются физиологические процессы в организме.
Диагностика
Когда орган начинает переваривать сам себя это происходит с помощью собственных ферментов. Поджелудочная железа в большом количестве выбрасывает в полость тела такие ферменты, как амилаза и эластаза. Они превышают уровень допустимого содержания. Обострение симптомов начинается после приема пищи. При постановке диагноза врачу необходимы результаты общего анализа состава крови и анализ мочи. Возникновение инфекции провоцирует повышение состава крови и химических элементов.

Врач наблюдает повышение активности амилазы в крови и моче. Такой фермент, как липаза, активно проявляет себя в плазме крови, так как она поступает в кровь только из одного источника — это поджелудочная железа. В крови также определяется концентрация С-активного белка, он отражает стадийность заболевания и наличие некротических процессов. В обязательном порядке делается рентген-снимок брюшной полости и ультразвуковое исследование. На снимке и в результатах УЗИ видно, что железа увеличена в объеме и появляется отечность. При остром геморрагическом панкреатите в брюшной области обнаруживается скопление жидкости, поэтому УЗИ не всегда самый качественный метод определения болезни.
Состояние поджелудочной железы поможет определить компьютерная томография. На КТ обнаруживаются некротические массы. Проведение лапаротомии показывает напряженность железы и признаки отечности.
Лечение
Геморрагический панкреатит является очень серьезным заболеванием. Если его не диагностировать в положенные сроки, то может наступить летальный исход. Гнойные выделения и массы распространяются по всей внутренней среде организма, интоксикация проявляется за несколько дней. Самое главное — это постановка верного диагноза с первого раза. Это зависит от опыта и профессиональности врача. Многие могут путать данное заболевания со многими другими и назначают неправильное лечение.
Лечение заболевания в острой и приступообразной форме начинается с вызова скорой помощи или обращения в районную поликлинику. В практике применяют только хирургическое и операционное вмешательство. К операции приступают в экстренном порядке и пациент незамедлительно оказывается на операционном столе. Во время операции хирург удаляет часть органа, которая уже не функционирует, дренируют органы желудочно-кишечного тракта. Для предотвращения развития инфекции больной принимает сильнейшие антибиотики, назначенные врачом.
На последних стадиях развития болезни производят переливание крови, при помощи капельницы вводят изотонический раствор с глюкозой. Врач в первую очередь останавливает разрушение поджелудочной железы и устраняет некротические ткани, гнойные массы.
На ранних стадиях заболевания есть вероятность избавиться от него при помощи лекарственной терапии. Препараты направлены на устранение болевого синдрома, предотвращения появления гнойных масс. В дальнейшем поддерживается работа внутренних, соседних органов.
Назначаются следующие препараты:
- Блокады с использованием новокаина, для устранения болей;
- Направленные на количество выработки фермента;
- Препараты от аллергии (антигистаминные);
- Антибиотики и антибактериальные средства.
Обязательно назначаются препараты, для нормального функционирования всех соседних органов. Пациент принимает лекарства:
- Для сердца, чтобы давление и сердцебиение были в норме;
- Для органов выделительной системы и нужного мочеиспускания;
- В целом для работы желудочно-кишечного тракта.
Даже если после лечения медикаментами на ранних стадиях эффекта не наблюдается, то показано хирургическое вмешательство.
Если пациент придерживается всех рекомендаций врача после операции, то после определенного времени он может вернуться к нормальному ритму жизни. Обязательно следует следить за своим питанием и исключить вредную пищу из рациона. После терапии врач иногда назначает пенициллин, как способ защиты организма от попадания инфекций.
Прогноз
Статистика Всемирной организации здравоохранения показывает, что в 70–80% люди с геморрагическим панкреатитом умирают. Даже вовремя проведенная операция и оказанная высококвалифицированная медицинская помощь не дает 100% гарантию сохранения жизни больного. Как говорят, заболевание лучше предупредить, чем долгое время его лечить.
Профилактика панкреатита очень простая:
- Отказ от вредных привычек. Наркотиков, алкоголя и курения;
- Придерживание правильного и сбалансированного питания;
- Заниматься спортом и вести правильный образ жизни;
- При обострении симптомов следует незамедлительно обратиться к гастроэнтерологу.
Геморрагическая форма панкреатита — одно из самых серьезных заболеваний желудочно-кишечного тракта. Каждый второй, у кого диагностировали панкреатит, приговорен к летальному исходу. Заботясь о своем здоровье и преждевременно диагностировать заболевания поможет продлить жизнь.
Источник