Френикус симптом слева при панкреатите
Некоторые симптомы имеют не общее название, а свое собственное. Это связанно с уникальностью проявления, которое и заметил определенный человек. В этой статье пойдет речь о френикус-симптоме, который может быть положительным при многих заболеваниях, что помогает значительно ускорить диагностику и процесс выздоровления.

Клинические проявления
Еще одно название, которое присуще френикус-симптому, – Мюсси-симптом.
Клиническими проявлениями являются:
- болезненность во время пальпации (прощупывания) в области между ножками грудино-ключично-сосцевидной мышцы в направлении проекции диафрагмального нерва;
- диагностируется патология органов, которые расположены в верхней части брюшной полости (чаще всего ставятся такие диагнозы: холецистит, гепатит, панкреатит и другие подобные).
Может проявляться как с левой стороны, так и с правой в зависимости от присутствующего заболевания.
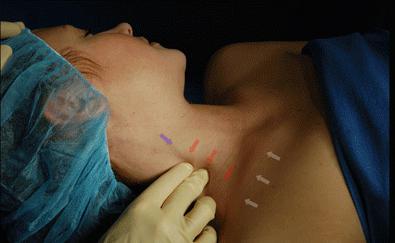
Топографо-анатомическое обоснование
Ветви диафрагмального нерва, а именно правого, могут подходить либо к самой печени (происходит это со стороны задней диафрагмальной поверхности), или же в ту область ворот печени, которая, так или иначе, принимает участие в формировании печеночного сплетения. Последнее напрямую связано как с левым, так и с правым диафрагмальным нервом. Именно участием в иннервации работы печени и желчных протоков этого вида нервов и объясняется наличие болезненности при нажатии, если наблюдается патология.
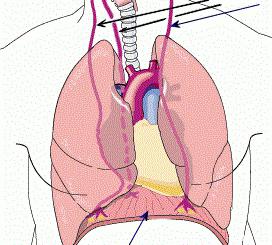
При каких заболеваниях симптом дает положительный результат?
Очень часто френикус-симптом в гинекологии является показанием наличия заболевания органов малого таза, а также других органов брюшной полости. В частности, он может свидетельствовать о наличии следующих заболеваний:
- Апоплексия яичника – кровоизлияние в брюшную полость, при котором нарушена целостность ткани. Иными словами, это разрыв яичника, причем внезапный. При обильном кровотечении наблюдается положительный френикус-симптом в сочетании с падением артериального давления, учащением пульса, бледностью кожи.
- Внематочная беременность. При разрыве беременной трубы боли иррадируются в область плеча или непосредственно под лопатку, что бывает в комбинации с потерей сознания. В данном случае френикус-симптом проявляет себя именно таким образом.
- Панкреатит – воспалительный процесс в поджелудочной железе. При постановке диагноза, как правило, френикус-симптом при панкреатите оказывается положительным.
- Разрыв селезенки.
- Острый холецистит – воспалительный процесс в желчном пузыре. Френикус-симптом возникает из-за раздражения блуждающего нерва при пальпации в этой области.
- Прободение язвы желудка – образование отверстия, в большинстве случаев сквозного, в стенках желудка.
- Диафрагмальный плеврит – воспаление плевры.
- Нижнедолевая пневмония – воспаление легких или легочной ткани.
Положительный френикус-симптом при проведении обследований
В некоторых случаях этот симптом может быть положительным не только в период развития какого-либо заболевания, но и во время обследования, которое проводится для уточнения диагноза. В частности, это касается таких методов исследования:
- Пертубация маточных труб – проверка на их проходимость. В данном случае френикус-симптом может стать субъективным признаком того, что газ, который пускается по трубам, попал в брюшную полость. Если перистальтика маточных труб довольно вялая, то болезненные ощущения проявятся быстро. Если же наблюдается полная непроходимость маточных труб, френикус-симптом показывает отрицательный результат.
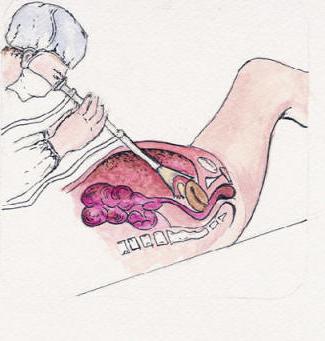
- Лапороскопия – осмотр органов брюшной полости или малого таза специальным оптическим прибором. Этот прибор вводится в брюшную полость через незначительное отверстие в брюшной стенке под общим наркозом. Френикус-симптом после лапороскопии наступает у большинства обследуемых в первые сутки после процедуры и, как правило, проходит сам по себе. Это связано с тем, что во время лапароскопии используется воздух или газ, который в некотором количестве все же остается над печенью.
Несмотря на причину возникновения симптома, при его появлении требуется немедленная консультация врача.
Источник
Диагностика хронического панкреатита состоит из основных и дополнительных методов.
Как можно определить панкреатит? При осмотре на коже пациента с хроническим панкреатитом можно увидеть геморрагические высыпания в виде капелек багрового цвета размером до 1 — 4 мм. Это точечные ангиомы, возникающие при протеолизе — деструктивном действии на капилляры ферментов поджелудочной железы, выбросившихся в кровь при обострении процесса (симптом Тужилина).
После осмотра определяют объективные симптомы панкреатита:
1. Симптом Дежардена – определяется болезненность при пальпации в панкретической точке Дежардена (проекция головки поджелудочной железы), располагающейся на 4-6 сантиметров от пупка по линии, соединяющей правую подмышечную впадину с пупком.
2. Симптом Шоффара – выявляют болезненность в зоне Шоффара (проекции головки поджелудочной железы), находящейся на 5-6 сантиметров выше пупка с правой стороны между биссектрисой пупочного угла и срединной линией тела.
3. Симптом Мейо-Робсона — болезненность определяется в точке Мейо-Робсона, проекции хвоста поджелудочной железы, на границе средней и наружной трети отрезка линии, проведенной через пупок, левую рёберную дугу и подмышечную область слева. При этом болезненность может определяться в зоне Мейо-Робсона, левом рёберно-позвоночном угле.
4. Симптом Губергрица-Скульского –пальпация болезненна по линии, соединяющей головку и хвост.
5. Симптом Гротта — слева от пупка в проекции поджелудочной железы определяются гипотрофические изменения подкожно-жировой клетчатки.
6. Симптом Мюсси — Георгиевского — положительный френикус — симптом слева.
7. Симптом Кача — симптом панкреатита, при котором пальпация болезненна в проекции поперечных отростков правых Т1Х-ТХ1 и левых TVIII-TIX грудных позвонков.
8. Симптом Воскресенского – в проекции поджелудочной железы не определяется пульсация брюшной аорты.
После проведения осмотра, необходимо назначение ряда обязательных методов исследования, а также сдача анализов при панкреатите. Лабораторно однократно исследуют:
1. Общий анализ крови может выявить воспалительные изменения (лейкоцитоз, сдвиг влево лейкоцитарной формулы, ускорение СОЭ)
2. Биохимический анализ крови (общий билирубин и его фракции, ACT, АЛТ, ЩФ, ГГТП, амилаза, липаза, глюкоза, кальций общий, протеинограмма):
- проведение амилазного теста при обострении хронического панкреатита выявляет повышение в крови уровня амилазы через 2 — 3 часа от начала рецидива и удерживается в течение 2 — 6 суток. Гиперамилаземия более 6 дней указывает на развитие осложнений (образование псевдокист поджелудочной железы);
- большей специфичностью обладает липазный тест. Уровень липазы в крови возрастает в 5 — 9 раз с 4-х суток от начала обострения и сохраняется до 10 дней.
3. Общий анализ мочи определяет воспалительные изменения.
4. Диастаза в моче повышается прямо пропорционально росту уровня амилазы крови. Уже в первые часы рецидива уровень ее может достигать 100-200 норм.
5. В копрограмме определяют стеаторею (наличие в кале более 5 грамм нейтрального жира при потреблении 100 грамм жира в суточном рационе), креаторею (определение в кале мышечных волокон с поперечной исчерченностью) и амилорею (появление в стуле крахмала).
К обязательным инструментальным методом исследования относят:
1. Обзорная рентгенография органов брюшной полости может выявить конкременты и обызвествление паренхимы поджелудочной железы.
2. УЗИ органов брюшной полости проводится однократно, прицельно УЗИ поджелудочной железы повторяют после стихания воспаления.
К основным, постоянно встречающимся эхографическим признакам хронического панкреатита относят:
- изменение размеров поджелудочной железы (увеличение в стадии обострения, нормализация размеров в стадии ремиссии, уменьшение ее размеров при длительном течении панкреатита с появлением фиброза);
- усиление эхоструктуры, которая бывает однородной (I тип), неоднородной (II тип) или гетерогенной (III тип). Часто в заключение функционалиста такие изменения эхоструктуры могут описаны, как «диффузные изменения поджелудочной железы»;
- контур поджелудочной железы становится зазубренным, неровным, но чётко ограничен.
Может встречаться ряд дополнительных эхографических признаков, указывающих на наличие хронического панкреатита: выявление кист поджелудочной железы, расширение протоковой системы и вирсунгова протока в частности, дуодено- и гастростаз, выпот в брюшную полость, наличие кальцификатов, признаки сдавления нижней полой вены.
3. Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), помогающую выявить косвенные признаки повреждения поджелудочной железы по изменению потоково-выводной системы железы.
После проведения полного обследования обязательно проведение консультации абдоминального хирурга и эндокринолога. По показаниям возможно назначение дополнительных методов исследования.
Из лабораторных методов исследования может понадобиться проведение:
1. Эластазного теста — иммуноферментным методом определяют повышение уровня эластазы-1в крови, которое сохраняется длительней, чем повышение липазы и амилазы.
2. Обнаружение маркера опухолевого роста (СА 19.9).
3. Выявление воспалительных цитокинов (интерлейкины 1, 8, фактора некроза опухолей)
4. Определение коагулограммы.
5. Теста толерантности к глюкозе.
Для выявления недостаточности экзокринной функции поджелудочной железы выполняют:
1. Определение эластазы- 1 в кале с помощью иммуноферментного анализа. Лёгкая и умеренная степень внешнесекреторной недостаточности поджелудочной железы определяется при содержании в 1 грамме кала от 100 до 200 мкг эластазы -1, тяжёлая степень — менее 100 мкг эластазы – 1 на 1 грамм кала.
2. Бентираминовый тест положительный при обострении хронического панкреатита, то есть за 6 часов после введения препарата выделилось с мочой менее 50% бентирамина.
3. Лунд – тест, секретин-панкреозиминовый и крахмальный тест, дающие положительные результаты при обострении панкреатита.
Для определения внутрисекреторной недостаточности поджелудочной железы проводят:
1. Определение уровня глюкозы крови (гипогликемия натощак наблюдается в начале заболевания), натощаковое и/или постпрандиальное (после приема пищи) повышение глюкозы в крови отмечается в дальнейшем постоянно или в периоды обострения панкраетита.
2. Также может потребоваться проведение теста толерантности к глюкозе, определение уровней С-пептида и глюкагона в крови.
Из дополнительных инструментальных методов исследований иногда назначают:
1. Спиральную компьютерную томографию, выявляющую ряд изменений при хроническом панкреатите: контуры поджелудочной железы определяются диффузно неровными, размеры органа увеличены или уменьшены в зависимости от формы заболевания.
2. Обзорная рентгенография органов грудной клетки может определить ограничение подвижности купола диафрагмы, высокое расположение левого купола диафрагмы, неровность и нечёткость контура диафрагмы, появление выпота в левой плевральной полости.
3. ФЭГДС с визуализацией большого дуоденального сосочка выявляет вероятные признаки воспалительного процесса в поджелудочной железе и, иногда, причины его развития. Выбухание задней стенки тела желудка может указывать на увеличении размеров поджелудочной железы. Появление язв слизистой желудка и ДПК, развитие рефлюкс-эзофагита часто сопровождает течение хронического панкреатита. При вторичном панкреатите можно выявить изменения со стороны биллиарного тракта такие, как гиперемия и отечность слизистой оболочки ДПК, дискинезия постбульбарного отдела тонкой кишки, болезненность при проведении дуоденоскопа в постбульбарную часть ДПК.
4. Также возможно проведение лапароскопии с прицельной биопсией поджелудочной железы, ангиографии чаще методом целиакографии, радионуклидной холецистографии или реже диагностической лапаротомии.
Источник
Некоторые симптомы имеют не общее название, а свое собственное. Это связанно с уникальностью проявления, которое и заметил определенный человек. В этой статье пойдет речь о френикус-симптоме, который может быть положительным при многих заболеваниях, что помогает значительно ускорить диагностику и процесс выздоровления.
Клинические проявления
Еще одно название, которое присуще френикус-симптому, – Мюсси-симптом.
Клиническими проявлениями являются:
- болезненность во время пальпации (прощупывания) в области между ножками грудино-ключично-сосцевидной мышцы в направлении проекции диафрагмального нерва;
- диагностируется патология органов, которые расположены в верхней части брюшной полости (чаще всего ставятся такие диагнозы: холецистит, гепатит, панкреатит и другие подобные).
Может проявляться как с левой стороны, так и с правой в зависимости от присутствующего заболевания.
Топографо-анатомическое обоснование
Ветви диафрагмального нерва, а именно правого, могут подходить либо к самой печени (происходит это со стороны задней диафрагмальной поверхности), или же в ту область ворот печени, которая, так или иначе, принимает участие в формировании печеночного сплетения. Последнее напрямую связано как с левым, так и с правым диафрагмальным нервом. Именно участием в иннервации работы печени и желчных протоков этого вида нервов и объясняется наличие болезненности при нажатии, если наблюдается патология.
При каких заболеваниях симптом дает положительный результат?
Очень часто френикус-симптом в гинекологии является показанием наличия заболевания органов малого таза, а также других органов брюшной полости. В частности, он может свидетельствовать о наличии следующих заболеваний:
- Апоплексия яичника – кровоизлияние в брюшную полость, при котором нарушена целостность ткани. Иными словами, это разрыв яичника, причем внезапный. При обильном кровотечении наблюдается положительный френикус-симптом в сочетании с падением артериального давления, учащением пульса, бледностью кожи.
- Внематочная беременность. При разрыве беременной трубы боли иррадируются в область плеча или непосредственно под лопатку, что бывает в комбинации с потерей сознания. В данном случае френикус-симптом проявляет себя именно таким образом.
- Панкреатит – воспалительный процесс в поджелудочной железе. При постановке диагноза, как правило, френикус-симптом при панкреатите оказывается положительным.
- Разрыв селезенки.
- Острый холецистит – воспалительный процесс в желчном пузыре. Френикус-симптом возникает из-за раздражения блуждающего нерва при пальпации в этой области.
- Прободение язвы желудка – образование отверстия, в большинстве случаев сквозного, в стенках желудка.
- Диафрагмальный плеврит – воспаление плевры.
- Нижнедолевая пневмония – воспаление легких или легочной ткани.
Положительный френикус-симптом при проведении обследований
В некоторых случаях этот симптом может быть положительным не только в период развития какого-либо заболевания, но и во время обследования, которое проводится для уточнения диагноза. В частности, это касается таких методов исследования:
- Пертубация маточных труб – проверка на их проходимость. В данном случае френикус-симптом может стать субъективным признаком того, что газ, который пускается по трубам, попал в брюшную полость. Если перистальтика маточных труб довольно вялая, то болезненные ощущения проявятся быстро. Если же наблюдается полная непроходимость маточных труб, френикус-симптом показывает отрицательный результат.
- Лапороскопия – осмотр органов брюшной полости или малого таза специальным оптическим прибором. Этот прибор вводится в брюшную полость через незначительное отверстие в брюшной стенке под общим наркозом. Френикус-симптом после лапороскопии наступает у большинства обследуемых в первые сутки после процедуры и, как правило, проходит сам по себе. Это связано с тем, что во время лапароскопии используется воздух или газ, который в некотором количестве все же остается над печенью.
Несмотря на причину возникновения симптома, при его появлении требуется немедленная консультация врача.
Симптом Георгиевского Мюсси возникает в период прогрессирования процессов воспалительной этиологии в полости желчевыводящих путей. Острый холецистит, как и панкреатит, может возникнуть у любого человека на фоне злоупотребления жирными и жареными блюдами, а также острой и копченой едой. В этой статье разберемся подробнее с тем, как проверить данный симптом, а также рассмотрим, что такое френикус-симптом.
Как проверить симптом?
Чтобы диагностировать симптом Мюсси-Георгиевского, нужно нажать посредством указательного пальца на среднюю часть между сосцевидными отростками мышц грудинного отдела и ключицы. Нажимать нужно с аккуратностью, справа. У пациентов с прогрессированием воспалительных процессов в организме, симптом Георгиевского Мюсси при холецистите сразу проявится чувством резкой боли острого характера в области правого подреберья. Но, на фоне чего возникает такой силы болевой синдром? Ответить на данный вопрос поможет анатомия человеческого организма.
Физиологическое обоснование симптома Мюсси
Четкий контроль над всей системой внутренних органов человеческого организма осуществляет отдел ЦНС, отвечающий за все функционирующие процессы жизнеобеспечения человека. Возникновение воспалительных процессов провоцирует патологическое нарушение функциональной работоспособности следующих органов:
- сердечнососудистой системы;
- выделительной системы;
- системы желчевыделения;
- системы дыхательных органов.
Нарушение функционирования анатомических структур способствует развитию локального болевого синдрома. Но, стоит отметить, что в течение данных процессов могут быть вовлечены также и нервные волокна, несущие ответственность за конкретные органы. Пучок нервных волокон локализуется как раз в районе ножек мышечного волокна сосцевидного типа в районе границ ключицы и грудной клетки. Здесь же переплетаются нервные волокна не только органов области шеи, но и органов, анатомическое расположение которых приходится на зону брюшины.
В ходе нажатия, нервные сплетения начинают раздражаться, а после и появляется характерное чувство острой боли в том месте, где и локализован воспалительный процесс.
Контроль над печенью осуществляет диафрагмальный нерв, который обеспечивает формирование печеночного сплетения. Он располагается рядом с мышечным волокном сосцевидной формы на границе грудной клетки и ключичного сустава, что обеспечивает патофизиологические объяснения формирования положительного симптома Георгиевского Мюсси, поражающего желчный пузырь острыми болезненными ощущениями.
Как определить панкреатит
Панкреатит может быть определен также благодаря положительной реакции симптома Георгиевского-Мюсси, но при образовании болезненности слева, а не справа. Георгиевский-Мюсси симптом, или френикус-симптом при положительной реакции свидетельствуют о критичном положении пациента, требующий проведения безотлагательной госпитализации. Боль с левой стороны начинает проявляться в следующих ситуациях:
- при нарушении целостности либо травматизации селезенки;
- при острой недостаточности секреторной функциональности поджелудочной;
- при переносе эмбриона в полости маточных труб, сопровождающемся интенсивным кровотечением;
- при образовании абсцесса в полости преддиафрагмы;
- при прободении язвенного поражения желудка.
При данных состояниях требуется проведение неотложной медицинской помощи.
Также стоит отметить, что первоначальная этиология панкреатического поражения поджелудочной железы заключается в таких признаках, как появление тошноты, рвоты и боли в зоне левого подреберья.
Возникновение же болей справа при глубоком проведении пальпаторного исследования правого подреберья и при поколачивании реберной стороной ладони по дуге ребер, симптоматика Кера Ортнера, сигнализирует о том, что прогрессирует острый холецистит.
Френикус-симптом
Положительная реакция френикус симптома при панкреатите проявляется появлением болезненности в зоне локализации левого диафрагмального нервного волокна, диагностируемая методом пальпаторного нажатия на ямочные промежутки между ножками кивательных мышечных волокон и медиальных концов ключицы.
Появление френикус-симптома, как с правой стороны, так и с левой, может быть положительным и наблюдаться в следующих случаях:
- при прогрессировании диафрагмального плеврита;
- а также при развитии нижнедолевой формы пневмонии на соответствующую сторону.
Положительные симптомы Мюсси-Георгиевского и френикус-симптом, характеризуют развитие серьезных патологических нарушений в организме пациента, которые необходимо в безотлагательном порядке устранять при помощи тщательно разработанной схемы лечения.
Многих пациентов интересует, как определяются симптомы по авторам при панкреатите. Панкреатит — заболевание, характеризующееся воспалением поджелудочной железы. Клинически проявляется болью опоясывающего характера в области живота и повторяющейся рвотой, которая не приносит облегчения.
По каким симптомам определяют панкреатит
Учитывая симптоматику, работники скорой помощи нередко путают панкреатит с отравлением, гастритом и аппендицитом. После доставки больного в стационар, более тщательного сбора анамнеза и проведения анализов врач определяет панкреатит.
Для точной постановки диагноза проводятся следующие методы обследования пациента:
- Сбор анамнеза. Врач выясняет, где, как, когда начало болеть, имеется ли нарушение общего самочувствия.
- Визуальный осмотр. Оценивается состояние кожных покровов, осматривается язык пациента.
- Анализ общего состояния больного: измерение температуры тела и артериального давления, пальпация, аускультация и перкуссия. При этом применяются различные методы — симптомы. Мэйо-Робсона, Раздольского и др.).
- Лабораторный — общий и биохимический анализы крови, оценка водного и электролитного баланса крови, общий анализ мочи.
- Инструментальный — УЗИ, рентгенологическое исследование, компьютерная томография, ФГДС, лапароскопия.
Симптомы воспаления поджелудочной железы по авторам
Также врач определяет симптомы панкреатита по авторам. Тщательное обследование больного на начальных этапах помогает избежать инвазивных (проникающих) тестов.
Основные симптомы острого панкреатита при объективном обследовании включают несколько методик. Среди них:
- Симптом Воскресенского, его еще называют симптомом «рубашки». Врач производит скользящее движение сверху вниз по направлению к области проекции поджелудочной железы на выдохе больного. По окончании движения пациент отмечает усиление болезненности в данной области. Признак является положительным. Симптом «рубашки», также определяется при остром аппендиците, поэтому опираться только на один этот метод нельзя.
- Симптом Мейо-Робсона при панкреатите. Слева в реберно-позвоночном углу или в области над поджелудочной железой, пациент отмечает сильную болезненность. Доктор методом пальпации нащупывает точку Мейо-Робсона, чуть надавливая на нее. При этом человек отмечает усиление болей.
- Симптом Щеткина-Блюмберга. Врач медленно нажимает рукой на брюшную стенку пациента и резко убирает ее. Следствием является резкая боль в области воздействия, вызванная раздражением брюшины.
- Симптом Керте. Усиление боли и напряжение мышц во время поверхностной пальпации в области выше пупка (примерно на 4-5 пальцев) по срединной линии живота.
- Признак Раздольского. Во время постукивания над воспаленной железой пациент отмечает усиление болей. Это обусловлено перитонитом. Симптом Раздольского положителен при остром панкреатите.
- Признак Кача. При попытке пальпации над областью хвоста поджелудочной железы пациент испытывает сильную боль. Чаще симптом положителен во время обострения хронического панкреатита.
При выявлении сотрудниками скорой медицинской помощи одного из вышеперечисленных признаков и симптомов больной должен быть сразу госпитализирован в стационар для подтверждения диагноза и дальнейшего лечения.
Также существуют дополнительные признаки панкреатита. Наиболее часто применяемыми в практике являются следующие симптомы:
- Куллена — характеризуется появлением синюшности в области пупка пациента. Это свидетельствует о «пропитке» близлежащих тканей продуктами распада воспаленной железы.
- Мондора — характеризуется тем, что у пациента, совместно с болями в животе, рвотой и признаками раздражения брюшной стенки, отмечается цианоз лица, возникают пятна синего и фиолетового цветов на теле. Это говорит о попадании продуктов распада железы в кровоток и, как следствие, поражаются более отдаленные ткани.
- Лагерлефа — провоцирует общий цианоз лица и конечностей.
- Тужилина — при первичном осмотре отмечается наличие ангиом на лице (разрастание кровеносных сосудов под кожей). Визуально определяется наличие подкожных багровых точек диаметром до 5 мм.
- Гюллена — проявляется тем, что у пациента возникает желтушность в области пупка.
- Гротта — характеризуется гипотрофическими изменениями в области проекции воспаленной железы.
- Георгиевского-Мюсси — человек испытывает резкую острую боль в области правого подреберья при надавливании пальцем в ямку кивательной мышцы. Обусловлено это иррадиацией по нервным ветвям диафрагмы.
- Дежардена — при надавливании на область, находящуюся на 4-6 см от пупка в сторону подмышечной впадины (в точке Дежардена), определяется болезненность. Данный симптом в 75% случаев положителен при воспалении поджелудочной железы.
- Губергрица-Скульского — болезненность при пальпации в проекции линии, соединяющей хвостовую часть с головкой поджелудочного пузыря.
- Шоффара — усиление болезненности в проекции головки воспаленной железы (зона Шоффара) при нажатии.
Если большинство симптомов подтвердилось, то проводится дополнительное лабораторное и инструментальное неинвазивное обследование. При необходимости назначается более глубокое тестирование путем проникновения. В таких случаях при подтверждении диагноза осуществляется лечение хирургическим путем. Если обошлось без инвазивного вмешательства, то дальнейшая тактика терапии зависит от степени тяжести заболевания.
Источник

