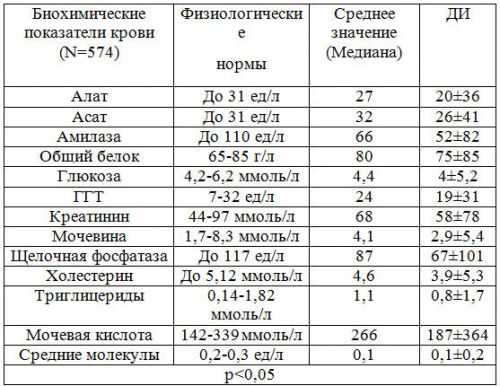
Если гастрит холецистит панкреатит
Опубликовано: 15 октября 2014 в 10:28
 Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит, холецистит, панкреатит: общие симптомы
Симптомы трех болезней возникают сразу, общими являются признаки:
- чередование слюноотделения и сухости во рту
- головокружение
- слабость, апатия, беспокойство
- тошнота и рвота
Постоянное воспаление превращает болезнь в хроническую, сочетание двух резко увеличивает вероятность смерти. Собранные вместе, три заболевания гарантируют долгое трудное лечение. Все органы склонны к саморазрушению, поскольку в них присутствуют ферменты, занимающиеся перевариванием продуктов питания.
Диагностика гастрита, холецистита, панкреатита
 Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
- рентгеноскопию
- УЗИ
- биопсию
- ФГДС
- томографию
Биопсия и ФГДС не используются для исследования поджелудочной железы и желчного, зато, дают отличную картину состояния желудка. Опасен гастрит кровотечением, перерастающем либо в язву, либо в рак. Холецистит диагностируют и лечат биорезонансным методом, не требующим вскрытия кожного покрова, дающим максимальный эффект.
Лечение гастрита и панкреатита традиционное
Голодание в момент обострения традиционно для всех трех болезней (исчезновения симптомов является сигналом к началу осторожного питания по жесткой диете). Витаминные препараты, восстановители слизистой, спазмолитики, антимикробные лекарства помогают желудку. В зависимости от кислотности, ее уменьшают или стимулируют оставшиеся железы, в том числе, поджелудочную.
Лечение гастрита и панкреатита инновационное
Дозы антибиотиков назначает врач, так же, как блокаторы и ингибиторы – метронидазол, кларитромицин, ранитидин и омепразол, соответственно. К новым методикам относится биорезонансная, терапия, основанная на подавлении колебаний больных органов и клеток, замене их колебаниями с вызыванием резонанса клеток здоровых. Терапия производится тем же оборудованием, что и диагностика, позволяя сокращать время лечения и увеличивая его эффективность. Гастрит и поджелудочная железа нуждаются в одинаковой профилактике, что существенно облегчает жизнь пациентам.
Хронический гастрит и панкреатит
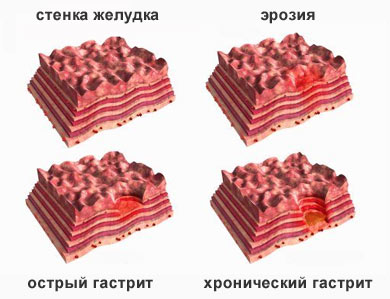 Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Панкреатит – воспаление поджелудочной железы, которое также может быть острым и хроническим. Проявляется сильными болями в животе с иррадиацией в область спины, появляющимися после приема пищи или независимо от нее. Заболевание проявляется лихорадкой, тошнотой, резкими приступами рвоты, отрыжкой, слабостью, снижением аппетита, массы тела, отвращением к жирной пище. Характерными симптомами является кашеобразный, зловонный стул, чередование поноса и запора, повышенное слюноотделение.
Как отличить симптомы гастрита от панкреатита?
 Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Также при этих заболеваниях можно четко проследить связь возникновения боли с приемом пищи. Как правило, при гастрите она возникает сразу после еды, особенно при заболевании с повышенной кислотностью. В основном, гастрит обостряется при нарушении диеты. При панкреатите связь с приемом пищи не столь очевидна, болевой синдром может возникнуть спустя несколько часов, а при приеме алкоголя даже и через сутки.
Естественно, по этим симптомам можно приблизительно оценить, какой именно орган воспалился. Наиболее точно определить и отличить заболевания помогут клинические и инструментальные методы диагностики.
Источник
Лечебное питание при панкреатите и холецистите – залог здоровья органов пищеварения
Холецистит – воспалительное заболевание желчного пузыря, возникающее по причине неправильного питания и проявляющееся такими симптомами как тошнота, рвота, боли в правой части живота, желтушностью кожи. Несвоевременное лечение болезни может вызвать осложнение – развитие панкреатита, воспалительного заболевания, возникающего при чрезмерной активности ферментов поджелудочной железы.
Основное лечение — правильно подобранное питание при панкреатите. От рациона зависит течение болезни, состояние пациента и прогноз на будущее.
Особенности питания при диагнозе холецистит или панкреатит для взрослых схожи.
Рекомендуемый режим принятия пищи — небольшими порциями и часто, 5-6 раз в течение дня. Количество еды, входящей в рацион, не должно превышать 3 кг. Питье должно быть обильным, до 2.5 литров за сутки.
Для того чтобы лечение было эффективным, необходимо, чтобы в организм поступало достаточно большое количество белков, а содержание углеводов и жиров требуется снизить. За день в организм человека должно поступать до 2500 ккал.
Суточная норма поступления продуктов при болезни холецистит и панкреатит для взрослых:
90 г (половина из них – животного происхождения)
до 350 г в день
70-80 г (1/3 часть – растительного происхождения)
Суточная норма поступления продуктов при диагнозе панкреатит для взрослых:
300-350 г в день
до 80 г (1/5 часть – растительного происхождения)
Разрешенные способы приготовления пищи, полезные для поджелудочной железы и органов пищеварения:
- вареная;
- на пару;
- запеченная (можно готовить редко).
Блюда, в процессе приготовления которых необходима жарка, запрещены при холецистите и панкреатите.
Панкреатит требует поступления в организм только теплой еды. Нежелательно употребление слишком горячей или холодной пищи. Оптимальной температурой считается 15 градусов.
Не смотря на множество ограничений, питание должно быть сбалансированным, содержать достаточное количество жиров, углеводов, белков и полезных веществ.
Рацион при обострении хронического панкреатита
В первые несколько дней после обострения холецистита и панкреатита следует отказаться от приема пищи. Можно пить до 3-5 стаканов теплой жидкости:
- отвар шиповника;
- соки фруктовые и ягодные;
- минеральная вода без газов;
- некрепкий чай с сахаром.
В период обострения и некоторое время после приступа заболеваний холецистит и панкреатит пищу рекомендуется измельчать, перетирать те продукты, переваривание которых затруднено.
Лечение обострения требует исключения соли из рациона на 2 недели. Это уменьшит отек поджелудочной железы и сократит выработку кислоты.
Консистенция пищи должна быть жидкой.
Через неделю после приступа можно включить в рацион следующие продукты:
- протертые супы;
- кисели;
- каши;
- сухари из белого хлеба;
- отварная рыба;
- желе;
- нежирный творог;
- протертое мясо;
- муссы.
Правильное питание при панкреатите, гастрите и диагнозе холецистит должно быть 5-6-разовым, дробным. Для взрослых рекомендуется проводить 1-2 разгрузочных дней:
- рисово-компотного;
- кефирно-творожного;
- фруктового;
- арбузного.
Запрещенные при заболевании продукты
Лечение и состояние поджелудочной железы зависит от питания больного, орган может реагировать остро на определенные продукты, что может стать причиной приступа. К запрещенным при гастрите и такой болезни как холецистит и панкреатит относятся продукты:
- свежий хлеб;
- сдобное тесто;
- печень;
- жирное мясо птицы, рыбы;
- острые сорта сыра;
- колбасы;
- кислый творог;
- жирная сметана и сливки;
- копчености;
- соленая рыба;
- насыщенные грибные, мясные и рыбные бульоны;
- борщ и щи;
- редис;
- бобовые;
- капуста;
- редька;
- маринады;
- кислые овощи и фрукты;
- консервы;
- пряные добавки;
- перец;
- алкоголь;
- сладости;
- кофе;
- шоколад;
- газированные напитки.
Разрешенные продукты и блюда
Лечение заболеваний панкреатит и холецистит предполагает соблюдение диеты, предполагающей спортивное здоровое питание. К разрешенным блюдам и продуктам можно отнести следующее:
- ржаной и пшеничный хлеб (желательно вчерашний, так как свежий хлеб отрицательно влияет на органы пищеварения при гастрите, панкреатите и холецистите);
- нежирные сорта мяса (полезны курятина, крольчатина и говядина);
- вареные колбасы высших сортов;
- нежирные сорта ветчины;
- паровые котлеты;
- нежирная рыба (минтай, хек, треска, щука) в отварном или запеченном виде;
- до 15 гр сливочного масла;
- яйца в ограниченном количестве (особенно желтки);
- омлет из яичных белков;
- натуральный йогурт;
- из молочных продуктов: кефир, молоко, сметана, ряженка и нежирный творог;
- каши из круп (преимущественно гречневой и овсяной);
- крупяные и овощные супы (без добавления капусты);
- овощи – цветная капуста, кабачки, помидоры, морковь, свекла, тыква, картофель;
- сладкие фрукты и ягоды;
- отвар шиповника, благоприятно влияющий на деятельность поджелудочной железы и состояние желчных путей;
- некрепкий чай с добавлением лимона.
Примерное меню при заболевании
Примерное меню при таком заболевании как холецистит, при панкреатите и гастрите для улучшения работы поджелудочной железы может выглядеть следующим образом:
- На завтрак можно съесть кусочек хлеба со стаканом молока или нежирного йогурта и фрукт – виноград, яблоко или банан. После должен следовать второй завтрак, включающий кефир с ягодами. На обед можно разнообразить рацион рисом или гречкой в отварном виде, отваренной рыбой нежирных сортов и овощами, приготовленными на пару. Ужин может состоять из рыбы на пару и отварного картофеля. Перед сном можно перекусить некислым вкусным фруктом.
- Завтрак может состоять из омлета на пару или яичницы из белков, протертой каши из геркулесовой крупы и некрепкого чая. На второй завтрак можно съесть кусочек сыра нежирного сорта с молоком. На обед разрешается приготовить суп с одной из разрешенных круп, отварное нежирное мясо и желе из яблок. На ужин полезно в меню полезно включить следующие блюда и продукты – котлеты на пару из рыбы, морковное пюре, отвар из шиповника. После ужина, на ночь рекомендуется выпить стакан кефира, молока или йогурта.
- На завтрак можно приготовить котлеты из мяса птицы нежирных сортов на пару, кашу из овсяной крупы и выпить чай с лимоном. Второй завтрак может включать творожный пудинг и чай из трав. В обед полезно употребить отварную рыбу, суп без мяса с рисом, свекольный салат и 1 печеное яблоко. На ужин рекомендуется отварить говядину, приготовить рагу из цветной капусты на пару и выпить компот из сухофруктов. Перед сном полезно побаловать себя стаканом вкусного кефира или йогурта.
Соблюдая лечебное питание при панкреатите, вы не только нормализуете работу поджелудочной железы и всех органов пищеварения в целом, но и приобретете спортивное привлекательное телосложение.
Лечение предполагает включение в ежедневный рацион и режим питания полезных при панкреатите и гастрите продуктов и исключение запрещенных блюд, что поможет не только улучшить состояние больного, но и предотвратит появление осложнений, уменьшит риск возникновения приступа и обострений.
Источник


Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
Любые медикаментозные средства будут малоэффективны, если человек не придерживается основных рекомендаций по питанию. Диетический рацион при панкреатите, гастрите и холецистите, достаточно разнообразен и питателен, поэтому не будет приносить негативных ощущений и чувства ограниченности.
Особенности рациона при холецистите и панкреатите
Если определяются патологии поджелудочной железы или желчного пузыря, то для поддержания оптимального состояния необходимо следовать определенным правилам питания. Таким образом, удастся избежать ухудшения ситуации.
Врачи рекомендуют исключить:
- острые продукты,
- жареные блюда,
- переедание,
- копчености,
- маринады,
- бульоны с большим процентом жирности,
- слишком кислые продукты,
- пищу экстремальных температур,
- газировку,
- алкогольные напитки.

При этих заболеваниях нужно кушать дробно, до шести раз в день. Если в блюде есть кусочки, их рекомендуется хорошо пережевывать. Чтобы еда усваивалась организмом в полной мере, следует использовать паровые способы приготовления. Также рекомендуется есть запеченные и вареные блюда.
Данные патологии требуют ограничения жиров и углеводов, употребление белков разрешено. Лучше всего съедать за сутки примерно два килограмма еды и пить до двух литров жидкости.
Диета при хронических формах патологий
При тяжелой форме гастрита и холецистита следует внести в свой рацион ограничения по некоторым продуктам.
Диета при хроническом гастрите и холецистите предполагает отказ от:
- бульонов с грибами и мясом,
- редиски, капусты,
- ячневой, перловой, пшенной и кукурузной каши,
- малины, клубники и других кислотосодержащих ягод,
- выпечки и хлеба,
- острых приправ и кетчупов,
- жареной картошки,
- алкогольных напитков,
- крепко заваренных чаев,
- кофе и напитков, содержащих кофеин.
Не нужно полностью отказываться от нежелательных продуктов, во всем нужна мера. При обострении патологии, все вышеперечисленное употреблять крайне нежелательно! Как только начнет улучшаться состояние и наступит ремиссия, можно употребить небольшое количество любимого продукта.
Чтобы замедлить формирование панкреатита и холецистита, рекомендовано диетическое питание «стол №5». При утрачивании функции органов к активной работе, нужно бороться с болевыми ощущениями, для этого требуется такая диета.
Необходимо максимально разгрузить желчный пузырь и поджелудочную железу. Количество пищи делится на несколько частей. Продукты питания проходят паровую обработку либо запекаются.

Главным в терапии холецистита или панкреатита является сбалансировать свой рацион, и не допустить чрезмерного употребления углеводов и жиров.
При недугах органов желудочно-кишечного тракта стол №5 предполагает введение в рацион:
- риса, манной и гречневой каш,
- выпечки с небольшим количеством сахара,
- запеченных яблок и груш,
- выпечки без большого количества сахара,
- овощей в составе разных блюд,
- определенного объема сухофруктов,
- нежирной рыбы, вареного мяса,
- небольшого количества соли,
- вареных яиц,
- кисломолочных нежирных продуктов,
- сниженного количества растительного масла,
- некрепкого чая, отвара шиповника, фруктовых муссов.
Как питаться при гастрите с повышенной кислотностью
При этой разновидности гастрита нужно использовать диету, которая направлена на защиту желудка и понижение его секреции. Цель диеты состоит в том, чтобы нормализовать работу желудка и кишечника, ограничив механические, химические и термические раздражители.
Еда должна готовится исключительно на пару либо вариться. Все блюда употребляются в протертом виде и практически без добавления соли.
Допускается прием:
- всех кисломолочных продуктов, в особенности, йогурта и простокваши,
- вареников и сырников,
- сухих белых сухарей,
- свежего творога,
- молочных блюд,
- небольшого количества сливочного масла,
- нежирной телятины,
- мясных и рыбных бульонов с крупами,
- курицы в различной несладкой выпечке,
- паровых котлет и омлетов,
- овощных блюд,
- некрепкого листового чая,
- сладких ягод и фруктов в составе желе,
- кремов и компотов.
Не должно присутствовать:
- газированных напитков,
- наваристых бульонов,
- копченостей,
- специй,
- черного хлеба,
- солений,
- острых закусок с овощами,
- сырых овощей и сока свежего лимона.

Как питаться при гастрите с пониженной кислотностью
Важно не только сохранить слизистую желудка в нормальном состоянии, но и активизировать секрецию пищеварительных желез. При гастрите нельзя употреблять цельное молоко, исключение составляет только его присутствие в напитках и кашах.
Диета при гастрите и холецистите предполагает прием:
- вчерашнего хлеба,
- мяса с низким процентом жирности,
- отварной рыбы,
- овощных супов,
- протертых овощей, пюре, омлета, яиц всмятку,
- вареных, сырых или протертых фруктов,
- чая,
- натуральных соков.
Запрещаются:
- острые специи,
- сладкие изделия из теста,
- алкоголь,
- жирная сметана.
Рецепты блюд при холецистите и панкреатите
Перед людьми, которым необходимо соблюдать диету, появляется неизбежный вопрос: что можно приготовить из разрешенного списка продуктов? Прежде всего, следует вспомнить наиболее популярные рецепты.

Для приготовления овощного первого блюда с фрикадельками из сыра, нужно взять:
- 2 ½ л овощного бульона или воды,
- болгарский перец,
- морковь,
- луковицу,
- 5 штук картофеля,
- 100 г сыра,
- яйцо,
- пучок зелени,
- полстакана муки,
- масло и соль.
Сыр необходимо перетереть и добавить к нему немного сливочного масла в мягком состоянии. Далее добавляется мука, яйцо, соль и немного зелени. Все это нужно хорошо смешать и поставить в холодильник примерно на чуть более, чем на полчаса.
Параллельно с этим натирается морковь, режется полосками перец, а лук и картошка измельчается кубиками. Все кладется в кипяток и отваривается примерно 13-15 минут.
При этом нужно скатать из сыра небольшие шарики, добавить их в суп и варить его, пока не закипит. Блюдо посолить и добавить специи по желанию. Перед подачей на стол – посыпать зеленью.
Для приготовления овощного плова потребуется:
- 230 г риса,
- помидор,
- кабачок,
- лук,
- две морковки,
- небольшой баклажан,
- немного перца.
Все составляющие нарезаются мелкими кубиками, а морковь нужно измельчить на терке. Баклажан предварительно очистить от кожуры. В кастрюле овощи приспускаются, и добавляется немного растительного масла.

Далее всыпается сырой рис, все перемешивается и заливается подсоленной водой. Она должна перекрывать рис примерно на три сантиметра. Блюдо накрывают и ставят варить, периодически открывая крышку и помешивая. Огонь нужно выключить, когда будет готов рис.
Даже если человек минимизировал последствия от заболевания, и его состояние улучшилось, не нужно злоупотреблять запрещенными продуктами. Необходимо не допускать приема маринадов, спиртного, а также избегать снеков и жирных блюд.
Если воспаление приобрело хронический вид, то диета при гастрите, панкреатите, а также при холецистите соблюдается несколько лет, а иногда и десятилетия. Любое введение в свой привычный рацион новых продуктов и блюд должно быть согласовано с врачом.
Источник