Дисметаболические формы хронического панкреатита наблюдаются при
Билиарнозависимый
Алкогольный
•
Дисметаболический
Инфекционный
Лекарственный
Идиопатический
2. Варианты хронического панкреатита по характеру клинического течения
Редко рецидивирующий
Часто рецидивирующий
С постоянно
присутствующей симптоматикой
3. Варианты хронического панкреатита по морфологическим признакам
Интерстициально-отечный
Паренхиматозный
Фиброзно-склеротический
(индуративный)Гиперпластический
(псевдотуморозный)Кистозный
4. Варианты хронического панкреатита по клиническим проявлениям
Болевой
Гипосекреторный
Астеноневротический
Латентный
Сочетанный
Наиболее
сложным разделом классификации является
разделение ХП
по морфологическим признакам. Авторы
в основу этих принципов положили данные
УЗИ и КТ.
Интерстициально-отечный
ХПна
высоте обострения (по данным
УЗИ и КТ) характеризуется умеренным
увеличением размеров ПЖ.
Вследствие отека собственно железы и
паренхиматозной клетчатки контуры
ПЖ визуализируются нечетко, структура
её представляется
неоднородной, встречаются участки как
повышенной, так и пониженной плотности;
отмечается неоднородная эхогенность.
По мере стихания
обострения размеры ПЖ становятся
нормальными, контуры четкими.
В отличие от острого панкреатита часть
морфологических изменений оказывается
стабильной (в большей или меньшей
степени
сохраняются участки уплотнения железы).
У большинства больных выраженных
изменений системы протоков не обнаружено.
Для
паренхиматозного варианта ХП характерна
значительная продолжительность
заболевания, чередование периодов
обострения и
ремиссии. Боли в период обострения менее
выражены, амилазный тест
оказывается положительным реже и уровень
повышения меньше.
Более чем у половины больных фиксируются
симптомы внешнесекреторной
недостаточности ПЖ: стеаторея, полифекалия,
склонность
к поносу, который относительно легко
купируется ферментными
препаратами. По данным УЗИ и КТ размеры
и контуры ПЖ существенно
не изменены, стабильно отмечается
равномерное уплотнение железы.
Изменений протоков у большинства больных
не выявляется.
Фиброзно-склеротический
вариант ХП—анамнез
продолжительный—более
15 лет. Практически у всех больных
фиксируется внешнесекреторная
недостаточность ПЖ, интенсивные боли,
не уступающие лекарственной терапии.
Исчезает четко выраженная грань между
обострением и ремиссией. Амилазный тест
в половине случаев оказывается
отрицательным. Осложнения часты, а
характер их зависит от преимущественной
локализации процесса (в головке—нарушения
пассажа желчи,
в хвосте—нарушение
проходимости селезеночной вены и
подпеченочная
форма портальной гипертензии). По данным
УЗИ и КТ—размеры
поджелудочной железы уменьшены, паренхима
повышенной эхогенности, значительно
уплотнена, контуры четкие, неровные,
нередко
выявляются обызвествления. У части
больных — расширение протоковой
системы железы.
Гиперпластический
вариант ХП—встречается
приблизительно у 5% больных. Заболевание
протекает длительно (обычно более 10
лет). Боли
носят выраженный характер и постоянны,
как правило, фиксируется
недостаточность внешнесекреторной
функции ПЖ. Иногда ПЖ может
пальпироваться; амилазный тест
положительный только у 50% больных.
По данным УЗИ и КТ—ПЖ
или отдельные её части резко увеличены.
В плане дифференциальной диагностики
с опухолью поджелудочной
железы целесообразно проведение пробы
с лазиксом, а также повторное
исследование сыворотки крови на
опухолевые маркеры.
Кистозный
вариант ХП
—
встречается в 2 раза чаще, чем
гиперпластический.
Выделяется он в отдельный вариант, так
как характеризуется
своеобразной клинической картиной —
боли умеренные, но почти
постоянные, амилазный тест, как правило,
положительный и сохраняется
продолжительное время. По данным УЗИ и
КТ—ПЖ
увеличена,
есть жидкостные образования, участки
фиброза и обызвествления,
протоки обычно расширены. Обострения
частые и не всегда имеют
«видимую» причину.
Реактивный
панкреатит — это реакция поджелудочной
железы на острую патологию, либо
обострение хронической патологии
органов, функционально,
морфологически связанных с поджелудочной
железой. Реактивный
панкреатит заканчивается при ликвидации
обострения основного
заболевания, но констатация его требует
проведения лечебных и профилактических
мероприятий, направленных на предупреждение
развития
хронического панкреатита. В качестве
хронической формы течения реактивный
панкреатит не существует и в диагноз
вынесен быть
не может.
Выделение групп
больных ХП по степени тяжести.
Легкое
течение заболевания.
Редкие
(1-2 раза в год) и непродолжительные
обострения, быстро купирующийся болевой
синдром. Функции ПЖ не нарушены. Вне
обострения самочувствие больного вполне
удовлетворительное. Снижение массы
тела не отмечается. Показатели
копрограммы в пределах нормы.
Средней
тяжести.
Обострения
3-4 раза в год с типичным длительным
болевым синдромом, с феноменом
панкреатической гиперферментемии,
выявляемой лабораторными методами
исследования. Нарушения
внешнесекреторной и инкреторной функции
поджелудочной железы
умеренные (изменение характера кала,
стеаторея, креаторея по
данным копрограммы, латентный сахарный
диабет), при инструментальном
обследовании — ультразвуковые и
радиоизотопные признаки поражения
поджелудочной железы.
Тяжелое
течение.Непрерывно
рецидивирующее течение (частые длительные
обострения), упорный болевой синдром,
выраженные диспепсические
расстройства, «панкреатические поносы»,
резкое нарушение
общего пищеварения, глубокие изменения
внешнесекреторной функции
ПЖ, развитие панкреатического сахарного
диабета, кист ПЖ. Прогрессирующее
истощение, полигиповитаминозы,
внепанкреатические обострения
(панкреатогенный выпотной плеврит,
панкреатогенная нефропатия,
вторичные дуоденальные язвы).
Клиническая
картина:
Боли в эпигастральной
области после приема пищи, иррадиирующие
в спину, которые могут продолжаться в
течение многих часов или нескольких
дней.Тошнота, рвота.
Потеря массы тела
(у 30—52% пациентов).Желтуха (у 16—33%
пациентов). Отек и развитие фиброза ПЖ
могут вызывать сдавление желчных
протоков и окружающих сосудов. Преходящая
желтуха возникает вследствие отека ПЖ
при обострениях хронического панкреатита,
постоянная—связана с обструкцией
общего желчного протока вследствие
фиброза головки ПЖ. При более легкой
обструкции наблюдается повышение
только уровня щелочной фосфатазы.Во время приступа
хронического панкреатита могут возникать
жировые некрозы, чаще поражается
подкожная клетчатка на ногах, что
проявляется болезненными узелками,
которые можно ошибочно принять за
узловатую эритему.Воспаление и
фиброз перипанкреатической клетчатки
могут приводить к сдавлению и тромбозу
селезеночной, верхней брыжеечной и
воротной вен, однако развернутая картина
портальной гипертензии наблюдается
редко.Формирование
псевдокист вследствие разрывов протоков
ПЖ, на месте предыдущего некроза ткани
и последующего скопления секрета. Кисты
могут быть бессимптомными или вызывать
боли в верхней половине живота, нередко
проявляются сдавлением соседних
органов.
Синдром
недостаточности внешнесекреторной
функции. При
длительном течении заболевания по мере
разрушения паренхимы ПЖ интенсивность
болевых приступов становится меньше
(однако продолжающийся прием алкоголя
может вызвать сохранение болей), и при
уменьшении объема функционирующей
паренхимы до 10% от нормы появляются
признаки мальабсорбции — полифекалия,
жирный стул, потеря массы тела. У пациентов
с алкогольным панкреатитом признаки
мальабсорбции возникают в среднем через
10 лет от появления первых клинических
симптомов.
Диагноз устанавливают
на основании характерного болевого
синдрома, признаков недостаточности
внешнесекреторной функции ПЖ у пациента,
регулярно принимающего алкоголь. В
отличие от острого панкреатита, при
хроническом редко наблюдается повышение
уровня ферментов в крови или моче,
поэтому если это происходит, можно
подозревать формирование псевдокисты
или панкреатического асцита Стойко
повышенный уровень амилазы в крови
позволяет сделать предположение о
макроамилаземии (при которой амилаза
образует крупные комплексы с белками
плазмы, не фильтрующиеся почками, и в
моче наблюдается нормальная активность
амилазы) или внепанкреатические источники
гиперамилаземии (табл. 2).
Таблица 2.
Внепанкреатические источники
гиперамилаземии и гиперамилазурии (по
W. В. Salt II, S. Schtnkor)
Почечная
недостаточность
Болезни слюнных
желез:
эпидемический
паротит
конкремент
радиационный
сиаладенит
Осложнения
челюстно-лицевои хирургии
Опухолевая
гиперамилаземия:
рак легкого
рак пищевода
рак яичников
Макроамилаземия
Ожоги
Диабетический
кетоацидоз
Беременность
Трансплантация
почки
Травма головного
мозга
Медикаментозное
лечение:
морфин
Болезни органов
брюшной полости:
болезни желчных
путей (холецистит, холедохолитиаз)
осложнения язвенной
болезни — перфорация или пенетрация
язв
непроходимость
или инфаркт кишечника
внематочная
беременность
перитонит
аневризма аорты
послеоперационная
гиперамилаземия
Методы визуализации
в диагностике хронического панкреатита
Рентгенография
области ПЖ.Трансабдоминальное
УЗИ (расширение протоков, псевдокисты,
кальцификация, расширение общего
желчного протока, воротной, селезеночной
вены, асцит).Эндоскопическое
УЗИ.ЭРХПГ (изменение
структуры протоков, псевдокисты).Компьютерная
томография (с внутривенным контрастированием)Сцинтиграфия с
введением гранулоцитов, меченных 99mТс
или 111Iп.
Обзорная
рентгенография
в 30-40% случаев выявляет кальцификацию
поджелудочной железы или внутрипротоковые
камни, особенно
при исследовании в косой проекции. Это
снимает необходимость
дальнейшего обследования для подтверждения
диагноза
ХП. Ультразвуковое
исследование (УЗИ)
позволяет оценить размеры
органа, расширение и неровность контура
протоков, псевдокисты. Эндоскопическая
ретроградная холангиопанкреотография
(ЭРХПГ)
позволяет выявить большую часть больных
ХП. Это исследование
дает возможность обнаружить изменения
главного панкреатического
протока и его ветвей (нерегулярное
расширение
протоков — «цепь озер»). Компьютерную
томографию (КТ) и ангиографию
обычно проводят для подготовки к
предстоящему хирургическому
вмешательству. Зоны некроза поджелудочной
железы
можно обнаружить с помощью использования
контрастирования
при КТ (отсутствие накопления контрастного
вещества), а также
с помощью новой методики — сцинтиграфии
поджелудочной
железы с введением взвеси меченых
гранулоцитов (накопление
радиоактивности в очаге некроза).
Копрологическое
исследование
является
основным
методом оценки внешнесекреторной
функции поджелудочной
железы. При выраженной
панкреатической недостаточности каловые
массы приобретают
серый оттенок, зловонный запах и жирный
вид. Увеличивается
общее количество каловых масс (в норме
масса составляет
50-225 г за сутки). Повышенное содержание
нейтрального жира
в кале — стеаторея — является показателем
выраженной экзокринной
панкреатической недостаточности.
Исследование должно
проводиться на фоне приема достаточного
количества жира пациентом
(100 г в cутки
в течение 2-3 дней до анализа), наиболее
характерно обнаружение крупных
капель (диаметром более 8 мкм).
Функциональные
тесты можно
разделить на три группы:
прямые тесты
секреции ПЖ. Проводят сбор и исследование
сока ПЖ или дуоденального содержимого
после стимуляции секреции ПЖ экзогенными
гормонами или гормоноподобными пептидами
(секретин-холецистокининовый
тест);непрямые тесты
— исследование. дуоденального содержимого
после пищевой стимуляции (тест Лунда);пероральные тесты
— проводят без канюлирования протока
ПЖ или введения зонда (тест с
N-бензоил-L-тирозил-парааминобензойной
кислотой — БТ-ПАБК; флюоресцеиндилауратный
или панкреатолауриловый тест; дыхательные
тесты с субстратом, меченным
радиоизотопами).
Секретин-панкреозиминовый
тест
является
«золотым стандартом» диагностики
нарушений внешнесекреторной
функции поджелудочной железы.
В
полученном секрете
определяют концентрацию бикарбонатов
и ферментов: амилазы,
трипсина, химотрипсина и липазы.
Наибольшее значение имеют
такие показатели, как максимальная
концентрация бикарбонатов,
дебит панкреатического сока (дуоденального
содержимого), максимальная концентрация
и дебит ферментов. При ХП обычно
обнаруживают снижение концентрации
бикарбонатов (<90
мэкв/л) и ферментов при нормальном объеме
аспирата (>2 мл/кг).
Уменьшение объема панкреатической
секреции при нормальной концентрации
бикарбонатов и ферментов позволяет
заподозрить
рак поджелудочной железы.
При
проведении теста
Лунда
стимуляцию секреции выполняют с помощью
жидкой пищевой смеси, содержащей 6%
жира,
5% белка
и 15% углеводов. Этот метод технически
более прост в проведении,
однако не позволяет оценить секрецию
бикарбонатов, а, кроме
того, его результаты зависят от состояния
тонкой кишки как места
выработки эндогенных стимуляторов.
Тест Лунда имеет меньшую
чувствительность и специфичность по
сравнению с секретин-панкреозиминовым
тестом, особенно при легкой степени
панкреатической
недостаточности.
В
последние годы все большее применение
находит метод определения
панкреатических ферментов (трипсин,
химотрипсин, эластаза,
липаза) в кале, прежде всего благодаря
своей неинвазивности.
Наибольшие преимущества имеет определение
эластазы в кале
иммуноферментным методом.Чувствительность
и специфичность эластазного теста у
больных с экзокринной
панкреатической недостаточностью
тяжелой и средней
степени приближаются к таковым
секретин-панкреозиминого
теста. При легкой степени внешнесекреторной
недостаточности
чувствительность метода составляет
63%.
Рисунок
2
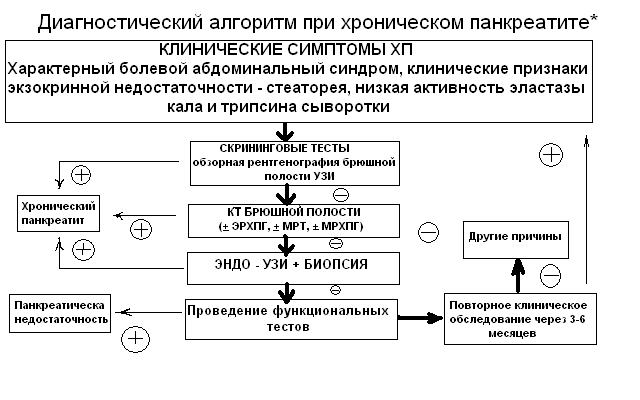
*рекомендации Европейской
многоцентровой группы по изучению
хронического панкреатита 2005 г.
Таблица 3.
Соседние файлы в папке metodichki
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Главная —
Заболевания —
Панкреатит хронический токсико-метаболический
Токсико-метаболический хронический панкреатит – это тяжелое длительно текущее воспалительное заболевание поджелудочной железы, развивающееся вследствие воздействия на организм человека токсичных (ядовитых) веществ и неблагоприятно влияющих на секреторную (выделительную) функцию поджелудочной железы продуктов метаболизма (обмена веществ).
Симптомы панкреатит хронический токсико-метаболического
- Рецидивирующие (повторяющиеся) боли в верхних отделах живота (часто опоясывающего характера), продолжительные, усиливающиеся после приема пищи и при лежании на спине. Боли могут быть тянущими (тупыми) и острыми, постоянными и эпизодическими. Боль провоцируется приемом алкоголя, острой, жирной и жареной пищи.
- Ситофобия (боязнь приема пищи, связанная с обострением боли после еды).
- Диспептические явления.
- Снижение веса.
- Диарея (частый жидкий стул) – 2-4 раза в сутки. Стул зловонный, сероватого цвета, содержащий остатки непереваренной пищи (лиентерея); кал жирный, плохо смывается со стенок унитаза (стеаторея).
- Сахарный диабет.
Формы
Классифицируется по TIGAR-O (международная классификация хронического панкреатита) в зависимости от вызвавших его факторов.
- Алкоголь.
- Курение.
- Гиперкальциемия (повышенное содержание кальция в крови), гиперпаратиреоидит (повышенное содержание в крови паратгормона – гормона, регулирующего обмен кальция в крови).
- Гиперлипидемия (высокое содержание липидов (жиров) и/или липопротеидов (соединений жиров с белками) в крови).
- Хроническая почечная недостаточность.
- Лекарства (например, некоторые мочегонные средства, противосудорожные и противовоспалительные препараты).
- Токсины (ядовитые вещества, попавшие в кровь).
Причины
- Употребление алкоголя. Считается, что риск возникновения токсико-метаболического панкреатита выше у людей, постоянно употребляющих слабоалкогольные напитки.
- Курение.
- Гиперлипидемия (высокое содержание липидов (жиров) и/или липопротеидов (соединений жиров с белками) в крови).
- Гиперкальциемия (повышенное содержание кальция в крови).
- Хроническая почечная недостаточность.
- Прием некоторых медикаментов (например, отдельных мочегонных средств, противосудорожных и противовоспалительных препаратов).
- Отравление химическими веществами (кислотами, щелочами).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза заболевания и жалоб пациента: когда (как давно) появились боль в верхних отделах живота, тошнота и рвота, вздутие живота, отрыжка, диарея (частый жидкий стул), снижение массы тела, с чем пациент связывает возникновение этих симптомов.
- Анализ пищевого анамнеза: уточнение пищевого рациона пациента, выяснение, употреблял ли пациент алкоголь (какой именно, как часто, в каких количествах), курит ли пациент, принимает ли он какие-либо лекарственные средства, способные привести к развитию токсико-метаболического панкреатита.
- Лабораторные данные.
- Общеклинический анализ крови: повышение содержания в крови лейкоцитов (белых клеток крови), уровня скорости оседания эритроцитов (красных клеток крови) — лабораторного показателя, указывающего на наличие воспаления в организме (СОЭ). Эти явления наблюдаются, как правило, при обострении заболевания.
- Биохимический анализ крови: повышение уровня глюкозы (сахара) в крови, липазы (фермента (белка, ускоряющего химические реакции в организме), участвующего в расщеплении жиров), амилазы (фермента, участвующего в расщеплении углеводов), трипсина и эластазы I (ферментов, участвующих в расщеплении белков), фруктозамина (белка, образующегося в результате взаимодействия глюкозы и белков крови и являющегося одним из показателей содержания глюкозы в крови), билирубина (желчного пигмента (красящего вещества), образующегося в результате разрушения эритроцитов), гамма-глутамилтранспептидазы (фермента печени и поджелудочной железы, уровень которого в крови возрастает при заболеваниях печени и развитии алкоголизма). Также вероятно повышение уровня кальция в крови.
- Общеклинический анализ мочи: в моче может обнаруживаться глюкоза (при тяжелом сахарном диабете, являющемся одним из основных симптомов заболевания).
- Биохимический анализ мочи выявляет микроальбуминурию (наличие альбумина (одного из белков крови) в моче в количестве до 300 мг за сутки) и микротрансферринурию (присутствие в моче следов трансферрина – белка, осуществляющего перенос железа в плазме (жидкой части крови)), отсутствующие в норме.
- Общеклинический анализ кала может свидетельствовать о нарушении экскреторной (выделительной) активности поджелудочной железы. Может отмечаться повышенное содержание в кале нейтральных жиров (жировых компонентов пищи, не подвергшихся расщеплению или усвоению и выделенных в неизмененном виде), жирных кислот, наличие непереваренной клетчатки (пищевых волокон).
- Секретин-панкреозиминовый (церулеиновый) тест – заключается в стимуляции внешнесекреторной функции (функции выработки пищеварительных ферментов) подже лудочной железы последовательным внутривенным введением секретина (гормона, вызывающего выделение сока поджелудочной железы), а через 30 минут — холецистокинина (гормона, вырабатывающегося в ответ на поступление пищевой кашицы в 12-перстную кишку, вызывающего сокращение желчного пузыря и выработку ферментов поджелудочной железы). Оценивается количество секрета (выделяемого вещества) в полученных 6-ти порциях содержимого 12-перстной кишки, концентрации бикарбо натов (солей, вырабатываемых поджелудочной железой) в первых 3-х и ферментов — в последних 3-х порциях. Тест применяется для оценки функциональной активности поджелудочной железы (способности данного органа участвовать в пищеварении).
- Инструментальные данные.
- Ультразвуковое исследование (УЗИ) брюшной полости – неинвазивное (без проникновения через кожу или слизистые оболочки) исследование организма человека с помощью ультразвуковых волн. Позволяет выявить изменения в ткани поджелудочной железы, наличие осложнений.
- Компьютерная томография (КТ) брюшной полости – метод, позволяющий сканировать различные органы послойно с использованием рентгеновского излучения. КТ применяется для оценки состояния поджелудочной железы и соседних органов, выявления кальцификатов (обызвествлений) поджелудочной железы, а также для исключения опухолевого процесса (неконтролируемого разрастания ткани органа).
- Магнитно-резонансная томография (МРТ) – высокоинформативный диагностический метод. Применяется, в основном, для выявления патологических (отсутствующих в норме) процессов в мягких тканях (мышцах, внутренних органах). Диагностическая функция МРТ при токсико-метаболическом панкреатите аналогична таковой у КТ.
- Эндоскопическая ультрасонография (ЭУС) – метод ультразвуковой диагностики заболеваний поджелудочной железы, при котором сканирование производится через стенки желуд ка и 12-перстной кишки. Позволяет детально изучить структуру ткани поджелудочной железы, выявить наличие кальцификатов, исключить опухолевый процесс.
- Рентгенография брюшной полости – исследование брюшной полости с использованием рентгеновского излучения. Позволяет оценить состояние поджелудочной железы и близлежащих органов, выявить наличие кальцификатов.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – исследование желчных путей (трубчатых образований, по которым движется желчь – жидкость, вырабатываемая в печени) и панкреатических протоков (ходов, по которым сок поджелудочной железы попадает в 12-перстную кишку). С помощью фиброгастродуоденоскопа (длинного гибкого зонда (трубки) с камерой на конце) протоки заполняются контрастным веществом (специальным составом, за распространением которого можно наблюдать на рентгене). Применяется для оценки состояния протока поджелудочной железы (хода, по которому сок поджелудочной железы попадает в 12-перстную кишку).
- Возможна также консультация терапевта.
Лечение панкреатит хронический токсико-метаболического
Выделяют консервативное (безоперационное) и хирургическое лечение заболевания, а также общие рекомендации.
- Общие рекомендации.
- Диетотерапия. Диету необходимо соблюдать на протяжении всей жизни — стол №5п по Певзнеру (№5 панкреатический, диета с повышенным содержанием белка, уменьшением жиров и углеводов, в частности, сахара), исключение алкоголя.
- Отказ от курения.
- Консервативное лечение проводится с целью устранения симптомов заболевания.
- Заместительная терапия (медикаментозное лечение, направленное на возмещение утраченной или ослабленной экзокринной (выделительной) функции поджелудочной железы (выработки панкреатического сока – вещества, расщепляющего углеводы и жиры)). Заместительная терапия осуществляется с помощью микрокапсулированных ферментов (белков, расщепляющих питательные вещества (белки, жиры, углеводы) и заключенных в капсулы).
- Анальгетические (обезболивающие) и противорвотные препараты – применяются для устранения/облегчения боли, тошноты и рвоты.
- Коррекция гликемии (уровня глюкозы (сахара) в крови) – поддержание оптимального уровня глюкозы в крови.
- Хирургическое лечение – резекция поджелудочной железы (удаление части органа). Проводится только при осложненном течении по следующим показаниям:
- кисты (патологические (отсутствующие в норме) полости в ткани органа, имеющие стенку и содержащие жидкость) и абсцессы (ограниченные капсулой скопления гноя в тканях) поджелудочной железы;
- свищи (патологические ходы) поджелудочной железы;
- обструкция (закупорка) главного протока поджелудочной железы (хода, по которому сок поджелудочной железы попадает в 12-перстную кишку);
- подозрение на развитие злокачественной опухоли поджелудочной железы.
Осложнения и последствия
- Кисты (патологические (отсутствующие в норме) полости в ткани органа, имеющие стенку и содержащие жидкость) и абсцессы (ограниченные капсулой скопления гноя в тканях) поджелудочной железы.
- Свищи (патологические ходы) поджелудочной железы.
- Развитие механической желтухи (закупорки желчевыводящих путей, в результате которой токсичные (ядовитые) желчные пигменты (красящие вещества) поступают в большом количестве в кровоток, вызывая характерное желтушное окрашивание кожного покрова и склер (белков глаз) и интоксикацию (отравление организма)).
- Сахарный диабет – является одновременно и симптомом, и осложнением заболевания.
- Развитие аденокарциномы – злокачественной опухоли поджелудочной железы (частично или полностью утратившей способность к дифференцировке (то есть тип клеток опухоли отличается от типа клеток органа, из которого она образовалась) и представляющей значительную угрозу для жизни пациента), происходящей из железистой ткани (ткани, содержащей железы).
Профилактика панкреатит хронический токсико-метаболического
- Сбалансированное полноценное питание, употребление в пищу достаточного количества белков, ограничение жиров.
- Отказ от употребления алкоголя, в особенности вместе с обильной жирной пищей.
- Исключение курения.
- Отказ от самостоятельного приема (без назначения врача) препаратов, способных вызвать развитие токсико-метаболического панкреатита. К ним относятся некоторые мочегонные средства, противосудорожные и противовоспалительные препараты.
- Регулярное прохождение обследования у гастроэнтеролога – 1 раз в год.
- Авторы
- Хронический панкреатит / Маев И.В., Казюлин А.Н., Кучерявый Ю.А. и др. / М: Медицина, 2005. – 504 с.
- Болезни поджелудочной железы: практическое руководство./Маев И.В., Кучерявый Ю.А./ – М.: ГЭОТАР-Медиа, 2009. – 736 с.
Что делать при панкреатит хронический токсико-метаболическом?
Источник


