Дифференциальные симптомы при панкреатите
Дифференциальную диагностику проводят в два этапа. На первом этапе острый панкреатит приходится дифференцировать от других заболеваний органов брюшной полости, требующих неотложного оперативного вмешательства: перфорации язвы желудка или двенадцатиперстной кишки, острой кишечной непроходимости, деструктивного холецистита, острой окклюзии артерий или вен мезентериального бассейна, а также от инфаркта миокарда.
Для перфорации язвы желудка или двенадцатиперстной кишки в отличие от панкреонекроза характерно внезапное появление «кинжальных» болей. При этом больные стараются лежать неподвижно, а при панкреатите — беспокойны. В отличие от панкреатита, при котором отмечают многократную рвоту, для прободения рвота не характерна. Диагностические сомнения удаётся разрешить при обнаружении свободного газа под куполом диафрагмы с помощью обзорной рентгенографии брюшной полости. Острый панкреатит трудно дифференцировать от прободной язвы задней стенки желудка, когда его содержимое поступает в сальниковую сумку, или в случаях прободения язв малой кривизны в толщу малого сальника. Следует отметить, что определение амилазы в крови или моче не имеет существенного значения при прободной язве, когда амилаза в избыточном количестве с содержимым двенадцатиперстной кишки поступает в брюшную полость, а затем поступает в кровь. Окончательно установить диагноз можно при УЗИ и лапароскопии.
Клиническую картину острого панкреатита может симулировать пенетрация язвы желудка или двенадцатиперстной кишки. В этих случаях всегда следует придавать значение симптомам обострения язвенной болезни. Однако при увеличении активности амилазы в крови или моче и симптомах острого панкреатита исключить его практически не представляется возможным.
Острая кишечная непроходимость, так же как панкреонекроз, характеризуется острым началом, интенсивным болевым синдромом, многократной рвотой. При деструктивном панкреатите и вовлечении в некротический процесс брыжейки тонкой и поперечно-ободочной кишки клинические симптомы схожи с таковыми при развитии механической кишечной непроходимости. Однако, в отличие от панкреатита, при механической непроходимости кишечника боли носят схваткообразный характер, сопровождаются звонкой и резонирующей перистальтикой кишечника (панкреатит сопровождается угасанием перистальтики). Вместе с тем при кишечной непроходимости бывает амилазурия, поэтому этот лабораторный тест не имеет решающего значения. Постановка диагноза возможна при выполнении обзорной рентгенографии органов брюшной полости (множественные уровни жидкости в кишечнике при непроходимости). Для острого панкреатита характерны пневматизация толстой кишки и отсутствие чаш Клойбера.
Наиболее трудный момент дифференциальной диагностики острого панкреатита (интерстициального, ограниченного «головчатого» панкреонекроза) с острым аппендицитом — начальные сроки заболевания, когда симптомы выражены ещё недостаточно либо червеобразный отросток расположен кзади (в поясничной области или около жёлчного пузыря). Ключевые моменты дифференциальной диагностики в этих ситуациях — лабораторная диагностика, УЗИ и лапароскопия.
Острый деструктивный холецистит вызывает серьёзные проблемы в дифференциальной диагностике с острым панкреатитом при развитии симптомов распространённого перитонита. В этой ситуации в пользу острого деструктивного холецистита свидетельствует преимущественная локализация болей в правом подреберье с иррадиацией в правую лопатку и плечо, болезненный и увеличенный жёлчный пузырь при пальпации, отсутствие указаний на опоясывающий характер болей. Необходимо помнить о том, что панкреонекрозу может сопутствовать развитие острого ферментативного холецистита. Диагностические проблемы разрешаются при исследовании активности ферментов, УЗИ и лапароскопии.
При ущемлении конкремента в дистальном отделе холедоха клинические проявления соответствуют картине острого холецистопанкреатита («крика папиллы»): больной мечется и стонет от боли, не находит себе места, боли возникают внезапно в верхних отделах живота, сильные, носят опоясывающий характер, сопровождаются многократной рвотой, ознобом, желтухой, холангитом и динамической кишечной непроходимостью. При этом определяют мышечное напряжение и симптом Щёткина-Блюмберга в верхних отделах живота. Оптимальный алгоритм дифференциальной диагностики: определение в крови концентрации билирубина и его фракций, активности амилазы, липазы, щелочной фосфатазы, аланиновой и аспарагиновой аминотрансфераз, УЗИ, экстренная эндоскопическая ретроградная холангиография, папиллотомия с экстракцией конкремента.
Острая окклюзия (тромбоз, эмболия) мезентериальных сосудов в отличие от острого панкреатита возникает чаще у больных пожилого возраста, страдающих сердечно-сосудистыми заболеваниями, мерцательной аритмией. При этом боль в животе нарастает быстро, как при перфорации язвы желудка или двенадцатиперстной кишки. Боль и напряжение мышц передней брюшной стенки могут быть разлитыми. Характерен лейкоцитоз (20-30х109/л). Иногда бывает стул с примесью крови. Амилазурия и увеличение активности ЛДГ имеют небольшое дифференциально диагностическое значение, поскольку активность этих ферментов повышается при некрозе кишки. Диагностические сомнения разрешаются при проведении лапароскопического или ангиографического исследования.
Разрыв аневризмы брюшного отдела аорты в отличие от острого панкреатита характеризуется острым началом, сопровождающимся симптомами внутрибрюшного или забрюшинного кровотечения и геморрагического шока, потерей сознания, головокружением, стойкой гипотонией, острой анемией. В брюшной полости пальпируют объёмное пульсирующее образование, над которым слышен систолический шум. Такие же шумы выслушивают на бедренных артериях. Диагностические сомнения разрешают при выполнении УЗИ аорты и органов брюшной полости, лапароскопии, аортографии.
Дифференциальную диагностику с инфарктом миокарда и острым панкреатитом (панкреонекрозом) следует проводить на основании анализа ЭКГ, исследования биохимических маркёров острого повреждения миокарда (креатининфосфокиназа, тропониновый тест), активности амилазы в крови и моче, липазы. Следует помнить, что при тяжёлых формах панкреонекроза могут наблюдаться изменения на ЭКГ (депрессия сегмента Т во II и III отведениях, двухфазность волны Т в I и III отведениях), которые отражают функциональные изменения сердечной мышцы. Если диагностические сомнения не разрешаются, целесообразно прибегнуть к УЗИ и лапароскопии.
При тяжёлых формах пищевой токсикоинфекции, отравления суррогатами алкоголя наряду с симптомами острого гастроэнтероколита выражены явления интоксикации, пареза кишечника, гипотензия и энцефалопатия, клиническая картина позволяет заподозрить развитие панкреонекроза. В трудных случаях необходимо провести полноценную лабораторную диагностику, УЗИ, КТ и лапароскопию.
На втором диагностическом этапе следует дифференцировать распространённый панкреонекроз от ограниченного, а асептический некротический процесс от инфицированного.
В дифференциальной диагностике распространённого и ограниченного панкреонекроза необходим комплексный подход с интегральной и ежедневной оценкой клинических и лабораторных данных, результатов ультразвукового, лапароскопического исследований и КТ. Результаты этапных исследований позволили установить такой важный факт, что ни один из используемых в повседневной клинической практике методов лабораторной диагностики не может быть признан в качестве абсолютного для точной и своевременной верификации ограниченного и распространённого стерильного панкреонекроза.
Распространённый стерильный панкреонекроз с первых часов имеет бурную клиническую картину. Патогномоничные симптомы заболевания в такой ситуации — акроцианоз, «мраморная» окраска кожи, «энзимные пятна» на коже, гипергидроз, сердечно-лёгочная и печёночно-почечная недостаточность. Характерны одышка и тахикардия, системная гипотензия ниже 90 мм рт.ст., требующая вазопрессорной поддержки, олигоизостенурия, гематурия, протеинурия, психические расстройства. На этом фоне доминируют перитонеальные симптомы и клиническая картина выраженного пареза кишечника. Проводимая базисная интенсивная терапия не улучшает состояние больного.
При лабораторных исследованиях наиболее характерны дисферментемия, лейкоцитоз более 15х109/л, выраженный нейтрофильный сдвиг с расчётными значениями лейкоцитарного индекса интоксикации более 7 ед. Кардинальные проявления этой формы заболевания — высокая концентрация в крови больного С-реактивного белка (>150 мг/л) и прокальцитонина (>0,8 нг/мл).
При УЗИ выявляют выраженную пневматизацию желудочно-кишечного тракта, большое количество жидкости в свободной брюшной полости, сальниковой сумке, объёмные жидкостные образования в каком-либо отделе забрюшинного пространства, а также реактивный плеврит. При динамическом УЗИ для крупномасштабного некроза характерно наличие «застывших» или «расширяющихся» зон с пониженной эхогенностью в поджелудочной железе, парапанкреальном и/или околоободочном клетчаточных пространствах.
По результатам КТ на фоне увеличения всех отделов поджелудочной железы и жидкостных включений регистрируют утолщение фасции Герота, что свидетельствует о развитии некротической флегмоны в околоободочных областях. Кардинальное проявление распространённой забрюшинной деструкции по данным лапароскопии — высокий темп экссудации геморрагического выпота в брюшную полость.
Неспецифический показатель распространённой (асептической) забрюшинной деструкции — APACHE II больше 12 баллов.
Ограниченный стерильный панкреонекроз, характеризующийся крупно- или мелкоочаговым поражением какого-либо отдела поджелудочной железы и соответствующей ему зоны парапанкреатической клетчатки, может протекать в виде двух основных форм, различающихся наличием или отсутствием ферментативного (асептического) перитонита. Если ограниченный некротический процесс в парапанкреатической области не сопровождается развитием панкреатогенного ферментативного перитонита, то основные его клинические (системная воспалительная реакция и органная дисфункция) и лабораторные проявления, как правило, соответствуют интерстициальному (отёчная форма) панкреатиту. В ряде ситуаций в течение 1-2 нед заболевания в парапанкреатической зоне формируется объёмное жидкостное (стерильное) образование, что визуализируют при УЗИ и/или КТ.
С другой стороны, ограниченный стерильный панкреонекроз, сочетающийся у ряда больных в ранние сроки заболевания с развитием панкреатогенного перитонита и органных нарушений, как правило, на фоне декомпенсированных сопутствующих заболеваний (алкоголизм, отравление суррогатами алкоголя, сахарный диабет, хронический гепатит, цирроз печени) по основным проявлениям, соответствует клинической картине распространённого стерильного панкреонекроза. В такой весьма трудной диагностической ситуации ключевыми признаками ограниченного забрюшинного процесса можно считать высокую активность амилазы (липазы) в крови, концентрацию С-реактивного белка менее 100 мг/л и прокальцитонина — менее 0,5 нг/мл, отсутствие при УЗИ, КТ и лапароскопических признаков забрюшинной деструкции. Важным дифференциально-диагностическим признаком ограниченного и распространённого асептического процесса может быть снижение интегрального показателя степени тяжести состояния больного (на основании интегральных систем-шкал) на фоне проводимой базисной интенсивной терапии более чем на 30% по отношению к начальному значению.
Инфицированный панкреонекроз, в большинстве наблюдений распространённый, формируется в ранние (1-2 нед) сроки заболевания. Для этой формы поражения характерно сохранение или появление на фоне клинических и лабораторных признаков панкреонекроза выраженной системной воспалительной реакции (гектическая температура тела, ознобы, гипотензия, лейкоцитоз) и полиорганных нарушений, что определяет объективные трудности дифференциальной диагностики с распространённым стерильным некротическим процессом. Развитие септического шока и полиорганной недостаточности следует расценивать как тяжёлый абдоминальный сепсис.
Объективные признаки инфицирования: высокая концентрация в крови больного С-реактивного белка (больше 200 мг/л) и прокальцитонина (больше 2 нг/ мл). Абсолютный метод дифференциальной диагностики асептического и инфицированного панкреонекроза — чрескожная пункция образования с микробиологическим и цитологическим исследованием пунктата. В свою очередь «универсальным» симптомом инфекции по результатам КТ считают наличие газа в забрюшинном пространстве.
Через 2-3 нед от начала заболевания некротический компонент формирующегося гнойно-некротического очага несущественно преобладает или соизмерим с жидкостным элементом, на фоне комплексной интенсивной терапии состояние больного остаётся стабильным или имеет тенденцию к улучшению. В это время происходит формирование следующей формы панкреатогенной инфекции — инфицированного панкреонекроза в сочетании с острым жидкостным образованием (или панкратогенным абсцессом). Особенности клинических проявлений этой формы заболевания — стабильная тяжесть состояния больного, сохранение гектической лихорадки, ознобов, умеренной тахикардии. Характерно образование парапанкреатического инфильтрата, который можно пальпировать в верхних отделах живота и мезогастральных областях. В лабораторных анализах характерно отсутствие гиперамилаземии, лейкоцитоз, нейтрофилёз, стабильно высокая концентрация С-реактивного белка (>100 мг/л) и прокальцитонина (>0,5 нг/мл) в крови. УЗИ и КТ-данные имеют типичные проявления — обнаруживают один или несколько объёмных жидкостных образований.
Изолированный панкреатогенный абсцесс (абсцесс поджелудочной железы, сальниковой сумки, забрюшинной клетчатки) — типичное позднее осложнение ограниченного панкреонекроза, формирующееся на 3-4-й неделе заболевания или позже. Этому может предшествовать период мнимого благополучия, протекающий с клинической картиной парапанкреатического инфильтрата, характеризующегося субфебрильной температурой тела, невыраженными симптомами интоксикации при относительно удовлетворительном состоянии больного. В указанные сроки заболевания появляются гектическая лихорадка, ознобы, пальпируемый болезненный инфильтрат, не имеющий тенденции к уменьшению. Развитие выраженных полиорганных нарушений и септического шока, как при инфицированном панкреонекрозе, наблюдают редко. При локализации абсцесса в головке поджелудочной железы развивается гастродуоденальный парез, проявляющийся рвотой. При локализации абсцесса в теле и хвосте железы возможны боли в пояснице с иррадиацией в левую половину грудной клетки, развитие левостороннего плеврита. Из лабораторных признаков характерно отсутствие гиперамилаземии, лейкоцитоз более 16х109/л, нейтрофилёз, низкая концентрация С-реактивного белка (<60 мг/л) и прокальцитонина (<0,5 нг/мл).
Парапанкреатический инфильтрат (оментобурсит) представляет собой один из промежуточных вариантов эволюции патоморфологического процесса в забрюшинной клетчатке. Клиническая картина представлена длительным, но не сильно выраженным болевым синдромом, субфебрильной температурой тела (37,5-38,0 °С), пальпируемым в верхних отделах брюшной полости болезненным инфильтратом, явлениями частичной гастродуоденальной непроходимости.
Некротическая флегмона забрюшинной клетчатки сопутствует распространённым стерильным и инфицированным формам панкреонекроза. Для этого осложнения панкреонекроза характерны: выраженная системная воспалительная реакция, перитонеальные симптомы, стойкий парез кишечника, панкреатогенный или септический шок и полиорганная недостаточность. При инфицировании некротических тканей формируется «септическая» флегмона забрюшинной клетчатки. Этому соответствуют гектическая лихорадка, отёк и боли в поясничной области, симптомы динамической кишечной непроходимости и выраженные метаболические нарушения.
Псевдокиста поджелудочной железы формируется у больных панкреонекрозом через месяц от начала заболевания как результат секвестрации, протекающей в асептических условиях. Морфологически киста представляет собой скопление панкреатического секрета в проекции поджелудочной железы, отграниченное близлежащими органами в виде стенки-капсулы. Клинически псевдокиста характеризуется длительным болевым синдромом в эпигастральной области, симптомами дуоденальной непроходимости и появлением в верхних отделах живота объемного пальпируемого округлого плотноэластического образования.
Примеры формулировки диагноза
Стерильный распространённый геморрагический панкреонекроз, асептическая флегмона околоободочной клетчатки слева, панкреатогенный перитонит. Тяжесть состояния по шкале APACHE II — 10 баллов.
Инфицированный распространённый панкреонекроз, септическая некротическая флегмона парапанкреальной и околоободочной клетчатки слева, полиорганная недостаточность. Тяжесть состояния по шкале APACHE II — 15 баллов.
B.C. Савельев, М.И. Филимонов, С.З. Бурневиг
Источник
Воспаление поджелудочной железы называют панкреатитом. Но для того, чтобы достоверно установить диагноз, должна быть проведена дифференциальная диагностика. Панкреатит может быть острым либо хроническим. Важно знать его характерные признаки, чтобы отличить от других заболеваний ЖКТ.
Схожие заболевания
Подобрать наиболее подходящую тактику лечения можно, если точно знать диагноз. Для этого и проводится дифференциальная диагностика панкреатита. Важно уметь отличать это заболевание от ряда других, схожих по симптомам. К таким болезням относят:
— рак поджелудочной железы;
— язвенную болезнь (прободные язвы);
— холецистит;
— кишечную непроходимость;
— острый аппендицит;
— инфаркт миокарда.
Определить, какой именно проблемой вызваны те или иные симптомы, можно, как правило, лишь в больнице. Врачи должны знать характерные признаки всех заболеваний, чтобы точно установить диагноз.
Дифференциальная диагностика
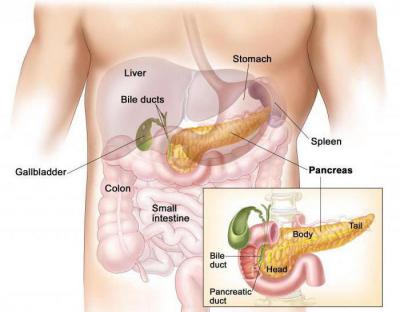
Выявить опухоль в 85 % случаев удается с помощью компьютерной томографии. Но лучше всего дифференциальную диагностику рака и панкреатита проводить с помощью ЭРХПГ – эндоскопической ретроградной холангиопанкреатографии.
Отличить от прободной язвы панкреатит можно по поведению пациента. В первом случае он будет стараться занять одно положение и не шевелиться. При панкреатите больные беспокойны. Кроме болей, у них наблюдается рвота.
Разобраться, что именно беспокоит человека, можно с помощью УЗИ. Это исследование дает возможность диагностировать холецистит. При этом заболевании больные жалуются на боль с правой стороны, которая переходит в соответствующее плечо. На УЗИ при холецистите виден воспалительный процесс.
Кишечная непроходимость проявляется так же, как и панкреатит. Отличить эти заболевания можно по анализам крови. Для этого и проводится диагностика панкреатита. Анализы покажут диастазы и повышенный уровень хлоридов при воспалении поджелудочной железы.
Классификация панкреатита
Чтобы разобраться, как проявляется воспаление поджелудочной железы, надо понимать, что оно может быть острым или хроническим. В первом случае симптомы ярко выражены, врачу несложно понять, что у пациента острый панкреатит. Диагностика проводится обязательно, и лишь после подтверждения предположений врача (с помощью УЗД и анализов) назначают лечение.
Хронический панкреатит характеризуется чередованием периодов незначительного улучшения/ухудшения состояния. При этом воспалительный процесс идет вяло. Но он приводит к атрофии тканей железы.
Характеристика острого воспаления

Лабораторная диагностика панкреатита необходима для определения степени тяжести заболевания. Острое воспаление может протекать в легкой форме. В этом случае органы и системы поражаются минимально. Выражается болезнь в отеке железы. Такой панкреатит легко подается лечению, пациенты выздоравливают быстро.
При тяжелой форме острого воспалительного процесса в поджелудочной железе наблюдают выраженные нарушения в различных органах и тканях. Кроме того, тяжелая форма может сопровождаться такими осложнениями:
- панкреатический абсцесс (в поджелудочной железе или окружающих тканях скапливается гной);
- острая ложная киста — возникает через 4 или более недель после приступа панкреатита, характеризуется скоплением панкреатического сока;
- панкреатический некроз (возможно также инфицирование тканей);
- острое скопление жидкости в околопанкреатическом пространстве либо в самой железе.
Это надо учитывать, когда проводится диагностика. Панкреатит, при котором начался некроз тканей, может стать причиной летального исхода. Это происходит, как правило, при развитии гнойной формы недуга.
Варианты хронической формы воспаления

Специалисты выделяют два подвида хронического панкреатита. Он может быть первичным или вторичным. В первом случае воспаление начинается непосредственно в поджелудочной железе. Вторичный хронический панкреатит развивается на фоне других заболеваний системы пищеварения. Он является осложнением.
При этом заболевании воспаление может то уменьшаться, то начинать развиваться с новой силой. Но это не так безобидно, как может показаться на первый взгляд. Грамотная диагностика хронического панкреатита необходима, ведь при нем может начаться атрофия тканей, поджелудочная железа со временем кальцинируется, ее нормальные ткани заменяются рубцами.
Симптомы острого панкреатита
Разобраться, когда необходимо обращаться к врачу, можно, если знать признаки начала активного воспалительного процесса. К ним относится выраженный болевой симптом. Большинство пациентов указывают на область эпигастрия (левого подреберья). Боль опоясывающая, она может отдавать в район левой лопатки. В лежачем положении на спине она лишь усиливается. Ухудшение состояние наблюдается после приема алкоголя, жирной, жареной или острой пищи.
Помимо боли существуют и другие признаки, говорящие о том, что начался острый панкреатит. Диагностика и лечение должны проводиться в условиях стационара больницы. Это позволит максимально точно установить диагноз и сократить время, необходимое на восстановление здоровья. Симптомами этого заболевания являются:
— повышение температуры;
— рвота, которая не приносит облегчения (может быть неукротимой);
— умеренная желтушность склер, у некоторых пациентов кожа может выглядеть желтоватой;
— кровоизлияния в область пупка, синюшные пятна по телу;
— изжога;
— вздутие живота, метеоризм.
Также о заболевании свидетельствует нарушение стула, появление чрезмерной усталости, снижение давления, бледность кожных покровов и повышенное потоотделение. Пациенты часто жалуются на сухость во рту, при осмотре виден белый налет на языке.
Признаки хронического воспаления
Понять, что у вас проблемы с поджелудочной, можно не только по неукротимой рвоте и сильной боли. Некоторые люди могут годами мучиться и не догадываться, что у них хронический панкреатит. Диагностика и лечение будет полноценными, если пациент своевременно обратится в больницу.
О развитии хронического панкреатита свидетельствуют:
— периодические боли, локализирующиеся в левом подреберье, часто они отдают в область спины;
— периодическое чувство тошноты;
— понос, при котором появляется характерный запах;
— резкая потеря веса;
— ухудшение самочувствия после употребления жирной, жареной, копченой пищи.
Если панкреатит не лечить, то у пациента появляется слабость, головокружения. У некоторых может даже развиться диабет 2 типа, заметным становится ухудшение памяти, появляются проблемы с дыханием.
Методы лабораторной диагностики
При поступлении больных с подозрением на панкреатит им назначается комплексное обследование. В первую очередь делается биохимический анализ крови. Он позволяет определить тип заболевания, благодаря этому тесту более точно проводится диагностика панкреатита. Анализы дают возможность четко представить картину болезни.
При воспалении поджелудочной повышается уровень альфа-амилазы, липазы, резко возрастает активность С-реактивного белка. Если болезнь сопровождается сбоем в работе почек, то в крови возрастает уровень мочевины. Одновременно можно увидеть снижение количества белков, в том числе альбумина. Также заметно уменьшается количество инсулина, из-за чего начинает расти уровень глюкозы.
Водный и электролитический анализ позволяет определить, насколько изменился состав крови. Снижение уровня жидкости может стать причиной образования тромбов и закупорки мелких сосудов. Также этот анализ позволяет определить концентрацию минералов: калия, натрия, кальция. Они отвечают за нормальное функционирование сердца и сосудов.
Общий анализ крови дает представление о характере заболевания. Обращают внимание на уровень лейкоцитов и эритроцитов. Без этого обследования не может быть проведена полноценная диагностика.
Панкреатит устанавливается и по анализу мочи. При этом заболевании значительно отклоняется от нормы уровень альфа-амилазы. Но это наблюдается лишь на начальных стадиях болезни. При прогрессировании панкреатита в моче могут обнаружить эритроциты, лейкоциты и другие компоненты.
Инструментальная диагностика
Методы диагностики панкреатита достаточно многообразны. Помимо исследования биологических жидкостей врачу надо увидеть, как именно изменилась поджелудочная железа. Также необходимо установить, повлияло ли ее воспаление на окружающие органы и ткани.
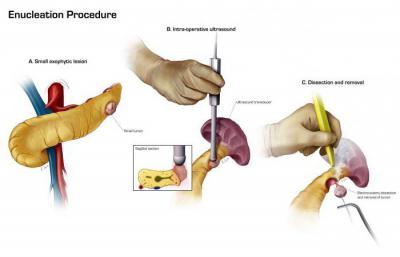
Наиболее точным и эффективным считается ультразвуковая диагностика. Она позволяет визуализировать железу, увидеть, есть ли воспалительные процессы, измелились ли ткани данного органа. Диагностика хронического панкреатита также может быть проведена с помощью УЗИ. Это заболевание может быть определено даже в бессимптомный период. Также УЗД позволяет рассмотреть желчные протоки, определить начало гнойных абсцессов и увидеть жидкость.
Лапароскопия позволяет одновременно и диагностировать, и подлечить панкреатит. В некоторых случаях во время этой мини-операции удается минимизировать негативное влияние воспаления на иные органы. Но используется лапароскопия лишь в крайне тяжелых случаях.
С помощью компьютерной томографии также может быть проведена диагностика. Панкреатит может быть установлен по характерным признакам: увеличенный размер поджелудочной железы, присутствие воспалительных процессов и отмерших тканей.
Эндоскопия позволяет увидеть все изменения как в поджелудочной железе, так и в двенадцатиперстной кишке. Для этого эндоскоп с установленной на нем камерой вводится в пищевод.
Источник


