Диета при хроническом рецидивирующем панкреатите
 Хронический рецидивирующий панкреатит
Хронический рецидивирующий панкреатитВ 1963 году на Международной Марсельской конференции была принята классификация 5 видов панкреатита. Так, по соглашению ведущих специалистов в области гастроэнтерологии были выведены основные группы:
- Острый панкреатит.
- Острый рецидивирующий панкреатит с биологическим и клиническим восстановлением органа пищеварения.
- Хронический рецидивирующий панкреатит, характеризующийся острыми атаками и неполным восстановлением тканевой структуры поджелудочной железы.
- Обструктивный панкреатит, который обусловлен нарушением проходимости проточного железистого канала и наличием камнеобразования.
- Необструктивная хроническая форма панкреатита, которая характеризуется функциональным и/или анатомическим повреждением органа пищеварительной системы.
В этой статье мы постараемся дать полную оценочную характеристику всех клинических проявлений, причин, симптоматических признаков, методов диагностики и способах лечения одного из видов хронического течения заболевания – рецидивирующего панкреатита хронической формы.
 Диагностика панкреатита
Диагностика панкреатита
Причины и клиническое проявление болезни
Хронический рецидивирующий панкреатит наблюдается чаще всего при холелитиазе, или желчнокаменной болезни, которая характеризуется образованием конкрементов (камней) в жёлчном пузыре или желчевыводящих протоках. Причинно-следственным фактором возникновения хронической формы заболевания поджелудочной железы принято считать злоупотребление алкоголем в сочетании с обильным иррациональным питанием. К другим причинам хронического течения панкреатита можно отнести:
- вирусное поражение органа пищеварения;
- механическое повреждение, приводящее к сотрясению поджелудочной железы;
- эндоскопическое или хирургическое вмешательство, приводящее к травматическому состоянию;
- психогенное воздействие: нервное перенапряжение, стрессовая ситуация;
- спастическое состояние сосудов;
- мышечная атрофия на выходе панкреатических и/или желчных проточных каналов.
Немаловажное значение имеет отношение больного человека к курению.
Важно! По статистике Всемирной организации здоровья (ВОЗ), в 75% повышается риск заболевания у курящих людей.
При хроническом панкреатите, рецидивирующее течение болезни характеризуется экзокринной недостаточностью, то есть неполноценной выработкой поджелудочной железы внешнесекреторных железистых веществ (пищеварительных ферментов). Рецидивирующее состояние хронического панкреатита – это результат перенесенной острой формы заболевания, при которой в поджелудочной железе образуется псевдокиста. Накапливая жидкость, она увеличивается в размерах и за счёт сдавливания соседних анатомических органов вызывает болевой синдром, нарушая при этом функциональную работу двенадцатиперстной кишки, желудка и всей пищеварительной системы. Прогрессирование болезни приводит к истощению железистой ткани, разрастанию (фиброзу), замещению соединительных тканей паренхимы поджелудочной железы.
Важно! Хронический паренхиматозный панкреатит с рецидивирующим болевым синдромом может стать причиной повторного проявления острой формы панкреатита.
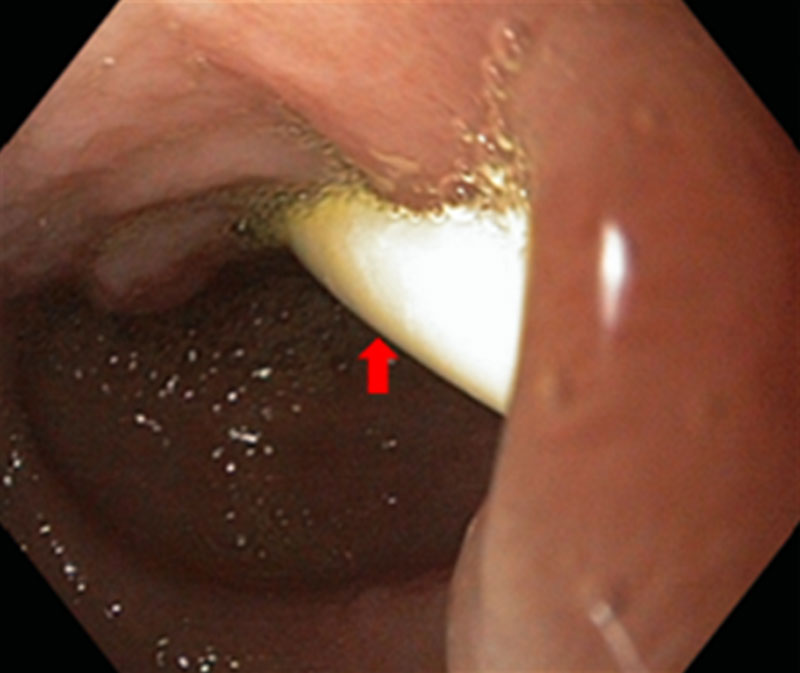 Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы
Как распознать хроническое течение болезни по симптоматическим признакам
Как правило, перед началом болевого синдрома у пациента наблюдается стеаторея, то есть каловые массы имеют жирный и блестящий окрас, зловонный запах и плохо смываются водой со стенок унитаза. Из-за нарушения желчного оттока у некоторых больных появляется так называемая механическая желтуха, которая окрашивает кожный покров в жёлтый цвет. В дальнейшем панкреатическая «драма» продолжает доставлять дискомфорт человеку. Болевой синдром имеет опоясывающий характер, который иррадиирует в левую часть спины, затрагивая область лопатки, подреберья и эпигастрия, то есть проекционную область желудка. При диагностическом осмотре в результате пальпации специалисты отмечают недвижимое уплотнение в околопупочной зоне, что может свидетельствовать о начале ракового новообразования на поджелудочной железе. К другим клиническим симптомам рецидивирующего панкреатита при хроническом течении относятся:
- ухудшение самочувствия больного;
- метеоризм, диарея, а также запор;
- тошнота и постоянные рвотные позывы;
- повышенное слюнотечение.
Нередко причиной такой симптоматики становится нарушение диетических норм питания и/или злоупотребление алкогольными напитками. Также эмоциональное перенапряжение и/или стрессовые ситуации могут вызвать очередной приступ хронического обострения органа пищеварения. Болевой синдром может доставлять дискомфорт человеку от нескольких часов до 5-7 дней.
Важно! При первых симптоматических признаках рецидивирующего хронического панкреатита следует немедленно обращаться к гастроэнтерологу или участковому терапевту, которые окажут квалифицированную медицинскую помощь и предложат дальнейшие лечебные действия.
Диагностика и комплексная терапия при рецидивирующем состоянии
Помимо стандартного диагностического обследования, которое включает в себя ультразвуковое сканирование (УЗИ) органов брюшной полости и компьютерную томографию, необходимо определить функциональное состояние экзокринной системы органа пищеварения. Обязателен лабораторный анализ экскрементов (копрограмма) — микроскопическое исследование на предмет выявления непереваренной пищи. Оценочное состояние экзокринной системы поджелудочной железы позволяет определить дальнейшие действия по эффективности заместительной ферментной терапии и подобрать соответствующую программу комплексного медицинского воздействия.
Лечение хронического рецидивирующего панкреатита требует индивидуального подхода к каждому больному, так как следует учитывать возрастные, половые и физиологические особенности пациента. К общей схеме комплексного лечения можно отнести лечебное голодание в первые 2-4 дня стационарного лечения и строгую диету в последующие дни. Наиболее распространённым и рациональным является диетическое питание по методике М. И. Певзнера (диета №5). Диета была разработана автором в середине XX столетия и пользуется популярностью в наши дни.
Важно! Диетический стол № 5 – это оптимальное количество органических компонентов (белков, жиров и углеводов), которые необходимы человеку по его физиологическим потребностям при заболеваниях органов пищеварительной системы, печени, жёлчного пузыря и желчевыводящих протоков при любых стадиях обострения.
Суточная энергетическая ценность употребляемых продуктов не должна превышать 2000-2500 ккал. Ежедневной нормой потребления органических веществ принято считать:
- углеводы – 250-350 г;
- жиры – 70-80 г;
- белки – 90-100 г.
 Правильное питание — залог успешного лечения панкреатита
Правильное питание — залог успешного лечения панкреатита
Все продукты питания должны быть термически обработаны, то есть запечены в духовке или отварены. Рекомендуемое суточное число приемов пищи должно быть не менее 5-6 раз. Традиционной схемой медикаментозного лечения, является диагностический стандарт № 125 от 17 апреля 1998 года, разработанный Министерством здравоохранения Российской Федерации, который предусматривает применение фармакологических лекарственных средств. Тактика терапевтического воздействия следующая:
- В случае хронического или острого течения заболевания необходима срочная и непрерывная аспирация панкреатического сока, а также внутривенное введение фармакологических препаратов, обеспечивающих секреторное снижение желудочного содержимого. К таковым относятся Ранитидин, Фамотидин и другие фармакологические комбинации.
- При необходимости во избежание гиповолемического шока больному вводится определённое количество инсулина.
- Для подавления желудочной и панкреатической секреции и для купирования болевого синдрома вводятся ингибиторы: Рабепразол, Омепразол, Эзомепразол и другие фармакологические лекарственные препараты.
- Ферментная токсемия, определяющая степень тяжести заболевания, устраняется форсирующими дозами диуретиков: Маннитол, Лазикс и прочие препараты.
Кроме этого, необходимо обеспечить снижение кровяного давления в желчевыводящей протоковой системе поджелудочной железы. Достигается это с помощью миотропных спазмолитиков (Мебеверин, Дротаверин и пр.) и холиблокаторов (Платифиллин, Гастроцепин и пр.). Все дальнейшие действия по медикаментозному лечению должны быть направлены на восстановление панкреатического секрета и качественное обеспечение оттока в желчевыводящих каналах. При необходимости применяется антибактериальная терапия. Показанием к оперативному вмешательству служит несостоятельность фармакологической коррекции органа пищеварения.
 При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
Прогноз при хроническом панкреатите
Благоприятный прогноз выживаемости при хроническом состоянии можно обеспечить с помощью строгой диеты, отказа от курения и употребления алкоголя, адекватного и своевременного медицинского воздействия, а также при условии соблюдения всех рекомендаций лечащего врача. Тяжелые осложнения могут привести к летальному исходу.
Следите за собой и будьте всегда здоровы!
Источник
Воспаление поджелудочной железы, или панкреатит, — серьезное заболевание, способное значительно снизить качество жизни человека. Оно может быть вызвано множеством различных причин и протекать в разных формах, но во всех случаях панкреатит вызывает проблемы с выработкой пищеварительных ферментов, а значит, нарушает саму функцию переваривания пищи и усвоения организмом питательных веществ. Врачами разработана специальная схема лечения этого заболевания, важное место в которой занимает правильное питание.
Основные правила питания при панкреатите
Поджелудочная железа — один из главных участников процесса пищеварения. Вырабатываемые ею ферменты активно расщепляют пищу, способствуя скорейшему и более полному ее усвоению. Здоровая железа с легкостью справляется с этой задачей, производя нужное количество панкреатических энзимов (ферментов). Но при возникновении воспаления чересчур жирная или тяжелая пища вызывает чрезмерно большую нагрузку на орган, еще больше ухудшая его состояние.
При панкреатите в любой его форме следует придерживаться не только жестких правил в выборе продуктов, о которых мы поговорим ниже, но и особых принципов питания, разработанных специально для того, чтобы помочь поджелудочной железе легче справляться с ее главной функцией.
- Во-первых, следует придерживаться правил дробного питания, то есть принимать пищу часто, пять–шесть раз в день небольшими порциями — до 300 г[1].
- Во-вторых, обязательно химическое щажение поджелудочной железы и других органов пищеварения. Для этого из рациона исключают все, что может вызвать их раздражение и спровоцировать слишком активную выработку ферментов. Большинство продуктов отваривают или запекают.
- В-третьих, необходимо механическое щажение органов ЖКТ, то есть употребление в пищу блюд в измельченном или даже протертом виде (при остром панкреатите или обострении хронической формы заболевания).
Важно!
Слишком длительное применение протертых блюд также может привести к угнетению аппетита и похудению, так что при снятии обострения и улучшении состояния больного как можно быстрее переводят на непротертый вариант питания.
- В-четвертых, рацион должен содержать до 60% животного белка, то есть около 200 грамм ежедневно[2].
- В-пятых, ограничивается количество жиров до 50 г в день с равномерным их распределением по приемам пищи в течение дня. Жиры разрешено использовать только для приготовления блюд, как самостоятельное блюдо они запрещены. Например, от бутерброда со сливочным маслом придется отказаться, поскольку излишняя жировая нагрузка с большой вероятностью спровоцирует обострение заболевания и ухудшит его течение.
- В-шестых, следует ограничить количество ежедневно употребляемого в пищу сахара и сахаросодержащих продуктов до 30–40 г в день, при этом содержание углеводов должно оставаться обычным, до 350 г в день. Разрешается заменить сахар на ксилит или другие сахарозаменители.
- В-седьмых, исключается употребление продуктов, вызывающих повышенное газообразование (метеоризм).
- В-восьмых, ограничивается потребление соли. Разрешенная норма — три–пять грамм день.
О том, какие именно продукты разрешены при воспалении поджелудочной железы, а какие строго запрещены, мы расскажем ниже.
Что можно есть при панкреатите в зависимости от форм заболевания
При хроническом панкреатите в стадии стойкой ремиссии больной должен питаться в соответствии с основными требованиями, но при этом пища не обязательно должна быть измельченной или протертой. Целью диеты при хроническом панкреатите является обеспечение полноценного питания, уменьшение воспалительного процесса в поджелудочной железе, восстановление ее функций.
Из рациона исключают жареные блюда, продукты, способствующие брожению в кишечнике и богатые эфирными маслами, а также все раздражающие слизистые оболочки ЖКТ приправы и специи, экстрактивные вещества. Например, в мясе содержатся экстрактивные вещества, которые подразделяются на азотистые и безазотистые. В одном килограмме мяса содержится в среднем 3,5 г азотистых экстрактивных веществ. Больше всего азотистых экстрактивных веществ в свинине: общее их содержание достигает 6,5 г в одном килограмме мышечной ткани. Наименьшее количество экстрактивных веществ отмечается в баранине — 2,5 г на один килограмм мышц. В связи с этим в случаях, когда необходимо ограничение экстрактивных веществ, может быть рекомендована нежирная баранина.
Азотистые экстрактивные вещества — это карнозин, креатин, ансерин, пуриновые основания (гипоксантин) и др. Основное значение экстрактивных веществ заключается в их вкусовых свойствах и стимулирующем действии на секрецию пищеварительных желез.
Безазотистые экстрактивные вещества — гликоген, глюкоза, молочная кислота — содержатся в мясе в количестве около 1%. По своей активности они значительно уступают азотистым экстрактивным веществам.
Мясо взрослых животных богаче экстрактивными веществами и имеет более выраженный вкус, чем мясо молодых животных. Этим и объясняется то, что крепкие бульоны могут быть получены только из мяса взрослых животных. Экстрактивные вещества мяса являются энергичными возбудителями секреции желудочных желез, в связи с чем крепкие бульоны и жареное мясо в наибольшей степени возбуждают отделение пищеварительных соков. Вываренное мясо этим свойством не обладает, и поэтому оно широко используется в диетическом, химически щадящем рационе, при гастритах, язвенной болезни, заболеваниях печени и других болезнях органов пищеварения.
Блюда готовят на пару или запекают. Такой тип питания обычно рекомендуется на длительное время, чтобы дать поджелудочной железе возможность восстановиться. Перечень продуктов, разрешенных при хроническом панкреатите, довольно широк, так что у больного есть возможность питаться не только правильно, но и вкусно.
Лечебное питание при острой форме панкреатита и при обострении хронического панкреатита практически одинаково. В первый день заболевания оно входит в систему экстренной помощи при приступе и направлено на снижение болевых ощущений и активности поджелудочной железы. Традиционная формула — «холод, голод и покой» — как нельзя лучше отражает принципы лечения острого панкреатита и обострения хронической формы.
Для создания поджелудочной железе функционального покоя организм больного обеспечивают необходимыми питательными веществами (как правило, аминокислотами и витаминами) с помощью так называемого парентерального питания, то есть путем внутривенной инфузии (введения), минуя ЖКТ. В некоторых случаях, если у больного нет рвоты и признаков гастростаза, то есть замедления деятельности желудка, разрешается пить щелочную минеральную воду или некрепкий чай, примерно 1,5 литра в сутки. Примерно на вторые или третьи сутки пациента постепенно переводят на ограниченное энтеральное питание, а затем и на полноценное.
Лечебное питание при остром панкреатите и обострении хронической формы отличается рядом особенностей. Прежде всего, необходимо как можно скорее ввести в рацион пациента нужное количество белков, поскольку они необходимы для синтеза ингибиторов ферментов, подавляющих выработку последних поджелудочной железой. Для снижения нагрузки на орган иногда используют специальные смеси для энтерального питания, принимаемые через зонд или трубочку. Примерно спустя две недели пациенту разрешается расширенная диета с химическим и механическим щажением органов.
Больным в этот период рекомендуются различные виды слизистых супов на отварах круп или овощных бульонах, рубленые паровые блюда из нежирных сортов мяса и рыбы, паровые белковые омлеты, овощные и фруктовые пюре, свежеприготовленный творог, некрепкий чай, отвар шиповника, компоты, кисели. Соль для приготовления блюд не используется.
Лечебная диета «Стол № 5 п»: список продуктов
При диагностировании панкреатита больной вместе с медикаментозным лечением получает и рекомендацию по лечебному питанию. Специально для больных панкреатитом был разработан особый вариант диеты № 5, рекомендованной при заболеваниях печени и желчного пузыря, — диета № 5 п.
Существует два варианта этой диеты. Первый показан при остром панкреатите и обострении хронического, его назначают после голодания примерно на неделю. Калорийность рациона составляет 2170–2480 ккал.
Второй вариант, назначаемый при хроническом панкреатите в стадии ремиссии, отличается повышенным содержанием белков, суточный рацион при этой диете должен иметь энергетическую ценность примерно 2440–2680 ккал.
Примерное меню на один день согласно диете №5 п (второй вариант):
- завтрак: овсяная каша на воде, творожное суфле, морковный сок;
- второй завтрак: печеное яблоко;
- обед: суп-пюре их кабачков и моркови, рулет из говядины с тыквенным пюре, кисель ягодный;
- полдник: несдобное печенье, некрепкий чай;
- ужин: котлеты из судака на пару с цветной капустой, компот.
Список продуктов, разрешенных диетой № 5 п, выглядит следующим образом:
- Каши и крупы: манная, овсяная, гречневая ядрица, рис, приготовленные на воде.
- Молочные продукты: творог 1% жирности, простокваша и кефир с низким содержанием жира, нежирные сорта сыров.
- Супы: слизистые на отварах круп, овощные супы, супы на основе вторичных мясных бульонов, супы-пюре.
- Мясо и рыба: курица (грудка), кролик, нежирная говядина, индейка, треска, хек, минтай, щука, судак, камбала и другие нежирные сорта, отваренные или приготовленные на пару в виде биточков, котлет, фрикаделек, рулетов.
- Овощи и фрукты: кабачки, картофель, капуста брокколи, капуста цветная, морковь, томаты (с осторожностью), огурцы, тыква, сладкие яблоки и груши (желательно в печеном виде), сухофрукты. Овощи отваривают, иногда протирают.
- Соусы: неострые белые соусы типа бешамель, на овощном отваре, фруктово-ягодные.
- Сладкое: фруктовые и ягодные кисели, муссы, желе, зефир (в небольшом количестве), мед, пастила, некоторые сорта несдобного печенья.
- Другие продукты: масло сливочное и растительное для приготовления блюд, яйца куриные (белки), хлеб пшеничный вчерашний.
- Напитки: соки — морковный, тыквенный, абрикосовый, шиповниковый, минеральная вода, некрепкий чай.
Расширение диеты при улучшении самочувствия разрешено проводить только в пределах списка разрешенных блюд, не нарушая технологию приготовления и не превышая рекомендуемого объема.
Продукты, запрещенные при воспалении поджелудочной железы
Диетой № 5 п строго запрещено употребление в пищу следующих продуктов:
- Каши и крупы: горох, фасоль, ячневая и кукурузная крупа.
- Молочные продукты: молоко, сметана, сливки с повышенной жирностью, твердые сыры, жирный творог.
- Супы: на основе крепких мясных и рыбных бульонов, а также с пережаренными овощами в качестве заправки: борщ, рассольник, щи, уха.
- Мясо и рыба: жирные сорта рыбы — семга, форель, лососевая икра, копченая и соленая рыба, рыбные консервы, жирные свинина и говядина, колбаса, копчености, гусь, утка, мясные консервы.
- Овощи и фрукты: все овощные и фруктовые консервы, капуста белокочанная, лук, редис, баклажаны, болгарский перец.
- Соусы: кетчуп, аджика, горчица и все острые соусы.
- Сладкое: шоколад, мороженое, песочное тесто, кондитерские кремы.
- Другие продукты: жиры животного происхождения, ржаной хлеб и любая сдоба, грибы в любом виде.
- Напитки: соки — апельсиновый, виноградный, вишневый, томатный, газированные напитки, любой алкоголь, крепкий чай и кофе.
Нарушение диеты может спровоцировать приступ даже в том случае, если состояние больного длительное время было стабильным.
Важность ферментов при переваривании пищи
Переваривание пищи в организме идет при участии ферментов сразу нескольких видов, вырабатываемых желудком, поджелудочной железой и тонким кишечником. Каждый из энзимов отвечает за расщепление определенных составляющих пищи. При этом вырабатываются ферменты, расщепляющие:
- белки — протеазы (трипсин, химотрипсин);
- нуклеиновые кислоты — нуклеазы;
- жиры — липазы (стеапсин);
- углеводы — амилаза.
При возникновении воспаления поджелудочной железы ее способность к синтезированию ферментов существенно снижается, возникает ферментная недостаточность. Это состояние проявляется нарушением пищеварительных функций организма и всасывания им питательных веществ, возникает ряд неприятных симптомов, таких как жидкий обильный стул, обезвоживание организма, симптомы витаминной недостаточности и анемия. Может резко снизиться масса тела, нередко возникает изжога, тошнота, рвота, метеоризм. Продолжительная ферментная недостаточность очень опасна, так как без должного лечения она приводит к полному истощению организма.
Итак, правильное питание в сочетании с ферментной терапией, направленной на восполнение недостатка экзимов, вполне способно снизить неприятные проявления панкреатита и ферментной недостаточности. Самое главное — четко выполнять все назначения лечащего врача, не допуская самодеятельности в лечении.
Источник


