Диагностика панкреатита у собак
Для диагностики панкреатита лабораторных данных недостаточно: требуется также тщательно оценить симптомы заболевания, результаты непосредственного обследования, наличие предрасполагающих факторов; правильно объяснить изменения лабораторных показателей и данные диагностических методов визуализации, особенно ультразвукового исследования. Чаще всего острый панкреатит проявляется рвотой и болями в краниальной области живота. Однако при более легком течении панкреатита рвоты и болей в животе может не развиваться. В настоящее время для выявления панкреатита наиболее информативными считают определение уровня панкреатической липазы (cPLI) и ультразвуковое исследование, однако результаты этих исследований оказываются патологическими не во всех случаях. Золотым стандартом диагностики панкреатита остается биопсия, но, с другой стороны, не воем животным целесообразно ее проводить. Цитологическое исследование эффективно для диагностики опухолей, но не панкреатита.
Клинические проявления
Клинические проявления панкреатита у животных очень различны, в зависимости от выраженности поражения поджелудочной железы. При наиболее легких поражениях заболевание может протекать субклинически или купироваться самостоятельно. При рецидивировании оно может со временем приводить к формированию хронического панкреатита. При более тяжелом течении панкреатита могут развиваться анорексия (в 91% случаев), рвота (90%), слабость (79%), боль в животе (58%), дегидратация (46%), диарея (33%). Наиболее тяжелые случаи обычно проявляются лихорадкой, респираторным дистрессом, желтухой, шоком сердечно-сосудистого генеза. В некоторых случаях на фоне панкреатита появляются кожные симптомы панникулита; впрочем, панникулит может развиваться не только при панкреатите, но и при опухолях поджелудочной железы.
При хроническом панкреатите возможны клинические проявления нарушения эндокринной или экзокринной функции железы, т. е., кроме болей в животе, могут развиться сахарный диабет или недостаточность экзокринной функции поджелудочной железы.
Сбор анамнеза заболеваний
Панкреатит может развиваться у собак любого возраста, хотя на фоне избыточной массы тела и с возрастом его распространенность повышается. При сборе анамнеза заболеваний необходимо обязательно уточнить список лекарственных препаратов, принимаемых в настоящее время (например, терапию противосудорожными препаратами, особенно фенобарбиталом или калия бромидом), диету в настоящее время (поскольку заболеваемость на фоне жирной или несбалансированной диеты выше), другие предрасполагающие факторы, например, сопутствующие заболевания (поскольку на фоне гиперадренокортицизма, гипотиреоза, сахарного диабета описаны менее благоприятные исходы) и породу собаки.
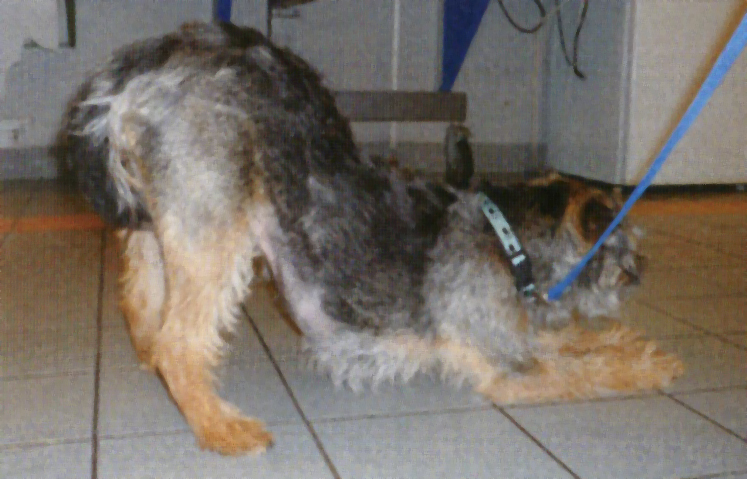
Рисунок 1. Специфичная поза, которую связывают с появлением болей в краниальных отделах живота.
У некоторых животных владельцы могут отметить определенную позу, при которой передние лапы вытянуты по полу, грудина прижата к полу, а таз поднят (Рисунок 1). Считают, что такая поза свидетельствует о боли в животе.
Непосредственное обследование
Недавно опубликованы различные показатели, предназначенные для облегчения прогнозирования и определения тяжести панкреатита. Согласно этим показателям, наибольшее влияние на тяжесть и прогрессирование панкреатита имеют клинические проявления, связанные с поражением различных органов и систем. Поэтому очень важно включать в сбор анамнеза заболеваний и непосредственное обследование оценку не только общих (цвет слизистых, время наполнения капилляров, температура и т.п.), но и специализированных показателей по следующим органам и системам.
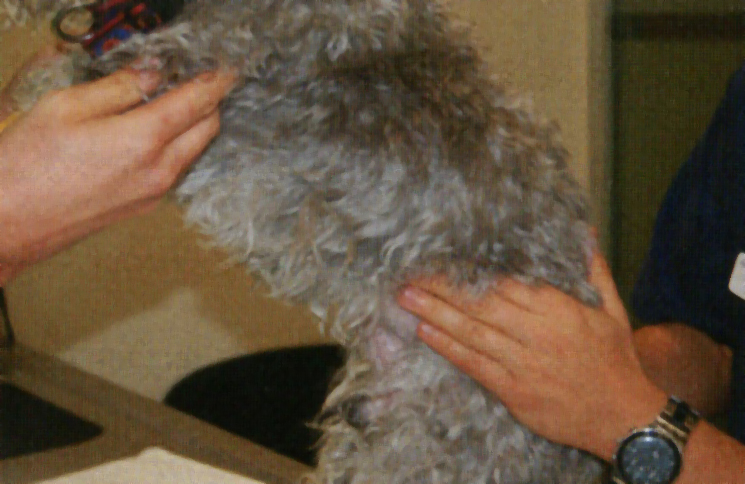
Рисунок 2. При пальпации живота можно выявить признаки болей в животе в области расположения поджелудочной железы.
Сердечно-сосудистая система: следует отдельно оценить наличие тахикардии или желудочковой тахикардии с желудочковыми комплексами, сопровождающейся дефицитом пульса на периферии. Кроме того, необходимо определить наличие гипотонии, периферических отеков, дегидратации. 1 Система дыхания: следует оценить наличие тахипноэ (более 40 дыхательных движений в минуту), одышки, респираторного дистресса. В некоторых случаях сердечные тоны и дыхательные шумы при аускультации оказываются ослаблены вследствие скопления жидкости в плевральной полости, либо в легких выявляют хрипы, свидетельствующие о развитии отека легких или пневмонии.
— Кишечник: при аускультации можно выслушать кишечные шумы (отсутствие этих шумов связано с паралитической кишечной непроходимостью). Для выявления свежей крови в кале, мелены или диареи проводят пальцевое ректальное исследование.
— Пальпация живота: это исследование имеет большое значение во всех случаях подозрения на панкреатит. Во многих случаях при пальпации удается выявить область болезненности в животе (Рисунок 2) или наличие плотного образования в краниальной части живота (которое может оказаться воспалительным, а не опухолевым). В некоторых случаях удается обнаружить скопление в брюшной полости небольшого количества жидкости.
— Печень и желчные пути: желтуха может свидетельствовать о заболевании печени или об отеке в области, прилежащей к общему желчному протоку, то есть об обструкции этого протока.
— Наличие диссеминированного внутрисосудистого свертывания крови: петехии, экхимозы на слизистых или на коже, острый респираторный дистресс.
| Метод | Чувствительность (%) |
| cTLI | 33 |
| Липаза | 55 |
| Амилаза | 57 |
| Ультразвуковое исследование органов брюшной полости | 68 |
| cPU | >80 |
Таблица 1. Примерные значения чувствительности различных методов диагностики панкреатита, от наименее до наиболее чувствительных. Чувствительность метода диагностики — это частота его положительного результата у пациентов, у которых действительно имеется исследуемое заболевание. Специфичность — это частота получения отрицательного результата метода диагностики у пациентов, у которых исследуемого заболевания нет.
Клеточный состав и биохимическое исследование крови
В целом эти исследования для панкреатита неспецифичны, хотя и позволяют оценить общее состояние животного и исключить другие причины болей в животе и рвоты. Биохимические нарушения зависят от выраженности воспаления в поджелудочной железе и могут проявляться по-разному.
При анализе клеточного состава крови можно выявить изменения, свидетельствующие об острой воспалительной реакции. В 55% случаев тяжелого панкреатита выявляют лейкоцитоз со сдвигом формулы крови влево. Однако также может развиваться лейкопения, обусловленная секвестрацией нейтрофилов в зоне воспаления или в асцитической жидкости. В сходной части случаев (59%) выявляют тромбоцитопению; также возможна анемия, свидетельствующая о диссеминированном внутрисосудистом свертывании.
При воспалении ткани поджелудочной железы описано повышение уровня белков острой фазы, например, С-ре-активного белка, причем предполагают, что оно позволяет контролировать прогрессирование панкреатита. При тяжелом течении панкреатита может запускаться диссеминированное внутрисосудистое свертывание крови. В этих случаях появляются следующие изменения: повышение времени свертывания крови (протромбинового времени и активированного частичного тромбопластинового времени), снижение уровней фибриногена, повышение уровня D-димера. Однако ранним показателем развития ДВС может служить снижение числа тромбоцитов в сочетании с высокими уровнями фибриногена и повышением уровня D-димера, и при снижении уровня AT III у животных необходимо начинать интенсивную терапию.
При биохимическом исследовании крови обычно выявляют умеренное повышение уровня ферментов поджелудочной железы (липазы, амилазы), электролитные нарушения (соответствующие дегидратации и рвоте), азотемию, гипоальбуминемию, гипокальциемию (обусловленную отложением кальция в областях некроза), гипергликемию. При диагностике панкреатита полезно определение уровня липазы, однако ему свойственны значительные ограничения (Таблица 1), и предполагают, что рассматривать диагноз панкреатита следует только при его повышении в 3-5 раз относительно референсного диапазона. Чувствительность определения липазы составила 73%, а специфичность — 55%. Аналогичные данные получены для амилазы — чувствительность (62%) и специфичность (57%) этого показателя не оптимальны. Поэтому считают, что определение только уровней липазы и амилазы не очень надежно для диагностики панкреатита, а повышение уровней липазы и амилазы не позволяет надежно оценивать прогноз. Кроме того, с последствиями и/или причинами панкреатита связаны также и другие биохимические показатели крови — гиперхолестерине-мия, гиперкальциемия, гипергликемия.
Для диагностики панкреатита также используют повышение уровня TU. Его чувствительность низкая, и значительных преимуществ перед другими методами при диагностике панкреатита для него не выявлено. При хроническом панкреатите со снижением массы тела и диареей развивается недостаточность экзокринной функции поджелудочной железы, проявляющаяся низким уровнем TU. Также в этих случаях в сыворотке может снижаться уровень витамина В12. Однако преходящее снижение уровня TLJ может наблюдаться и при остром панкреатите, и для подтверждения EPI в таких случаях это исследование необходимо повторять.
Недавно на рынке появился новый метод исследования уровня специфичной панкреатической липазы (cPU), в настоящее время доступный для большинства ветеринарных хирургических клиник. На рынке он представлен в виде экспресс-теста и в виде оборудования для количественного исследования. Панкреатит следует исключать при уровнях фермента в крови выше 400 мкг/л. Чувствительность этого метода очень высока (83%) (Sterner, 2001). Кроме того, при уровне CPLI ниже 100 мкг/л вероятность острого панкреатита у собаки оказывается очень низкой. Тем не менее, повышение концентраций фермента в сыворотке описано при гастрите, хроническом воспалительном заболевании кишечника, хронической почечной недостаточности и, возможно, вследствие индукции противосудорожными препаратами (бромидами и фенобарбиталом).
При анализе мочи выявляют повышение удельного веса мочи вследствие дегидратации. Однако при почечной недостаточности функция концентрации мочи может нарушаться, и в мочевом осадке могут содержаться слепки, а в моче — проявляться протеинурия.
В некоторых случаях может развиваться асцит. При панкреатите описано развитие экссудата, содержащего более 2,5 мг/дл белка и неразрушенные нейтрофилы.
Однако также описано появление транссудатов. Если в асцитической жидкости исследовать содержание липазы и амилазы, оно обычно оказывается выше, чем в плазме.
Диагностические методы визуализации
При рентгенографии органов брюшной полости выявляют снижение детализации структур краниального отдела брюшной полости (Рисунок 3), и в некоторых случаях картина может соответствовать объемному образованию в краниальном отделе брюшной полости. Типичными симптомами панкреатита при рентгенографии считают смещение двенадцатиперстной кишки вбок и каудальное смещение поперечной ободочной кишки. Однако эти симптомы субъективны и сами по себе не позволяют подтвердить диагноз панкреатита.
Данные рентгенографии органов грудной клетки обычно нормальны, хотя при тяжелом панкреатите описано развитие плеврального выпота.
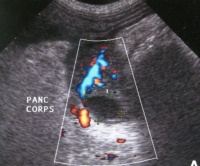
Ультразвуковое исследование органов брюшной полости считают высокоспецифичным для диагностики панкреатита. Однако в 1/3 случаев панкреатита его результаты могут оказаться нормальными. Панкреатит невозможно диагностировать, просто выявив в поджелудочной железе гипоэхогенную область, поскольку у животных железа аналогично выглядит при портальной гипертензии и гипоальбуминемии. Картина поджелудочной железы при панкреатите может быть различной, в зависимости от тяжести, продолжительности и распространенности воспаления в ткани железы и окружающих тканях. При развитии некроза эхогенность поджелудочной железы обычно снижается, и она оказывается окружена областью, повышенной эхогенности (вследствие некроза околопанкреатической жировой ткани) и зоной сниженной эхогенности, вызванной скоплением жидкости и отеком. Чувствительность ультразвукового исследования, несомненно, зависит от используемой аппаратуры и от опыта исследователя, но считают, что в целом этот метод обеспечивает при диагностике панкреатита высокую (68%) чувствительность. При ультразвуковом исследовании можно осмотреть тело поджелудочной железы из вентральной зоны или с правой стороны, разместив животное лежа на спине или на боку (левом или правом) и перемещая плоскость сканирования кранио-медиальнее проксимальных нисходящих отделов двенадцатиперстной кишки и каудальнее пещеры привратника. Анатомическим ориентиром при этом может служить полая вена, поскольку она расположена дорзальнее и слева от тела поджелудочной железы. Левую долю поджелудочной железы у собак осмотреть сложнее, поскольку ее визуализацию затрудняют расположенные вблизи газовый пузырь желудка и скопление газа в поперечно-ободочной кишке. Иногда при ультразвуковом исследовании в поджелудочной железе удается выявить скопления жидкости следующего характера.
1) Псевдокисты — скопления жидкости, вызванные панкреатитом и окруженные фиброзной капсулой. Эта жидкость представляет собой секрет поджелудочной железы, поступивший из разрушенных протоков.
2) Ретенционные кисты, образующиеся при закупорке панкреатического протока.
3) Абсцессы поджелудочной железы, представляющие собой округлые скопления гноя, обычно расположенные внутри или непосредственно вблизи поджелудочной железы (иногда могут инфицироваться). Ультразвуковое исследование позволяет различать три эти типа скопления жидкости в поджелудочной железе.
Обструкция желчных протоков, вызванная воспалением в ткани поджелудочной железы с последующим развитием фиброза, может приводить к растяжению желчного пузыря и желчных протоков. Опухоли экзокринной ткани поджелудочной железы, например, аденокарцинома, развиваются из клеток ацинусов или из эпителия протоков. Хотя эти опухоли встречаются очень редко, их считают наиболее распространенным типом опухолей поджелудочной железы у собак и кошек. Обычно они развиваются в центральной части железы. По мере роста они могут сдавливать общий желчный проток и прорастать в соседние участки желудка и двенадцатиперстной кишки, а в редких случаях метастазировать в печень и региональные лимфоузлы, очень часто в форме узлов или объемных образований со сниженной эхогенностью. Кроме того, у собак и кошек описаны другие опухоли — цистаденома, метастазирующий рак, лимфома. Опухоли из эндокринной ткани поджелудочной железы, например, глюкагономы, инсулиномы, гастриномы, встречаются редко, и при ультразвуковом исследовании их обычно не выявляют. Из этой группы опухолей у собак чаще всего развиваются инсулиномы. Хотя опухоли поджелудочной железы обычно развиваются как фокальные узлы или объемные образования, надежно отличить их от панкреатита или узловой гиперплазии железы по ультразвуковым данным невозможно.
С) Биопсия и цитологическое исследование
Биопсию считают наиболее надежным методом подтверждения диагноза панкреатита. Хотя панкреатит можно заподозрить при осмотре поверхности железы при обзорной лапароскопии, обычно для подтверждения диагноза приходится проводить биопсию. Размер поджелудочной железы не позволяет исключить это заболевание. При панкреатите результат биопсии не всегда позволяет установить диагноз, поскольку поражение локализовано в железе неравномерно, и результат зависит от того, насколько изменения в участке, в котором проведена биопсия в типичны для ее поражения.
Источник
Бобровский М.А. — ветеринарный врач-терапевт,
отделения терапии ИВЦ МВА им.К.И.Скрябина.
Введение. Классификация панкреатита у собак
Панкреатит является одним из часто встречаемых заболеваний желудочно-кишечного тракта у собак, и наиболее частой причиной заболевания поджелудочной железы. В самом широком смысле, панкреатит — это воспалительное заболевание поджелудочной железы возникающее вследствие преждевременной активации проферментов в ацинарных клетках. Однако точная формулировка данного термина, как и общая классификация, вызывает дискуссии среди патологов и клиницистов, что обусловлено полиэтиологичностью данного заболевания, наличием нескольких патогенетических механизмов, вариабельностью клинических форм и осложнений, наличием различных гистологических изменений и тд.
Аналогичные проблемы с определением и классификацией панкреатита наблюдались и в медицине человека. Первая международная попытка классификации острого панкреатита в человеческой медицине, была предпринята на симпозиуме в Атланте, в 1992 году, отраженная в принятых рекомендациях — Атланта 92. В 2007 году, рабочая группа по изучению острого панкреатита, произвела широкий метаанализ существующих пособий и публикаций, что привело к ревизии Атланты-92, и формированию “Новой классификации острого панкреатита 2012”, принятой консенсусом 11 международных панкреатических обществ. Но несмотря на имеющиеся данные по классификации панкреатита, простая экстраполяция данных, в область ветеринарной медицины, оказалась невозможной.
На сегодняшний день, в ветеринарной гастроэнтерологии принято классифицировать панкреатит на острый и хронический, в зависимости от степени обратимости патологических изменений в ткани поджелудочной железы: при остром панкреатите, после устранения этиологического фактора, воспаление и все вызванные им изменения в органе практически полностью обратимы; при хроническом панкреатите наблюдается более продолжительное воспаление с формированием необратимых гистологических изменений (фиброз, некроз, атрофия и др.). Необходимо понимать, что окончательный диагноз возможно установить только путем выполнения биопсии органа и проведения гистологических исследований. Дифференциация заболевания не может быть произведена только по клиническим признакам так, как острый панкреатит может протекать по нормерэргическому или гипоэргическому типу, с умеренной формой проявления клинических признаков, при этом хронический панкреатит может иметь достаточно тяжелые формы клинических проявлений. На основании анамнеза, имеющихся симптомов, результатов проведенных лабораторных и инструментальных исследований, с той или иной степенью вероятности можно лишь предположить наличие у обследуемого животного острой или хронической формы заболевания.
Распространенность и предрасположенность
Нет точных данных и по распространенности этого заболевания, а имеющиеся сведения разнятся в зависимости от географии исследуемой популяции. В одном исследовании (Mateescu Romaniţa et al. 2012) из 573 собак с заболеваниями ЖКТ, панкреатит, прижизненно, был диагностирован у 56 (9.77%), из них 21 самец и 35 самок в возрасте от 5 до 17 лет. В более раннем исследовании (Stener JM et al. 2007) из 73 вскрытых в Нью-Йоркском центре медицины животных собак у 21% был выявлен панкреатит. В другом исследовании (Newman SJ et al. 2007) у 64% из 208 вскрытых собак были обнаружены признаки острого или хронического панкреатита. Еще в одном исследовании (Watson PJ et al. 2007) проведенном в Великобритании, из 200 вскрытых животных, в 25,6% имелись признаки хронического и в 2% острого панкреатита. В целом, имеющиеся данные позволяют предполагать, что панкреатит у собак встречается гораздо чаще чем его удается диагностировать клинически.
Нет убедительных доказательств относительно предрасположенности тех или иных пород к возникновению панкреатита, однако частота встречаемости панкреатита несколько выше у миниатюрных шнауцеров, йоркширских терьеров и кокер-спаниелей. Эти же выводы соотносятся с относительно свежими исследованиями Mateescu Romaniţa (2012), хотя авторы и не ставили целью выявить породную предрасположенность. Таблица 1.
Таблица 1. Анализ частоты возникновения заболевания среди различных пород собак, поступивших в Agervet-Târgovişte, в 2012 году с подтвержденным панкреатитом. (Mateescu Romaniţa et al. 2012)
Породы | N | % |
Метисы | 14 | 25 |
Кокер-спаниель | 7 | 12.5 |
Йоркширский терьер | 5 | 8.93 |
Чау-чау | 5 | 8.93 |
Немецкая овчарка | 5 | 8.93 |
Лабрадор | 5 | 8.93 |
Питбультерьер | 4 | 7.14 |
Буковинская овчарка | 3 | 5.36 |
Вест хайленд терьер | 2 | 3.57 |
Шарпей | 2 | 3.57 |
Ши-тцу | 1 | 1.78 |
Ротвейлер | 1 | 1.78 |
Кавказская овчарка | 1 | 1.78 |
Пекинес | 1 | 1.78 |
Этиология и факторы риска
В большинстве случаев панкреатита у собак, не удается установить точную причину заболевания, что классифицирует подавляющее количество случаев как идиопатический панкреатит.
Гиперлипидемия и гипертриглицеридэмияиногда рассматривается в качестве фактора, предрасполагающего к развитию панкреатита. Это может быть обусловлено как алиментарными причинами (несбалансированное питание кормами с большим содержанием жиров, перекорм) так и некоторой породной предрасположенностью, как например у цверг шнауцеров, у которых имеется генетическая предрасположенность к гиперлипидемии. Однако прямой связи с генетической предрасположенностью панкреатита у цвергшнауцеров, как и у других пород, не выявлено (E. Furrow et al. 2012).
Гиповолемия, снижение перфузии и ишемия поджелудочной железы, являются как одной из вероятных причин развития панкреатита. Ишемия поджелудочной железы является прямым следствие гоповолиемии и может возникать как следствие шока или острой анемии, реже вследствие окклюзии питающих сосудов. Если нарушение перфузии не являлось основным этиологическим фактором воспаления железы, то рвота и/или диарея могут быстро привести к обезвоживанию и гиповолемии, что в свою очередь еще больше усиливает воспаление, замыкая порочный круг. Ранее считалось, что основной причиной панкреатита, резвившегося как осложнение после абдоминальных оперативных вмешательств, является ятрогенная травматизация поджелудочной железы. Однако, последние данные свидетельствуют о том, что в основе данного осложнения лежит интра и постоперационная гиповолемия. При этом грубое обращение хирурга при манипуляциях с железой, приводящее к ее травматизации, действительно может спровоцировать развитие воспаления.
Препараты и некоторые токсинытакже могут провоцировать воспаление поджелудочной железы. Такие препараты как L-аспарагиназа, азатиоприн, фуросемид, бромид калия, сульфаниламиды, тетрациклины, салицилаты, тетрациклины и некоторые другие препараты способны оказать потенциально негативное влияние на поджелудочную железу.
Достоверно известно, что гиперкальциемия способна провоцировать панкреатит. Данный эффект наблюдался как в лабораторных моделях, так и в клинической практике. Гиперкальциемия может возникнуть спонтанно, как следствие некоторых заболеваний (гиперпаратиреоз, почечная недостаточность, гипоадренокортицизм и др.); а также вследствие применения препаратов кальция или вследствие токсического эффекта применения витамина D.
Некоторые токсины также могут стать причиной возникновения заболевания. К таким токсинам чаще всего относят фосфорорганические яды: являясь ингибиторами холинэстеразы они вызываю гиперстимуляцию секреции поджелудочной железы. Более редкие виды интоксикации, такие как отравления ядом скорпиона или интоксикация цинком, также способны вызвать развитие панкреатита.
Обструкция протоков и рефлюкс желчитакже достаточно изученные причины развития панкреатита.. В экспериментальных моделях закрытие просвета петли двенадцатиперстной кишки с забросом ферментов в протоки поджелудочной железы вызывает развитие некроза, сопровождаясь высокой смертностью, однако если петля закрывается частично, и трипсин и таурохолат натрия выводятся в просвет двенадцатиперстной кишки, панкреатит протекает в более мягкой форме. По такому же механизму может развиваться и клинические формы панкреатита. К частичной обструкции протоков поджелудочной железы могут привести желчекаменная болезнь, спазм сфинктеров, отек протока, неоплазии, хирургические вмешательства, паразиты и некоторые другие патологии.
Роль инфекционных заболеванийдо конца не изучена. Имеются некоторые публикации, отражающие взаимосвязь между переболеванием бабезиозом и возникновением панкреатита. Вероятно это является следствием развития анемии и ишемии. Также установлено, что микоплазменная инфекция может осложнять течение панкреатита.
Клинические признаки
В одном исследовании (Hess et al., 1998), среди наиболее распространенных клинических признаков у собак выделены анорексия (91%), острая рвота (90%), слабость/латергия (79%), диарея (33%), неврологические симптомы (20%), потеря веса (11%). В другом исследовании (Mateescu Romaniţa et al. 2012), у собак с острым панкреатитом наблюдалась анорексия (82.35%), острая рвота (82.35%), абдоминальная боль (70.59%); у собак с хроническим панкреатитом наблюдались рецидивирующие растройства ЖКТ (76.92%),слабость/латергия (35.9%), иктеричность (23.07%), абдоминальная боль (23.07%), дерматологические растройства (20.51%).
Диагностика
Рентгенологические признаки достаточно неспецифичны и не являются значимыми: в условиях реальной клинической практики удается установить появление однородности, и снижение контрастности органов брюшной полости (эффект “матового стекла”). Классически, в литературе описывают снижение контрастности и потерю детализации органов краниальной части брюшной полости; смещение желудка влево; увеличение угла между частью желудка примыкающей к привратнику, и проксимальным отделом двенадцатиперстной кишки; смещение нисходящей части двенадцатиперстной кишки вправо; скопление газа в нисходящей части двенадцатиперстной кишки и утолщение ее стенок; скопление газа в поперечной ободочной кишке и ее каудальное смещение; задержка прохождение бария при выполнении рентгеноконтрастного исследования ЖКТ. Однако данные рентгенологические находки встречаются не так часто, и их оценка может вызвать затруднение.
Компьютерная томография более информативна и позволяет выявить признаки воспаления органа, наличия морфологических изменений и появление патологических структур (например псевдокисты). Однако в отличие от медицины человека, информативность данного исследования намного ниже, а сама процедура имеет противопоказание в виде необходимости применения седации.
Ультразвуковое исследованиеявляется очень информативным и позволяет выявить до 70% случаев панкреатита у собак. К основным ультразвуковым признакам воспаления поджелудочной железы, относятся скопление жидкости в области органа, наличие гиперэхогенного, прилежащего жира, утолщение органа, изменение эхогенности ткани железы. Гиперэхогенность ткани чаще свойственна для для фиброза, при этом гипоэхогенность железы указывает на возможный некроз ткани.
Лабораторные исследования крови чаще всего отражают наличие лейкоцитоза, снижение гематокрита (чаще всего из-за обезвоживания), в некоторых случая возможно наличие анемии. Анемия может появится после регидратации животных, вследствие алиментарных причин а также при возникновении нарушений свертывания крови.
Биохимические изменения сыворотки крови могут включать повышение аминотрансфераз, являющиеся следствием вовлечения в той или иной степени всего гепатобилиарного тракта, а также наличия системной эндогенной интоксикации. Встречающаяся азотемия может быть следствием развития почечной недостаточности, развивающийся вторично к основному заболеванию или следствием дегидратации. Гипергликемия может быть следствием гипергюкагонемии; повышение концентрации катехоламинов и кортизола, обусловленных стрессом. Также достаточно частым осложнением панкреатита является развитие сахарного диабета, что может указывать на наличие некротической формы панкреатита. Помимо этого у животных может наблюдаться повышенное содержание триглицеридов и гиперхолестеринемия. Повышение активности сывороточной амилазы и липазы, ранее расценивались как диагностические маркеры специфичные для панкреатита. На данный момент установлено, отсутствие выраженной специфичности данных исследований. Напротив оценка таких маркеров как трипсиноподобная иммунореактивность и иммунореактивность панкреатической липазы, являются достаточно специфичными и информативными для объективной оценки состояния поджелудочной железы.
Лечение
Лечение острого панкреатита заключается в проведении адекватной инфузионной терапии, необходимой для восстановления водно-электролитного баланса, и повышения давления, применение анальгезирующих препаратов (трамадол, буторфанол, и нефопам и др.) противорвотных средств (метоклопрамид, маропитант и др.). Антибиотикотерапия необходима далеко не во всех случаях панкреатита так, как септические осложнения данного заболевания не так часты. В тех случаях, когда такие осложнения предполагаются возможно назначение энрофлоксацина. Синтетические ингибиторы протеаз, такие как апротинин, показали удовлетворительные результаты при лабораторных исследованиях, однако оценка клинической эффективности указывает на их низкую эффективность. А в сочетание высокой стоимостью, применение данных препаратов видится нецелесообразным. При возникновении необходимости применения антипротеаз, целесообразнее назначение свежезамороженной плазмы, содержащей а2- макроглобулин.
В первые сутки после госпитализации животного, при его общем удовлетворительном состоянии рекомендуется назначение 24-48 часовой голодной диеты, с последующим возобновлением кормления животных диетами с низким содержанием жиров. В случае длительного голодания животного до госпитализации или отсутствия аппетита после начала лечения, рекомендована организация энтерального питания.
Вернуться к списку
Источник