Диагностика и хирургическое лечение острого панкреатита
Базисная
консервативная терапия острого
панкреатита включает:
подавление секреции
поджелудочной железы, желудка и
двенадцатиперстной кишки;ликвидацию
гиповолемии, водно-электролитных и
метаболических расстройств;снижение активности
ферментов;устранение
гипертензии в желчевыводящих и
панкреатических путях;улучшение
реологических свойств крови и минимизацию
микроциркуляторных расстройств;профилактику и
лечение функциональной недостаточности
желудочно-кишечного тракта;профилактику и
лечение септических осложнений;поддержание
оптимальной доставки кислорода в
организме больного кардиотонизирующей
и респираторной терапией;купирование
болевого синдрома.
Лечение
начинают с коррекции водно-электролитного
баланса, включающего переливание
изотонических растворов и препаратов
калия хлорида при гипокалиемии. В целях
детоксикации проводят инфузионную
терапию в режиме форсированного диуреза.
Поскольку при панкреонекрозе возникает
дефицит ОЦК за счёт потери плазменной
части крови, необходимо введение нативных
белков (свежезамороженной плазмы,
препаратов альбумина человека). Критерием
адекватного объёма инфузионных сред
считают восполнение нормального уровня
ОЦК, гематокрита, нормализацию ЦВД.
Восстановление микроциркуляции и
реологических свойств крови достигают
назначением декстрана с
пентоксифиллином.
Параллельно
проводят лечение, направленное на
подавление функции поджелудочной
железы, что в первую очередь достигается
созданием «физиологического покоя»
строгим ограничением приёма пищи в
течение 5 сут. Эффективное снижение
панкреатической секреции достигают
аспирацией желудочного содержимого
через назогастральный зонд и промыванием
желудка холодной водой (локальная
гипотермия). Для снижения кислотности
желудочного секрета назначают щелочное
питьё, ингибиторы протонной помпы
(омепразол). Для подавления секреторной
активности гастропанкреатодуоденальной
зоны используют синтетический аналог
соматостатина — октреотид в дозе 300-600
мкг/сут при трёхкратном подкожном или
внутривенном введении. Этот препарат
— ингибитор базальной и стимулированной
секреции поджелудочной железы, желудка
и тонкой кишки. Длительность терапии —
5-7 сут, что соответствует срокам активной
гиперферментемии.
При
панкреонекрозе в целях системной
детоксикации целесообразно использование
экстракорпоральных методов:
ультрафильтрации, плазмафереза.
Хирургическое лечение Показания к хирургическому вмешательству
Абсолютное
показание к хирургическому вмешательству
— инфицированные формы
панкреонекроза(распространённый
инфицированный панкреонекроз,
панкреатогенный абсцесс, инфицированное
жидкостное образование, некротическая
флегмона забрюшинной клетчатки, гнойный
перитонит, инфицированная псевдокиста).
В септическую фазу заболевания выбор
метода хирургического вмешательства
определяется клинико-патоморфологической
формой панкреонекроза и степенью тяжести
состояния больного. При асептическом
характере панкреонекроза использование
лапаротомных вмешательств не показано
в связи с высоким риском инфицирования
стерильных некротических масс и развития
внутрибрюшных кровотечений, ятрогенных
повреждений желудочно-кишечного
тракта.
Лапаротомная
операция, выполняемая в асептическую
фазу деструктивного панкреатита, должна
быть строго обоснованна. Показаниями
к ней могут быть:
сохранение или
прогрессирование полиорганных нарушений
на фоне проводимой комплексной
интенсивной терапии и использования
малоинвазивных оперативных вмешательств;распространённое
поражение забрюшинного пространства;невозможность
достоверного исключения инфицированного
характера некротического процесса или
другого хирургического заболевания,
требующего экстренного хирургического
вмешательства.
Открытое
хирургическое вмешательство, предпринятое
в экстренном порядке по поводу
ферментативного перитонита в доинфекционную
фазу заболевания в связи с ошибками
дифференциальной диагностики с другими
неотложными заболеваниями органов
брюшной полости, без предварительной
интенсивной терапии — необоснованное
и ошибочное лечебное
мероприятие.
Пункционно-дренирующие
вмешательства под контролем ультразвука
Возможность
выполнения прицельных диагностических
(пункционных и катетерных) вмешательств
определяет универсальность ультразвукового
метода в предоставлении широкой
информации на всех этапах лечения
больных панкреонекрозом. Использование
чрескожных дренирующих операций
позволило открыть новые возможности в
лечении больных с ограниченными формами
панкреонекроза.
Показания
к проведению пункционно-дренирующих
вмешательств под контролем ультразвука
при панкреонекрозе — наличие объёмных
жидкостных образований в брюшной полости
и забрюшинном пространстве.
Для
выполнения дренирующей операции под
контролем ультразвука необходимы
следующие условия: хорошая визуализация
полости, наличие безопасной траектории
для проведения дренажа и возможность
проведения операции при возникновении
осложнений. Выбор способа проведения
пункционного чрескожного вмешательства
при панкреатогенных жидкостных скоплениях
определяется, с одной стороны, безопасной
трассой пункции, а с другой — размерами,
формой и характером содержимого. Основным
условием для адекватного выполнения
чрескожного вмешательства считают
наличие «эхо-окна» — безопасного
акустического доступа к объекту.
Предпочтение отдают траектории,
проходящей через малый сальник,
желудочно-ободочную и желудочно-селезёночную
связку, вне стенки полых органов и
сосудистых магистралей, что зависит от
топографии и локализации
очага.
Противопоказания
к проведению пункционно-дренирующего
вмешательства:
отсутствие
жидкостного компонента очага деструкции;наличие на трассе
пункции органов желудочно-кишечного
тракта, мочевыводящей системы, сосудистых
образований;выраженные
нарушения свёртывающей системы крови.
Спектр
проводимых оперативных вмешательств
под контролем ультразвука включает
однократную пункцию иглой с последующим
её удалением (при стерильных объёмных
жидкостных образованиях) или их
дренирование (инфицированные объёмные
жидкостные образования). При неэффективности
пункционных вмешательств прибегают к
традиционным дренирующим операциям.
Дренирование должно обеспечивать
адекватный отток содержимого, хорошую
фиксацию катетера в просвете полости
и на коже, простые установку, удаление
и обслуживание дренажной системы.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
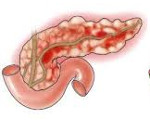
Острый панкреатит – воспаление поджелудочной железы. Симптомы острого панкреатита: острая, нестерпимая боль в области живота. В зависимости от того, какая часть железы воспалена, локализация боли возможна в правом или в левом подреберье, в подложечной области, боль может быть опоясывающей. Хронический панкреатит сопровождается потерей аппетита, нарушением пищеварения, острыми болями (как при острой форме), возникающими после употребления жирной, острой пищи или алкоголя.
Общие сведения
Панкреатит – заболевание, характеризующееся развитием воспаления в ткани поджелудочной железы. По характеру течения панкреатит разделяют на острый и хронический. Острый панкреатит занимает третье место среди заболеваний брюшной полости острого течения, требующих лечения в хирургическом стационаре. Первое и второе место занимают острые аппендицит и холецистит.
Согласно данным мировой статистики, в год острым панкреатитом заболевает от 200 до 800 человек из миллиона. Это заболевание чаще встречается у мужчин. Возраст больных колеблется в широких пределах и зависит от причин развития панкреатита. Острый панкреатит на фоне злоупотребления алкоголем возникает в среднем в возрасте около 39 лет, а при панкреатите, ассоциированном с желчекаменной болезнью, средний возраст пациентов – 69 лет.
Острый панкреатит
Причины
Факторы, способствующие возникновению острого панкреатита:
- злоупотребление алкоголем, вредные пищевые привычки (жирная, острая пища);
- желчекаменная болезнь;
- инфицирование вирусом (свинка, вирус Коксаки) или бактериальное заражение (микоплазма, кампилобактерии);
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других патологий поджелудочной железы и желчевыводящих путей;
- прием эстрогенов, кортикостероидов, тиазидных диуретиков, азатиоприна, других лекарственных средств с выраженным патологическим действием на поджелудочную железу (медикаментозный панкреатит);
- врожденные аномалии развития железы, генетическая предрасположенность, муковисцидоз;
- воспалительные заболевании органов пищеварения (холецистит, гепатит, гастродуоденит).
Патогенез
В развитии острого воспаления поджелудочной железы согласно самой распространенной теории основным фактором выступает повреждение клеток преждевременно активированными ферментами. В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме и активизируются уже в пищеварительном тракте. Под воздействием внешних и внутренних патологических факторов механизм выработки нарушается, ферменты активизируются в поджелудочной железе и начинают переваривание ее ткани. Результатом становится воспаление, развивается отек ткани, поражаются сосуды паренхимы железы.
Патологический процесс при остром панкреатите может распространяться на близлежащие ткани: забрюшинную клетчатку, сальниковую сумку, брюшину, сальник, брыжейку кишечника и связки печении ДПК. Тяжелая форма острого панкреатита способствует резкому повышению уровня различных биологически активных веществ в крови, что ведет к выраженным общим нарушениям жизнедеятельности: вторичные воспаления и дистрофические расстройства в тканях и органах – легких, печени, почках, сердце.
Классификация
Острый панкреатит классифицируется по степени тяжести:
- легкая форма протекает с минимальным поражением органов и систем, выражается в основном интерстициальным отеком железы, легко поддается терапии и имеет благоприятный прогноз к быстрому выздоровлению;
- тяжелая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях, либо местными осложнениями (некроз тканей, инфицирование, кисты, абсцессы).
Тяжелая форма острого панкреатита может сопровождаться:
- острым скоплением жидкости внутри железы либо в околопанкреатическом пространстве, которые могут не иметь грануляционных или фиброзных стенок;
- панкреатическим некрозом с возможным инфицированием тканей (возникает ограниченная или разлитая зона отмирающей паренхимы и перипанкреатических тканей, при присоединении инфекции и развитием гнойного панкреатита повышается вероятность летального исхода);
- острой ложной кистой (скоплением панкреатического сока, окруженным фиброзными стенками, либо грануляциями, которое возникает после приступа острого панкреатита, формируется в течение 4 и более недель);
- панкреатическим абсцессом (скопление гноя в поджелудочной железе или близлежащих тканях).
Симптомы острого панкреатита
Характерные симптомы острого панкреатита.
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, иррадиировать под левую лопатку. Боль носит выраженный постоянный характер, в положении лежа на спине усиливается. Усиление боли происходит и после приема пищи, особенно – жирной, острой, жареной, алкоголя.
- Тошнота, рвота. Рвота может быть неукротимой, содержит желчь, не приносит облегчения.
- Повышение температуры тела.
- Умеренно выраженная желтушность склер. Редко – легкая желтуха кожных покровов.
Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога), кожными проявлениями (синюшные пятна на теле, кровоизлияния в области пупка).
Осложнения
Опасность острого панкреатита заключается в высокой вероятности развития тяжелых осложнений. При инфицировании воспаленной ткани железы бактериями, обитающими в тонком кишечнике, возможен некроз участков железы и возникновение абсцессов. Это состояние без своевременного лечения (вплоть до хирургического вмешательства) может закончится летальным исходом.
При тяжелом течении панкреатита может развиться шоковое состояние и, как следствие, полиорганная недостаточность. После развития острого панкреатита в ткани железы могут начать формироваться псевдокисты (скопления жидкости в паренхиме), которые разрушают структуру железы и желчных протоков. При разрушении псевдокисты и истечении ее содержимого возникает асцит.
Диагностика
Диагностику панкреатита гастроэнтерологи осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают гипотонию и тахикардию. Для подтверждения диагноза служат лабораторные исследования крови и мочи, МСКТ и УЗИ органов брюшной полости, МРТ поджелудочной железы.
- Биохимия крови. При исследовании крови в общем анализе отмечаются признаки воспаления (ускорена СОЭ, повышено содержание лейкоцитов), в биохимическом анализе крови обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), возможна гипергликемия и гипокальциемия. Может отмечаться билирубинемия и повышения активности печеночных ферментов.
- Биохимия мочи. Проводят определение концентрации ферментов в моче. При диагностировании острого панкреатита берут биохимический анализ мочи и определяют активность амилазы мочи.
- Инструментальные методы. Визуальное исследование поджелудочной железы и близлежащих органов (УЗИ, КТ, МРТ) позволяет выявить патологические изменения паренхимы, увеличение органа в объеме, обнаружить абсцессы, кисты, наличие камней в желчных протоках.

КТ ОБП. Признаки острого панкреатита: отек, диффузная неоднородность структуры поджелудочной железы.
Дифференциальную диагностику острого панкреатита проводят с:
- острым аппендицитом и острым холециститом;
- перфорациями полых органов (прободные язвы желудка и кишечника);
- острой кишечной непроходимостью;
- острым желудочно-кишечным кровотечением (кровоточащая язва желудка и 12п. кишки, кровотечение из варикозных вен пищевода, кишечное кровотечение);
- острый ишемический абдоминальный синдром.
Лечение острого панкреатита
При остром панкреатите показана госпитализация. Всем пациентам предписан постельный режим. Основными целями терапии является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов ее самовосстановления.
Терапевтические меры:
- новокаиновая блокада и спазмолитики для снятия выраженного болевого синдрома;
- голод, лед на область проекции железы (создание локальной гипотермии для снижения ее функциональной активности), питание осуществляют парентеральное, желудочное содержимое аспирируют, назначают антациды и ингибиторы протонной помпы;
- дезактиваторы панкреатических ферментов (ингибиторы протеолиза);
- необходимая коррекция гомеостаза (водно-электролитного, кислотно-основного, белкового баланса) с помощью инфузии солевых и белковых растворов;
- дезинтоксикационная терапия;
- антибиотикотерапия (препараты широкого спектра действия в больших дозировках) в качестве профилактики инфекционных осложнений.
Хирургическое лечение
Хирургическая тактика показана в случае выявления:
- камней в желчных протоках;
- скоплений жидкости в железе или вокруг нее;
- участков панкреатического некроза, кист, абсцессов.
К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
К хирургическому вмешательству могут прибегать и в случае сомнений в диагностики и вероятности пропустить другое хирургическое заболевание, требующее хирургического лечения. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Лечение легкой формы панкреатита, как правило, не представляет трудностей, и положительная динамика отмечается уже в течение недели. Для излечения от тяжелой формы панкреатита требуется заметно больше времени.
Прогноз и профилактика
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений. Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода. Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
Источник
Поджелудочная железа представляет собой один из важнейших органов пищеварительной системы. Она отвечает за синтез инсулина и производство многих ферментов, принимающих участие в обмене веществ. В случаях, когда железа воспаляется, принято говорить о возникновении такого заболевания, как панкреатит. Он может находиться в хронической стадии или в острой.
Острая фаза панкреатита развивается благодаря тому, что клеточные пищеварительные ферменты, находящиеся обычно в пассивном состоянии, под действием всевозможных факторов активируются. Это запускает вжелезе процесс переваривания собственной ткани. При этом можно отчетливо увидеть увеличение размеров внутреннего органа, некроз клеток с формированием участков разрушения.
Клиническая картина острого панкреатита
Симптомы, которые описывают пациенты, зависят от множества факторов – формы панкреатита, периода его развития. Обычно болезнь проявляется сильными болями в области живота, которые отдают в спину. При этом может возникать довольно частая и многократная тошнота и рвота. Если заболевание вызвано чрезмерным употреблением спиртного, болевые ощущения могут появляться спустя некоторое время после опьянения. При холецистопанкреатите боль может появиться после употребления пищи. Острый панкреатит может протекать без боли, но при этом наблюдается резко выраженный синдром системной реакции.
Состояние больного панкреатитом может быть ухудшено его осложнениями:
- Забрюшинной флегмоной;
- Разлитым перитонитом;
- Кистами, псевдокистами поджелудочной железы;
- Абсцессом;
- Сахарным диабетом;
- Тромбозом сосудов брюшной полости;
- Калькулезным холециститом.
Как правило, лечение при остром панкреатите проходит в условиях обязательной госпитализации. Так как заболевание является достаточно опасным, медлить с обращением к врачу нельзя.
Лечение панкреатита
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Лечение пациентов с острым панкреатитом обязательно должно подбираться врачом с учетом показателей клинико-патоморфологической формы болезни, стадии развития процесса, степени тяжести состояния больного.
Лечение панкреатита может проводиться консервативным и хирургическим способами.
При консервативном лечении, с которого чаще всего и начинают комплекс лечебных мероприятий, в первую очередь происходит корректировка водно-электролитного баланса.
Это включает переливание изотонических растворов и препаратов калия хлорида при пониженном его содержании в крови пациента.
Кроме того, базовое консервативное лечение панкреатита включает:
- Тактическое подавление выделения соков некоторых органов пищеварительной системы;
- Снижение активности ферментов;
- Устранение повышенного артериального давления в желчевыводящих и панкреатических путях;
- Улучшение реологических свойств крови и устранение циркуляторных нарушений;
- Профилактику и лечение функциональной недостаточности желудочно-кишечного тракта, а также осложнений, вызванных сепсисом;
- Поддержание оптимального уровня кислорода в организме пациента благодаря применению кардиотонизирующей и респираторной терапии;
- Оказание помощи больному путем избавления его от болевых ощущений.
Если развиваются реакции гиперметаболизма, прибегают к применению такого типа питания, при котором питательные вещества вводятся в организм больного с помощью внутривенных инъекций.
При восстановлении функции пищеварительной системы необходимо назначение энтерального питания, при котором пациент получает пищу через специальный зонд.
Методы хирургического лечения острого панкреатита
Хирургическое лечение острого панкреатита используют лишь в случаях особых показаний:
- Использование консервативных медицинских методов не принесло положительных результатов;
- Ухудшение состояния пациента за счет увеличения симптомов общей интоксикации организма
- Появление симптомов, которые говорят о наличии абсцесса поджелудочной железы;
- Сочетание панкреатита с деструктивной формой острого холецистита.
Около 15 % больных, у которых острый панкреатит перешёл в стадию гнойных осложнений, нуждаются в хирургическом лечении. Проводится эта процедура под общим наркозом с интубацией лёгких, удаляются из поджелудочной железы участки некроза (мертвая ткань).
Хирургическое вмешательство при остром панкреатите проводится в двух вариантах:
- Лапаротомия, при которой доступ к поджелудочной железе врач получает через разрезы на брюшной стенке и в поясничной области. Многие медики сходятся во мнении, что такая операция, выполняемая в асептическую фазу деструктивного панкреатита, должна быть строго обоснована и применяться только по показаниям, которыми могут быть:
- Сохранение и увеличение нарушений, которые продолжают прогрессировать на фоне проводимой комплексной интенсивной терапии и использования малоинвазивных оперативных вмешательств;
- Широкое и распространённое поражение забрюшинного пространства;
- Отсутствие возможности достоверного и полного исключения инфицированного характера некротического процесса или другого хирургического заболевания, требующего экстренного хирургического вмешательства.
Большинство докторов сходятся во мнении, что открытое хирургическое вмешательство, предпринятое в экстренном порядке по поводу ферментативного перитонита в доинфекционную фазу заболевания в связи с неверными данными диагностики с другими заболеваниями органов брюшины, без предварительной интенсивной терапии является необоснованным и неправильным мероприятием.
- Малоинвазивные методы (лапароскопия поджелудочной железы, пункционно-дренирующие вмешательства), которые выполняются через проколы в брюшной стенке пациента. Такой вариант решает не только лечебные, но и диагностические задачи, благодаря которым можно получить материал для бактериологического, цитологического и биохимического исследования, что позволяет наилучшим образом дифференцировать асептический или инфицированный характер панкреонекроза.
 Показаниями к проведению пункционно-дренирующих вмешательств под контролем ультразвука при панкреонекрозе является появление жидкости в брюшной полости и забрюшинном пространстве.
Показаниями к проведению пункционно-дренирующих вмешательств под контролем ультразвука при панкреонекрозе является появление жидкости в брюшной полости и забрюшинном пространстве.
Противопоказаниями к проведению пункционно-дренирующего вмешательства признают отсутствие жидкостного компонента, наличие на пути пункции органов желудочно-кишечного тракта, мочевыводящей системы, сосудистых образований, выраженные нарушения свёртывающей системы крови.
Под контролем ультразвука производят однократный прокол иглой с последующим её удалением (при стерильных объёмных жидкостных образованиях) или их дренирование (инфицированные объёмные жидкостные образования). Это должно обеспечивать отток содержимого, достаточную фиксацию катетера в просвете полости и на коже.
В некоторых случаях дренирование не дает необходимого эффекта. Говорить об этом можно при наличии выраженных воспалительных реакций, полиорганной недостаточности, всевозможных включений в очаге деструкции.
Если результатами исследований установлено, что некротический компонент очага существенно преобладает над его жидкостным элементом и состояние больного не улучшается, применение таких методов дренирования нецелесообразно.
Оперативные вмешательства при остром панкреатите
- Дистальная резекция поджелудочной железы. Проводится в тех случаях, когда поражение органа частично. При этом происходит удаление хвоста и тела поджелудочной железы разного объема.
- Субтотальная резекция допустима лишь в том случае, когда железа полностью поражена. Заключается в удалении хвоста, тела и большей части головки поджелудочной железы. При этом сохраняются лишьнебольшие ее участки, прилегающие к двенадцатиперстной кишке. Полного восстановления функций органа после операции не происходит. Добиться этого можно только путем пересадки поджелудочной железы.
- Некрсеквестрэктомия проводится под контролем УЗИ и рентгеноскопии. Выявленные жидкостные образования поджелудочной железы при помощи дренажных трубок удаляют. Далее в полости вводят дренажи более крупного калибра и проводят промывание. На завершающем этапе лечения крупнокалиберные дренажи заменяют мелкокалиберными, что обеспечивает постепенное заживление полости и послеоперационной раны при сохранении оттока из нее жидкости.
Подготовка пациента к операции на поджелудочной железе
 Наиболее важным моментом, на который обращается основное внимание при подготовке к операции, является голодание. При этом в значительной мере снижается риск возникновения осложнений, ведь содержимое кишечника может инфицировать органы брюшной полости.
Наиболее важным моментом, на который обращается основное внимание при подготовке к операции, является голодание. При этом в значительной мере снижается риск возникновения осложнений, ведь содержимое кишечника может инфицировать органы брюшной полости.
В день операции пациенту запрещено принимать пищу. Обязательным условием является проведение очистительной клизмы. кроме того, пациенту проводят премедикацию, которая заключается во введении препаратов, способствующих более легкому вхождению пациента в наркоз, подавлению страха перед операцией, уменьшению секреции желез, предотвращению появления аллергических реакций.
Осложнения оперативного лечения острого панкреатита
Наиболее опасными осложнениями послеоперационного периода являются:
- Полиорганная недостаточность;
- Панкреатогенный шок;
- Септический шок.
В более позднем периоде у пациентов, которым была проведена операция на поджелудочной железе могут развиваться всевозможные псевдокисты, свищи, сахарный диабет и экзокринная недостаточность поджелудочной железы.
Диета после операции
 Первое время, которое обычно составляет 2 суток, больной не принимает никакой пищи и находится на голодной диете. На 3 сутки постепенно, маленькими дозами в рацион вводят чай, протертые супы, сваренные без мяса, белковый омлет, приготовленный на пару, сухари, творог. Врачи дают рекомендации придерживаться такой диеты около недели. Постепенно вводятся в рацион все продукты, которые позволены пациентам с заболеванием органов пищеварительной системы. Возможность физической активности определяется объемом операции и индивидуальными особенностями организма.
Первое время, которое обычно составляет 2 суток, больной не принимает никакой пищи и находится на голодной диете. На 3 сутки постепенно, маленькими дозами в рацион вводят чай, протертые супы, сваренные без мяса, белковый омлет, приготовленный на пару, сухари, творог. Врачи дают рекомендации придерживаться такой диеты около недели. Постепенно вводятся в рацион все продукты, которые позволены пациентам с заболеванием органов пищеварительной системы. Возможность физической активности определяется объемом операции и индивидуальными особенностями организма.
Важно знать, что проведение операции при остром панкреатите не всегда способны исключить риск появления гнойных осложнений. В некоторых случаях, требуется повторное хирургическое вмешательство, что может иметь негативные последствия и угрожать жизни больного.
Как делается операция на поджелудочной железе продемонстрировано в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник


