Действие цитостатиков при панкреатите
Панкреатит — это воспаление поджелудочной железы. Он может быть острым или хроническим. Это зависит от того, насколько активно воспаление и как долго оно длится. Воспаленные участки со временем перерождаются в рубцовую ткань — фиброзируются, поэтому рано или поздно панкреатит нарушает нормальную работу поджелудочной железы, снижая выработку пищеварительных ферментов.
Средства для лечения панкреатита в зависимости от формы заболевания
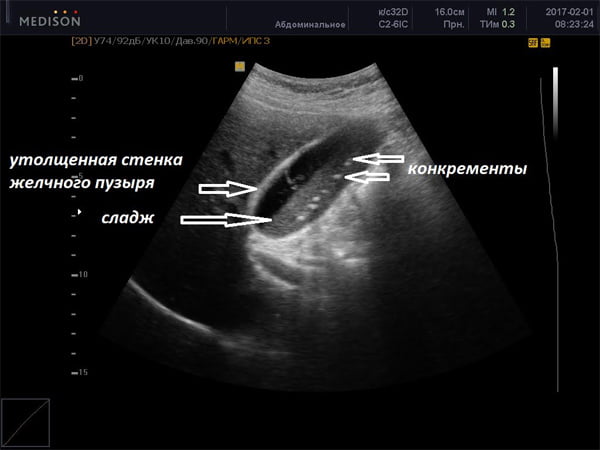
Острый панкреатит чаще всего возникает из-за алкогольно-пищевых злоупотреблений[1], когда излишек алкоголя и тяжелой жирной пищи заставляет поджелудочную железу работать в усиленном режиме — да так, что она начинает переваривать собственные ткани. На долю таких случаев, на языке статистики именуемых алкогольно-алиментарным панкреатитом, приходится 55% всех пациентов. Вторым по частоте становится острый билиарный панкреатит, спровоцированный проблемами в желчевыводящих путях и желчном пузыре, что связано с анатомической связью между желчным и панкреатическим протоками. Дело в том, что желчевыводящий проток перед открытием в двенадцатиперстную кишку сливается с протоком из поджелудочной железы. Распространенность острого билиарного панкреатита составляет от 26% до 60% от всех случаев острого панкреатита, частота хронизации — до 43% случаев. Ведущей причиной билиарного панкреатита служит возникновение заброса содержимого желчевыводящих путей в панкреатический проток с нарастанием внутрипротокового давления и нарушением оттока ферментов из поджелудочной железы, что приводит к ее самоперевариванию. Либо, если камень закупоривает желчные протоки, желчь под давлением начинает проникать в поджелудочную. Такое встречается в 35% случаев острого панкреатита. Остальные случаи — это травмы, инфекции, аутоиммунные процессы и подобные редкие ситуации.
Но какова бы ни была причина острого панкреатита, это состояние смертельно опасно. Поэтому чаще всего больных с жалобами на очень сильную, ничем не снимающуюся, опоясывающую боль в верхней половине живота, сопровождающуюся рвотой, не приносящей облегчения, госпитализируют в хирургический стационар, где и занимаются лечением. Проблема в том, что примерно в пятой части случаев острый панкреатит переходит в панкреонекроз. Из-за воспаления нарушается нормальный отток пищеварительных ферментов, и вместо просвета кишечника, где они и должны быть, ферменты попадают в ткани самой железы и в прямом смысле переваривают ее. Возникают участки омертвения — некроза, которые нужно как можно быстрее удалить. Кроме того, продукты распада тканей попадают в кровь и отравляют организм.
Легкую же степень панкреатита традиционно лечат по классической формуле «холод, голод и покой»:
- к животу прикладывают пузырь со льдом;
- из желудка зондом удаляют содержимое и далее запрещают есть до стихания острого воспаления (пить можно);
- назначают постельный режим.
Кроме того, в стационаре при остром панкреатите легкой степени назначают анальгетики, спазмолитики и инфузионную терапию, в просторечии капельницу, чтобы вывести из организма продукты распада тканей, попавшие в кровь.
Важно!
Если после затянувшихся праздничных застолий появилась острая, невыносимая опоясывающая боль, рвота, а живот в верхней половине становится твердым и крайне болезненным — не пытайтесь лечиться сами, срочно обращайтесь к врачу!
Боль характерна и для обострения хронического панкреатита, но интенсивность ее не настолько высока, как при остром. На ранних этапах развития болезни эпизоды боли появляются раз в полгода–год или даже реже и длятся до десяти дней. При запущенном процессе боль возникает каждые один–два месяца.
Хронический панкреатит может появиться не только на фоне постоянной алкогольной интоксикации, несмотря на то, что это одна из основных причин. Его могут вызвать аутоиммунные процессы, хронические патологии желчевыводящих путей, приводящие к сужению панкреатического протока и нарушению нормального оттока ферментов, хроническая почечная недостаточность и другие хронические интоксикации, наследственные факторы.
При обострении хронического панкреатита холод, голод и покой тоже могут рекомендовать, но буквально на день–два. Чтобы снять умеренную боль, используют обезболивающие препараты, которые выбирает врач. При сильных приступах могут назначить опиоидные наркотические анальгетики.
Чтобы, с одной стороны, обеспечить покой поджелудочной железе, а с другой — компенсировать нарушения ее функции, назначают препараты ферментов поджелудочной железы, но предпочтительно в форме микроформ. Такие препараты способствуют облегчению болей[2].
Питание должно быть частым и дробным, с большим количеством белка. Резко ограничивать жиры разумно, только если у больного появляется частый жидкий стул из-за нарушения их переваривания даже при назначенной ферментной терапии. Категорически запрещается алкоголь в любом виде. Рекомендуется прекратить курение.
Медикаментозное лечение панкреатита: группы препаратов
Как уже упоминалось выше, острый панкреатит должен лечить врач в хирургическом стационаре. Он может назначить такие группы препаратов[3]:
- Анальгетики (обезболивающие): в зависимости от интенсивности боли это могут быть и наркотические анальгетики, и мощные синтетические ненаркотические обезболивающие, которые есть в стационарах.
- Спазмолитики: расширяют протоки и улучшают отток секрета поджелудочной железы. Кроме того, обладают обезболивающим действием, поскольку снимают спазм гладких мышц внутренних органов.
- Препараты, тормозящие секрецию поджелудочной железы, чтобы ее ферменты перестали разрушать собственные ткани. Для этого используют несколько групп препаратов:
- синтетические аналоги соматостатина — гормона, который, помимо основных функций (регуляции синтеза гормона роста), тормозит работу всего желудочно-кишечного тракта, в том числе и выработку ферментов;
- цитостатики — также тормозят работу ЖКТ и опухолевые процессы;
- препараты для подавления желудочной секреции: Н2-блокаторы и ингибиторы протонной помпы.
- Обильное введение жидкости внутривенно для уменьшения интоксикации и восстановления микроциркуляции.
- Препараты для парентерального питания: поскольку есть нельзя, а энергозатраты организма при панкреатите требуют не менее 3500 ккал в сутки[4], приходится «кормить» пациента внутривенно — аминокислотами с минералами и витаминами в виде инфузий (капельниц).
- В зависимости от общего состояния пациента врач может назначить средства, снижающие свертываемость крови, препараты для поддержания нормальной работы сердечно-сосудистой системы, легких, других органов; антибиотики при появлении гнойных осложнений и так далее.
При лечении хронического панкреатита препараты назначают длительными курсами, как в фазу обострения, так и вне ее. Прежде всего назначают препараты, устраняющие причины, спровоцировавшие процесс: регуляторы оттока желчи, если болезнь спровоцирована хронической патологией желчевыводящих путей; гормоны, уменьшающие активность иммунных процессов при аутоиммунном панкреатите, и так далее. Рекомендуется полный отказ от алкоголя и курения.
Помимо этого, врач может назначить такие группы лекарственных средств, как:
- Обезболивающие препараты (анальгетики). Это могут быть как средства, для покупки которых необходим рецепт, так и безрецептурные анальгетики. Курс их применения может продолжаться до трех месяцев.
- Антидепрессанты и легкие транквилизаторы. При панкреатите их назначают не для коррекции эмоционального состояния, а для усиления действия обезболивающих средств. Они снижают повышенную чувствительность к боли, которая появляется, когда что-то болит сильно и долго (говоря медицинским языком, антидепрессанты восстанавливают функции антиноцицептивной системы организма), что позволяет уменьшить и дозировку анальгетиков.
- Спазмолитические препараты. Нормализуют отток секрета поджелудочной железы, уменьшают давление внутри протоков и таким образом способствуют уменьшению болевых ощущений.
- Ферменты поджелудочной железы в микрогранулах — они нужны не столько для того, чтобы корректировать нарушенную функцию органа (недостаток ферментов проявляется, лишь когда разрушается более 90% поджелудочной железы[5]), сколько для того, чтобы дать ей отдохнуть. Так как по механизму обратной связи введенные извне ферменты тормозят выработку собственных ферментов, отчего снижается давление в протоках железы, а значит, и боль.
- Препараты, снижающие кислотность желудочного сока, преимущественно ингибиторы протонной помпы. Нейтрализуют относительный излишек кислоты в желудочном соке. В щелочной среде создаются оптимальные условия для действия панкреатических и кишечных ферментов. Однако при хроническом панкреатите в поджелудочной железе вырабатывается меньше щелочного секрета. И поступающее желудочное содержимое сдвигает pH среды в кишечнике от щелочной (выше 7 pH) в кислую сторону (ниже 7 pH), что может стать причиной серьезных нарушений полостного пищеварения. При этом желчь не может эмульгировать (превратить в мельчайшие частицы) жир, что нарушает его переваривание. Снижается и активность самих пищеварительных ферментов. Подавляя выработку кислоты желудочного сока, препараты восстанавливают щелочную среду в кишечнике.
Ферменты поджелудочной железы назначают на постоянной основе, если функция органа нарушена настолько, что прекращается нормальное усвоение пищи. Человек начинает худеть, после еды у него появляются позывы на дефекацию, так как непереваренный жир раздражает стенки кишечника, стул становится обильным, зловонным, приобретает жирный блеск.
К сведению
Выбирая ферментный препарат, следует обращать внимание на лекарственные средства, в которых ферменты находятся в гранулах размером до 2 мм — только тогда препарат способен покидать желудок одновременно с пищей[6].
При постоянном вздутии живота и метеоризме назначают препараты, уменьшающие газообразование: сорбенты, диметикон.
Если из-за хронического воспаления и гибели клеток железы нарушается выработка инсулина, необходимы инъекции этого гормона.
Итак, как острый, так и хронический панкреатит — это тяжелое заболевание, которое чревато серьезными осложнениями и требует долгого и кропотливого лечения. Поэтому не надо искать схемы терапии в интернете, это может быть просто опасно. Необходимо вовремя обратиться к врачу и строго следовать его рекомендациям.
Источник
При остром панкреатите проводится интенсивная консервативная терапия.
Консервативная терапия острого панкреатита является ведущей в лечении больных отечной формой панкреатита. Осуществляемые консервативные мероприятия направлены на предотвращение панкреатогенного шока, ликвидацию патологического процесса в поджелудочной железе, выведение больного из состояния панкреатогенной токсемии, коррекцию сердечно-сосудистой, дыхательной и печеночно-почечной недостаточности, устранение обменных нарушений, а также на профилактику и лечение осложнений.
Основные направления консервативной терапии острого панкреатита:
Борьба с болью. Болевой синдром купируется назначением ненаркотических (2-5 мл 50 % анальгина; до 5 мл баралгина и др.) и наркотических (1 мл 1 % промедола; 1 мл 2 % омнопона и т. д.) анальгетиков; нейролептиков (5-10 мл 0,25 % дроперидола и др.) в сочетании со спазмолитиками (2 мл 2 % но-шпы, 2 мл 2 % папаверина гидрохлорида).
Эффективны внутривенное капельное введение новокаина (100-150 мл 0,25 % 2-3 раза в день), выполнение регионарных новокаиновых блокад: субксифоидальной, двусторонней паранефральной по А. В. Вишневскому, пограничного симпатического ствола и чревных нервов, по Н. М. Николаеву, параперитонеальной по Г. А. Дудкевичу, забрюшинного пространства по Л. И. Роману и др.
Используемые для купирования боли препараты снижают спазм гладкой мускулатуры, прежде всего сфинктера Одди, устраняя тем самым внутрипротоковую гипертензию. С этой же целью производится эндоскопическая катетеризация главного протока поджелудочной железы, при неукротимой рвоте — постоянная назогастральная интубация. Внутримышечно вводится церукал (2 мл), диметпролид (1 мл 2 % раствора),
Угнетение внешней секреции и синтеза ферментов поджелудочной железы. Снижение функциональной активности поджелудочной железы достигается локальной гипотермией, диетотерапией, медикаментозной терапией острого панкреатита. Локальная гипотермия осуществляется двумя способами:
? внутрижелудочной гипотермии: фракционным или постоянным зондовым промыванием желудка охлажденной водой (+2 — +5 °С), 4 % раствором натрия бикарбоната или закрытым способом с помощью аппарата (АГЖ-1 и др.);
? накладыванием на переднюю брюшную стенку в проекции поджелудочной железы пузырей со льдом, поясов с циркулирующей в них холодной водой и т. д.
На 3-7 дней назначается голод, затем щелочные минеральные воды и первый хирургический стол по Певзнеру. После выздоровления пациентам рекомендуется белково-углеводная диета. Для медикаментозного угнетения панкреатической секреции наиболее часто применяются м-холинолитики: 0,5-1 мл 0,1 % сульфата атропина 2-3 раза в день, 1 мл 0,05% скополамина, 1 мл 0,1 % раствора метацина. Указанные препараты, помимо угнетения секреции поджелудочной железы, снимают спазм сфинктера Одди, уменьшают гипертензию в желчных и панкреатических протоках.
В последние годы доказана эффективность соматостатина при терапии острого панкреатита, глюкагона и кальцитонина. Установлено, что соматостатин, глюкагон стимулируют в организме высвобождение кальцитонина, подавляющего резорбцию кальция в костях, а ионы кальция играют существенную роль в процессе активации внешней секреторной функции поджелудочной железы. Кроме того, соматостатин угнетает секрецию различных гормонов органами желудочно-кишечного тракта (энтероглюкагона, гастрина, мотилина, секретина, вазоактивного кишечного пептида, инсулина, глюкагона) и снижает желудочную секрецию, двигательную активность желудка и тонкого кишечника, кровоснабжение внутренних органов, всасывание питательных веществ (аминокислот, сахара, жирных кислот) в кишечнике, транспорт воды и электролитов, регулируемых вазоактивным кишечным пептидом.
Близок по действию к соматостатину при терапии острого панкреатита его синтетический аналог сандостатин (октреотид), который по сравнению с соматостатином обладает более мощным (до 8- 12 ч) действием. Благоприятный эффект сандостатина при терапии острого панкреатита связан с угнетающим влиянием препарата на экзокринную функцию поджелудочной железы, снижением объема панкреатической секреции и уменьшением содержания в нем ферментов и бикарбонатов. При остром панкреатите октреотид назначается в дозе 100-200 мкг 2—3 раза в день внутривенно или подкожно в течение 5-7 дней.
Глюкагон вводится подкожно, внутримышечно или внутривенно в дозе 0,5-1 мг, а кальцитонин — внутривенно из расчета 5-10 МЕ на 1 кг массы в день в 500 мл изотонического раствора натрия хлорида в 2—4 приема в течение дня.
Уменьшению панкреатической секреции способствуют блокаторы Н2-рецепторов гистамина (гистадил, циметидин и т. д.), ингибиторы протонового потока (омез, омепразол и др.), так как, снижая продукцию соляном кислоты, они разобщают физиологический механизм активации поджелудочной железы.
Синтез ферментов поджелудочной железы на уровне ацинарной клетки блокируется назначением цитостатиков: 5-фторурацила (5 % раствор по 5 мл (250 мг) 1 раз в сутки внутривенно в течение 3-5 дней) или циклофосфана (1,5 мг на 1 кг массы тела внутривенно в течение 3-7 дней) и др. Цитостатический эффект этих препаратов основан на том, что они вследствие структурной сходности с физиологическими субстратами и кофакторами тормозят синтез ДНК и РНК, включаясь в синтез нуклеиновых кислот в поджелудочной железе как «ложные нуклеотиды”. При использовании цитостатиков осуществляется контроль лейкоцитов в крови (не должны снижаться менее 3 х 109/л).
Эффективно подавляют секрецию поджелудочной железы препараты регуляторных пептидов (синтетический аналог энкефалинов даларгин: 1-3 мг внутримышечно через 12 ч или 1- 2 мг внутривенно в 5-10 мг изотонического раствора натрия хлорида), а также нуклеотические ферментные препараты (рибонуклеаза, вводится внутривенно в дозе 3 мг на 1 кг массы тела в сутки). Действие рибонуклеазы сводится к гидролизу нуклеиновых кислот. Полагают, что, расщепляя информационную РНК, рибонуклеаза приводит к деградации рибосом панкреацитов, тем самым способствуя снижению синтетической активности поджелудочной железы.
Нейтрализация липолитических ферментов, находящихся в крови вследствие феномена уклонения ферментов, достигается введением жировой эмульсии липофундина (500 мл 10 % раствора на курс 2-3 вливания). Кроме того, жировая эмульсия снижает секреторную активность поджелудочной железы, вызывая повышение в крови концентрации хиломикронов, регулирующих секрецию соляной кислоты слизистой оболочки желудка, и продукции эффекторов холецистокинина- панкреозимина, секретина.
Антиферментная терапия при остром панкреатите. Ее сущность состоит во внутривенном назначении препаратов, тормозящих протеолитическую активность ферментов поджелудочной железы, процессы кининогенеза и фибринолиза в крови: купирующих аутокаталитическое активирование трипсиногена и протеолитических ферментов поджелудочной железы; блокирующих процессы кининообразования в циркуляторном и лимфатическом русле железы. Используются две группы антиферментов: естественные (контрикал — до 80-120 тыс. ЕД в сутки, трасилол — до 350-400 тыс, ЕД в сутки; пантрипин — до 300 ЕД в сутки, овомин — 4500- 5000 АТЕ) и синтетические (эпсилон-аминокапроновая кислота — 150— 200 мл 5 % раствора внутривенно). Ингибиторы протеаз вводятся каждые 3-4 ч ударными дозами.
Активность протеолитических ферментов при терапии острого панкреатита снижают также нативная и свежезамороженная (500-1000 мл/сутки) плазма, альбумин, новокаин и другие средства. Однако антиферментная терапия не эффективна при панкреонекрозе и противопоказана при явлениях гиперкоагуляции.
Коррекция гемостаза при терапии острого панкреатита. Она включает прежде всего восстановление водно-электролитного баланса, устранение дефицита объема циркулирующей крови и гипоальбуминемии. В тяжелых случаях для большей эффективности проводимого лечения катетеризируется одна из центральных вен. Переливание растворов и жидкостей проводится под контролем центрального, венозного давления и диуреза, показателей кислотно-щелочного состояния, ионограммы, уровня общего белка в крови и т. д. Назначаются растворы глюкозы (5-20 % раствор 500-1000 мл), натрия хлорида (0,9 % раствор — 500-1000 мл), Рингера-Локка, Дарроу (до 200 мл); кровезаменители; желатиноль (400-800 мл), полиглюкин, полиглюкин-новокаиновая смесь (400 мл полиглюкина и 100-150 мл 0,25 % новокаина), реополиглюкин (500-1000 мл), гемодез (400-800 мл) и т. д. При гипоальбуминемии внутривенно вводятся нативная и свежезамороженная плазма (200-1000 мл), альбумин и протеин (200-600 мл).
Улучшению реологических свойств крови и нормализации органного кровообращения в поджелудочной железе при терапии острого панкреатита способствует внутривенное введение курантила (2 мл), трентала, флекситала (5-10 мл) в комбинации с небольшими дозами эссенциале (10 мл), солкосерила (2 мл).
Одним из эффективных способов восстановления дефицита плазменного объема, системной гемодинамики и кровообращения при терапии острого панкреатита прежде всего в кишечно-печеночном бассейне является инфузия мономерно-электролнтных растворов в просвет тонкого кишечника (энтеральная коррекция гомеостаза) через назоеюнальный зонд, в том числе в сочетании с внутривенным введением даларгина.
Дезинтоксикационная терапия острого панкреатита. Выведение токсических веществ из организма при остром панкреатите наиболее часто достигается использованием управляемой гемодинамики с форсированным диурезом.
Методика форсированного диуреза при терапии острого панкреатита. Предусматривает внутривенное введение от 3 до 6 л и более жидкости (раствор Рингера — Локка, 0,9 % раствор натрия хлорида, 5-10 % раствор глюкозы, коллоидные растворы) с последующим назначением 40 мг лазикса (фуросемида) или маннитола (1-2 г на 1 кг массы тела). Затем вследствие значительной потери во время форсированного диуреза белка внутривенно переливаются белковые препараты (нативная, свежезамороженная плазма, аминокислотные смесн, альбумин, протеин). В случае неэффективности традиционных методов детоксикационной терапии, интоксикационного психоза, прогрессирующего пареза кишечника показано применение экстракорпоральных методов детоксикации — гемосорбции на биоспецифических сорбентах, лимфосорбции с дренированием грудного лимфатического протока, плазмафереза (дискретного или постоянного), экстракорпоральной детоксикации ксеноселезенкой и ксенопеченью. Экстракорпоральная детоксикация способствует снижению активности ферментов поджелудочной железы, элиминации веществ среднемолекулярной массы и других токсических метаболитов, повышению иммунологической резистентности организма.
Антибактериальная и противовоспалительная терапия острого панкреатита. Вследствие нарушения у больных острым панкреатитом всасывания в желудочно-кишечном тракте антибактериальные и противовоспалительные препараты вводятся парентерально. При проведении антибактериальной терапии чаще используется сочетание антибиотиков широкого спектра действия, в том числе с метрогилом: цефалоспорин (цефазолин, цефалексин) + фторхинолон (абактал, ципролет, ципробай); цефалоспорин + аминогликозид (гентамицин, нетромицин) + метрогил (метронидазол); аминогликозид + линкосомид (клиндомицин). В последние годы доказана эффективность антибактериальной терапии карбопенемами (тиенам) либо цефалоспоринами IV поколения (максипин).
Десенсибилизирующая терапия острого панкреатита. В связи с важной ролью аллергии в развитии панкреатита включение антигистаминных и десенсибилизирующих препаратов в комплекс лечения заболевания патогенетически оправдано. С этой целью применяются димедрол (1мл 1 % раствора подкожно), пипольфен (1-2 мл 2,5 % внутримышечно), супрастин (1 мл 2 % внутримышечно) 2-3 раза в сутки. Данные препараты целесообразно использовать в сочетании со спазмолитиками, обезболивающими и антихолинэстеразными средствами.
Иммунотерапия — назначаются препараты, обладающие иммуномодулирующим эффектом (интерлейкин-2, ронколейкин) либо иммунозаместительным действием (иммуноглобулин человеческий для внутривенного введения сандоглобулин, пентоглобин, эндобулин и др.).
Повышение резистентности мембран клеток организма к продуктам распада и метаболитам. Для достижения этой цели используются препараты с антипростагландиновой и антиоксидантной активностью: большие дозы аспирина, пиридоксин, витамин Е, гипербарическая оксигенация, жировые эмульсии (15 мл 20 % эмульсии на 1 кг массы в сутки в сочетании с гепарином — 5 тыс. ЕД и эссенциале 15-30 мл). Установлено, что жировые эмульсии оказывают защитное влияние на клеточные Мембранные системы двумя путями: вследствие введения в кровь составных элементов биомембран (фосфолипиды, холестерол); в результате повышения концентрации в крови субстанций, транспортирующих указанные липоиды в систему мембран (Р- липопротеиды), с параллельным снижением активности перекисного окисления липидов, синтеза простагландинов.
Ультрафиолетовое (лазерное) облучение крови: купирует воспалительный процесс, уменьшает боль, улучшает реологические свойства крови и микроциркуляцию.
Витамино- и антиоксидантная терапия при остром панкреатите. Назначаются витамины группы В (В1, В2, В12), витамин С, экстракт алоэ, токоферола ацетат и т. д.
Симптоматическая терапия острого панкреатита. Проводится коррекция сопутствующих острому панкреатиту заболеваний.
Физиотерапевтическое лечение: импульсные токи (синусоидальные модулирующие токи, диодинамические токи), электрофорез со спазмолитиками и обезболивающими средствами, магнитотерапия, ДМВ-терапия и т. д.
Низкофокусная лучевая терапия (3-5 сеансов).
При проведении консервативного лечения у больных острым панкреатитом для значительного повышения концентрации активно действующих веществ в ткани поджелудочной железы, помимо внутривенного, используются методы селективного внутриартериального введения препаратов в ствол чревной артерии, в аорту, непосредственно в проток поджелудочной железы (индуктально), а также в лимфатическое русло. Объем консервативного лечения определяется характером течения заболевания итрасширяется прямо пропорционально его тяжести. Так, если у больных с отечной формой панкреатита положительный эффект может быть достигнут назначением лечебного голодания, спазмолитиков, антибактериальных, противовоспалительных препаратов, новокаиновых блокад, инфузионной терапии, то при панкреонекрозе необходимы и методы экстракорпоральной детоксикации, УФО крови, цитостатики, ингибиторы протеаз в больших дозах и т. д.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник