Что такое геморрагический шок при остром панкреатите

Геморрагический панкреатит – это крайне тяжелая форма повреждения поджелудочной железы, характеризующаяся стремительным разрушением паренхимы органа и кровеносных сосудов собственными ферментами, в результате чего возникает некроз, кровоизлияния и перитонит. Основными признаками заболевания являются интенсивный болевой синдром и токсемия; состояние пациентов критическое. Диагностика основана на определении значительного повышения активности ферментов, ультразвуковых признаков повреждения панкреас и данных диагностической лапароскопии или лапаротомии. Проводится антиферментная, дезинтоксикационная терапия, обезболивание, при неэффективности – хирургическое лечение.
Общие сведения
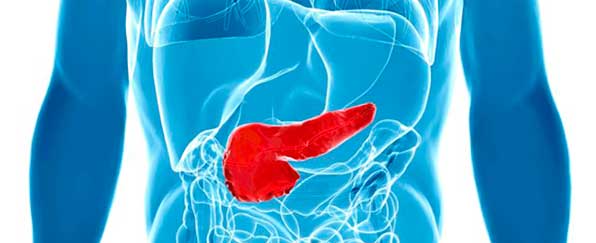
Геморрагический панкреатит – одна из наиболее тяжелых форм повреждения поджелудочной железы, сопровождающаяся бурной активацией протеолитических ферментов, развитием некроза органа, пропитыванием паренхимы кровью и кровотечением. При этом в процесс вовлекаются другие органы, образуется геморрагический перитонеальный выпот, развивается ферментативный асептический перитонит. Независимо от причины, поражение всегда затрагивает ацинусы (секреторные участки поджелудочной железы, которые продуцируют ферменты) и кровеносные сосуды.
Заболевание характеризуется сильнейшим болевым синдромом и интоксикацией, расстройствами гемодинамики, возможен полный распад поджелудочной железы и летальный исход в течение первых суток. По статистике, у 60% пациентов с геморрагическим панкреатитом развиваются расстройства психики, у трети больных возникает делирий и кома. Особенностью данной формы панкреатита является критически высокое повышение уровня панкреатических ферментов – в 7-9 раз, наличие очагов кровоизлияний в брюшине, связочном аппарате. Это одна из самых тяжелых патологий в современной гастроэнтерологии с крайне высокой летальностью.

Геморрагический панкреатит
Причины
Геморрагический панкреатит развивается при воздействии факторов, вызывающих бурную активизацию ферментных систем железы. К основным причинам врачи-гастроэнтерологи относят воспалительные процессы, сопровождающиеся нарушением оттока панкреатического сока, интоксикацию этанолом и другими веществами, рефлюкс секретируемого сока в протоки железы при желчнокаменной болезни, ДВС-синдроме, действие высоких доз ионизирующего облучения, травматическое повреждение органа и аутоиммунные нарушения.
Патогенез
Частичное или полное повреждение органа развивается при достижении критической концентрации панкреатических ферментов – происходит самопереваривание паренхимы железы трипсином и химотрипсином (аутоагрессия), фермент эластаза разрушает стенки кровеносных сосудов. Ткань органа пропитывается кровью, агрессивные вещества попадают непосредственно в брюшную полость, вызывая перитонит. Важная роль принадлежит нарушению гуморальных факторов регуляции выработки пищеварительных ферментов. Тормозящее действие на их секрецию оказывают соматостатин, глюкагон, кальцитонин и протеины-антитрипсины, стимулирующее – секретин, панкреозимин, гастрин, инсулин и серотонин.
Симптомы геморрагического панкреатита
Патология является тяжелой формой острого панкреатита, при которой бурная симптоматика развивается в течение нескольких часов. Основной признак — выраженный болевой синдром. Боль может носить опоясывающий характер, иррадиировать в поясничную область или распространяться по всему животу; она выражена постоянно, несколько уменьшается в положении с приведенными к животу ногами. В начале заболевания отмечается несоответствие между субъективными болевыми ощущениями и относительно малой болезненностью при пальпации. Интенсивность ощущений соответствует степени повреждения поджелудочной железы. В некоторых случаях развивается коллапс.
Вследствие повышения концентрации в крови вазоактивных веществ возникает гиперемия кожных покровов. Возможно развитие желудочно-кишечного кровотечения, появление экссудативного плеврита — выпота в плевральной полости, который может иметь геморрагический характер. Также характерна сухость языка, нарушение функции почек, тахикардия и снижение артериального давления. При нарастании токсемии значительно увеличивается ЧСС (до 160-180 в минуту) на фоне нормальной или незначительно повышенной температуры тела, снижается диурез вплоть до анурии. Данные признаки являются прогностически неблагоприятными.
В течении геморрагического панкреатита выделяют три периода, которые стремительно сменяют друг друга. Первый период характеризуется выраженными гемодинамическими нарушениями и панкреатогенным шоком. В течение нескольких часов формируется выраженная токсемия с генерализованным нарушением микроциркуляции и центральной гемодинамики. Быстро развивается типичный болевой синдром, в 20% случаев — панкреатогенный шок с крайне тяжелым общим состоянием пациента.
Второй период сопровождается присоединением симптомов функциональной несостоятельности жизненно важных органов: нарастает дыхательная недостаточность, явления токсического повреждения печени, почек (с нарастанием азотемии и уровня креатинина). Расстройства психики характеризуются возбуждением, беспокойством, неадекватным поведением; возможно развития делирия и комы. Третий период наступает через несколько дней, определяется постнекротическими дистрофическими и гнойными осложнениями: формируется апостематозный панкреатит, возможны флегмона забрюшинной клетчатки и гнойный перитонит.
Диагностика
В диагностике геморрагического панкреатита важную роль играют лабораторные методы. Поскольку ацинарная часть железы крайне быстро разрушается, концентрация панкреатических ферментов нарастает стремительно. Уже в первые часы активность альфа-амилазы в два раза превышает норму, через пять часов – увеличивается в 5-9 раз. Также характерно повышение уровня эластазы. При проведении экстренного УЗИ органов брюшной полости определяется увеличение размеров поджелудочной железы, неоднородность структуры за счет очагов кровоизлияний и некротических изменений.
Высокой информативностью обладает диагностическая лапароскопия, позволяющая выявить геморрагический выпот в брюшной полости, признаки ферментативного асептического перитонита, а также специфические очаги кровоизлияний в большом сальнике и желудочно-ободочной связке. При критическом состоянии пациента проводится лапаротомия, в ходе которой осуществляется ревизия брюшной полости, оценка состояния поджелудочной железы и лечебные манипуляции. Патологию дифференцируют с другими острыми заболеваниями органов брюшной полости (перфорацией язвы желудка, инфарктом кишечника, острой кишечной непроходимостью).
Лечение геморрагического панкреатита
Подозрение на наличие заболевания является показанием к экстренной госпитализации пациента в отделение хирургии или реанимации с проведением интенсивной терапии. Лечение направлено на купирование болевого синдрома, токсемии, остановку дальнейшего повреждения железы, профилактику гнойных осложнений. Парентерально вводятся спазмолитики (папаверин, дротаверин), анальгетики, глюкозо-новокаиновая смесь, антигистаминные средства. Проводится регионарная новокаиновая блокада, капельное введение солевого раствора с ингибиторами протеаз (апротинин, контрикал).
С целью прекращения выработки ферментов при геморрагическом панкреатите обязательно назначается полный голод, помимо ингибиторов протеаз используются цитостатики и рибонуклеаза. Для купирования боли водится промедол с атропином. Патология обычно сопровождается инфекционными осложнениями, поэтому с первых суток проводится антибактериальная терапия. Коррекция панкреатогенной токсемии достигается назначением антиферментной терапии, регуляции водно-электролитного баланса, гиповолемии. Высокой эффективностью обладает экстракорпоральная гемокоррекция (плазмаферез).
В случае неэффективности консервативной терапии проводится хирургическое лечение геморрагического панкреатита, которое заключается во вскрытии капсулы железы, ее дренировании, удалении некротизированных участков, новокаиновой блокаде вокруг органа. При обширном повреждении панкреаса (субтотальном или полном некрозе) необходимо радикальное хирургическое вмешательство – резекция части железы или панкреатэктомия (полное удаление).
Прогноз и профилактика
Геморрагический панкреатит является наиболее неблагоприятной в прогностическом плане формой заболевания – летальный исход наступает в 50% случаев даже при своевременном оказании помощи. Основная причина смерти — панкреатогенная токсемия. Профилактика состоит в исключении употребления алкогольных напитков, правильном питании, своевременном выявлении и лечении болезней внутренних органов (в частности, холецистита, желчнокаменной болезни и язвенной болезни желудка).
Источник
Панкреатический шок является одним из самых опасных осложнений острого панкреатита. Наиболее часто он развивается на фоне некроза поврежденных тканей поджелудочной железы. Такое состояние характеризуется нарушением работы важных органов и систем организма, а также тяжелой интоксикацией.
Опасность панкреатического шока состоит в том, что практически в половине случаев он приводит к летальному исходу даже при условии современно оказанной медицинской помощи.
Что означает панкреатический шок?
Панкреатический шок – очень тяжелое состояние организма, которое развивается вследствие осложнения острого панкреатита, чаще всего на фоне некроза значительного объёма тканей поджелудочной железы, и сопровождается снижением артериального давления, нарушением кровоснабжения, функционирования важных органов.
Такое состояние характеризуется критической недостаточностью кровоснабжения всех органов и тканей.
Самым опасным процессом при панкреатическом шоке является попадание в кровоток бактериальных токсических веществ, которые с кровью разносятся по всему организму и приводят к развитию эндотоксинового шока.
Именно такое осложнение считается основной причиной смертельного исхода при панкреатическом шоке.
Шок при остром панкреатите обычно развивается на фоне тяжелого, деструктивного течения болезни, которое сопровождается некротическим поражением значительного объёма тканей поджелудочной железы. Именно объем некроза считается основным критерием при расчете риска развития панкреатического шока.
В медицине выделяют ранний и поздний виды шока.
| Вид | Сроки | Особенности |
| Ранний шок | Зарождается на третьи сутки развития тяжелых деструктивных процессов, вызванных некрозом тканей и недостаточностью поджелудочной. | Основными причинами его появления является отмирание тканей ПЖ, просачивание поджелудочных ферментов и жидкости в рядом находящиеся органы, кровоток. |
| Поздний панкреатический шок | Когда на фоне некротических поражений железы в органе начинаются гнойные процессы, развивается сепсис. Такие процессы, в основном, развиваются на третью-четвертую неделю осложнения острого панкреатита некрозом тканей. | Основными возбудителями сепсиса считаются золотистые стафилококки и синегнойные палочки. Такое состояние считается очень опасным для жизни человека, потому что при попадании токсических продуктов патогенных микроорганизмов в кровоток происходит общая интоксикация и поражение всего организма. |
Симптоматическая картина

Острый некрозный панкреатический шок приводит к развитию деструктивных процессов во всем организме. Однако особенно негативно он отображается на кровообращении. Основными симптомами панкреатического шока являются:
- Повышенная (свыше 120 уд/мин) или пониженная (до 70 уд/мин) частота сердцебиения.
- Прогрессирующее снижение давления, не восприимчивое к общепринятой терапии.
- Централизация и децентрализация кровообращения, резкое снижение объёма циркуляции крови, неуправляемая гипотония.
- Холодные руки и стопы, цианоз кожных покровов.
- Острые болевые ощущение в области живота и подреберья.
- Тошнота.
- Рвота, не дающая облегчения.
- Повышенная температура.
- Обезвоживание.
- Небольшое количество выделения мочи.
- Отечность в области живота.
При позднем панкреатическом шоке может наблюдаться высокая (больше 38) или низкая (ниже 36) температура, критическая гипотония. Частота дыхания больше 20 вдохов-выдохов в минуту, частота сердечных сокращений больше 90 раз в минуту. Болевые ощущения очень выражены, пациент даже может потерять сознание.
В случае проявления симптомов панкреатического шока нужно немедленно вызывать скорую помощь, так как это состояние опасно для жизни человека.
Механизм развития патологического состояния
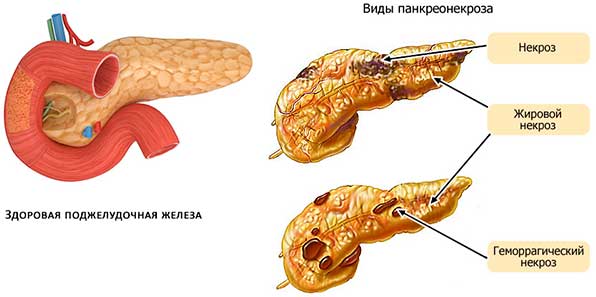
Шок при остром панкреатите, в основном, развивается вследствие некротического поражения большого объема тканей паренхимы поджелудочной железы, токсического воздействия на организм активированных в ней ферментов и патогенных бактерий. Так же отмечается:
- При ОП по причине отечности, спазмирования поджелудочного протока, забивания его желчью, пищеварительные ферменты не могут попасть в кишечник, поэтому они активизируются в железе и начинают ее разрушать. Со временем, поврежденные клетки поджелудочной отмирают, загнивают, вызывая развитие инфекционных процессов, сепсиса (заражение крови).
- Недостаточность поджелудочной, ферментный токсикоз и сепсис становятся причиной тяжелых деструктивных изменений в кровообращении и работе органов сердечно-сосудистой системы, что приводит к развитию панкреатического шока.
- Болевой шок, который развивается вследствие усиления выраженности болевых ощущений, приводит к сужению сосудов. Поэтому кровь начинает обильно прибывать к сердцу и головному мозгу. Вследствие сужения сосудов органы и ткани недополучают кислород, нарушается работа легких и мочевыделительной системы.
- Почки не могут продуцировать мочу, что приводит к отечности всех внутренних органов.
По причине обширного разрушения клеток поджелудочной содержащаяся в ней жидкость выходит в рядом находящиеся органы, а ферменты начинают разрушать кровеносные сосуды:
- Липаза и протеаза, воздействуя на стенки кровеносных сосудов, приводят к повышению их проницаемости, плазмопотерям, сгущению крови, отечности.
- Трипсины разрушают эритроциты.
Организм теряет жидкость, закупориваются сосуды, в них образуются тромбы. Повышенная свертываемость крови приводит к понижению общей кровяной циркуляции, неконтролируемому снижению артериального давления, нарушению работы сердца.
Причиной развития позднего панкреатического шока, самого опасного для жизни, является сепсис. Загнивание отмерших тканей поджелудочной приводит к развитию инфекционного процесса. Когда патогенные микроорганизмы и токсические продукты их жизнедеятельности попадают в кровеносную систему, развивается сепсис, который приводит к серьезной интоксикации всего организма. Как результат – поздний эндотоксивый панкреатический шок.
Неотложная помощь при приступе
Если приступ шока застал больного дома, ему нужно обеспечить покой. Человека следует уложить на ровную поверхность и вызывать скорую помощь. До приезда врачей важно соблюдать следующие правила:
- Пострадавшему нельзя давать никакое питье, еду, обезболивающие или другие лекарства.
- На область живота можно положить грелку либо бутылку с холодной водой, обмотанный тканью лед. Это немного уменьшит выраженность болевых ощущений.
- Важно помочь больному успокоится и расслабится, так как напряжение мышц живота, нервные переживания еще больше усиливают боль и дестабилизируют кровообращение, работу сердца.
Госпитализация и купирование приступа
Пациент с панкреатическим шоком подлежит госпитализации. В отделении экстренной помощи лечение такого состояния направлено, прежде всего, на:
- Очистку организма и крови от токсинов.
- Восполнение потерь жидкости.
- Восстановление кислотно-щелочного баланса.
- Нормализация вязкости, кислотности, химического состава крови.
- Снижение выраженности болевых ощущений и спазмов.
- Предупреждение развития инфекции.
С целью постепенного выведения из организма токсических веществ, устанавливается дренажная система. Если нужно очистить желудок, проводится зондирование. Также осуществляются меры по очистке крови от токсинов при помощи сорбентов.
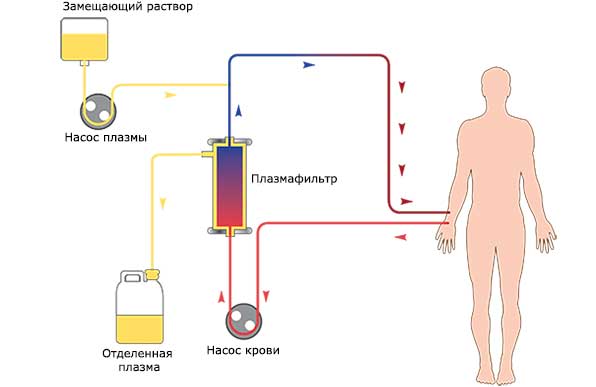
При необходимости может быть произведена:
- гемофильтрация (пропускание крови через гемофильтр с внутривенной ифузией замещающего раствора);
- плазмаферез (забор крови, ее очищение и возвращение обратно).
Эти процедуры также направлены на очистку крови от токсинов. Следует отметить, что сорбенты используются преимущественно на стадии панкреатического некроза, а при уже развитом шоке проводят гемофильтрацию или плазмоферез. Комбинация данных методик позволяет снизить риск летального исхода почти на 28%.
Для нормализации водного, кислотно-щелочного баланса, состава крови пациенту инфузионно вводят лекарственные растворы:
- Белково-электролитные потери восполняют при помощи коллоидных и кристаллоидных средств. Они также помогают нормализовать циркуляцию крови.
- С целью уменьшения выраженности болевых ощущений колют обезболивающие, спазмолитики.
- Для предупреждения развития либо дальнейшего распространения инфекционного процесса назначаются антибиотики.
- При необходимости дополнительно назначаются препараты, разжижающие кровь и предупреждающие образование тромбов.
В последнее время наиболее эффективным методом лечения септического шока считается детоксикация с параллельным введением иммуноглобулинов (например, Пентаглобин, Интраглобин, Лобулин). Иммуноглобулины подавляют жизнедеятельность инфекций и бактерий, что способствует быстрому купированию инфекционного и воспалительного процесса.
В первые дни лечения пациенту показано абсолютное голодание. В тяжелых случаях его могут перевести на искусственное питание.
Дальнейший прогноз
Патологическое состояние развивается у 9-22% пациентов.
Исследования также показали, что некротические процессы в поджелудочной вызывают стремительное снижение иммунитета. Число летальных исходов на фоне раннего панкреатогенного шока в среднем достигает 48%, а для поздней формы шокового состояния характерна повышенная частота развития осложнений – от 24 до 72%.
Загрузка…
Источник

Среди большого количества осложнений острого панкреатита выделяется тяжелое состояние, называемое панкреатогенным шоком.
Даже на современном этапе развития медицины, этот патологический процесс имеет высокую смертность: 48% среди ранних летальных исходов.
Подробную информацию о данном состоянии вы можете почитать ниже.
Что такое панкреатогенный шок?
Панкреатогенный шок – патологический процесс, возникающий в результате массивного поражения поджелудочной железы, сопровождающийся падением артериального давления (АД), снижением объема циркулирующей крови (ОЦК) и стойкими нарушениями гемодинамики в результате действия эндотоксинов.
Эндотоксинами в данном случае являются ферменты поджелудочной железы. Их действие на ткани органа является ключевым звеном патогенеза.
Симптомы
Среди симптомов панкреатогенного шока выделяют:
- резкое падение АД;
- кожные покровы бледные, холодные, покрыты липким потом (только вначале);
- острую боль в эпигастральной области;
- снижение ОЦК;
- нитевидный пульс;
- понижение вязкости крови;
- рвота;
- олигоурия, анурия;
- возможна полная непроходимость кишечника;
- нарушения психики: психомоторное возбуждение, бред, галлюцинации.
Следует обратить внимание на неспецифичный характер симптомов. Они свойственны и для других шоковых состояний, прободных язв и перитонита, из-за чего возможно ошибиться с диагнозом.
Причины возникновения
 К этиологическим факторам панкреатогенного шока относятся злоупотребление алкоголем, переедание.
К этиологическим факторам панкреатогенного шока относятся злоупотребление алкоголем, переедание.
Так же его развитию предшествует острый панкреатит.
Острый панкреатит – токсическое воспаление поджелудочной железы, возникшее в результате действия на железу ее собственных ферментов.
Патогенез:
Обильный прием пищи вызывает гиперстимуляцию железы, провоцируя высвобождение большого количества активных панкреатических ферментов, которые в норме должны быть неактивны. Преждевременная активация возникает в результате заброса желчи в выводящий проток железы.
В норме, желчь находится в просвете двенадцатиперстной кишки и взаимодействует с поджелудочным соком после его секреции в дуоденальное пространство. Заброс желчи возможен из-за частичной закупорки выводящего протока или разницы давления.
Активные ферменты начинают переваривать клетки железы, разрушая их мембраны и мембраны органоидов, в том числе лизосом. После деструкции мембран, лизосом, — происходит выход лизосомальных ферментов, которые лишь усугубляют процесс самопереваривания.
 Среди действующих ферментов наиболее важны:
Среди действующих ферментов наиболее важны:
- липазы – расщепляют липиды в составе клеточной мембраны;
- трипсин – активирует внутриклеточные ферменты;
- эластаза – расщепляет белки на аминокислоты.
Под действием алкоголя спазмируется сфинктер выводящего протока, что затрудняет отток ферментов с поджелудочным соком.
При ранней диагностике, панкреатогенный шок возможно отличить от других заболеваний, зная что симптоматика проявилась после приема пищи или алкоголя.
Аутолиз панкреатических клеток приводит к некрозу ткани, а соответственно и ее воспалению. Эти факторы обуславливают болевой синдром при панкреатогенном шоке. Воспалительный процесс сопровождается выделением медиаторов воспаления. В частности гистамин, кинины и гранулоцитарные белки, увеличивают проницаемость стенки сосудов микроциркуляторного русла. Начинается активный выход жидкости из просвета сосудов в прилежащие ткани, что на начальных этапах проявляется отеком железы.
При распространении в крови медиаторов воспаления, экссудация тканей приобретает массивный характер. Происходит потеря жидкости, кровь сгущается, возникает стаз с последующим сладжем и тромбозом. Тяжелым осложнением является ДВС-синдром, характеризующийся, распространенным по всему организму, свертыванием крови в микроциркуляторном русле. Кроме того, из-за обильной экссудации уменьшается ОЦК, падает АД, уменьшается сила сердечного выброса, пульс становится нитевидным.
 Чрезмерная болевая импульсация активирует симпато-адреналовую систему.
Чрезмерная болевая импульсация активирует симпато-адреналовую систему.
Адреналин суживает сосуды периферии и полости живота, обеспечивая обильный приток крови к жизненно важным органам – сердцу и головному мозгу.
Сужение остальных сосудов приводит к гипоксии тканей, лишенных нормального притока крови. Развиваются синдромы «шоковых» органов:
Не смотря на учащенное дыхание в качестве адаптационного механизма при гипоксии, кислород поступает в недостаточном количестве из-за нарушенного кровообращения, это приводит к образованию «шокового легкого». Дыхательная недостаточность приводит к гибели больного, если ему вовремя не оказана помощь.
Почки, не получая необходимого количества крови, не способны образовывать мочу, либо образуют, но в малом количестве и темного цвета – синдром «шоковой почки»
Кожа становится бледной, потоотделение происходит лишь вначале, когда потеря жидкости еще незначительна.
Отсутствие ферментов в двенадцатиперстной кишке приводит к остановке пищеварительного процесса. Клинически, застой в ЖКТ проявляется рвотой и кишечной непроходимостью.
 Существует несколько видов шоковых состояний и все они носят критический характер. Токсический шок встречается редко, но несет опасность для жизни человека.
Существует несколько видов шоковых состояний и все они носят критический характер. Токсический шок встречается редко, но несет опасность для жизни человека.
Что такое фокальная эпилепсия и как она проявляется, читайте тут.
Инсульт потенциально может развиться у каждого человека. Кома после геморрагического инсульта — крайне тяжелое состояние, которое может привести к смерти или тяжелой инвалидизации. Эта тема https://neuro-logia.ru/zabolevaniya/insult/gemorragicheskij/koma.html подробно описывает данное состояние.
Лечение
Лечение панкреатогенного шока включает в себя:
- Восполнение утраченной жидкости и компенсация ацидоза, путем введения противошоковых жидкостей. Восстанавливает реологические свойства крови: вязкость, химический состав, рН.
- Адекватное обезболивание. Необходимо для снижения активности симпатической системы и восстановления нормального тонуса сосудов.
- Дезинтоксикация.
- После перенесенного шока показано голодание.
- Установление дренажей для удаления токсических веществ.
- Зондирование желудка при необходимости его прочищения.
- Резекция органа. Объем удаляемой части поджелудочной железы зависит от площади ее поражения.
Панкреатогенный шок, как крайне тяжелое состояние, несет за собой множество поражающих факторов.
Действие большинства из них невозможно прекратить без оказания незамедлительной квалифицированной медицинской помощи. Ранняя диагностика и своевременная помощь – единственное, что на данный момент позволяет максимально снизить летальность патологии.
 Потеря человеком крови в количестве 10-40% от общего объема носит название геморрагический шок. От каких механизмов зависит тяжесть шока и насколько эффективно лечение опасного для жизни состояния, читайте на нашем сайте.
Потеря человеком крови в количестве 10-40% от общего объема носит название геморрагический шок. От каких механизмов зависит тяжесть шока и насколько эффективно лечение опасного для жизни состояния, читайте на нашем сайте.
Возможно, следующая тема будет интересной для вас — каковы шансы человека выжить при обширном инсульте головного мозга?
Видео на тему
Источник


