Что хуже острый или хронический панкреатит

Острый и хронический панкреатит являются именно теми заболеваниями, при которых происходит поражение поджелудочной железы воспалительным процессом. Важно знать, что данный орган является жизненно необходимым для человеческого организма, выполняющим одни из самых значимых функций в процессах пищеварительного тракта и обмена веществ. Именно поджелудочная железа вырабатывает специальные ферментативные компоненты, способствующие обеспечению процессов расщепления жиров и белков, которые поступают в организм вместе с продуктами питания. Более того, она обеспечивает выработку такого важнейшего гормона, как инсулин, необходимого для усвоения глюкозы. От формы патологического нарушения функциональности железы зависят дальнейшие методы лечения и вероятность выздоровления. В чем заключается отличие хронического панкреатита от острого, если причины их возникновения одни и те же? Об этом и поговорим в данном обзоре.
Основные отличия патологий
У здорового человека процессы пищеварения под воздействием ферментативных компонентов, вырабатываемых поджелудочной железой, начинаются в области кишечника, пройдя панкреатические протоки. Но, при развитии патологического нарушения функциональности паренхиматозного органа, активация действий панкреатических ферментов может произойти раньше того, как они окажутся в кишечнике, а именно еще в самой поджелудочной. Это будет способствовать дальнейшему прогрессированию процесса по самоперевариванию железы и отмиранию пораженных участков.
Такие нарушения вызывают следующие симптоматические проявления:
- возникновение болезненности острого и резкого характера течения в области живота, левого либо правого подреберья и брюшной полости;
- развитие чувства тошноты и изжоги, что нередко сопровождается отхождением рвотных масс;
- несварение в желудке;
- образование метеоризма и вздутия живота.
При проведении визуального осмотра отмечается легкая желтушность кожного покрова и вздутый живот при заметном снижении массы тела пациента. Это и есть панкреатическая патология поджелудочной железы.
Итак, чем отличается острый панкреатит от хронического? Основной отличительной чертой данных форм патологии является их характер развития.

Панкреатит острой формы появляется неожиданно и имеет стремительную тенденцию развития. Обычно его продолжительность развития от первого приступа до исхода патологии, не превышает и 2-х недель. При такой форме патологии пациент на протяжении определенного промежутка времени ощущает боли и рези в эпигастральной области невыносимого характера проявления, но после того, как будут приняты специальные медикаментозные препараты, и другие методы лечения в комбинации с голоданием и дальнейшим соблюдением диеты, общее самочувствие может полностью нормализоваться. Поражение поджелудочной железы имеет небольшие размеры, поэтому орган может и дальше продолжать функционировать, если все провоцирующие данную патологию факторы, будут полностью устранены. Иногда может потребоваться госпитализация больного в условия реанимационного либо хирургического отделения для проведения необходимых мероприятий по устранению болезни.
При несвоевременно оказанной медицинской помощи, острый панкреатит может стать причиной летального исхода. Но в большинстве случаев, пациентов удается полностью вылечить от этого недуга.
Развитие же хронической формы панкреатической патологии может продолжаться на протяжении недели, месяца и даже нескольких лет, основной его причиной постепенного прогрессирования, является замедленный темп процессов по само перевариванию железы.
Такое течение заболевания приводит к серьезным нарушениям функциональности и других систем внутренних органов. Симптоматика болезни при этом может никак не проявляться, и у пациента будет сохраняться на протяжении продолжительного периода времени удовлетворительное самочувствие, в то время как панкреатическое поражение паренхиматозного органа все больше будет прогрессировать и развиваться. Все это может привести к следующим осложнениям:
- появлению внутреннего кровоизлияния;
- развитию кистозного поражения поджелудочной железы;
- общей интоксикации всего организма, в особенности сердца, почек и легочной системы органов.
Полностью устранить развитие хронической формы панкреатического поражения поджелудочной железы в большинстве случаев, не представляется возможным. Поэтому людям, страдающим от данного заболевания, необходимо на протяжении всего периода жизнедеятельности соблюдать строгий диетический режим питания, поддерживать функциональность поджелудочной медикаментозными препаратами и не нарушать правила здорового образа жизни.
Важно помнить, что малейшее расслабление, или срыв, сопровождающийся отступлением от вышеуказанных правил при хроническом панкреатите может стать первопричиной сильнейшего обострения патологии, внезапному ухудшению общего самочувствия и развитию серьезнейших осложнений, последствия которых могут оказаться опасными не только для здоровья человека, но и для его жизни.
Провоцирующие факторы
Острая форма панкреатического поражения поджелудочной железы может выявляться несколько раз на протяжении всей жизни у одного и того же пациента. Провоцирующими факторами данной патологии являются:
- Не сбалансированный, и не правильный рацион питания, обогащенный употреблением острых, жирных, жареных и соленых блюд, которые в большинстве случаев и служат образованию панкреатического приступа.
- Злоупотребление алкаголесодержащими напитками.
- Развитие желчекаменной болезни, в ходе которой образовавшиеся камни закупоривают панкреатические протоки паренхиматозного органа, оказывают раздражающее воздействие на них и способствуют возникновению воспалительного процесса, усугубляющегося интенсивностью активности вырабатываемых поджелудочной железой ферментов.
- Половая принадлежность. Согласно статистике, мужская половина человечества в большей степени подвергается развитию данного патологического заболевания, которое протекает в более тяжелой форме, чем у слабого пола. Все это обусловлено тем, что женщины, в отличие от мужчин, меньше употребляют спиртосодержащих напитков, жирной и жареной пищи, а также стараются своевременно обратиться за медицинской помощью при первых симптоматических проявлениях нарушения функциональности поджелудочной железы.

При обострении панкреатита, человек сначала начинает ощущать болезненность в эпигастральной области, начинает развиваться метеоризм и вздутие. После чего появляется непреодолимое чувство тошноты, ведущая к отхождению рвотных масс. Температура тела повышается до 40 градусов, а также учащается ритмичность пульсации. Если развивается острый интоксикационный процесс, то поражение затрагивает почечную систему органов, печень, а также всю сердечнососудистую систему. Наблюдается снижение уровня артериального давления и развитие признаков обезвоживания организма.
Все это может привести к возникновению внутреннего кровотечения в поджелудочной железе, что без экстренного проведения операционных мероприятий, может привести к летальному исходу.
Хроническая форма панкреатического поражения поджелудочной железы возникает на фоне воздействия тех же провоцирующих факторов, что и острое течение патологии. Отличаются эти патологии тем, что острое заболевание может пройти безвозвратно уже через 3-4 дня в том случае, если панкреатический приступ имел легкую форму проявления, и через 6-8 дней после проведения определенных лечебных мероприятий при средней форме обострения. В том случае, если проявление симптоматических признаков острой формы патологии будет и дальше возникать на фоне отсутствия соблюдения медикаментозного лечения и сопутствующих рекомендаций квалифицированного специалиста, то развитие острого панкреатита обязательно перейдет в хроническую форму.
Хроническое поражение паренхиматозного органа воспалительного характера течения чаще возникает у 30-40 летних мужчин, имеющих алкогольную зависимость. Но, в некоторых ситуациях причиной данного заболевания может служить не злоупотребление алкаголесодержащей продукцией, и наследственная предрасположенность. Ведь даже у совсем маленьких пациентов может обнаружиться ложная киста либо врожденная непроходимость панкреатического протока, которая впоследствии ведет к саморазрушению пораженного органа.
Наследственная форма хронической патологии может иметь скрытую форму развития и не проявляться на протяжении 3-х и более лет. Ее выявление происходит обычно случайно при проведении диагностического обследования близ расположенных органов либо при возникновении внезапного ее обострения.
Острый панкреатит и хронический панкреатит имеют одни и те же симптоматические проявления, но при хронической форме они могут возникать, через определенный промежуток времени проходить, а спустя месяц, два, или три вновь дать о себе знать.
Важно отметить, что провоцирующим фактором развития хронической патологии могут выступать сопутствующие болезни, среди которых отмечаются:
- аномальные процессы развития в самом паренхиматозном органе;
- прогрессирующая стадия муковисцидоза;
- возникновение гипокальциемии либо гиполипидимии;
- аутоиммунные патологические процессы;
- воздействие определенных медикаментозных препаратов.

Наследственная причина развития хронического заболевания имеет место быть только в том случае, если у нескольких членов данной семьи обнаружена та же болезнь.
Отличия симптоматических проявлений
Характерных отличий между двумя формами данного патологического нарушения функциональности поджелудочной железы нет. Единственное, это то, что на фоне хронического панкреатита болезненные ощущения имеют постоянный характер проявления с усилением своей интенсивности после употребления продуктов питания либо выполнения физической работы.
На фоне частичного поражения паренхиматозного органа, выработка необходимых ферментов для пищеварения гораздо ниже нормы, поэтому при хронической патологии, пациенты жалуются на постоянное чувство тошноты, являющееся причиной последующих отхождений рвотных масс и заметного снижения массы тела.
Более того, лабораторные исследования кала показывают наличие большого количества непереваренных пищевых продуктов.

Опасность данных заболеваний
Панкреатическое поражения паренхиматозного органа, имеющее воспалительный характер течения может стать первопричиной смертельного исхода либо развития серьезнейших нарушений функциональности других внутренних органов человека.
Рассмотрим основные разновидности осложнений острого и хронического панкреатита:
- Поражение легочной системы органов, может привести к развитию гипоксии, требующей проведения срочных госпитализационных мероприятий, в ходе которых при необходимости пациенту будет предоставлено искусственное снабжение кислородом.
- Инфекционные процессы, развивающиеся на фоне массового поражения железы и обширного кровоизлияния.
- При интенсивном снижении уровня выработки инсулина, начинает прогрессировать развитие сахарного диабета.
Подведя итоги, можно сделать следующие выводы о том, что развитие столь серьезнейшего патологического процесса в организме человека возникает на фоне не правильного образа жизни, безответственного отношения к себе и отсутствия контроля над полезностью употребляемых продуктов питания и напитков. Поэтому для предупреждения возникновения панкреатического поражения поджелудочной, необходимо полностью исключить употребление алкаголесодержащей продукции и следить за своим питанием, в противном случае, можно обречь себя на постоянные страдания от проявляющихся симптоматических признаков воспалительного процесса в области паренхиматозного органа.
Список литературы
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Минушкин О.Н., Масловский Л.В., Гребенева Л.С. Диагностика и дифференцированное этапное лечение больных хроническим панкреатитом. Методические рекомендации М. 2002 г. стр. 31.
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Медицинская книга, Н. Новгород Изд-во НГМА, 2003 г.
- Мерзликин Н.В., Панкреатит. – М.: ГЭОТАР-Медиа, 2014 г.
- Маев И.В., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. М. «Издательство «Медицина», 2005 г. стр. 504.
- Хазанов А. И., Васильев А. П., Спесивцев В. Н. и др. Клинические проблемы хронического панкреатита. Хронический панкреатит: Матер, науч. конференции. М.: ГВКГ им. Н. Н. Бурденко, 2000 г. стр. 3–14.
Источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Хронический панкреатит это весьма распространенное заболевание пищеварительной системы человека. Заболеваемость хроническим панкреатитом составляет несколько десятков случаев на 100 тысяч населения, а за последние годы отмечается стремительный рост количества больных с этой патологией.
Что такое хронический панкреатит? Как можно избежать этой болезни или облегчить ее течение? Каковы причины этой болезни и каких осложнений стоит опасаться больному с хроническим панкреатитом? Ответ на эти и другие вопросы вы найдете в этой статье.
Что такое хронический панкреатит и как часто он встречается?
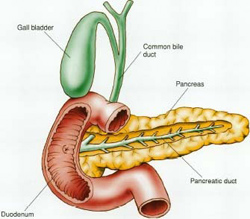
Хронический панкреатит это хроническое воспалительное заболевание поджелудочной железы, характеризующееся разрушением активной ткани железы, закупоркой ее протоков и постепенным нарушением ее способности вырабатывать ферменты, необходимые для пищеварения и гормоны, необходимые для поддержания физиологического уровня глюкозы в крови.
Хронический панкреатит обычно развивается и протекает на протяжении нескольких лет или нескольких десятков лет (в зависимости от возраста больного и причин болезни).
Длительный воспалительный процесс и продолжающееся воздействие патогенного фактора на ткани железы приводит к гибели большей части активных клеток, на месте которых разрастается неактивная, с функциональной точки зрения, соединительная ткань.
Средняя заболеваемость хроническим панкреатитом в странах Европы составляет около 25 случаев на 100 тысяч населения. В России и странах СНГ это показатель выше и может достигать 50 случаев на 100 тысяч населения. Нужно заметить, что согласно статистическим данным, в последние годы заболеваемость хроническим панкреатитом увеличилась вдвое. Хроническим панкреатитом болеют и взрослые и молодежь.
В чем отличие хронического панкреатита от острого?
Между острым и хроническим панкреатитом есть существенные различия: острый панкреатит носит характер неотложного состояния, с сильно выраженными симптомами. Чаще всего больные с острым панкреатитом попадают в отделения скорой помощи.
Хронический панкреатит, напротив, протекает длительное время и характеризуется сменой периодов обострения и затихания болезни. Очень часто симптомы болезни выражены незначительно или вообще отсутствуют. Сам по себе хронический панкреатит не угрожает жизни больного, однако его осложнения могут быть весьма опасными. Больные с хроническим панкреатитом наблюдаются у врача гастроэнтеролога или у семейного врача.
Несмотря на приведенные различия между обоими типами панкреатита есть и определенные сходства: оба заболевания носят воспалительный характер, то есть для них характерно воспаление тканей поджелудочной железы. Часто хронический панкреатит развивается после перенесенного приступа острого панкреатита, однако и острый панкреатит может развиться как осложнение хронического, то есть одна форма болезни может переходить в другую.
Каковы причины возникновения хронического панкреатита?
Хронический панкреатит это полиэтиологическое заболевание, то есть болезнь, в развитии которой участвуют множество факторов.
На данный момент основными факторами, способствующими развитию панкреатита, считаются:
• Алкоголь – поражает ткани поджелудочной железы, проникая в них через кровь либо по протоку поджелудочной железы прямо из кишечника. Алкоголизм считается основным фактором развития хронического панкреатита в более чем 40% этого заболевания. Организм женщин чувствительнее к действию алкоголя, чем организм мужчин, и потому у женщин хронический панкреатит на фоне злоупотребления алкоголем развивается раньше, чем у мужчин. Клинические исследования показывают, что изменения в поджелудочной железе развиваются уже на 3 год регулярного употребления алкоголя (более 100 г крепких напитков в день либо их эквивалент).
• Заболевания гепатобилиарной системы и двенадцатиперстной кишки – это вторая по распространенности причина хронического панкреатита. Хорошо известен тот факт, что поджелудочная железа находится в тесной анатомо-физиологической связи с желчным пузырем, двенадцатиперстной кишкой, желудком, поэтому заболевание любого из этих органов оказывает негативное влияние как на пищеварительную систему в целом, так и на поджелудочную железу в частности. Одной из частых причин развития хронического панкреатита у людей у которых можно исключить злоупотребление алкоголем является желчекаменная болезнь, сопровождающаяся нарушение оттока желчи и проникновением ее в ткани поджелудочной железы. Часто хронический панкреатит сопутствует язвенной болезни желудка. Показано, что при язвенной болезни повышается кислотность пищевого комка, поступающего в двенадцатиперстную кишку куда открывается проток поджелудочной железы. Низкий pH приводит к спазму (сужению) выводного протока, что в свою очередь нарушает отток пищеварительного сока, который накапливается в канальцах поджелудочной железы, постепенно разрушая ее ткани.
• Неправильное питание – бесспорный фактор риска развития хронического панкреатита. Известно, что употребление жирной, острой, соленой пищи оказывает раздражающее действие на желудок, двенадцатиперстную кишку поджелудочную железу и приводит к увеличению выработки кислоты и пищеварительных ферментов, способных спровоцировать приступ острого панкреатита. Стоит отметить, что в период праздников, по уже упомянутой причине наблюдается своеобразный «взрыв» заболеваемости острым панкреатитом и обострения хронического панкреатита.
• Инфекции способны спровоцировать хронический панкреатит в любом возрасте, в том числе и у детей. Опасность заболеть хроническим панкреатитом у больных гепатитом В, свинкой, у зараженных вирусом Эпштейна-Барра. Хронические инфекционные заболевания желчевыводящих путей (хронический холецистит, холангит) также способны спровоцировать хронический панкреатит.
• Врожденный хронический панкреатит наблюдается у детей страдающих муковисцидозом.
Профилактика хронического панкреатита
Меры профилактики хронического панкреатита сводятся к избеганию факторов риска, провоцирующих болезнь. Например, важной профилактической мерой хронического панкреатита является отказ от алкоголя и курения. Показано, что отказ от вредных привычек значительно повышает шансы больных на выздоровление и уменьшает частоту возникновения рецидивов болезни.
Правильный режим питания, употребление «здоровой пищи» способствуют нормализации работы пищеварительного тракта и являются важной профилактической мерой хронического панкреатита у детей и подростков. У взрослых правильный режим питания сокращает количество эпизодов обострения болезни.
У больных с заболеваниями печени и желчного пузыря, язвенной болезнью желудка и двенадцатиперстной кишки профилактика хронического панкреатита осуществляется за счет терапии основного заболевания.
Осложнения хронического панкреатита
Сам по себе хронический панкреатит не является смертельно опасным заболеванием и не требует экстренного лечения, однако осложнения этой болезни могут быть опасными и тяжелыми.
Приступ острого панкреатита – это самое грозное осложнение хронического панкреатита, возникающее при усилении действия одного из факторов провоцирующих хронический панкреатит (например, обильное застолье и употребление большого количества спиртного). Приступ острого панкреатита начинается с возникновения острых болей в животе «опоясывающих» больного, нарушения общего состояния, учащения пульса, падения артериального давления. Больные с острым панкреатитом требуют скороу медицинской помощи, так как приступ острого панкреатита считается одним из наиболее опасных состояний в хирургии.
Киста поджелудочной железы – это одно из частых осложнений хронического панкреатита. Обычно кисты поджелудочной железы представляют собой полости со стенками из соединительной ткани, заполненные пищеварительным соком и ферментами поджелудочной железы. Образование кисты происходит вследствие закупорки выводных протоков железы, что приводит к накапливанию пищеварительного сока в постепенно расширяющейся полости. Как правило, кисты ничем себя не проявляют, однако в случае разрыва или инфицирования кисты возникают симптомы характерные для острого панкреатита.
Рак поджелудочной железы – это одно из осложнений длительно текущего хронического панкреатита. Чаще всего рак поджелудочной железы развивается у людей перешагнувших 70-ти летнюю черту с давней историей хронического панкреатита. У таких пациентов хронический воспалительный процесс в поджелудочной железе приводит к нарушению механизмов регуляции деления и взросления клеток, что является одним из основных условий зарождения злокачественной опухоли.
Сахарный диабет – осложняет течение хронического панкреатита примерно у каждого 20 больного с этой патологией. Развитие диабета у больных хроническим панкреатитом объясняется разрушением воспалительным процессом эндокринных клеток синтезирующих инсулин, поэтому диабет носит инсулинозависимый характер.
Экзокринная недостаточность поджелудочной железы — это самое частое, но наименее опасное осложнение поджелудочной железы. Экзокринная недостаточность поджелудочной железы характеризуется снижением выработки пищеварительных ферментов и расстройством процессов пищеварения. В отсутствии ферментов пища, поступающая в кишечник, не расщепляется и не всасывается. Появление в кишечнике большого количества непереваренных питательных веществ приводит к бурному развитию микрофлоры, вырабатывающей газ. Одним из постоянных симптомов ферментной недостаточности поджелудочной железы является метеоризм. Не менее часто наблюдаются хроническая диарея, стеаторея (выделение непереваренных жиров).
Ферментная недостаточность поджелудочной железы приводит к истощению больного, развитию у него гиповитаминозов, так как из-за нарушения процесса пищеварения в кишечнике больного усваивается только малая часть питательных веществ.
Хронический панкреатит требует обязательной диагностики и лечения. Одним из основных направлений профилактики и лечения хронического панкреатита является устранение факторов провоцирующих заболевание.
Библиография:
1. Багненко С.Ф. Хронический панкреатит : Рук.для врачей, СПб.и др. : Питер, 2000
2. Маев И.В. Хронический панкреатит, М. : Медицина, 2005
Перед применением необходимо проконсультироваться со специалистом.
Источник

