Боль в грудной клетке панкреатит
Иногда к врачу приходят пациенты, которые просят средство от боли в груди, при этом обычно показывают ее локализацию в области грудины, и описывают симптомы как жалящие, колющие боли, чувство жара. Кроме того, пациенты связывают эти боли с питанием, погрешностями в еде, отмечают, что им больно глотать пищу, мучает изжога. Тогда врач должен подумать о том, что боли в груди могут быть связаны не с легкими или сердцем, а с органами пищеварения: причиной подобных проявлений могут быть гастрит или панкреатит, патологии кишечника. Как же разобраться с симптомами и жалобами, понять причину болей в груди, связанных именно с пищеварением и дать правильный грамотный совет? Как правильно подобрать препараты для оказания необходимой помощи? Об этом необходимо поговорить подробно.
Локализация боли и сопутствующие проявления

Обычно боль в груди при заболеваниях органов пищеварения локализуется в области солнечного сплетения, за грудиной, по ходу пищевода, в области подложечки, месте перехода груди в живот, а также в области шеи и ключиц. При этом боли могут сопровождаться дискомфортом при еде, чувством тяжести в животе, отрыжкой кислым или воздухом, изжогой, ночным кашлем, тошнотой и даже приступами рвоты. При этом боль в груди может сменяться болями в животе, сопровождаться поносами, слабостью, нарушениями аппетита, вплоть до полного отказа от еды. При таких систематических боляхв груди может наблюдаться анемия, снижение веса.
Болезненные ощущения при изжоге
Одной из самых распространенных проблем, которые могут вызывать дискомфорт за грудиной и вызывать боли при глотании, могут быть изжога и раздражение кислым содержимым пищевода. Это происходит при забросе кислого содержимого желудка (смесь пепсина с соляной кислотой и пищевыми массами) в область нижней трети пищевода в результате:
- переедания и резкого перерастяжения желудка;
- повышенной кислотности желудка, и антиперистальтических его движений;
- нарушения запирательной функции пищевода, проблемы с тонусом мышц нижней трети пищевода;
- рефлюкс-эзофагита или формирования рефлюксной болезни;
- при беременности с изменением анатомии внутренних органов.
В результате заброса кислого содержимого происходит раздражение и воспаление стенок пищевода, эрозии и вовлечение болевых рецепторов. Это проявляется изжогой, мучительными болями за грудиной, чувством жжения, «печения», болями при глотании, желании попить холодной воды или молока. Изжога может быть от кратковременной и терпимой до мучительной, длящейся часами. Боли усиливаются или провоцируются лежанием, наклонами тела или натуживанием, поднятием тяжестей. Облегчение изжоги наступает при приеме антацидов или средств, обволакивающих слизистые.
Причины боли, связанные с пищеводом

Причиной боли грудной локализации могут стать поражения пищевода, зачастую вызванные раком или пептической язвой органа. Кроме болезненных ощущений разной степени выраженности, от легкой болезненности до сильного приступа, может также наблюдаться дисфагия — нарушение проглатывания пищи. Дисфагия может возникать от плотной и сухой пищи, тогда глотание пищевого комка сопровождается болью и ощущением затруднения прохождения пищи по пищеводу. Больные вынуждены отказываться от плотной пищи, принимать ее только с водой, тщательно запивая. В тяжелых случаях возникают также боли при проглатывании жидкой пищи и даже воды. Они обычно тупого характера, обостряющиеся при приеме пищи, перемене положения тела и забросе кислого содержимого в пищевод. При прорастании опухоли или язвы в мышечный слой или во все слои пищевода, боли могут стать острыми, режущими. При этих жалобах, прежде всего, необходимо обращение к врачу и проведение полноценного обследования — рентгена, ЭФГДС и биопсии.
Причины боли в груди с иррадиацией в спину, в стороны от грудины, с нарушением глотания и связанные с приемом пищи могут скрываться в перфорациях и ожогах пищевода, ахалазии кардии и спазме пищевода, дивертикулах, грыже пищеводного отверстия диафрагмы. В таких случаях необходимы не медикаментозные меры облегчения боли, а немедленное обращение к врачу и прохождение обследования и лечения. Подобные состояния могут угрожать здоровью и жизни пациента, хотя на первых порах проявляются только болями.
Развитие болевых ощущений при гастрите
Причинами боли в груди могут становиться заболевания желудка, обычно это гастрит с повышенной кислотностью, язвенная болезнь или опухолевые процессы. Ощущения при гастрите обычно развиваются подложечкой или в загрудинном пространстве, ближе к нижней трети. Жалобы могут варьировать, исходя из того, где будет поражен желудок. При воспалении области слизистой на дне желудка боли возникают сразу после еды или через непродолжительное время после. При поражении в месте перехода желудка в кишку, боли возникают через продолжительное время, по мере эвакуации пищи из желудка или натощак.
Гастрит обычно формирует боли, имеющие ноющий или тянущий характер, слабые. При них могут также проявляться такие симптомы как распирание и тяжесть в желудке, изжога, отрыжка кислым, рвота, нарушения аппетита. Страдает также и работа кишечника, сопутствуют неврологические нарушения — тревожность и нарушения сна, мнительность и боязнь смерти.
Кроме гастрита, подобные симптомы может формировать язва. При язвенной болезни желудка возникают колющие боли за грудиной, связанные с приемом пищи, и зависящие от локализации язвы. Опухолевые процессы желудка дают давящую нерезкую боль. Они обычно беспокоят пациента постоянно, почти не облегчаясь при приеме препаратов.
Патологии кишечника и панкреатит
Достаточно похожими на боли при проблемах желудка становятся и боли, связанные с кишечником. Они возникают в области нижней трети грудины и в области солнечного сплетения, имеют ноющий и давящий характер, возникают в основном в ночное время или натощак, при длительных перерывах в питании. Эти боли сочетаются со слабостью и недомоганием, тошнотой и рвотой, может наблюдаться метеоризм, боли в животе и около пупка.
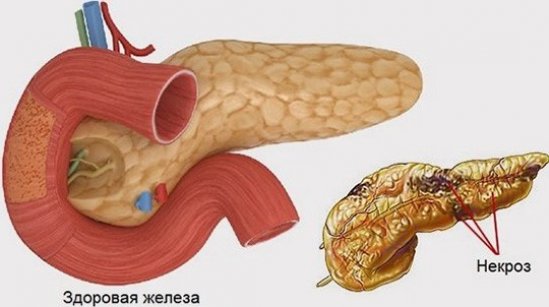
Резкие и сильные боли в груди, преимущественно слева, могут возникать при панкретатите. Кроме того, острый панкреатит также формирует тошноту и рвоту, нарушается общее состояние, может повыситься температура. Иногда клиника может напоминать острый инфаркт миокарда, но нет изменений на ЭКГ. Если это хронический панкреатит, боли могут быть ноющими, тянущими, локализоваться внутри груди, по нижней ее части, могут сопровождаться поносами или запорами.
В любом случае, формирование болей в груди — это всегда сложности в диагностике особенно при подозрении на заболевания пищеварения. Поэтому необходимо обращаться к врачу. Применять медикаменты самостоятельно крайне не рекомендуется.
Источник
При остром и хроническом панкреатите (воспаление поджелудочной железы) основными клиническими симптомами являются болевые ощущения. Именно боль доставляет многочисленные неприятности человеку, страдающему панкреатитом. Только после того, как появится боль, человек решается идти к врачу.
Одним из приоритетных направлений лечения панкреатита являются разные варианты купирования боли в домашних условиях.
Как возникают болевые симптомы при панкреатите
В механизме появления боли при панкреатите большую роль могут играть различные процессы, которые происходят в поджелудочной железе, например:
- Нарушение микроциркуляции тканей (ишемия).
- Обструкция протоков железы.
- Дистрофические и воспалительные изменения.
Преобладание тех или иных изменений обусловлено характером заболевания (острая или хроническая форма).
При остром панкреатите пальма первенства принадлежит воспалительным изменениям в тканях самой железы. Наблюдается развитие всех классических симптомов воспаления:
- боль;
- отечность;
- нарушение функции;
- покраснение.
Отек, который вызван избыточным накоплением жидкости, оказывает дополнительно отрицательное воздействие. Он сдавливает ткани поджелудочной железы.
 Возникновение некротических и дистрофических участков при остром панкреатите является индивидуальным признаком и может колебаться от единичных очагов поражения до тотального панкреанекроза.
Возникновение некротических и дистрофических участков при остром панкреатите является индивидуальным признаком и может колебаться от единичных очагов поражения до тотального панкреанекроза.
При возникновении такой патологии, нарушение целостности долек паренхимы железы сопровождается выводом ее ферментов за анатомические границы протока. Поэтому боли при панкреатите нарастают еще сильнее.
Воспалительные изменения при хроническом панкреатите менее интенсивны. Здесь преобладают процессы ишемические и замена железистой ткани соединительной. В некоторых участках поджелудочной железы появляются кисты и зоны обызвествления.
В результате этих изменений сдавливаются участки ткани, которые еще являются жизнеспособными, нарушается отток ферментов пищеварения поджелудочной железы. Боль при панкреатите становится интенсивнее.
При затяжном течении хронического панкреатита наблюдаются патологические изменения чувствительности – болевой синдром возникает в ответ на легкие раздражители (аллодиния).
Характеристика боли
Характер и локализацию боли при панкреатите можно считать индивидуальными, но с другой стороны они зависят от течения воспалительного процесса. При остром панкреатите боль возникает непосредственно после употребления пищевого раздражителя. С прогрессированием патологических нарушений боль при панкреатите постепенно нарастает.
 Больной мечется в безуспешных поисках облегчающей позы. Однако в большинстве случаев ни поза «эмбриона» (подтянутые к животу ноги), ни положение на боку, ни положение полусидя не приносят долгожданного облегчения. В лежачем положении на спине отмечаются более выраженные болевые симптомы.
Больной мечется в безуспешных поисках облегчающей позы. Однако в большинстве случаев ни поза «эмбриона» (подтянутые к животу ноги), ни положение на боку, ни положение полусидя не приносят долгожданного облегчения. В лежачем положении на спине отмечаются более выраженные болевые симптомы.
Зачастую боли при панкреатите локализуются в верхней области живота. Обычно это эпигастральная часть, но иногда боль может сместиться в левое или правое подреберье. Изредка болевые ощущения при остром панкреатите напоминают боли, характерные для стенокардии.
Проявляются они пекущими, жгучими неприятными симптомами в загрудинной области, распространяющимися на левую часть спины, левую часть нижней челюсти или руку. Хронический панкреатит проявляет себя тем, что боли не имеют четкой локализации. Они могут быть разными и по интенсивности:
- В области поясницы в виде полного пояса или левого полупояса.
- В области спины без распространения в близлежащие зоны.
- В районе нижней части грудины (в области нижних ребер).
- В средней или верхней зоне живота.
Большинство пациентов, страдающих хроническим панкреатитом, наблюдают периодичность возникающих болей, другими словами, схваткообразный тип. При панкреатите боль может быть разной интенсивности. Но чаще всего она настолько высока, что могут возникнуть даже психические нарушения.
Обратите внимание! Боль при хроническом панкреатите напрямую взаимосвязана с употреблением жирной, острой или жареной пищи и алкоголя. Первые признаки боли наблюдаются спустя полчаса после еды.
Язвенноподобная боль, то есть боль на пустой желудок наблюдается очень редко. Иногда после периодов улучшения наступают промежутки усиления боли.
Если боль исчезла, это не всегда повод для радости. Особенно это касается тех ситуаций, когда боль была очень сильной. Ее внезапное исчезновение сигнализирует о том, что в большей части тканей развивается некроз.
Как снять боль в домашних условиях
 При остром панкреатите исчезновение сильной и внезапной боли может иметь отрицательные последствия. Появившаяся картина «острого живота» правильно диагностируется и оценивается врачом хирургом только в естественных условиях.
При остром панкреатите исчезновение сильной и внезапной боли может иметь отрицательные последствия. Появившаяся картина «острого живота» правильно диагностируется и оценивается врачом хирургом только в естественных условиях.
То есть применение любых обезболивающих препаратов притупляет болевые ощущения, в результате чего болезнь трудно поддается диагностике. При развитии острого панкреатита самым эффективным методом считается прикладывание на живот грелки со льдом.
Снять панкреатическую боль в домашних условиях можно при помощи ненаркотических (нестероидных) анальгетиков. Наиболее эффективными веществами в данном сегменте являются:
- Парацетамол.
- Ибупрофен.
- Диклофенак.
Парацетамол выпускается в таблетках, сиропе или капсулах с жидким содержимым. Доза препарата в каждом случае подбирается индивидуально. Начинать лечение целесообразно с минимальной дозировки, а при необходимости ее следует постепенно повышать.
Если обезболивающий эффект очень слаб, назначают ибупрофен или диклофенак. Снять боль с помощью потенцирования эффекта НПВС транквилизаторами или нейролептиками можно лишь при крайней выраженности болевых ощущений.
В комплексное лечение хронического панкреатита входят следующие группы препаратов.
Панкреатические ферменты
Другими словами панкреатин. С одной стороны он улучшает процессы пищеварения и снижает нагрузку на железистую ткань. А с другой стороны, снижение функциональной нагрузки может непосредственно снять болевые ощущения или на крайний случай их интенсивность.
Гормон соматостатин и синтетические соединения с ним
Соматостатин имеет свойство снижать чувствительность организма к боли и в частности к болевым ощущениям при панкреатите. Синтетическим аналогом препарата является октреотид. Лекарственное средство обладает большой продолжительностью действия, поэтому даже трехдневный кратковременный курс позволяет добиться довольно длительного эффекта.
Однако соматостатин имеет довольно широкий диапазон противопоказаний и побочных эффектов, поэтому его и его аналоги нельзя использовать для лечения абсолютно всех пациентов. Препарат назначается индивидуально, как и лечение панкреатита медикаментами.
Блокаторы Н2-гистаминовых рецепторов
Так называемый «функциональный покой» для поджелудочной железы можно создать не только прямым подавлением секреции панкреатическими ферментами. Можно использовать непосредственное влияние на данный процесс ингибиторов протонной помпы или блокаторов Н2-гистаминовых рецепторов.
 Среди блокаторов Н2-гистаминовых рецепторов самой большой популярностью пользуется препарат фамотидин. Он обладает активностью антиоксидантов, имеет минимум побочных эффектов, улучшает реологические характеристики крови.
Среди блокаторов Н2-гистаминовых рецепторов самой большой популярностью пользуется препарат фамотидин. Он обладает активностью антиоксидантов, имеет минимум побочных эффектов, улучшает реологические характеристики крови.
С помощью фамотидина можно свести к минимуму активность секрета сохранившихся остатков поджелудочной железы. Это обусловлено тем, что препарат довольно быстро подавляет выделение в желудке соляной кислоты.
Ингибиторы протонной помпы
К ингибиторам протонной помпы относятся:
- Рабепразол.
- Эзомепразол.
- Лансопразол.
Эти лекарственные средства обладают меньшим количеством побочных эффектов. Поэтому применение данных препаратов практически безопасно. При индивидуально подобранной дозировке ингибиторы протонной помпы можно принимать длительное время.
Можно отметить, что иногда помогают и травы для поджелудочной железы, которые не могут быть основным лечением, но в комплексе отлично справляются со своей задачей.
Снятие боли в стационаре
В случае тяжелого панкреатита больного необходимо срочно госпитализировать в стационар. Для снятия боли в стационаре могут применяться наркотические анальгетики. Какие из них обычно используют при остром панкреатите? Чаще всего применяют:
- Кетанов.
- Трамадол.
- Омнопон.
- Промедол.
В особенно отягощенных ситуациях наркотические анальгетики комбинируют с транквилизаторами, антидепрессантами и нейролептиками. Эти лекарства усиливают действие друг друга.
Источник
Боли при панкреатите — это основное проявление воспаления поджелудочной железы, протекающего в острой, обострившейся или хронической форме. Ответы на вопросы о том, почему возникают неприятные ощущения и какие известны боли при панкреатите, а именно — их характер, локализация и интенсивность, помогут не только справиться с внезапными приступами, но и предотвратить их появление.

Этиология явления
Причин возникновения боли при панкреатите множество, но основными из них являются: несоблюдение диеты, употребление алкоголя, отравление некачественными продуктами, обострение заболеваний желудочно-кишечного тракта и печени. Еще одна не менее важная причина развития болевых ощущений — это частые стрессы.
Характер боли при панкреатите в период обострения зависит от того, насколько сильно поражена поджелудочная железа и в каком именно месте расположен очаг воспаления. При этом болевой синдром очень сильно выражен, но при переходе заболевания в хроническую форму он стихает. Приступ начинается внезапно и носит нарастающий характер, пациент при этом испытывает сильные болевые и жгучие ощущения.
Какова локализация боли при панкреатите? У человека во время приступа в основном болит спина, область желудка и левое подреберье. Может ли болеть в груди? Иногда способны наблюдаться болевые ощущения в левой части грудной клетки, отдающие под лопатку, в шею и руку, в этом случае следует провести дополнительную диагностику для того, чтобы исключить возможные проблемы с сердцем и подтвердить воспаление поджелудочной железы. Стоит отметить, что какую бы позу ни принял человек во время приступа острого панкреатита, боль не стихнет, в положении лежа на спине приступ становится просто нестерпимым.
Частота болевых ощущений при патологии в хронической форме уменьшается, кроме этого, локализация дискомфорта при панкреатите может измениться. Помимо характерных для острой формы ощущений добавляется боль в области живота, а именно — в подреберье. Кроме того, что болит спина при панкреатите в хронической форме, эти ощущения могут иррадиировать в поясницу. Дискомфорт хоть и носит менее выраженный характер, но временами может наступать ухудшение.
Как часто Вы сдаете анализ крови?
Панкреатит без боли, после того как человек периодически ощущал ее, может означать, что начался некроз тканей органа.
Как купировать боль при патологии в острой форме
Приступ боли при остром панкреатите начинается внезапно, и случается это в большинстве случаев дома или на рабочем месте, поэтому необходимо сразу вызвать неотложную помощь, а до ее приезда постараться облегчить признаки недуга.
В первую очередь необходимо избавить больного от физических нагрузок, если они имелись в момент приступа, а затем посадить, немного наклонив вперед туловище. Для того чтобы снизить боль, необходимо стараться дышать поверхностно, периодически задерживая дыхание. Важно во время приступа не принимать пищу. До приезда врачей нельзя давать больному никаких лекарственных препаратов, т. к. это может помешать врачам распознать причину болей.
Только после осмотра пострадавшему можно дать Но-шпу или Папаверин.
Обычно для того, чтобы устранить боль, пациенту назначаются такие препараты: Трамадол, Промедол, Новокаин, Кетанов, Фентанил. Наряду с обезболивающими рекомендуются антидепрессанты, нейролептики, спазмолитики и антибиотики. Все это помогает пациенту быстрее справиться с болью и устранить причину ее появления.
Как избавиться от боли при хроническом панкреатите
Для того чтобы избавиться от боли при хроническом панкреатите, необходимо принимать анальгетики, но делать это нужно с осторожностью, т. к. приступ может быть вызван другой патологией. При приеме обезболивающего средства диагностика усложняется, поэтому важно знать о том, где болит при панкреатите, чтобы до приезда кареты неотложки помочь человеку, а не навредить ему.
Если диагноз хронический панкреатит еще не уточнен, то при возникновении болевых ощущений необходимо вызвать скорую помощь, а до ее приезда провести те же мероприятия, что описаны для острой формы.
В том случае, когда уже точно известно, что у человека панкреатит, протекающий в хронической форме, то до приезда врачей ему можно дать Диклофенак, Парацетамол, Ибупрофен, Баралгин, которые не только помогут уменьшить болезненные ощущения, но и облегчат общее состояние. Обычно применяются эти препараты в том случае, когда основная боль при панкреатите отдает в спину. Дозировка препарата выбирается исходя из возраста пациента и признаков патологии, т. е. следует учитывать характер боли и ее интенсивность.
По приезду врача человека увозят в стационар, и там, после дополнительной диагностики, назначается прием препаратов, которые, помимо устранения боли, помогут избавиться от причины ее возникновения. Контрикал, Гордокс, Контривен — эти средства способствуют тому, чтобы поджелудочная железа находилась в состоянии максимального покоя в момент возникновения сильных болей.
Для того чтобы купировать или хотя бы уменьшить боль в спине при панкреатите и снизить выделение ферментов в поджелудочной железе, рекомендуется применение гормонального препарата Соматостатин. Панкреатин, Креон и Мезим помогают лучше усваивать пищу, снижая при этом нагрузку на поджелудочную железу.
При отеках тканей слизистой оболочки поджелудочной железы назначаются такие мочегонные препараты, как Фурасемид, Диакарб. Кроме этого, для устранения отечности могут применяться и антигистаминные препараты, а именно: Супрастин, Димедрол, Перитол.
При панкреатите лечение требует соблюдения диеты. В зависимости от того, на какой стадии находится заболевание, разрабатывается схема питания, благодаря которой можно не только избавиться от боли, но и облегчить общее состояние здоровья человека.
При назначении диеты обычно рекомендуются голодные дни, применение которых требуется начинать во время сильных обострений заболевания.
Такие дни длятся на протяжении 3-4 суток. Если пациент во время голодных дней находится в стационаре, то там все необходимые питательные вещества он получает при помощи инъекций, а если принято решение лечить заболевание в домашних условиях, то во время голодовки можно пить некрепкий чай, немного подслащенный медом, или воду.
Профилактика боли
При возникновении боли при панкреатите симптомы сразу укажут на эту патологию. Для того чтобы в будущем избежать приступов, требуется тщательно следовать рекомендациям врача, а именно: соблюдать диету, приучить свой организм к раздельному и дробному питанию, т. е. не употреблять за раз сразу несколько несовместимых продуктов, не переедать, отказаться от вредных привычек, стараться как можно меньше нервничать и подвергаться стрессовым ситуациям.
Употреблять пищу необходимо маленькими порциями, но часто. При этом нужно позаботиться о том, чтобы пища принималась ежедневно в одно и то же время. При панкреатите нужно постепенно приучаться есть без хлеба. Употребление алкоголя и курение также могут спровоцировать приступы боли, поэтому, отказавшись от них, можно значительно облегчить симптоматику патологии.
Источник