Билиарный панкреатит и гастрит
Билиарный панкреатит — одна из самых частых патологий, встречающихся в гастроэнтерологической практике. Большое количество людей попадают в кабинет врача с сильной болью и нарушением пищеварения, которыми характеризуется острая стадия недуга. Поставить диагноз на начальных этапах развития патологического процесса в поджелудочной железе довольно сложно, так как отсутствуют специфические признаки.
Определение недуга
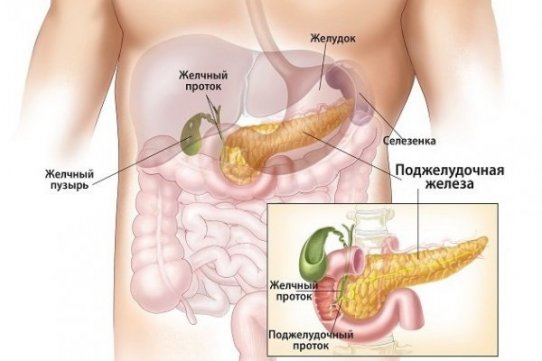
Билиарный панкреатит — это воспаление поджелудочной железы вследствие нарушений работы желчного пузыря и печени. Данное заболевание часто сочетается с другими патологиями органов пищеварения. Недуг возникает чаще других воспалительных поражений ЖКТ. Данный вид панкреатита развивается по разным причинам. Первая — это попадание желчи в поджелудочную железу. Такое возможно при наличии воспалительного процесса в желчном пузыре. При этом отток секрета происходит неравномерно.
Второй причиной является наличие камней, которые создают несвоевременное и неправильное отхождение желчи. Билиарный панкреатит возникает в 60% случаев появления проблем с печенью. Особенно это актуально при присоединении бактериальной инфекции.
Если патологии печени прогрессируют, то заболевание усугубляет наличие свободных радикалов, которые попадают из желчных протоков непосредственно в поджелудочную железу. Длительное течение холецистита при отсутствии конкрементов приводит к изменению состава секрета, который при длительном застое в органе способствует формированию хлопьев. Они осаждаются в желчном пузыре и по мере продвижения могут приводить к травмированию протоков, которые в дальнейшем начинают сужаться вследствие рубцевания. При этом происходит неравномерный заброс желчи в 12-перстную кишку. В результате секрет попадает в протоки поджелудочной железы и приводит к ее воспалению.
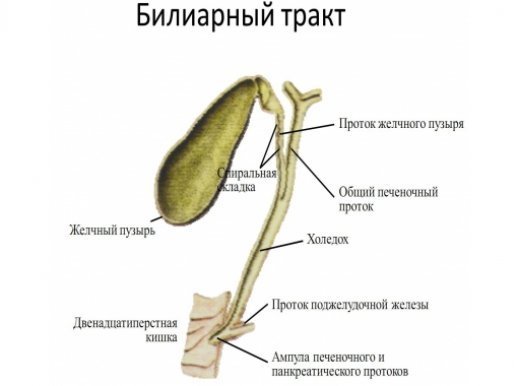
Билиарный панкреатит может быть спровоцирован дискинезией желчного пузыря, резким снижением массы тела, а также наличием гепатита и цирроза печени. Прием некоторых медикаментов тоже может стать причиной появления болезни. Особенно это актуально при лечении желчегонными препаратами.
Симптомы заболевания
Билиарнозависимый панкреатит проявляется рядом симптомов. Самый характерный признак — это боль в брюшной полости, которая может иметь разлитый характер. Дискомфорт часто охватывает левое и правое подреберья. Боль возникает при употреблении некоторой пищи, которая оказывает раздражающее действие. Это жирные, жареные, копченые, острые блюда.

При симптомах гепатита, характеризующихся наличием желтых склер и кожных покровов, следует определить отсутствие закупорки камнем желчного протока. Билиарная патология имеет определенные признаки, схожие с другими патологиями ЖКТ. Больной человек часто испытывает позывы к дефекации. При этом стул жидкий с характерной консистенцией. Могут присутствовать частички непереваренной пищи.
При данном виде панкреатита нередко возникает рвота. Она может сопровождаться тяжестью в желудке и болями, напоминающими собой спазм. Длительное отсутствие аппетита провоцирует похудение. Жидкий стул, который сопровождает больного человека ежедневно, приводит к тому, что нарушается всасывание жиров и полезных микроэлементов.
Кожные покровы становятся желтыми. Отличием билиарного поражения от других видов панкреатитов разной этиологии является повышение температуры тела и постоянное присутствие тошноты. Другими симптомами патологии могут быть боли в суставах, общее плохое самочувствие, слабость и присоединение депрессивного расстройства.
Даже небольшие порции пищи могут вызвать отвращение и тошноту. Возникновение билиарного панкреатита, симптомы которого бывают настолько ярко выражены, что требуют срочного врачебного вмешательства, может быть первичным и вторичным. Патология порой переходит в хроническую форму с длительным тяжелым течением.
При постановке диагноза важно исключить неспецифический язвенный колит, воспалительные процессы в желудке и патологии печени. Определение заболевания происходит при помощи УЗИ брюшной полости и эндоскопического исследования.
Лечение патологии
Такое заболевание, как билиарный панкреатит, лечение предусматривает комплексное. В первую очередь устраняется провоцирующий фактор патологического заброса желчи. В острой стадии может потребоваться операция по удалению камня из протока. Если присутствуют незначительные конкременты, то назначается специальная медикаментозная терапия, направленная на растворение и выведение камней из желчного пузыря.
Методы лечения билиарнозависимого панкреатита включают в себя терапию, направленную на устранение болевого синдрома. При этом используют спазмолитики и анальгетики. Их вливают внутривенно в условиях стационара или назначают в таблетированной форме. В острой стадии заболевания не применяют препараты желчегонного действия, иначе можно только усугубить патологию.
Для улучшения функции поджелудочной железы назначаются препараты ферментной группы. К ним относятся: Креон, Мезим, Панкреатин и др. Такие медикаменты восполняют недостаточную выработку активных веществ тканями поджелудочной, в результате улучшается пищеварение. Прием препаратов назначается на длительный срок. Однако по мере улучшения самочувствия их постепенно отменяют.
При чрезмерной выработки соляной кислоты клетками слизистой оболочки желудка лечение дополняют блокаторами протонной помпы. К ним можно отнести: Омепрозол, Нольпазу, Эманеру и др. Данная линейка средств способствует тому, что соляная кислота перестает вырабатываться в чрезмерном количестве.
Когда присутствует билиарнозависимая патология, то медикаментозная терапия играет лишь второстепенную роль. Очень важно правильное питание. В острый период лучше вообще голодать, употребляя при этом достаточное количество жидкости за исключением газировки, которая может привести к спазму сфинктера Одди. В результате течение симптоматики только ухудшится.
В хронической форме назначают препараты, которые помогают оттоку желчи. Это лекарства растительного происхождения, например Хофитол на основе экстракта артишока. Данный препарат позволяет мягко выгонять желчь, препятствуя ее патологической концентрации.
Диетическое питание
Диета при билиарном панкреатите стимулирует своевременный отток желчи и заживление воспаленной ткани поджелудочной железы. В первую очередь следует отказаться от всего, что может приводить к болезненной симптоматике. Это жирные, острые, жареные, копченые блюда. То же самое правило касается и напитков. Не рекомендуется употреблять кофе, газировку и алкоголь в фазе обострения.

Следует отдавать предпочтение вегетарианским супам, макаронам, овощному рагу, кашам. Необходимо исключить сырые овощи и фрукты, которые могут усилить болевую симптоматику. Особенно это касается томатов, баклажанов, грибов. Все пряности необходимо убрать из меню. Блюда следует немного солить. Можно добавлять небольшое количество растительного масла.
Не рекомендуется употреблять блюда в холодном и горячем виде. Следует соблюдать температурный режим. Пища должна быть теплой. Сразу же после еды нельзя пить. Нужно подождать хотя бы полчаса. По мере выздоровления можно расширять рацион. На начальном этапе лучше отдавать предпочтение картофельному пюре, паровым рыбным котлетам и протертым супам.
Из фруктов разрешаются только бананы, но и то на стадии выздоровления. Выпечку и кондитерские изделия следует исключить полностью. Вместо этого можно употреблять постное печенье, сушки, хлебцы. Готовить большинство блюд необходимо на пару. Так можно ускорить процесс восстановления ткани поджелудочной железы. Очень полезен кисель, который обладает обволакивающим действием, не вызывая чрезмерного отделения желчи и соляной кислоты.
Принимать пищу следует 5 раз в день, но маленькими порциями. В период обострения исключены чрезмерные физические нагрузки и большие перерывы между едой. Кисломолочные продукты на время лучше исключить. Это же касается и молока.
Сладости, шоколад и леденцы следует исключить из меню. Сахар нужно употреблять в минимальном количестве, так как во время обострения страдает не только экзокринная, но и эндокринная функция органа. При соблюдении диеты стоит ограничить употребление зелени, разрешается небольшое количество укропа.
Дополнительные рекомендации по лечению и прогноз
Лечение вторичной билиарной патологии требует комплекса мер, направленных на восстановление нормальной работы желчного пузыря и поджелудочной железы. Очень важно устранить сопутствующие заболевания ЖКТ.
Если дополнительно присутствует цирроз печени, то рекомендуется прием препаратов, восстанавливающих клетки органа. В данном случае терапия может быть неуспешной, если заболевание запущено. В редких случаях приходится прибегать к сложной операции по трансплантации печени.
Люди, страдающие билиарным панкреатитом в хронической форме, должны употреблять минеральную воду, предварительно выпуская из нее газ. Хороший результат дает санаторно-курортное лечение. Вторичную стадию лечат в стационаре. Если появилась непроходимость желчного протока, то применяется срочное хирургическое вмешательство.
Первичная и вторичная фазы заболевания протекают примерно одинаково, однако по мере прогресса происходит все больший ущерб для панкреатической ткани. Если соблюдать диету, принимать медикаменты и посещать врача, то прогноз лечения хороший. Многое зависит от наличия сопутствующих заболеваний. При циррозе прогноз может быть неблагоприятным. Особенно, если большая часть тканей печени поддалась некрозу.
Важна дополнительная психотерапия, так как у больных панкреатитом нередко возникают различные фобии. Некоторые люди боятся есть или отказываться от лекарств, опасаясь возвращения тяжелой симптоматики. Прием антидепрессантов и противотревожных средств осуществляется только при переходе заболевания в хроническую стадию и при отсутствии тяжелой симптоматики. Если на фоне патологии развился сахарный диабет, то дополнительно назначаются препараты, регулирующие уровень глюкозы.
Источник
Билиарный панкреатит (БП) – серьезное поражение поджелудочной железы (ПЖ). Этот тип патологии встречается у половины людей, страдающих воспалением данного органа.
Чаще всего его диагностируют у женщин. У мужчин он появляется несколько реже. По МКБ-10 билиарному заболеванию ПЖ присвоен код К85.1.

При билиарном панкреатите воспаление, как правило, имеет обширный характер.
к оглавлению ↑
Особенности
Под билиарным типом принято понимать дисфункцию поджелудочной железы, связанную именно с заболеваниями гепатобилиарной системы. Он может развиваться как длительно (в течение 6 месяцев и более), так и стремительно. Часто без принятых лечебных мер приводит к полному нарушению ее работы.
Существует 2 основные формы протекания:
- Острый билиарный панкреатит – является последствием воспалений желчевыводящих путей. Бывает, что без адекватной врачебной помощи приводит к смерти. Для профилактики и коррекции протекания процесса нередко используют консервативные методы терапии. Если же они не дают результатов, показано оперативное вмешательство.
- Хронический билиарный панкреатит – может длиться достаточно долго. Чтобы ускорить процесс выздоровления, очень важно соблюдать диету. Своевременное лечение и устранение проблем в гепатобилиарной системе обычно дает положительную динамику и тормозит развитие осложнений.
к оглавлению ↑
Причины

Конкременты в протоках — частые провокаторы развития билиарного панкреатита.
Больше 60 % случаев этой патологии косвенно связано с развитием желчнокаменной болезни. Также к провоцирующим факторам относят следующее:
- нарушение структуры желчегонных путей;
- воспалительные поражения желчного пузыря;
- проблемы с сокращением желчного пузыря;
- цирроз и другие поражения печени;
- глистные инвазии;
- воспалительные и патологические явления в районе дуоденального сосочка.
То есть такой недуг относится к классу вторичных заболеваний. Это объясняется тем, что он является следствием нарушений работы не самой ПЖ, а функциональных сбоев, происходящих в рядом расположенных органах.
к оглавлению ↑
Клиника
БП симптомы имеет схожие с клинической картиной иных патологий пищеварительной системы (язвенные поражения, антральный гастрит и другие). И только лишь специалист, тщательно собрав анамнез и проведя ряд исследований, может отличить этот типа недуга от них.
Что касается ощущений больного, то обычно при развитии острого БП у человека появляется выраженная боль, которая локализуется в районе подреберья или затрагивается эпигастральная зона. Также дискомфорт нередко ощущается еще и в области спины. Причем негативные ощущения преобладают вечером и ночью.
К этому состоянию часто присоединяются другие симптомы:
- субфебрильная температура;
- тошнота;
- рвота;
- ощущение горечи в ротовой полости.
Если заболевание сопровождается закупоркой самих протоков пораженной ПЖ или сфинктера Одди, кожа приобретает желтый оттенок. Кроме того, могут возникнуть нарушения в углеводных обменах.
Тогда у человека появляются такие признаки, как:
- диарея;
- изжога;
- отрыжка;
- ухудшение аппетита;
- снижение веса;
- сбои в процессе переваривания пищи;
- возникновение серого кала с неприятным запахом.
По мере развития БП происходит потеря жиров и нарушение обмена вещества. Также истощаются запасы витаминов и микроэлементов. Это провоцирует ломкость волос и ногтей, снижение остроты зрения, ухудшение состояния кожи. Все это тоже является важными факторами при определении такого типа воспаления ПЖ.
к оглавлению ↑
Диагностика
Чтобы выявить этот тип болезни, нужно обязательно обратиться к врачу. Самостоятельная диагностика в данном случае категорически недопустима.
Сначала гастроэнтеролог проводит изучение истории болезни и жалоб пациента. Причем чем точнее описывает пациент несвойственные ранее ощущения, тем специалисту легче определить вид панкреатита.
Значимым методом диагностики при БП выступает эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Она выявляет стенозы в главных и структурные изменения в мелких протоках, определяет локализацию обструкций, обнаруживает внутрипротоковые кальцинаты и белковые пробки.
ЭРХПГ показывает общее состояние провоцирующих больных органов. Этот метод является незаменимым при дифференцировании этого диагноза с онкологией ПЖ.
По результатам сбора анамнеза врач может назначить еще и другое обследование:
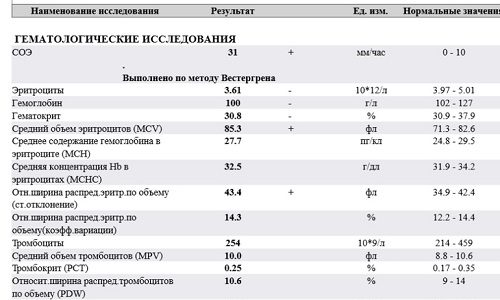
- Анализ крови – при диагностике БП имеет значение содержание лейкоцитов и СОЭ.
- Анализ мочи – показывает присутствие глюкозы, которой в норме в данной ситуации быть не может.
- Биохимическое исследование – определяет содержание липазы, амилазы, сахара.
- Ультразвуковое исследование – помогает оценить внешний вид ПЖ и обнаружить камни, другие образования.
- Компьютерная томография – помогает визуализировать главную воспаленную область.
- Рентгенография – показывает общее состояние воспаленного органа.
к оглавлению ↑
Методы лечения
БП лечение требует целенаправленное и комплексное. Его целями являются:
- купирование болевого синдрома;
- дезинтоксикация организма;
- нормализация секреции поджелудочной железы;
- предотвращение инфекционных патологий;
- удаление камней (при их наличии);
- эндоскопия фатерова сосочка (и для диагностики, и в лечебных целях).
Чем раньше больной обратится к врачу, тем больше у него % исключить все негативные последствия этого серьезного заболевания.
Борьба с БП ведется при помощи множества способов. Выбор зависит от общего состояния пациента, локализации патологических образований и степени поврежденности больных органов.
к оглавлению ↑
Медикаментозная терапия
Хронический билиарный панкреатит в стадии обострения требует применения не одной группы препаратов. Только используя их совместно, удается нормализовать самочувствие человека.
Обычно специалисты выписывают в зависимости от конкретной ситуации следующие лекарства:
- Антибиотики – для предотвращения инфекционных последствий.
- Средства с урсодезоксихолевой кислотой – для нормализации работы желчного пузыря.
- Н2-блокаторы и блокаторы протонного насоса – для уменьшения синтеза соляной кислоты в желудке и для снижения секреции в поджелудочной железе.
- Сульфаниламиды, бигуаниды, инсулин – для уменьшения содержания сахара в крови.
- Спазмолетики и анальгетики – для снятия воспаления и болей.
- Седативные препараты – для усиления обезболивающих лекарств и снятия депрессий.
Обязательной частью медикаментозного лечения является прием ферментов. Они снизят нагрузку на ПЖ и помогут справиться с нарушением усвоения питательных элементов.
к оглавлению ↑
Хирургическое лечение
Чтобы устранить хронический билиарный болевой панкреатит, нужно исключить влияние причинных факторов. Для этого часто при таком диагнозе требуется выполнять хирургическое вмешательство.
Оно осуществляется несколькими методами:
- Лапаротомия. В этом случае вскрывают переднюю брюшную стенку и удаляют желчный пузырь вместе с конкрементами. После его удаления следует уделить особое внимание периоду восстановления.
- Лапароскопия. Процедура считается малоинвазивной и производится через небольшие проколы, которые делают на брюшной стенке. Операция осуществляется при помощи видеооборудования. За всеми манипуляциями врач следит по монитору.
Если у заболевшего человека наблюдается прогрессирующее падение артериального давления, шоковые состояния, нестабилен нейропсихический статус, сильная задержка мочи, значительное повышение уровня ферментов или сахара (более 140 мг%), то хирургическое вмешательство откладывается до нормализации этих факторов. Большую роль играет и оценка, когда риск проведения операции выше, чем угроза развития осложнений при БП.
к оглавлению ↑
Специфический рацион
Когда возникает билиарный панкреатит, диета имеет наиважнейшее значение. Она является своего рода тоже терапевтическим приемом. Благодаря соблюдению специального режима питания достигается стабильная ремиссия – это период без обострений.
Меню требуется составлять с учетом таких принципов, как:
- Есть нужно часто – за день должно быть 5-6 приемов пищи.
- Объем единичной порции не может превышать 250 мл.
- Из рациона нужно полностью убрать жирные блюда, копчености, жареные изделия.
- Важно увеличить количество белковых продуктов – примерно на четверть. В сутки людям c подобным типом воспаления поджелудочной железы рекомендуется употреблять около 120 г белка.
- Суточное количество жиров нужно снизить до 80 г.
- Желательно сократить количество углеводов. Дневная норма таких продуктов не должна превышать 250 г.
При остром процессе или рецидиве хронического БП в течение 3 суток назначается голод. Благодаря этому удается обеспечить пораженному органу функциональный покой и предотвратить опасные последствия.
к оглавлению ↑
Возможные осложнения и профилактика
Благодаря правильно подобранной терапии гастроэнтерологом человек может достаточно быстро возвратиться к полноценной жизни, даже после удаления желчного пузыря. В запущенных случаях есть риск перемещения желчных камней. В данной ситуации возникнет необходимость в существенном расширении объема хирургического вмешательства.

Самые опасные осложнения могут наступить при остром билиарном панкреатите.
Если же сразу не обратить внимание на признаки этой патологии, есть риск серьезного нарушения работы всех органов пищеварения. В такой ситуации болевой синдром будет нарастать после каждого приема тяжелой пищи.
Осложнения при БП:
- Кисты – аномальные образования в пораженном органе, которые содержат жидкость.
- Абсцессы – гнойные очаги в тканях поджелудочной железы.
- Механическая желтуха – проявляется в форме пожелтения кожи в результате увеличения содержания билирубина в крови.
- Сахарный диабет – считается и признаком, и следствием болезни.
- Панкреосклероз – увеличение объема соединительных тканей в ПЖ.
- Панкреонекроз – отмирание определенной области поджелудочной железы или полностью всего органа.
Чтобы не допустить развития прогрессирующего БП, важно придерживаться правильного образа жизни. Врачи советуют отказаться от алкогольных напитков, правильно питаться, заниматься спортом. Большое значение имеет также своевременная диагностика и лечение заболеваний гепатобилиарной системы.
к оглавлению ↑
Вывод
Билиарная форма панкреатита считается опасной, и требует адекватной срочной врачебной помощи. Чтобы справиться с этим, нужно принимать соответствующие заболеванию лекарственные средства и четко выполнять все рекомендации специалиста, в том числе и по питанию.
В представленном в этой статье видео вы найдете дополнительные сведения о БП. Поделитесь информацией в соц. сетях или оставьте свое мнение в комментариях. Это будет полезно многим.
Источник