Актуальность проблемы язвы желудка
Язвенная болезнь относится к наиболее распространенным заболеваниям внутренних органов. По данным статистики, ею страдают от 2 до 10% взрослого населения. Более того, наблюдается тенденция роста заболеваемости. Болезнь возникает преимущественно у мужчин в возрасте до 50 лет, в 2-7 раза реже заболевают женщины. Дуоденальная локализация в 4 -13 раз чаще желудочной.
Актуальность выбранной темы в том, что язвенная болезнь желудка и двенадцатиперстной кишки (ДПК) на сегодняшний день остается одной из важнейших проблем здравоохранения. Заболеванием чаще всего страдают люди наиболее активного, работоспособного возраста, что обусловливает социальную значимость проблемы.
Язвенная болезнь, являясь самым распространенным заболеванием органов пищеварения среди взрослого населения, нередко ведет к развитию осложнений, которые угрожают жизни пациентов. Уменьшить число осложнений — важнейшая задача клинической медицины. Актуальным является разработка рекомендаций по уменьшению факторов, способствующие развитию осложнений при язвенной болезни желудка и двенадцатиперстной кишки.
Цель исследования — выявить факторы, способствующие развитию осложнений при язвенной болезни желудка и двенадцатиперстной кишки, с целью разработки рекомендации по их уменьшению.
Задачи исследования:
1. Определить количество заболевших язвенной болезнью желудка и двенадцатиперстной кишки в Зеленодольском районе за 2013 год;
2. Выявить процентное соотношение осложнений язвенной болезни желудка и двенадцатиперстной кишки;
3. Определить связь осложнений с полом пациентов;
4. Выявить факторы, способствующие развитию осложнений при язвенной болезни желудка и двенадцатиперстной кишки у мужчин и у женщин;
5. Составить рекомендации по уменьшению и преодолению факторов риска при язвенной болезни желудка и двенадцатиперстной кишки.
Практическая значимость:
Объектом исследования являются пациенты терапевтического отделения №2
Единица наблюдения: пациент
Методы исследования: анкетирование
Место: РТ, г. Зеленодольск, Терапевтическое отделение ЗЦРБ
Время: 2013-2014 уч. год
Понятие, этиология, патогенез язвенной болезни желудка и двенадцатиперстной кишки
язвенный желудок двенадцатиперстный лечение
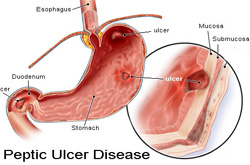
Язвенная болезнь — это генетически детерминированное, кислотозависимое, ассоциированное с Helicobacterpylori хроническое рецедивирующее заболевание, характеризирующееся формированием язвы в 12п кишке или в желудке вследствие расстройства общих и местных механизмов нервной и гормональной регуляции основных функций гастродуоденальной системы и нарушения цитопротективной способности слизистой оболочки
Этиология. К этиологическим факторам относят воздействия окружающей среды и наследственную предрасположенность
Среди факторов окружающей среды инфекция пилорическим хеликобактером признана основным фактором развития язвенной болезни. Показано, что эрадикация Helicobacterpylori (HP) ведет к снижению частоты рецидивов заболевания. Форма HP и наличие жгутиков позволяют ему проникать через барьер слизистой оболочки желудка. Высокая уреазная активность в значительной степени способствует ее колонизации и выживаемости. Наличие уреазы представляет собой основу для проведения различных диагностических тестов с целью обнаружения HP. Впервые HP была высеяна у больных язвенной болезнью в лаборатории в 1982 г. Маршаллом и Уорреном. [6]
Другими безусловными причинами развития язв являются прием нестероидных противовоспалительных препаратов, неправильное питание, вредные привычки, длительные психоэмоциональные перегрузки. На долю нестероидных препаратов приходится около 30% всех язв желудка и 10-15% язв двенадцатиперстной кишки. Ежегодно язвы возникают примерно у 3% больных, принимающих эти препараты. Именно они являются наиболее серьезным фактором риска язвенных кровотечений-самого частого и самого опасного осложнения язвенной болезни. [2,117 с]
Патогенез. Принято считать, что язва образуется в результате нарушения равновесия между агрессивными и защитными механизмами. К агрессивным факторам относят соляную кислоту, HP, пепсин и желчные кислоты, к защитным-секрецию слизи, простагландины, клеточное обновление эпителия, кровоснабжение слизистой оболочки, Причиной образования язв желудка считают повреждения так называемого слизистого барьера или усиление агрессивных свойств желудочного сока. После открытия НР возникло понятие о «гастритассоциированной язвенной болезни» как о наиболее частом ее варианте. Попадая в желудок, HP прилипает, размножается и функционирует на измененных клетках эпителия антрального отдела. При колонизации слизистой оболочки желудка HP возрастает проницаемость эпителиального барьера вследствие альтерации эпителия факторами микробной агрессии (аммиак, вакуолизирующий цитотоксин, протеазы, продукты «кислородного взрыва» лейкоцитов и др.). Отмечено, что HP нарушает состав и тонкую слизистую структуру геля, непосредственно повреждает эпителий слизистой оболочки. Иммуногенными свойствами обладают уреаза, продуцируемая HP в большом количестве, которая является сильным фактором хемотаксиса. Привлеченные ею моноциты и лейкоциты выделяют цитокины и продуцируют свободные радикалы, повреждающие эпителий.
С язвой двенадцатиперстной кишки дело обстоит сложнее. Известно, что под влиянием зачисления слизистая оболочка двенадцатиперстной кишки подвергается желудочной метаплазии. В этих условиях HP из антрального отдела желудка перемешаются в двенадцатиперстную кишку, колонизируют метаплазированный эпителий, а затем повреждают его так же, как в желудке. Доказано, что после уничтожения HP у больных язвенной болезнью двенадцатиперстной кишки содержание гастринав крови и максимальная кислотная продукция снижаются. Уменьшение же базальной кислотной продукции можно зафиксировать у больных язвенной болезнью только спустя значительный промежуток времени (примерно через год) после зрадикации.
Источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Язвенная болезнь желудка и двенадцатиперстной кишки это одна из наиболее распространенных проблем современной гастроэнтерологии. Несмотря на видимый прогресс в области диагностики и лечения язвенной болезни, заболеваемость этим видом патологии продолжает расти.
Ранее считалось, что причиной язвенной болезни является повышенное выделение желудком соляной кислоты. Однако в наше время «кислотная» теория уступила место «инфекционной», то есть согласно современным представлениям, язвенная болезнь желудка это инфекционное заболевание, такое как, например, пневмония или дизентерия. Такой подход к объяснению процесса возникновения язвенной болезни коренным образом изменил тактику лечения и диагностики этой болезни.
Язвенная болезнь – актуальная проблема
Язвенная болезнь желудка и двенадцатиперстной кишки (в просторечье «язва») была и остается одним из наиболее распространенных заболеваний пищеварительного тракта человека. В наше время заболеваемость язвенной болезнью достигает действительно грандиозных масштабов. Например, в США язвенной болезнью страдают около 20 миллионов человек (чуть меньше 10% населения), из которых ежегодно около 10 000 переносят операции и около 6 000 погибают от различных осложнений этой болезни.
Заболеваемость язвенной болезнью желудка и двенадцатиперстной кишки тем выше, чем выше уровень экономического развития, темп жизни и работы населения. В крупных городах язвой болеют чаще, чем в сельской местности.
Нет кислоты – нет язвы: что думали о язвенной болезни в начале ХХ века
На заре ХХ века основной причиной возникновения язвы желудка и двенадцатиперстной кишки считали повышенное выделение соляной кислоты желудком. Тогдашняя медицина была под сильным влиянием грандиозных открытий сделанных в физиологии пищеварительной системы, поэтому «рефлекторная» теория язвенной болезни считалась почти неопровержимой и мало кто мог подумать, что в будущем представления об этой болезни могут так сильно измениться.
«Нет кислоты – нет язвы» — этот принцип был взят за основу в теории возникновения и лечения язвенной болезни в начале прошлого века. Нужно сказать, что такой подход к объяснению природы язвенной болезни нельзя считать полностью безосновательным. Например, хорошо известно, что сильный стресс может за несколько дней «открыть» язву, и что использование веществ нейтрализующих кислоту заметно улучшает симптомы язвенной болезни (главным образом боль). Так же нужно подчеркнуть, что «кислотный фактор» действительно играет важную роль в возникновении язвенной болезни, но отнюдь не главную, как это полагали ранее.
Попытки лечения язвы желудка и двенадцатиперстной кишки предпринимались еще в античные времена. Тогда единственным средством от язвенной болезни, а вернее от ее симптомов, были антациды – средства нейтрализующие кислоту (например, щелочные минеральные воды).
Такой метод лечения используется и в наше время. Едва ли можно найти «язвенника», который бы хоть раз в жизни не пытался утолить боль раствором пищевой соды. Следуя этому принципу, медицина середины ХХ века положила много усилий на разработку новых антацидов, и нужно сказать достигла в этой области значительных успехов, однако, вопреки ожиданиям, новые препараты, нейтрализующие кислотность желудочного сока не смогли решить «язвенную проблему».
Другой подход к лечению язвенной болезни первой половины ХХ проистекал прямо из знаменитых опытов профессора И.П. Павлова. Так, из экспериментов ученного, стало известно, что выделение кислоты желудком происходит под контролем блуждающего нерва, и что существуют химические вещества, способные затормозить этот процесс.
В силу из этих положений практически единственным лекарством для лечения язвенной болезни долгое время оставался экстракт Белладонны, содержащий атропин, вещество ингибирующее действие блуждающего нерва на желудок и другие внутренние органы.
Несмотря на видимую «правильность» и «научность» метода он оказался недостаточно эффективным. Вдобавок, экстракт Белладонны ядовит и кроме торможения выделения кислоты желудком вызывает множество других весьма опасных побочных эффектов.
На протяжении ХХ века по-настоящему решить проблему язвы желудка или двенадцатиперстной кишки могли только хирурги. Были разработаны различные хирургические техники: от удаления части желудка или пересечения стволов блуждающего нерва, до полного иссечения желудка или пораженного участка кишечника. Конечно, все эти операции были чрезвычайно тяжелыми и сопровождались высоким риском осложнений, поэтому такой подход к лечению язвенной болезни не мог оставаться единственным.
Язвенная болезнь – родня гриппу и скарлатине!
Если бы кто-нибудь в начале ХХ века высказал предположение о том, что язвенная болезнь имеет инфекционную природу, как, например, грипп, скарлатина или, скажем, дизентерия, то, вероятно, его подняли бы на смех, а теорию разбомбили «неопровержимыми» физиологическими фактами. Однако, в начале ХХI века такое предположение показалось весьма уместным, а два ученых, доказавших инфекционную природу язвенной болезни получили нобелевскую премию (Робин Уоррен и Барри Маршалл, 2005 г.).
Стараниями ученых был открыт особый вид бактерий, приспособившихся выживать в агрессивных условиях желудка (pH желудочного сока приближается к 2). Из-за спиралевидной формы бактерии были названы Хеликобактерами (helix — спираль), а по месту проживания (привратник желудка — pylorus) Helicobacter Pylori.
Ученые доказали, что данный вид бактерий способен внедряться вглубь слизистой оболочки желудка и вызывать ее разрушение. Фактически язва желудка есть не что иное, как колония размножения этих микробов.
Это открытие перевернуло представление о патогенезе язвенной болезни – вместо неопределенного понятия «стресса», «повышенной кислотности» и прочих положений, использовавшихся в старой теории, ученые выявили явную, материальную и «живую» причину болезни, устранив которую можно побороть и саму болезнь.
Нужно сказать, что дальнейшие эпидемиологические исследования показали, что Хеликобактериоз (инфекция Helicobacter Pylori) обнаруживается в более чем 85% случаев язвенной болезни желудка и в, практически, 100% случаев язвенной болезни двенадцатиперстной кишки. Выше мы говорили о том, что хеликобактер обитает в слизистой желудка, но тогда каким образом он замешан в развитии язвы двенадцатиперстной кишки? Ответ достаточно прост: язва двенадцатиперстной кишки развивается только на тех участках слизистой кишечника, которые по определенным причинам изменяют свою структуру по типу слизистой желудка. Такие островки носят название очагов «желудочной метаплазии эпителия кишечника». Именно на этих участках и селится хеликобактер.
От теории к практике: нет хеликобактериоза – нет язвы!
Переворот в теории механизмов развития язвы и выявление материального «возбудителя» язвенной болезни привели к коренному изменению практики лечения этой болезни. Если раньше усилия врачей были направлены на устранение агрессивной кислоты, то после открытия роли хеликобактериоза в патогенезе язвенной болезни, приоритетной задачей лечения стало искоренение инфекции, или, как говорят в медицине, ее эрадикация.
Как и многие другие микробы хеликобактер оказался уязвимым по отношению к некоторым антибиотикам. Первые клинические исследования, наблюдавшие за лечением больных язвенной болезнью с помощью антибиотиков, показали высокую эффективность нового принципа лечения и значительное сокращение количества рецидивов и осложнений болезни.
Однако победу над язвой праздновать рано. Оказалось, что хеликобактер способен быстро приспосабливаться к антибиотикам и после курса лечения приобретает невосприимчивость к ним. Проблема антибиотикорезистентности инфекции – является основной проблемой в лечении язвенной болезни нашего времени.
На данном этапе стандартная терапия язвенной болезни включает комбинацию из двух антибиотиков (обычно один макролид и один синтетический пенициллин или метронидазол), что позволяет заметно повысить эффективность лечения и снизить частоту рецидивов болезни. Нужно заметить, что рецидивы не всегда говорят о неэффективности лечения, как и при других инфекционных заболеваниях, болезнь может возникнуть снова при повторном заражении организма микробом (например, гриппом мы болеем почти каждый год).
Комбинированное лечение язвенной болезни в наши дни
Как можно заметить, с течением времени представления о самой язвенной болезни и о ее лечении сильно изменились. В наше время лечение язвенной болезни комбинированное, то есть включает использование нескольких методов, как новых, так и старых:
1. Диета, как и прежде, занимает особое место в лечении язвенной болезни. Нормализация режима и состава питания облегчает течение болезни и повышает шансы на ее излечение.
2. Использование антибиотиков позволяет искоренить хеликобактериоз – основной фактор язвообразования.
3. Использование современных антацидных средств – осуществляет дополнительную защиту слизистой желудка и способствуют выздоровлению в тех случаях, когда повышенная кислотность, поддерживает развитие болезни.
4. Гастропротекторы – новое поколение лекарственных препаратов (на основе биологически активных веществ) обеспечивающих ультразащиту слизистой желудка.
Библиография:
1. Николаева Е. В. Язвенная болезнь желудка СПб. : Нев.проспект, 1999
2. Оноприев В.И. Язвенная болезнь желудка, Краснодар : ООО БК «Группа Б», 2006
Перед применением необходимо проконсультироваться со специалистом.
Источник
— [ Страница 1 ] —
На правах рукописи
Букова Людмила Валентиновна
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ПОКАЗАТЕЛЕЙ
КРОВОТОКА В СОСУДАХ БРЮШНОЙ ПОЛОСТИ И
МИКРОЦИРКУЛЯЦИИ В СЛИЗИСТОЙ ОБОЛОЧКЕ ЖЕЛУДКА
ПРИ ЯЗВЕННОЙ БОЛЕЗНИ
14.01.04 – «Внутренние болезни»
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2011
Работа выполнена на кафедре гастроэнтерологии ФГБУ «Учебно-научный медицинский центр» Управления делами Президента РФ
Научный руководитель:
доктор медицинских наук Бурков Сергей Геннадьевич
Официальные оппоненты:
доктор медицинских наук, профессор Никифоров Петр Андреевич
доктор медицинских наук, профессор Шептулин Аркадий Александрович
Ведущая организация: ГБОУ ДПО РМАПО Минздравсоцразвития РФ.
Защита состоится «____»__________ 2012 года в 14.00 часов на заседании
Диссертационного совета Д121 001.01 в ФГБУ «Учебно-научный медицинский центр» Управления делами Президента РФ.
Адрес: 103875, Москва, ул. Воздвиженка, 6
С диссертацией можно ознакомиться в библиотеке ФГБУ «Учебно-научный медицинский центр» Управления делами Президента РФ (121359, г. Москва, ул. Маршала Тимошенко, д.21)
Автореферат разослан «____» __________ 2011 года
Ученый секретарь диссертационного совета
д.м.н., профессор Ардатская М.Д.
СПИСОК СОКРАЩЕНИЙ
ВБА — верхняя брыжеечная артерия
ВВ — воротная вена
ДПК — двенадцатиперстная кишка
ЖКТ — желудочно-кишечный тракт
ИЭМ — индекс эффективности микроциркуляции
ЛДФ — лазерная допплерографическая флуометрия
ОПА — общая печеночная артерия
СА — селезеночная артерия
СВ — селезеночная вена
СКО — среднеквадратическое отклонение
СО — слизистая оболочка
СОДПК — слизистая оболочка двенадцатиперстной кишки
СОЖ — слизистая оболочка желудка
М — среднее арифметическое показателя микроциркуляции
— среднее квадратичное отклонение (СКО) амплитуды
колебаний кровотока от М
Кv — коэффициент вариации
УЗ — ультразвук
УЗИ — ультразвуковое исследование
УЗД — ультразвуковая диагностика
НР — хеликобактер пилори
ЧС — чревный ствол
ЭГДС — эзофагогастродуоденоскопия
ЯБ — язвенная болезнь
ЯБЖ — язвенная болезнь желудка
ЯБДПК — язвенная болезнь двенадцатиперстной кишки
ЯЖ — язва желудка
ЯДПК — язва двенадцатиперстной кишки
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы
Проблема изучения язвенной болезни в настоящее время остается актуальной как в теоретическом, так и в практическом отношении. Несмотря на большое количество отечественных и зарубежных публикаций по данной теме, многие вопросы патогенеза и лечения заболевания остаются спорными и не вполне ясными. По данным мировой статистики распространенность ЯБ среди взрослого населения составляет от 5 до 15%. Заболеваемость ЯБ желудка и 12-перстной кишки в РФ в 2010 году составила 157,6 на 100 тыс. населения (Скворцов В.В., Одинцов В.В., 2010).
Необходимость изучения ЯБ определяется тем, что болеют люди наиболее трудоспособного возраста. У 20-25% больных течение болезни осложняется перфорацией (5-12%), кровотечением (15-20%), смертность при этом достигает 10% (Шептулин А.А., 2003). В связи с этим, необходим поиск и разработка новых возможностей для прогнозирования течения заболевания, оценки эффективности лечения и предупреждения развития обострений.
Согласно классическим представлениям процессы ульцерогенеза, хронизации образовавшихся язв и их рецидивирование тесно связаны с недостаточностью кровоснабжения гастродуоденальной зоны, нарушениями гемодинамики сосудов брюшной полости, микроциркуляции в стенке желудка, а, следовательно, трофики пораженных тканей. Все энергоемкие процессы в слизистой оболочке, включая ее восстановление, физиологическую и репаративную регенерацию эпителиальных и железистых клеток, может обеспечить только адекватное потребностям региональное кровоснабжение.
Вопрос о значении нарушенного кровотока в возникновении ЯБ имеет давнюю историю. Еще в 1852 году R.Virchov высказал предположение о том, что изменения сосудов подслизистого слоя желудка играют решающую роль в происхождении заболевания. Последующие работы подтвердили наличие разнообразных изменений кровеносных сосудов в стенке желудка при его язвенных поражениях, причем эти изменения особенно отчетливо выражены при обострении заболевания (Чорбинская С.А., 1996). Кроме того, описана возможность возникновения язв желудка у больных атеросклеротическим поражением крупных артерий желудка и чревного ствола (Щупакова А.Н., 1998).
Таким образом, при ЯБ различной локализации закономерно нарушается регионарный кровоток и микроциркуляция, поэтому их изучение в различные фазы течения заболевания интересно как с научной, так и практической точек зрения.
Достижением последних лет явилось внедрение в практику новейшей ультразвуковой аппаратуры, совместившей стандартную эхографию и допплерографию, разработка новых методологических приемов обследования сосудов брюшной полости (Берестень Н.Ф., 2002; Митьков В.В., 2003), позволивших изучать кровоток во всех крупных и мелких сосудах артериовенозного русла.
Сравнительно новым методом исследования микроциркуляции является лазерная допплеровская флуометрия – высокочувствительный метод функциональной диагностики периферического кровообращения для измерения уровня кровотока и диагностики состояния микроциркуляции в органах и тканях при различных патологических состояниях, который используется в реальном масштабе времени (Козлов В.И., 2001).
Эти обстоятельства радикально повысили возможности диагностики сосудистых нарушений, сопровождающих заболевания гастродуоденальной зоны.
Однако, исследований посвященных изучению данного вопроса, несмотря на современные возможностями диагностики, недостаточно и их результаты противоречивы. Это явились основанием для дальнейшего изучения роли нарушений гемодинамики сосудов брюшной полости и микроциркуляции в слизистой оболочке желудка в развитии обострений язвенной болезни.
Цель исследования
Изучить динамику ультразвуковых гемодинамических показателей в сосудах брюшной полости и микроциркуляции в СО желудка при язвенной болезни желудка и двенадцатиперстной кишки.
Задачи исследования
1. Изучить особенности гемодинамики в сосудах брюшной полости (чревном стволе, его висцеральных ветвях, верхней брыжеечной артерии, воротной вене, селезеночной вене) при язвенной болезни желудка и двенадцатиперстной кишки в различные фазы течения заболевания.
2. Установить наиболее информативные гемодинамические показатели при язвенной болезни желудка и двенадцатиперстной кишки в различные фазы течения заболевания.
3. Проанализировать связь между полом, возрастом больных, персистенцией НР инфекции, клиническими проявлениями и изменениями гемодинамики в сосудах брюшной полости при язвенной болезни желудка и двенадцатиперстной кишки.
4. Оценить изменения микроциркуляции в СО желудка при язвенной болезни желудка и проанализировать связь между полом, возрастом больных, персистенцией НР инфекции, клиническими проявлениями и изменениями микроциркуляции в СО желудка.
Научная новизна
Впервые охарактеризованы особенности показателей гемодинамики в артериальных (чревном стволе и его ветвях, верхней брыжеечной артерии) и венозных (воротной и селезеночной венах) сосудах брюшной полости полученные при проведении допплерографического исследования у пациентов, страдающих ЯБЖ и ЯБДПК.
Изучена гемодинамика сосудов брюшной полости в острой фазе язвообразования. Установлено, что более чем в половине случаев имеет место увеличение объемной скорости кровотока в артериях и венах, кровоснабжающих гастродуоденальную зону (в среднем на 25%). Доказано, что в острой фазе наблюдаются максимальные изменения гемодинамических показателей в чревном стволе, общей печеночной артерии, воротной вене, по сравнению с фазами красного и особенно белого рубца. Проведена оценка наиболее информативных гемодинамических показателей в различные фазы рубцевания язвы
На достаточном клиническом материале проведена оценка связи между полом, возрастом, персистенцией НР инфекции, клиническими проявлениями и гемодинамикой в сосудах брюшной полости при ЯБ. Выявлена зависимость нарушения гемодинамики в сосудах брюшной полости только от возраста пациентов, характеризующаяся снижением всех гемодинамических показателей в среднем на 30% в старшей возрастной группе.
Охарактеризованы особенности показателей микроциркуляции, полученные при проведении лазерной допплерографической флуометрии у пациентов в острой фазе ЯБЖ. Выявлена зависимость нарушений микроциркуляции от возраста (старше 40 лет), клинических проявлений и персистенции НР инфекции.
Практическая значимость работы
Результаты проведенного исследования определяют показания для изучения гемодинамики в сосудах брюшной полости при язвенных поражениях желудка и двенадцатиперстной кишки; изучения микроциркуляции в СОЖ, с целью контроля за изменениями при рубцевании язвенного дефекта, а также для определения прогностических критериев течения заболевания в разных возрастных группах.
Результаты работы обосновывают необходимость допплерографического обследования с целью выявления эхографических предикторов возможного обострения ЯБЖ и ЯБДПК.
Основные положения, выносимые на защиту
1. Обострение ЯБ сопровождается достоверными изменениями гемодинамики сосудов брюшной полости, кровоснабжающих желудок и двенадцатиперстную кишку (чревный ствол, селезеночная и общая печеночная артерии, воротная и селезеночная вены): расширением диаметра и увеличением объемной скорости кровотока.
2. Наиболее информативными гемодинамическими показателями, свидетельствующими об обострении ЯБ, возможном неблагоприятном прогнозе ее течения, являются уменьшение диаметра и объемного кровотока в ОПА, с повышением этих показателей в воротной вене максимально в фазу белого рубца.
3. Обострение ЯБЖ у лиц в возрасте старше 40 лет сопровождается снижением всех гемодинамических показателей. При этом изменения гемодинамики в сосудах брюшной полости не зависят пола пациентов, клинических проявлений заболевания, персистенции НР инфекции.
4. Обострение ЯБЖ сопровождается нарушениями микроциркуляции в СОЖ (повышением среднего значения параметра микроциркуляции, снижением, квадратичного отклонения, коэффициента вариации, индекса эффективности микроциркулляции).
5. Выраженность нарушений микроциркуляции в СОЖ достоверно коррелирует с возрастом, степенью обсеменения НР, клиническими проявлениями заболевания.
Внедрение результатов работы в клиническую практику
Разработанные схемы обследования пациентов внедрены в работу отделений гастроэнтерологии и ультразвуковой диагностики ФГБУ «Поликлиника № 2» и ФГБУ «Поликлиника № 3» УД Президента РФ, в педагогических и научно- исследовательский процесс на кафедре гастроэнтерологии ФГБУ «УНМЦ» УД Президента РФ.
Апробация диссертации проведена 10 июня 2011 года на совместной научно-практической конференции кафедры гастроэнтерологии и курса эндоскопии кафедры хирургии ФГБУ «Учебно-научный медицинский центр» УД Президента РФ и врачей ГКБ № 51 (протокол № 60).
Публикации. По теме диссертации опубликовано в 10 научных работ, из них 2 – в рецензируемых журналах, рекомендованных ВАК РФ.
Основные положения диссертации доложены на ІХ Российской гастроэнтерологической неделе (2003); Х Российской гастроэнтерологической неделе (2004); Научной конференции «Актуальные вопросы амбулаторно-поликлинической практики», посвященной 25-летию ФГУ «Поликлиника №3» УД Президента РФ (2006); V Съезде Российской ассоциации специалистов ультразвуковой диагностики в медицине (2007); Поликлинической научно-практической конференции «Современные методы диагностики и лечения заболеваний в условиях поликлиники» ФГУП «Поликлиника №2» УД Президента РФ (2007); ІІ Российском Национальном конгрессе по лучевой диагностике и терапии (2008).
Объем и структура работы
Диссертация изложена на 134 страницах машинописного текста, состоит из введения, обзора литературы, главы, посвященной описанию материалов и методов исследования, результатов собственных исследований, обсуждения, выводов, практических рекомендаций и списка литературы, включающего 215 источников, в том числе 128 отечественных и 87 иностранных. Работа иллюстрирована 18 таблицами и 19 рисунками.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Характеристика обследованных пациентов
Для решения поставленных задач обследовано 110 больных с язвенной болезнью желудка и двенадцатиперстной кишки в разные фазы течения болезни, из них 68 мужчин (61,8%) и 42 женщины (38,2%). У 45 человек (40,9%) выявлены язвы желудка, у 65 человек (59,1%) язвы ДПК. Возраст пациентов колебался в пределах от 32 до 80 лет, составив в среднем 55,2±6,3 года.
Все больные были разделены на группы. Первую группу составили 45 больных с ЯБЖ, из них 20 до 40 лет и 25 старше 40; вторую — 65 пациентов с ЯБДПК, из них 37 до 40 лет и 28 — старше 40.
Клиническая характеристика больных
Анализ клинических проявлений, результатов эндоскопического и морфологического исследований показал, что большую часть пациентов составили больные со 2 степенью обсеменения — 13 (28,9%) с ЯБЖ и 27 (41,5%) с ЯБДПК.
По клиническим проявлениям преобладали умеренные боли — у 21 (46,7%) с ЯБЖ и 34 (52,3%) с ЯБДК; при ЯБЖ — эпигастральная локализация боли у 21 (46,7%) больного, а при ЯБДПК – пилородуоденальная в 32 (49,2%) случаях. У большинства пациентов превалировали язвы средних размеров: 0,6 -1,9 см с ЯБЖ у 23 (51,1%), у 45 (69,2%) с ЯБДПК. По характеру болей при ЯБЖ в 51,1% острые, схваткообразные боли, при ЯДПК- тупые, ноющие (70,2% больных). По времени появления болей при ЯБЖ чаще ранние боли (31,1% больных), при ЯБДПК чаще поздние боли у (49,2%). По характеру диспепсических жалоб преобладали жалобы на ощущение тяжести в эпигастрии: при ЯБЖ — у 44,4%, а ЯБДПК — у 38% больных.
В контрольную группу включено 20 здоровых лиц, без указаний на ЯБ в анамнезе (средний возраст 44,9±5,1 лет), из них 9 (45%) мужчин и 11 (55%) женщин.
Набор больных проводился в ФГБУ «Поликлиника №2» и на базе ЦКБ № 2
им. Н.А. Семашко ОАО «РЖД».
В план обследования были включены клинические (анализ жалоб, данных анамнеза, физикальное обследование), лабораторные (клинические и биохимические анализы крови, общий анализ мочи, копрология) и инструментальные методы исследования (ЭКГ, УЗИ органов брюшной полости и забрюшинного пространства, допплерографическое исследование сосудов брюшной полости).
Применялись специальные методы исследования для оценки состояния СО гастродуоденальной зоны (ЭГДС с морфологическим исследованием гастробиоптатов), определения наличия и степени инфицированности НР. Степень обсемененности СОЖ НР оценивали согласно критериям, предложенным Л.И. Аруином и соавт. (1993); оценка локальной микроциркуляции в гастродуоденальной слизистой изучалась методом ЛДФ; ЭГДС выполнялось эндоскопами фирмы «Оlimpus» (Япония) типов GIF-K, GIF-K2, GIF-XQ-10.
УЗИ проводилось на ультразвуковом приборе «Sonoline Elegra» фирмы «Siemens» с использованием конвексного датчика частотой 3,5 МГц и частотного фильтра (100 Гц).
Локальная микроциркуляции в СОЖ (ЛДФ) проводилась с использованием аппарата ЛАКК-01 (НПП «ЛАЗМА», Россия) по методике Б.С. Брыскина и соавт. (1999). В ходе исследования регистрировали и рассчитывали: среднее арифметическое показателя микроциркуляции, измеряемого в (пф.ед.), среднеквадратичное отклонение амплитуды колебаний кровотока от М измеряемого в (пф.ед.), коэффициент вариации, индекс эффективности микроциркуляции. Обследование проводилось в острой фазе, в процессе рубцевания язвенного дефекта (стадия красного и белого рубца), через 6 и 12 месяцев после стихания обострения.
Источник

