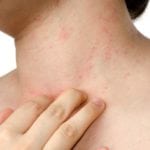
Зуд при панкреатите и желтуха
Зуд представляет собой ощущение жжения и покалывания возникающее на поверхности кожного покрова. При возникновении этого чувства человек испытывает значительный дискомфорт, что приводит к нарушениям качества жизни.
Появление такого симптома приводит к нарушению сна и возникновению депрессивного состояния.
Дополнительно у больного снижается работоспособность, и появляются суицидальные намерения.
Чесаться кожные покровы начинают чаще всего при наличии у больного кожных заболеваний. Но может и появляться при развитии органических болезней таких, например, как панкреатит.
Панкреатит представляет собой заболевание, характеризующееся воспалительным процессом в тканях поджелудочной.
Недуг может иметь две формы:
- хроническую;
- острую.
Одним из основных отличий между этими формами недуга является то, что острая форма протекает быстро, а хроническая имеет вялотекущий характер.
Зуд при заболеваниях поджелудочной железы появляется при возникновении и прогрессировании хронической формы болезни.
Почему появляется кожный зуд при панкреатите?
Зудеть тело при воспалении поджелудочной может при наличии у больного хронической разновидности болезни.
Зуд в области поджелудочной железы у больного может появиться только в двух случаях.
Причинами появления неприятных ощущений могут являться:
- Наличие в организме больного аллергии на медицинские препараты.
- Развитие отека поджелудочной.
 Аллергия на лекарственные препараты возникает в результате использования медикаментозных средств, применяемых при лечении панкреатита, в составе которых содержатся компоненты провоцирующих появление аллергической реакции.
Аллергия на лекарственные препараты возникает в результате использования медикаментозных средств, применяемых при лечении панкреатита, в составе которых содержатся компоненты провоцирующих появление аллергической реакции.
Зуд тела при панкреатите в острой форме является крайне редким явлением.
Если зуд в области поджелудочной железы спровоцирован лекарствами, то он также может сопровождаться интоксикацией организма, появлением тошноты и позывов к рвоте.
Из-за развития отечности, железа увеличивается в объеме. Что приводит к оказанию давления на примыкающие к ней органы, такие как печень и желчный пузырь.
Отек поджелудочной провоцирует нарушение процесса оттока желчи. Такое нарушение приводит к проникновению желчи в кровяной ток. В результате проникновения желчных кислот в кровь они достигают нервных окончаний и провоцируют возникновение сильного зуда.
Причиной появления неприятного симптома может быть развивающийся холецистит, прогрессирование которого на фоне панкреатита усиливается в результате нарушений оттока желчи.
Для установления точной причины появления дискомфортных ощущений на кожных покровах больному следует пройти обследование организма.
В процессе проведения обследования потребуется сдать целый комплекс анализов включающих анализ крови, мочи и кала.
Кровь сдается на выявление соотношения между лейкоцитами и эритроцитами.
При нормальном состоянии в крови человека содержится около 5 млн. эритроцитов, 300 тыс. тромбоцитов и около 4-9 тыс. лейкоцитов. Повышение количества лейкоцитов свидетельствует о наличии в организме воспалительных процессов.
При исследовании крови выявляется ее загустение в результате обезвоживания организма. При анализе выявляется снижение количества эритроцитов.
Дополнительно проводится биохимический анализ крови. При котором выявляется превышение концентрации билирубина в ней.
После проведения всего комплекса обследований лечащий врач выбирает метод и тактику проведения терапевтических мероприятий направленных на купирование возникающих дискомфортных ощущений на кожных покровах тела.
Способы устранения чувства зуда
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Для устранения появляющегося чувства зуда или его уменьшения потребуется обратиться к лечащему врачу за оказанием профессиональной помощи.
После осмотра больного врач назначает проведение всех необходимых анализов, которые позволяют точно установить причину возникновения неприятного симптома. После проведения обследования лечащий врач назначает прием необходимых лекарственных препаратов.
Если причиной появления неприятного симптома стало употребление лекарств необходимых при лечении панкреатита, то проводится их замена на аналоги с одновременным назначениемприема антигистаминных средств, для устранения проявлений аллергической реакции.
 Применение антигистаминных средств позволяет ограничить чувствительность гистаминовых рецепторов, что снижает аллергические реакции на принимаемые при лечении панкреатита препараты.
Применение антигистаминных средств позволяет ограничить чувствительность гистаминовых рецепторов, что снижает аллергические реакции на принимаемые при лечении панкреатита препараты.
В некоторых случаях могут использоваться медицинские препараты, относящиеся к группе глюкокортикоидов. Применение этих средств позволяет снять аллергию и уменьшить проявления симптомов характерных для панкреатита.
В случае, когда зуд тела при панкреатите спровоцирован набуханием поджелудочной железы, то для лечения используются урсодезоксихолевые кислоты.
Лечение с помощью этих соединений позволяет нейтрализовать желчные кислоты, оказывающие раздражающее воздействие на нервные окончания и вызывающие неприятные и дискомфортные ощущения.
Советы при проведении терапии панкреатита
Лечение поджелудочной железы рекомендуется осуществлять исключительно под присмотром врача, в условиях стационара медицинского учреждения.
Течение болезни будет значительно легче и возникновения дополнительных дискомфортных ощущений можно будет избежать, если лечение будет проводиться эффективно под контролем опытного лечащего врача.

В процессе проведения терапии для предотвращения появления осложнений требуется строго соблюдать все рекомендации доктора относительно ограничений в питании. Соблюдение диетического рациона является одним из факторов способствующих быстрому выздоровлению.
Диетическое питание требует исключение из употребления продуктов питания, способствующих возникновению обострения заболевания.
В перечень таких продуктов входят:
- копчености;
- соленая пища;
- острые блюда;
- напитки, содержащие алкоголь;
- напитки с большим содержанием кофеина;
- газированные напитки.
При несоблюдении указанных рекомендаций высока вероятность обострения в течение хронического панкреатита, что спровоцирует появление кожного зуда.
Помимо этого несоблюдение строгой диеты может спровоцировать переход острой формы заболевания в хроническую, в такой ситуации очень сложно будет избежать появления неприятного симптома.
Появление зуда при ХП псевдотуморального типа
 Кожные покровы начинают чесаться у больного при развитии хронической формы панкреатита по псевдотуморальному типу. Такая форма заболевания развивается достаточно медленно.
Кожные покровы начинают чесаться у больного при развитии хронической формы панкреатита по псевдотуморальному типу. Такая форма заболевания развивается достаточно медленно.
Развитие болезни до появления видимых патологических изменений происходить может на протяжении от 7 до 15 лет.
Панкреатит этого типа характеризуется появлением опухоли в головке поджелудочной железы. Такое заболевание лечится только при помощи хирургического вмешательства.
Характерным признаком такой разновидности хронического панкреатита является возникновение холестатического зуда. Причина такого состояния – кислоты желчи, скапливающиеся в организме при нарушениях в функционировании билиарной системы. Кислоты способствуют раздражению нервных окончаний расположенных в кожных покровах.
Основными симптомами нарушения работы билиарной системы являются следующие:
- Темная моча.
- Светлый кал.
- Желтушность кожного покрова.
- Пожелтение склер глазных яблок.
- Зуд на коже.
Появление указанных симптомов связано с возрастанием в организме концентрации прямого билирубина, осаждающегося в тканях организма.
После проведения оперативного вмешательства все симптомы нарушения исчезают, а отток желчи из печени и желчного пузыря нормализуется.
Симптомы панкреатита рассмотрены в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник

Панкреатит – заболевание поджелудочной железы, характеризующееся прогрессированием воспалительных процессов в ее полости, следствием чего становится активизация панкреатических ферментов в полости железы и начало процесса самопереваривания. Хронический панкреатит, прогрессирующий по псевдотуморозной типологии, обладает вялотекущим характером и может прогрессировать до тех пор, пока все происходящие патологические нарушения в паренхиматозном органе не приобретут необратимый характер. Большинство пациентов с подобной формой воспаления страдают от зуда эпидермиса. В сегодняшнем материале разберемся подробнее с тем, когда появляется данная симптоматика при панкреатите, что ее провоцирует и что можно делать, чтобы от нее избавиться.
Когда может появиться кожный зуд?
Зуд при хроническом панкреатите может появиться в двух случаях:
- При образовании аллергической реакции на прием фармацевтических препаратов.
- Развитие отечности поджелудочной железы.
Аллергические реакции на прием лекарственных препаратов начинают развиваться на фоне приема медикаментов, фармацевтические свойства которых направлены на устранение панкреатической патологии. При остром панкреатическом заболевании развитие зуда из за поджелудочной железы – является редким явлением. Если все тело начинает чесаться из-за развития аллергических реакций, то такие симптомы будут в обязательном порядке сопровождаться общей интоксикацией всего организма, а также тошнотой и интенсивной рвотой.
Развитие отечности поджелудочной ведет к набуханию паренхиматозного органа, вследствие чего он начинает сдавливать рядом расположенные внутренние органы. Наибольшему давлению подвергаются такие органы, как желчный пузырь и печень.
Чрезмерное давление способствует нарушению оттока желчи, из-за чего она начинает попадать в плазму крови и направляется к нервным окончаниям, результатом чего и является образование жжения на поверхности всего тела.

Кожный зуд при панкреатите – причины и лечение
Холестатический вид жжения эпидермиса у пациентов с панкреатическим поражением поджелудочной железы начинает развиваться на фоне раздражения нервных окончаний в эпидермисе при скоплении желчных кислот в полости организма.
При образовании опухоли в зоне головки паренхиматозной железы лечение может проводиться только посредством хирургического вмешательства.
При развитии рака поджелудочной железы также все тело пациента начинает интенсивно зудеть, не давая покоя больному. При прорастании злокачественной опухоли по направлению к желчному каналу, происходит сдавливание желчных протоков извне, а если закупоривается дуоденальный сосочек, то желчные протоки сдавливают лимфоузлы.
При всех этих патологиях процессы оттока желчи в полость кишечника становятся затрудненными, что провоцирует развитие желтухи и увеличение концентрации билирубина в составе крови. Прогрессирующая форма панкреатита и кожный зуд способствуют оказанию токсичного воздействия на весь организм. Кожные покровы и слизистые поверхности приобретают желтушный оттенок. Также начинает увеличиваться концентрация гистамина и кожные покровы начинают чесаться на постоянной основе. А при нарушении функционирования почек и печени, проявление неприятных ощущений в эпидермисе приобретает более усугубленную форму.
После проведения операции по удалению пораженной части паренхиматозного органа, все дискомфортные симптоматические признаки, в виде кожного жжения, желтушности слизистых, склер глаз и кожных покровов, а также темный цвет мочи и светлые каловые массы, будут полностью устранены.
Способ устранения зуда
Для того чтобы ликвидировать столь неприятные симптоматические признаки развития панкреатического поражения поджелудочной железы, как жжение кожных покровов, необходимо предварительно обратиться к лечащему врачу, который на основе всех индивидуальных особенностей организма каждого пациента сможет подобрать наиболее эффективный вариант его устранения.
Для установления истинной причины зудения эпидермиса, пациенту необходимо будет предварительно сдать анализы, на основе результатов которых и будет производиться подбор лекарственных препаратов.
Если в роли провоцирующего фактора выступают аллергические реакции организма, то в качестве лечения назначаются препараты антигистаминного спектра действия, направленные на ликвидацию прогрессирующей аллергии. Они способствуют ограничению гистаминовых рецепторов и предотвращают развитие аллергической реакции.

Также, лечащий врач должен подобрать другие лекарственные препараты для лечения панкреатического заболевания, не вызывающие аллергических реакций.
Следует отметить, что лечащий врач может прописать от зуда прием глюкокортикоидов, способствующих устранению аллергии и снижению интенсивности проявления симптоматических признаков панкреатической болезни. При развитии отечности паренхиматозного органа назначается прием урсодезоксихолевых кислот.
Список литературы
- Мерзликин Н.В., Панкреатит. – М.: ГЭОТАР-Медиа, 2014 г.
- Ярема, И. В. Аутоиммунный панкреатит МЗ РФ, непрерывное медицинское и фармацевтическое образование. М. ГОУ ВУНМЦ МЗ РФ, 2003 г.
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Мед. книга Н. Новгород Изд-во НГМА, 2003 г.
- Кучерявый Ю. А., Маев И. В. Болезни поджелудочной железы. В 2 томах (комплект из 2 книг) Медицина, Шико М. 2008 г.
- Минушкин О.Н. Хронический панкреатит у детей. Терапевтический архив. 2001 г. № 1 стр. 62–65.
Источник
Питание при остром панкреатите
Примерно в трети случаев причину острого панкреатита установить не удается. К наиболее известным факторам, провоцирующим заболевание, относят:
- Неправильное питание: переедание острой, жирной или жареной пищи;
- Употребление алкоголя;
- Камни в желчных протоках и протоках поджелудочной железы;
- Острые вирусные инфекции (вирусный паротит, гепатит);
- Язва желудка и двенадцатиперстной кишки;
- Дуоденит (воспаление двенадцатиперстной кишки);
- Травмы живота;
- Оперативные вмешательства, которые были проведены на желудке или желчном пузыре;
- Желчнокаменная болезнь;
- Прием некоторых лекарственных препаратов (сульфаниламиды, антибиотики, гормоны);
- Сужение протока поджелудочной железы;
- Новообразования;
- Изменение гормонального фона;
- Нарушения обмена веществ;
- Глистные инвазии;
- Заболевания сердечно-сосудистой системы;
- Наследственность.
Диета при остром панкреатите, имеет свои особенности. Больного переводят на нее сразу же после лечебного голодания. Пациенту в течение полугода можно есть только низкокалорийную пищу.
Пищу нужно употреблять небольшими порциями, до 5 раз в сутки. В первые 2 недели не рекомендуется использовать соль. По консистенции блюда должны быть жидкими или полужидкими. Также их необходимо подогревать, чтобы они были теплыми.
Из рациона исключают:
- Жиры;
- Соль;
- Жареная рыба и мясо;
- Соленья;
- Сдобное тесто;
- Копчености;
- Лук;
- Чеснок;
- Редис и дайкон;
- Сало;
- Консервы мясные и рыбные;
- Мясные бульоны;
- Алкоголь;
- Газированные напитки;
- Сметана и сливки;
- Чипсы, сухарики;
- Грибы;
- Соусы и специи;
- Крепкий чай или кофе.
Продукты, которые можно употреблять:
- Безмолочные каши (геркулес, рис, гречку);
- Нежирное мясо (индейку, курицу) в виде суфле;
- Отварную рыбу;
- Картофельное или морковное пюре;
- Обезжиренный творог;
- Простоквашу;
- Мед;
- Паровые или белковые омлеты;
- Вегетарианские супы;
- Запеканки из круп;
- Фрукты;
- Ягодные соки и морсы;
- Некрепкий чай с молоком;
- Изюм;
- Чернослив;
- Слизистые супы;
- Сухари из пшеничной муки;
- Кисели;
- Паровые котлеты;
- Молоко в составе блюд.
Вводить калорийные блюда в меню нужно постепенно. В дальнейшем соль рекомендуется использовать в минимальных количествах (это предотвращает отек поджелудочной железы и снижает выработку желудочного сока).
Блюда нужно употреблять паровые, отварные или запеченные в духовке. Правильного питания стоит придерживаться в течение года.
Обязательно необходимо следить за работой кишечника и своевременным его опорожнением. Для того чтобы ее нормализовать в рацион вводят молочнокислые продукты и сухофрукты. При необходимости и по согласованию с врачом используют слабительные препараты на основе сены.
Симптомы
Болезнь может развиваться постепенно, симптомы ее нарастают и становятся более выраженными:
- Острая боль. Это один из самых выраженных симптомов. Она может быть настолько интенсивной, что у пациентов наступает болевой шок. Боль может локализоваться в подреберье или носить опоясывающий характер;
- Изменения на лице. При остром панкреатите у пациента заостряются черты лица, кожа становится бледной и приобретает землистый оттенок;
- Тошнота и рвота желчью не приносящая облегчения;
- Сухость во рту и икота;
- Уменьшение количества мочи;
- Диарея. Стул при остром панкреатите пенистый, зловонный с кусочками не переваренной пищи;
- Запор. Может возникать вначале приступа и сочетаться с метеоризмом;
- Вздутие живота. При остром панкреатите желудок и кишечник не сокращаются, при этом мышцы брюшного пресса напряжены;
- Желтый налет на языке;
- Одышка;
- Потливость. Пот при этом липкий с неприятным запахом;
- Изменение цвета кожных покровов. В области поясницы или вокруг пупка на животе могут появиться синие пятна, который придают коже вид мраморной. Если кровь из воспаленной железы проникает под кожу, то в области паха, кожные покровы приобретают синий оттенок;
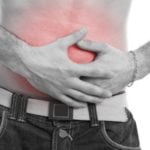
- Желтуха. Вследствие сдавливания желчного протока, при остром панкреатите может возникать механическая желтуха. При этом кожа и склеры глаз становятся желтого оттенка;
- Высокая температура. Резкое повышение температуры может сочетаться с другими симптомами;
- Скачки артериального давления. При заболевании давление может повышаться или резко падать;
- Плохое самочувствие. При остром панкреатите состояние здоровья пациента резко ухудшается, может возникать предобморочное состояние или потеря сознания.
Осложнения
Если вовремя не начать лечение возможно появление осложнений, которые условно подразделяют на ранние и поздние.
К ранним осложнениям относят:
- Шок;
- Ферментативный разлитой перитонит;
- Желтуха;
- Пневмония;
- Психоз интоксикационного характера;
- Острая почечная недостаточность;
- Острая печеночная недостаточность;
- Тромбоз сосудов;
- Гнойные осложнения.
Они возникают по истечению 10 – 12 суток, при присоединении вторичной инфекции:
- Гнойный панкреатит;
- Абсцессы брюшной полости;
- Флегмона забрюшинной клетчатки;
- Свищи поджелудочной железы;
- Кровотечения;
- Кисты поджелудочной железы.
Практически всегда последствием острого панкреатита является хронический панкреатит.
Синдром механической желтухи при остром панкреатите является одним из ведущих и уступает по частоте проявлений лишь болевому.
Одна из причин — увеличение головки поджелудочной железы более 3,2 см в диаметре, приводящее к сдавлению прилежащего отдела холедоха, причём степень выраженности гипербилирубинемии будет прямо пропорциональна степени увеличения головки поджелудочной железы.
При механической желтухе, обусловленной увеличением головки поджелудочной железы при остром панкреатите лечебная тактика сводится к проведению инфузионной терапии с элементами форсированного диуреза, где на фоне приёма диуретиков, предпочтительно К-сберегающих, происходит прогрессивное уменьшение отёка головки поджелудочной железы, подтверждающееся сонографически.
Ещё одной причиной механической желтухи при остром панкреатите нередко выступает холедохолитиаз — 6 случаев (15,4 %), являющийся проявлением ЖКБ.
необходимо произвести тщательную ревизию внепечёночных желчных путей,
которую во всех случаях целесообразно дополнить интраоперационной холангиографией;
независимо от наличия или отсутствия патологических изменений холедоха необходимо выполнять наружное дренирование общего желчного протока, чаще всего осуществляемое по методу Холстеда-Пиковского через культю пузырного протока, (в наших наблюдениях подобное оперативное вмешательство выполнено 5 пациентам (38,5%);
при наличии стриктуры терминального отдела холедоха необходимо наложение билиодигестивного анастомоза. В исследуемой группе в 3 случаях операция закончилась наложением холедоходуоденоанастомоза по Юрашу, в 1 случае – наложен холедохоеюноанастомоз по Ру;
необходимо произвести тщательную ревизию поджелудочной железы, учитывая что в 15,4 % в исследуемой группе выявлен мелкоочаговый панкреонекроз, требующий дополнительно дренирования сальниковой сумки;
во всех случаях острого панкреатита при ЖКБ необходимо выполнитьпарапанкреатическую блокаду;
необходима адекватная инфузионная и антибактериальная терапия в послеоперационном периоде.
Диагностика основывается на оценке жалоб больных(болевой синдром, нарушение внешне- и внутрисекреторной функций), данных анамнеза и объективного обследования.Последнее включает пальпацию зоны поджелудочной железы для выявления опухолевидного образования и типичных болевых точек. При хроническом панкреатите находят болезненность в зоне Шоффара—Риве (на линии,соединяющей пупок и подмышечную впадину справа),на 5 см выше пупка в точке Мейо-Робсона — в левом реберно-позвоночном углу, в точке Губергрица, соответствующей зоне Шоффара—Риве, но слева, френикус-симптом слева, атрофию подкожно-жирового слоя в области проекции поджелудочной железы (симптом Гротта), зону гиперестезии в XIII-IX сегментах слева (симптом Кача).Проводится биохимическое исследование крови: амилаза,трипсин, липаза. Эти же ферменты определяются в
моче, дуоденальном содержимом. Обязательны копрологическое исследование с выявлением креатореи (повышенное содержание в кале непереваренных мышечных волокон),стеатореи (наличие в кале неусвоенного жира в виде капелек), амилореи (присутствие в кале большого количества крахмала). Вместе с тем полученные результаты имеют относительную ценность, так как они наблюдаются и при энтеритах, колитах.
Кроме целенаправленного обследования выполняются обычные общеклинические исследования (развернутый анализ крови, мочевина в крови, уровень аминотрансфераз), а при наличии желтухи — весь комплекс исследований для установления ее сущности (паренхиматозная или механическая:билирубин (общий, связанный и свободный),ACT, AJ1T, щелочная фосфатаза и др.).
Рентгенологическими симптомами хронического панкреатита являются:1) обызвествление в железе, которое выявляется у 70-75% больных с далеко зашедшим хроническим панкреатитом.Оно может быть в виде: а) единичных камней различной величины, расположенных в относительно крупных
панкреатических протоках; б) множественных кальцификатов, локализующихся как в железе, так и в протоках;в) диффузного обызвествления железы;2) расширение или разворот петли двенадцатиперстной кишки;3) сдавление двенадцатиперстной кишки увеличенной головкой поджелудочной железы наподобие стеноза;4) изменения медиального контура двенадцатиперстной кишки и прежде всего медиальной ее стенки — бугристость,дефект заполнения;
5) появление над и под большим дуоденальным сосочком симметричных вдавлений, создающих на внутренней стенке нисходящей части двенадцатиперстной кишки картину,напоминающую перевернутую на 180“ цифру 3(симптом Фростберга);6) выраженная гипермоторная функция двенадцатиперстной кишки;7) деформация желудка и двенадцатиперстной кишки,смещение луковицы вверх увеличенной поджелудочной железой;
8) увеличение расстояния между желудком и позвоночником(ретрогастрального пространства), обусловленное увеличенной поджелудочной железой и определяемое при боковом просвечивании (в норме оно равняется 4—6 см);9) нарушение эвакуации (главным образом замедленное)из желудка и двенадцатиперстной кишки, дуоденальный илеус, наличие уровня жидкости в двенадцатиперстной кишке;
10) сосочковый признак — рентгенологическое определение большого сосочка двенадцатиперстной кишки в результате перехода на него воспалительного отека с поджелудочной железы;11) явления остеопороза костей, развивающегося в связи с недостаточным всасыванием кальция из кишечника вследствие диареи и неполноценного переваривания жира.
поджелудочную железу клетчатки. Вне обострения поджелудочная железа имеет нормальные, слегка
увеличенные или уменьшенные размеры с неровны-тетания. Поэтому с улучшением состояния больного и прекращением приступов суточное количество жира снова повышается до 70—80 г в день.
Диагностика
Диагностировать заболевание на ранней стадии достаточно сложно. Кроме визуального осмотра и сбора анамнеза, в этом случае используют инструментальные и лабораторные методы:
- Общий анализ крови (проводят, для того чтобы увеличение СОЭ или количества лейкоцитов);
- Анализ крови на сахар (может обнаружить повышение уровня глюкозы);
- Биохимический анализ крови (помогает выявить повышенный уровень ферментов);
- Анализ мочи (может выявить повышенное содержание фермента амилазы);
- Ультразвуковое исследование органов брюшной полости (проводят, для того чтобы выявить изменения в поджелудочной железе);
- Гастроскопия (помогает определить, на сколько вовлечены в процесс воспаления желудок и двенадцатиперстная кишка);
- Рентген (позволяет выловить камни внутри протоков);
- Компьютерная томография (наиболее информативный метод, позволяющий выявить воспалительный процесс в поджелудочной железе и в окружающих ее органах).
Решающую роль играет определение активности энзимов поджелудочной железы: гиперамилаземия появляется с первых часов заболевания и амилаза задерживается на высоком уровне на протяжении 3-5 суток. Вследствие диффундирования амилазы она легко попадает в мочу, в результате чего наблюдается гипердиастазурия. Большое значение имеет гиперлипаземия; липаза труднее диффундирует из крови и дольше (6-8 дней) задерживается.
Рентгенологически устанавливают отложение кальция в железе, а иногда и расширение дуги двенадцатиперстной кишки.
Эхография позволяет обнаружить изменения в структуре железы, наличие псевдокист и кальцификатов.
Панкреатит у детей
У детей острый панкреатит встречается реже и протекает легче, чем у взрослых. Он может возникать из-за нарушения оттока панкреатического секрета, который возникает вследствие аномального развития выводных протоков поджелудочной железы, а также гельминтоза, болезней желудочно-кишечного тракта, тупых травм живота, погрешностей в питании, или тяжелых аллергических реакций.
Лечение панкреатита у детей, практически не отличается от того, которое получают взрослые пациенты. При легких формах заболевания, прогноз благоприятный.
При первых признаках заболевания нужно обратиться за консультацией к врачу. Если пациент испытывают сильную опоясывающую боль в области живота, необходимо немедленно вызвать скорую помощь.
Источник

