Зонд при язве желудка
Гастроинтестинальный зонд в лечении язвенной болезни желудка и двенадцатиперстной кишки
Л.Я. Тимен, А.Г. Шерцингер, А.И. Черепанин, С.В. Стоногин.
(Научный центр хирургии Российской академии медицинских наук, городская клиническая больница N20, Москва, Россия).
Цель: показ эффективности нетрадиционного лечения язвенной болезни
Задачи: определение основных направлений патогенетической терапии язвенной болезни.
При проведении энтерального зондового питания для подготовки к операции у 89 больных язвенной болезнью желудка и двенадцатиперстной кишки отмечена быстрая ликвидация боли, моторно-эвакуаторных нарушений и у 55 — рубцевание язв без оперативного лечения. Предположен нервно-рефлекторный механизм лечебного воздействия зонда, подтвержденный результатами изучения моторно-эвакуаторной функции. При лечении 36 больных с неосложненной формой язвенной болезни желудка и двенадцатиперстной кишки в качестве монотерапии произведена эндоскопическая постановка капиллярного назоеюнального лечебного зонда в зонах расположения водителей ритма по методу Тимена. В 23 наблюдениях формирование рубца произошло на 3-4-й неделе.
Последующее использование капиллярного назоеюнального лечебного зонда при базисной терапии показало его преимущество перед традиционными методами и позволило считать его компонентом лечебной тактики при осложненном течении язвенной болезни у пациентов с высокой степенью операционного риска.
Данные об авторах:
1) Тимен Леонид Яковлевич — подполковник медицинской службы, член Американской академии медицинских наук, член американской академии наук, врач-эндоскопист высшей категории 20-й городской клинической больницы г. Москвы. Раб. тел. 471-33-62.
2) Шерцингер Александр Георгиевич — доктор медицинских наук, профессор отдела экстренной хирургии Научного центра хирургии Российской академии медицинских наук. 129327 Москва, Ленская 15, 5-й корпус, 1-е хирургическое отделение.
3) Черепанин Андрей Игоревич — кандидат медицинских наук, доцент кафедры хирургических болезней N2 Московской медицинской академии имени И.М. Сеченова. Раб. тел. 471-11-35.
4) Стоногин Сергей Васильевич — хирург инфекционного корпуса Тушинской детской городской больницы г. Москвы, кандидат медицинских наук. 143406 Красногорск, Железнодорожная 28А 24. E-mail:
svаs70@mаil.ru
Gastrointestinal probe in treatment of stomach ulcer of stomach and duodenal gut
L.J. Timen, A.G. Shertsinger, A.I. Cherepanin, S.V. Stonogin
(The Centre of science of surgery of the Russian academy of medical sciences, city clinical hospital N20, Moscow, Russia).
The purpose: display of efficiency of nonconventional treatment of stomach ulcer
Tasks: definition of the basic directions of pathogenic therapy of stomach ulcer.
At realization of an enteral tube feed for a preparation for surgery for 89 ill peptic ulcer of a stomach and a duodenum fast liquidation of a pain, motor — evacuation violations and for 55 — cicatrization of ulcers without operating treatment is marked. The nervous — reflex gear of medical effect of the probe, affirmed is suspected by outcomes of analysis of a motor — evacuation function. At treatment 36 ill with the uncomplicated form of peptic ulcer of stomach and duodenum as monotherapy endoscopic production of the capillary noseejunal medical probe in zones of arrangement of pacemakers on method Timen is made. In 23 supervision formation of cicatrix has taken place on 3-4 to week.
Subsequent usage of the capillary noseejunal medical probe at basis therapy has shown its advantage before conventional methods and has allowed to consider as its component of medical tactics at the complicated flow of a peptic ulcer for patients with a high scale of operational risk.
Data about writers:
1) Timen Leonid Jakovlevich — the lieutenant colonel of medical service, the member of the American academy of medical sciences, the member of the American academy of sciences, the doctor of the maximum category of 20-th urban hospital Of Moscow. Office number 471-33-62. 129327 Moscow, Street Lenskaja 15, Body 3, separation of endoscopy
2) Shertsinger Alexander Georgievich — the doctor of medical sciences, the professor of department of emergency surgery of the Centre of science of surgery of the Russian academy of medical sciences. 129327 Moscow, Street Lenskaja 15, 5-th body, 1 surgical separation.
3) Cherepanin Andrey Igorevich — the candidate of medical sciences, the senior lecturer of stand of surgical illnesses N2 of the Moscow medical academy of a name I.M. Sechenov. Office number 471-11-35.
4) Stonogin Sergey Vasil’evich — the surgeon of zymotic body of Tooshino children’s municipal hospital of Moscow, the candidate of medical sciences. 143406 city Krasnogorsk, Zheleznodorozhnaja 28А, 24. E-mail:
svаs70@mаil.ru, https://stonogin.narod.ru/sergeyvs.html
Источник
Одной из самых распространенных медицинских манипуляций, которые применяются с терапевтическими или диагностическими целями, является зондирование. Для этой процедуры используется силиконовый зонд – мягкая трубка из безопасного термопластичного материала. Она помогает исследовать различные полости организма, промывать их или вводить лекарственные растворы. Чаще всего используется желудочный зонд. Причем, он необходим не только для диагностики или лечения. С его помощью обеспечивается питание пациентов, которые не имеют возможности принимать пищу естественным путем.
Что это такое
Желудочный зонд – это мягкая резиновая трубка, изготовленная из нетоксичного имплантационного материала. Это термопластичный прозрачный поливинилхлорид. Этот материал абсолютно безопасен для организма. Под действием температуры тела он размягчается, что снижает дискомфорт для пациента.
Трубка для зондирования желудочно-кишечного тракта на одном конце имеет закругленные края для предотвращения травмирования слизистой, а также два или четыре отверстия с разных ее сторон. Они обеспечивают беспрепятственное введение питательных или лечебных растворов, хорошую проходимость и исключают риск блокировки.
На другом конце трубки установлен коннектор, который служит проводником между самим зондом и другими приспособлениями для проведения манипуляций. К нему, например, можно подсоединять обычный шприц или иглу с мандреном для взятия проб желудочного содержимого. Коннекторы имеют разные цвета, которые зависят от размера зонда. По ГОСТ существует 14 размеров подобных приспособлений.
Желудочные зонды бывают толстыми и тонкими, у них может быть разная толщина – до 15 мм, которая зависит от целей использования. Длина их варьируется от 40 см в детском варианте до 125 см для дуоденального зондирования. На всем протяжении трубки нанесены метки, позволяющие контролировать глубину введения. Они наносятся с помощью лазера, поэтому не стираются. Первая метка расположена на расстоянии 40 см от конца, остальные – через каждые 5-10 см, до 76 см.
Трубка обрабатывается оксидом этилена и упаковывается в стерильный герметичный пакет. Вскрывают его перед самым использованием приспособления. Каждый зонд одноразовый, после проведения процедуры подлежит утилизации.

Желудочный зонд – это стерильная полая трубка, изготовленная из прозрачного нетоксичного ПВХ
Виды зондов
Подобные приспособления бывают разных размеров, которые зависят от толщины трубки. Кроме того, выпускаются они длиной 40, 80, 110, 125 см. Распространенными размерами являются от 6 до 22. Самый тонкий зонд имеет наружный диаметр 2 мм и маркируется зеленым цветом. Чаще всего его используют для маленьких детей. Детские зонды имеют размер до 14, а диаметр до 5 мм.
Зонд желудочный с 16 размера применяется для взрослых. Его диаметр 5,3 мм, а цвет коннектора оранжевый. Самые толстые зонды фиолетового, зеленого, серого и коричневого цвета применяются реже всего, так как их использование часто приносит серьезный дискомфорт и может вызывать осложнения. Ведь толщина их трубки больше 8 мм.
Кроме размера, имеются разные виды желудочных зондов по назначению. Они бывают:
- аспирационные для забора содержимого желудка;
- диагностические, имеющие на конце оливу, в которую вмонтированы электроды;
- эндорадиозонды с вмонтированным передатчиком;
- дуоденальные – более длинные и тонкие, имеющие на конце оливу с отверстиями;
- тонкие для энерального питания.
Различаются подобные приспособления также по производству. Более распространены и доступны зонды российских производителей: «Альфапластик», «Виробан», «БазисМед». Известны также китайские катетеры Integral Medical Products, Ningbo Greetmed Medical Instruments, американские — Alba Healthcare. Но самыми качественными считаются приспособления производства голландской фирмы Apexmed.

Желудочные зонды бывают разными по длине и толщине
Когда применяется
Зондирование ЖКТ – это безопасная процедура, которая используется с диагностическими или лечебными целями. Ее проведение необходимо для забора содержимого желудка и двенадцатиперстной кишки. Толстый желудочный зонд до 36 размера для этих целей используется чаще всего. Он имеет закругленный закрытый конец и 2-4 отверстия. Это облегчает забор содержимого желудка или двенадцатиперстной кишки.
Эта процедура необходима для оценки секреторной функции, обнаружения кровотечений, ферментов поджелудочной железы. Проводится подобное зондирование при подозрении на язвенную болезнь, гастрит, панкреатит. С помощью отсасывания содержимого желудка толстым зондом определяют объем этого органа. Подобная процедура также является частью рентгенологического и гастроскопического обследования органов ЖКТ.
Такое зондирование применяется также для декомпрессии – удаления воздуха из желудка. Это необходимо, например, при вздутии и расширении этого органа после искусственной вентиляции легких с помощью лицевой маски.
Постоянное опорожнение желудка необходимо при кишечной непроходимости, застое желудочного содержимого, расширении желудка и других патологиях. При полном обследовании органов ЖКТ применяется фракционное зондирование, при котором делается забор содержимого на протяжении всего пищеварительного тракта. Для этого используют тонкий зонд, который делает процедуру более комфортной.
Применяют зондирование также с терапевтическими целями – для введения лечебных или питательных растворов, промывания, энтерального питания.
Промывание ЖКТ необходимо при отравлении, стенозе привратника желудка, остром гастрите, а также при проникновении через слизистую токсинов, что бывает при почечной недостаточности. Для промывания используется чаще всего толстый зонд желудочный до 32 размера с несколькими овальными отверстиями на конце.
Введение лекарственных веществ и энтеральное питание осуществляется с помощью более тонких трубок. Такие желудочные зонды 10-16 размера устанавливаются постоянно при невозможности приема пищи естественным путем. Это нужно после сложных операций, при длительном нахождении пациента без сознания, при ожогах и психических заболеваниях.

Применяется зондирование желудка для промывания, забора его содержимого или введения лекарственных веществ
Особенности применения
Проведение желудочного зондирования – это довольно безопасная и в большинстве случаев безболезненная процедура. Но проводить ее нужно по строгим показаниям:
- при гастрите;
- язвенной болезни желудка и двенадцатиперстной кишки;
- непроходимости кишечника;
- рефлюкс-эзофагите;
- атонии желудка;
- при подозрении на кровотечение;
- отравлении;
- после оперативных вмешательств.
Но эта процедура показана не всем. Нельзя вводить зонд при травмах, стенозе или разрыве пищевода, а также при отсутствии глоточного рефлекса. После операций на органах ЖКТ использовать зондирование можно только по строгим показаниям врача. Установка зонда через нос противопоказана при искривлении носовых перегородок.
Неаккуратное или неправильное введение подобного приспособления может привести к осложнениям. Чаще всего трубка попадает в трахею, повреждая ее. Может возникнуть также раздражение глотки или воспаление слизистой. При введении ее через нос часто возникают носовые кровотечения, повреждение слизистой. Чаще всего такие осложнения вызывает толстый желудочный зонд.

Чтобы предотвратить осложнения, при ведении трубки нужно следовать определенным правилам
Энтеральное питание
Раньше при невозможности кормить тяжелобольных обычным способом применяли парентеральное питание через венозный катетер. Но такая процедура часто вызывала осложнения, например, сепсис или нарушения работы печени. Кроме того, отсутствие пищи в желудке может приводить к дегенеративным процессам. Поэтому в последнее время таких больных кормят через желудочный зонд от 10 до 18 размера. Через него питательный раствор поступает сразу в желудок или в кишечник.
Вводят такое приспособление чаще всего через носовые ходы. После обработки конца трубки гелем с Лидокаином ее располагают перпендикулярно лицевым костям в нижней части носового хода и осторожно продвигают вглубь. При невозможности подобной установки зонда его вводят через рот. При этом используется обтуратор для предотвращения попадания питательного раствора в трахею.
Энтеральное питание может быть полным, когда пациент находится в бессознательном состоянии, или дополнительным, когда подобным образом вводится только часть пищи. Причем, питательный раствор может подаваться тоже по-разному:
- непрерывным капельным способом;
- с помощью инфузионного насоса;
- частями через определенные промежутки времени.
Для такого способа питания применятся тонкие трубки. При необходимости длительного энтерального питания лучше всего использовать спадающийся зонд. Он после введения питательного раствора спадается и становится плоским. Благодаря этому предотвращается развитие пролежней пищевода и глотки. Длина трубки зависит от возраста и роста пациента. Детям обычно используют зонды от 30 до 70 см, взрослым – 110 см-125 см.

Часто желудочный зонд используется при необходимости энтерального питания
Установка
Введение желудочного зонда – это простая процедура, которая проводится младшими медицинскими работниками.
Алгоритм желудочного зондирования такой:
- подготовка пациента к процедуре – измерение давления, пульса, оценка проходимости дыхательных путей, объяснение ему хода манипуляции;
- определение длины введения трубки и нанесение на нее разметки;
- при введении трубки через рот измеряется расстояние от рта до пупка;
- постановка зонда через нос требуется для энтерального питания;
- конец трубки смачивается теплым физраствором или гелем с Лидокаином;
- медработник становится сбоку от пациента, кладет закругленный конец трубки ему на корень языка;
- пациент делает глотательные движения, а медработник продвигает трубку до метки;
- чтобы проверить правильность расположения зонда в него вводится с помощью шприца 10-20 мл воздуха, появление булькания в эпигастральной области указывает на то, что он попал в желудок, а кашель или затруднение дыхания — на то, что зонд в трахее;
- потом проводят необходимые манипуляции, а при энтеральном питании закрепляют конец трубки лейкопластырем.
Очень важно, чтобы желудочный зонд от 18 размера водился на небольшой промежуток времени. Иначе может развиться повреждение слизистой глотки и пищевода из-за сдавливания толстой трубкой. Для длительного применения нужно использовать тонкие зонды. Удалять это приспособление необходимо медленно, чтобы не повредить слизистую.
Желудочное зондирование – это довольно распространенная процедура. Но использовать ее нужно только по показанию врача в медицинском учреждении. Выбор и установка зонда должны проводиться специалистом.
Источник
Тимен Л.Я1., Стоногин С.В.2
1 Городская клиническая больница № 20, Москва
2 Тушинская детская городская больница. Москва
Тимен Леонид Яковлевич (e-mail: teemen@mail.ru)
РЕЗЮМЕ
Проведено успешное консервативное (стационарное, а затем амбулаторное) лечение больного с гигантской язвой желудка длительным применением (5 месяцев) в качестве базисной терапии капиллярного гастроинтестинального зонда.
Ключевые слова: язвенная болезнь желудка и двенадцатиперстной кишки; капиллярный гастроинтестинальный зонд
SUMMARY
Conducted a successful conservative (stationary, and then outpatient) treatment of a patient with a giant gastric ulcer long-term use (5 months) as a basic treatment of capillary gastrointestinal probe.
Keywords: gastric ulcer and duodenal ulcers; gastrointestinal capillary tube
Известно, что поддержка адекватного метаболизма, фундамента жизнеобеспечения у тяжелых больных, осуществляется с помощью парентерального и энтерального зондового питания (ЭЗП), обеспечивающего постоянство пристеночной гомеостатической среды в тонкой кишке согласно закону С. Bernard [1]. Впервые J. Hunter в 1790 г. выполнил кормление через зонд больного с инсультом. Широкое «использование зондового питания через двенадцатиперстную кишку» при различных заболеваниях связано с исследованиями N. Hennig и М. Einhorn. При этом М. Einhorn не смог объяснить факт стихания болей после зондового кормления пациента с раком кардии и уменьшение размеров желудка в случаях «крайней атонии» [2].
В процессе подготовки к операциям больных с компенсированным и субкомпенсированным язвенным пилородуоденальным стенозом (ЯПДС) с помощью ЭЗП через КГИЗ (капиллярный гастроинтестинальный зонд) мы отметили уменьшение либо купирование болевого синдрома, наступавшее сразу после постановки зонда либо в течение 1-2 суток. Ночные и “голодные” боли проходили до начала ЭЗП и медикаментозной терапии. При этом во время ЭГДС в большинстве наблюдений на 5-7-е сутки констатировано практически полное восстановление дренажной функции желудка и двенадцатиперстной кишки, сокращение в 1,5-2 раза размеров язв и появление ранних признаков рубцевания. Оказалось, что клинический эффект был обусловлен главным образом нейрорефлекторным механизмом лечебного воздействия зонда [3, 4].
В качестве зонда был выбран капиллярный фторопластовый катетер длиной 1,5 м, с внутренним диаметром 2 мм и наружным 2,8 мм. Капиллярный гастроинтестинальный зонд (КГИЗ) устанавливал — методу Л.Я. Тимена (патент Российской Федерал № 2082326 от 27.06.97 г.) с формированием петель в субкардиально-фундальном и антропилорическом отделах желудка для стабилизации положения зонда и увеличения площади его соприкосновения с водителями ритма желудка и тонкой кишки (рис. 1).
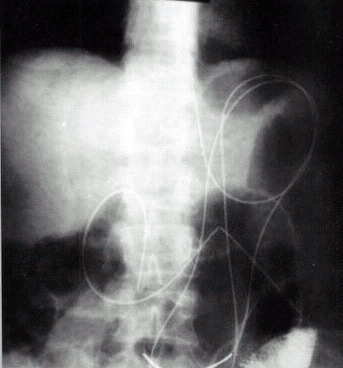
В случаях суб- и декомпенсированного ЯПДС (язвенный пилородуоденальный стеноз) дуоденальная либо дуоденоеюнальная интубация производилась из просвета антропилорического отдела желудка, а идентификация положения зонда осуществлялась с помощью рентгенконтроля. Моторно-эвакуаторная функция (МЭФ) желудка, двенадцатиперстной и тощей кишки до и после постановки КГИЗ была изучена методом динамической гастродуоденоеюносцинтиграфии.
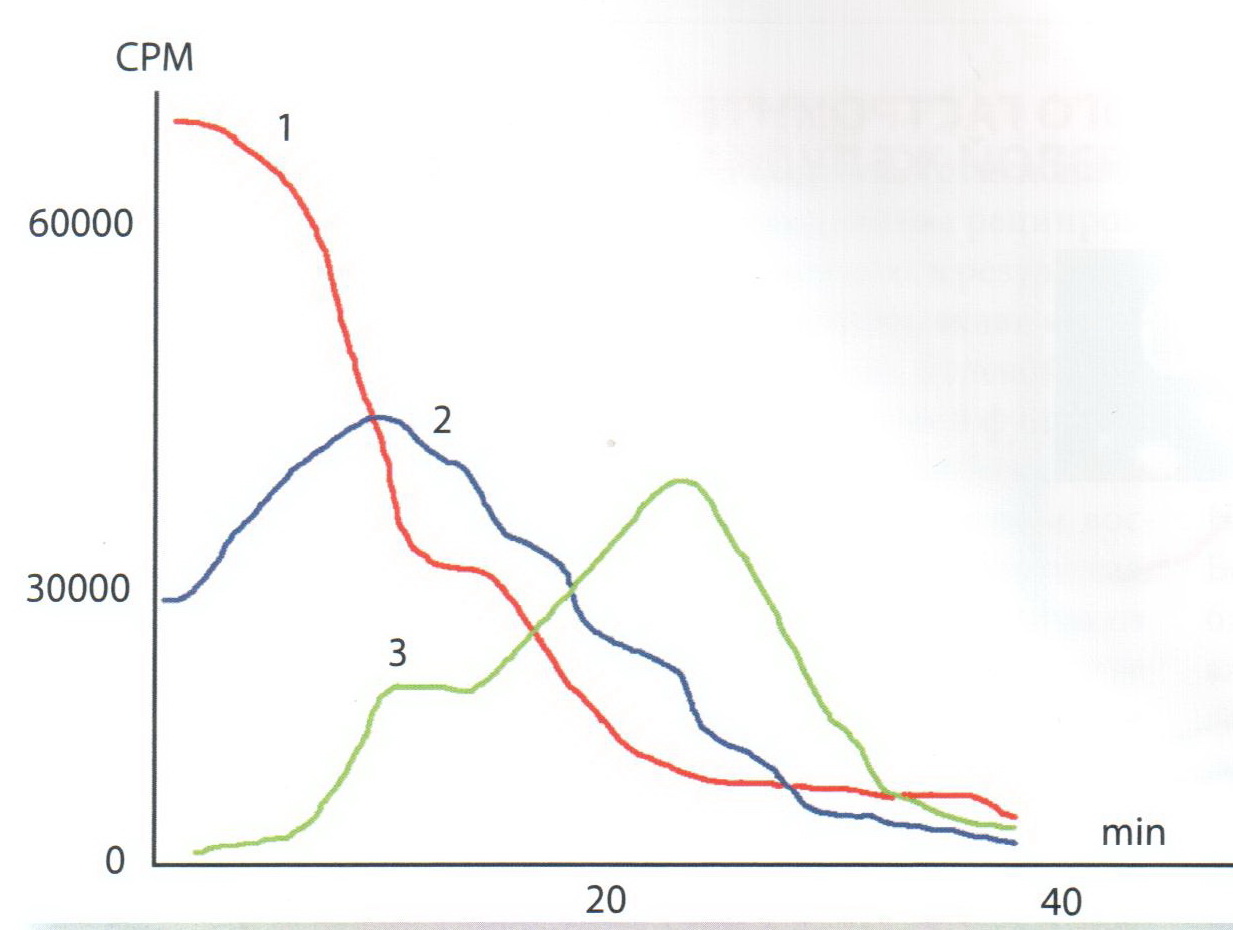
Все виды ЯПДС сопровождались выраженными нарушениями МЭФ желудочно-кишечного тракта. Для компенсированного стеноза была характерна порционная задержка радиофармпрепарата (РФП) в двенадцатиперстной кишке (рис. 2). 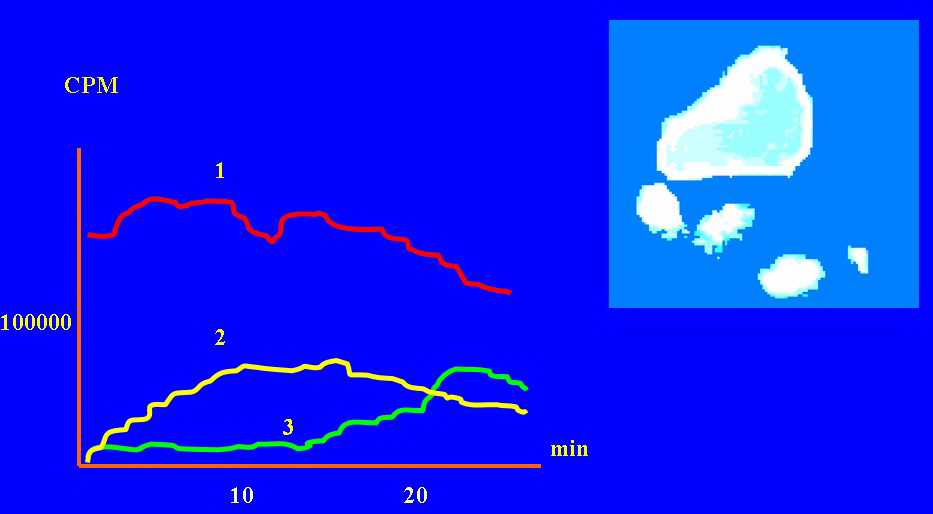 При субкомпенсированном стенозе отмечена длительная задержка РФП в желудке и двенадцатиперстной кишке при активной, но, как оказалось, непродуктивной перистальтике (рис. 3).
При субкомпенсированном стенозе отмечена длительная задержка РФП в желудке и двенадцатиперстной кишке при активной, но, как оказалось, непродуктивной перистальтике (рис. 3). 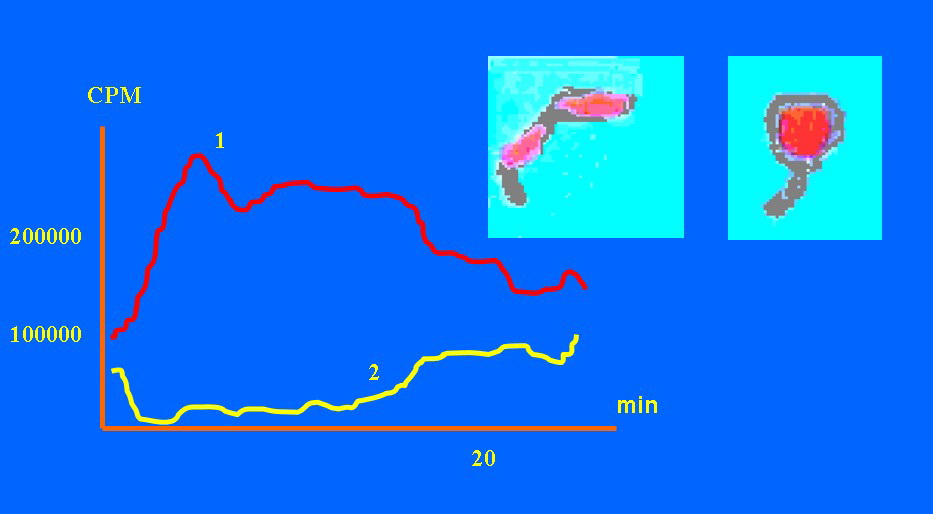 У пациентов с декомпенсированным стенозом кривая транзита РФП в желудке свидетельствовала о ретроперистальтике, т. е. обратном транзите, при хаотичных и бессистемных желудочных сокращениях. Кроме того, накопление РФП в проксимальном и дистальном желудке иллюстрировало их разобщенность (автономность) и торпидное состояние анатомических центров, регулирующих МЭФ желудочно-кишечного тракта (рис. 4).
У пациентов с декомпенсированным стенозом кривая транзита РФП в желудке свидетельствовала о ретроперистальтике, т. е. обратном транзите, при хаотичных и бессистемных желудочных сокращениях. Кроме того, накопление РФП в проксимальном и дистальном желудке иллюстрировало их разобщенность (автономность) и торпидное состояние анатомических центров, регулирующих МЭФ желудочно-кишечного тракта (рис. 4). 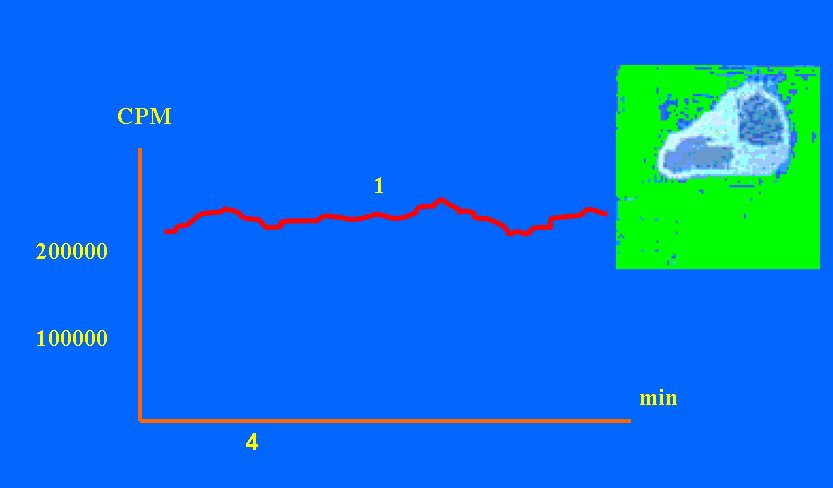
После пилородуоденальной интубации возникала на первый взгляд парадоксальная ситуация, когда при обтурации зондом просвета пилоробульбарного отдела во всех случаях компенсированного и суб- компенсированного стеноза и у 40% больных с декомпенсированным стенозом на 4-5-е сутки наблюдалось восстановление МЭФ и адекватного транзита через пилородуоденальный переход (рис. 5, 6, 7) в соответствии с законом капиллярного давления Pierre-Simon de Laplace [5].

При этом КЗ выполнял функцию связующей оси этапов моторно-эвакуаторного драйва: пищевод —> проксимальный —> дистальный желудок —> тонкая кишка.
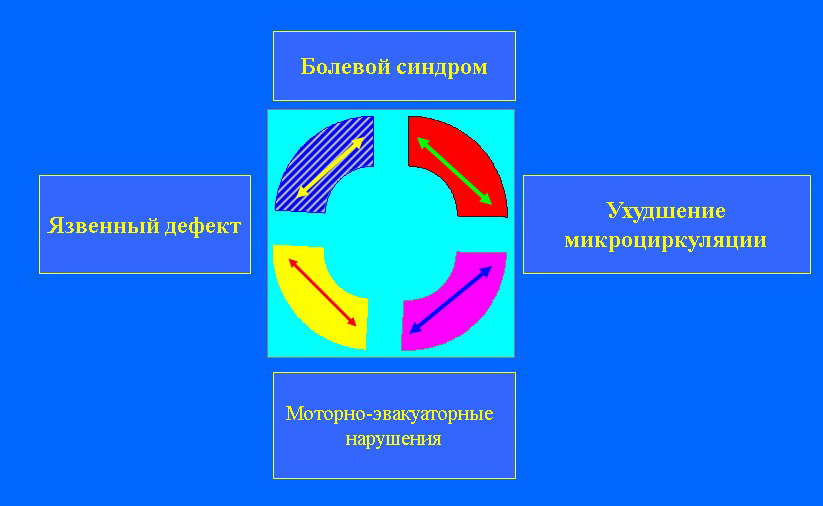
Купирование болевого синдрома происходило вследствие предполагаемого механизма реципрокного торможения. По нашему мнению, в результате постановки КЗ разрыв порочного круга, включающего язвенный дефект (субстрат боли), болевой синдром, нарушения моторно-эвакуаторной функции и микроциркуляции, приводил к высвобождению заблокированных репаративных процессов и восстановлению системы саморегуляции организма. Дестабилизация МЭФ и болевой синдром играют важную роль в патогенезе и течении ЯБ. Растяжение желудка при эвакуаторных нарушениях на фоне воспаления и ишемии вызывает ирритацию ноцицепторов висцеральных болевых волокон [6]. Продолжительная гипермотильность желудка и двенадцатиперстной кишки провоцируют и поддерживают болевой синдром, т. к. фиксированный к слизистой оболочке мышечный слой и собственный мышечный слой постоянно растягивают края язвы, вызывая тем самым непрерывное раздражение ноцицепторов. В результате создаются условия, препятствующие заживлению гастродуоденальных язв и способствующие хронизации воспалительно-деструктивных изменений [7]. Известно, что болевые ощущения у подавляющего большинства пациентов являются клиническим индикатором течения ЯБ. С точки зрения представлений о боли как философской категории боль — это ощущение несвободы. Человек от рождения свободен! Поэтому возникновение боли противоречит сути высокоорганизованного социума и является сигналом для ее подавления. Восстановление пилородуоденального пассажа в лечении больных с осложненными формами ЯБ приобретает особое значение. Блокирование эвакуаторной функции желудка вызывает образование не только острых язв вследствие нарушений микроциркуляции (R. Virchow, 1849). Недренированный желудочно-кишечный такт становится ящиком Пандоры — «двигателем полиорганной недостаточности», т. к. нарастающая внутриорганная гипертензия и бактериальная контаминация сопровождаются транслокацией бактериальной флоры в кровоток, развитием абдоминального сепсиса, нозокомиальной пневмонии и других осложнений [8].
Абдоминальный болевой синдром и моторно- эвакуаторные нарушения, по нашему мнению, являются ключевыми факторами патогенеза ЯБ, поскольку после их устранения наступало рубцевание гастродуоденальных язв в среднестатистические сроки, в том числе на фоне гиперхлоргидрии и без применения общепринятой ацидкорригирующей терапии [3, 4].
Нейрорефлекторный механизм патогенетического воздействия зонда был использован нами и при лечении длительно незаживающих и гигантских гастродуоденальных язв у больных с высоким операционно-анестезиологическим риском; в подобных ситуациях КГИЗ оставляли после выписки больных из стационара на протяжении 1-4 месяцев амбулаторного лечения [9]. J
НАБЛЮДЕНИЕ
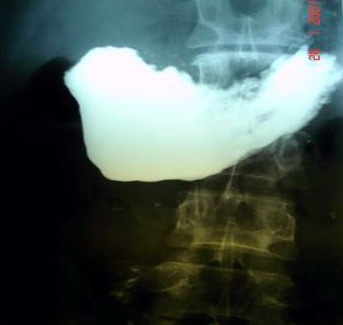
Больной С., 67 лет, доставлен в стационар с жалобами на сильные боли в животе, рвоту с примесью алой и темной крови. 1 год и 8 месяцев назад при амбулаторном обследовании в онкодиспансере и поликлинике соответственно обнаружены периферический рак нижней доли левого легкого и язва тела желудка. От оперативного лечения, лучевой и химиотерапии пациент отказался. По поводу язвы желудка лечения не получал. При ЭГДС обнаружена хроническая гигантская язва 5,0 см с локализацией: угол — нижняя треть тела желудка и объемной перифокальной инфильтрацией, продолжающимся кровотечением (F1b), признаками пенетрации (рис. 8 и 9) и нарушениями МЭФ (в просвете желудка ~1,5 л застойного содержимого). 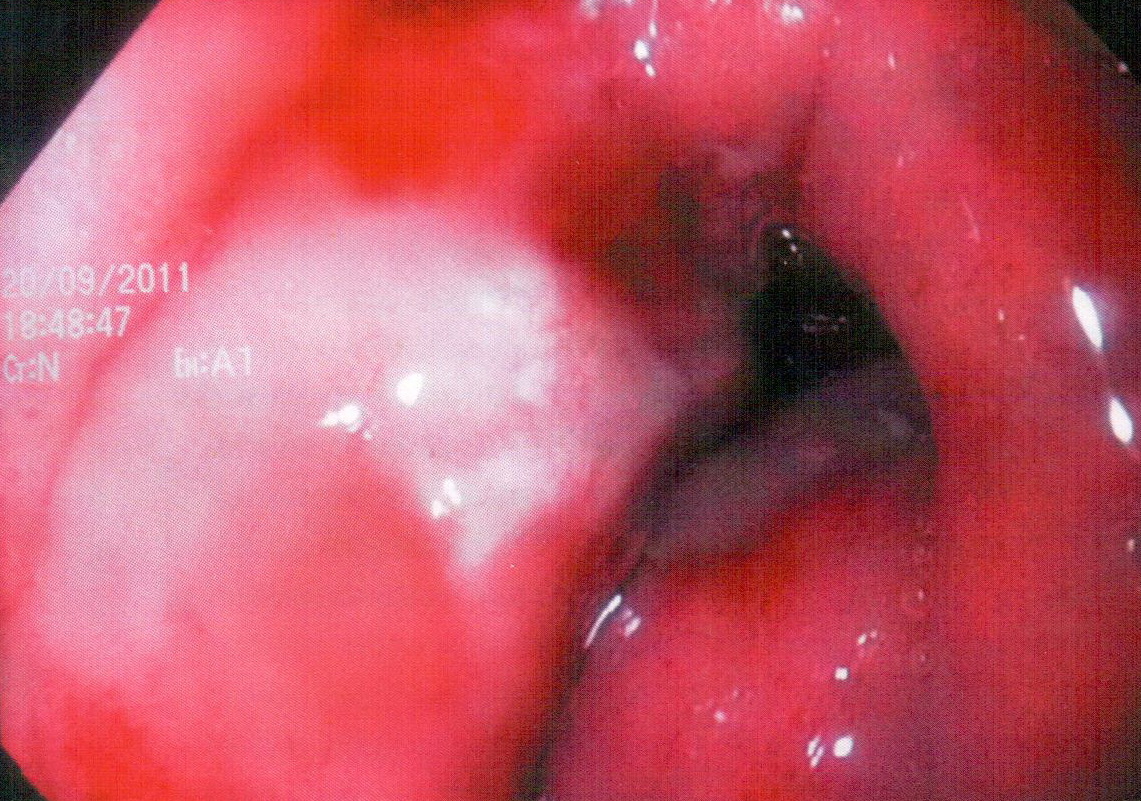
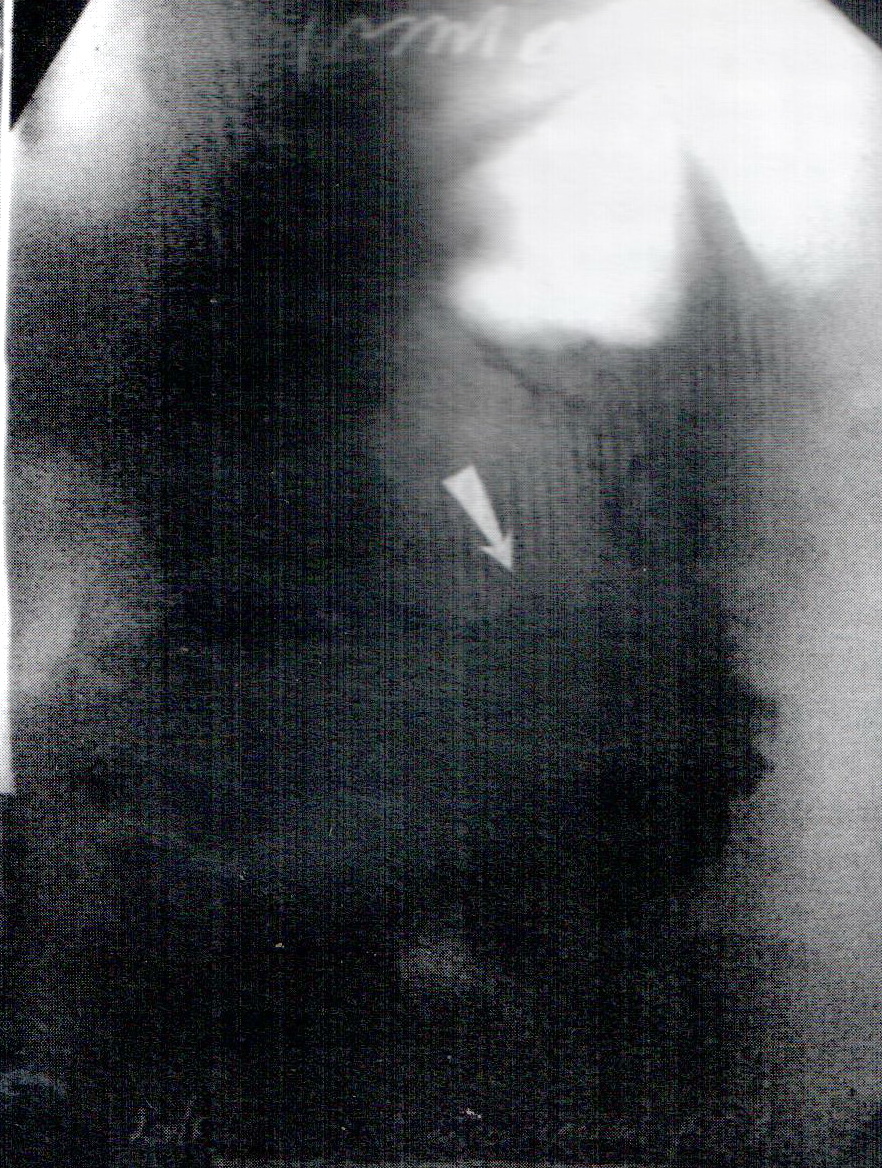 Выполнен экстренный эндоскопический гемостаз — криовоздействие хлорэтилом. Биопсия: признаки хронической язвы. Томограммы и рентгенограммы легких: периферический рак нижней доли левого легкого (рис. 10).
Выполнен экстренный эндоскопический гемостаз — криовоздействие хлорэтилом. Биопсия: признаки хронической язвы. Томограммы и рентгенограммы легких: периферический рак нижней доли левого легкого (рис. 10). 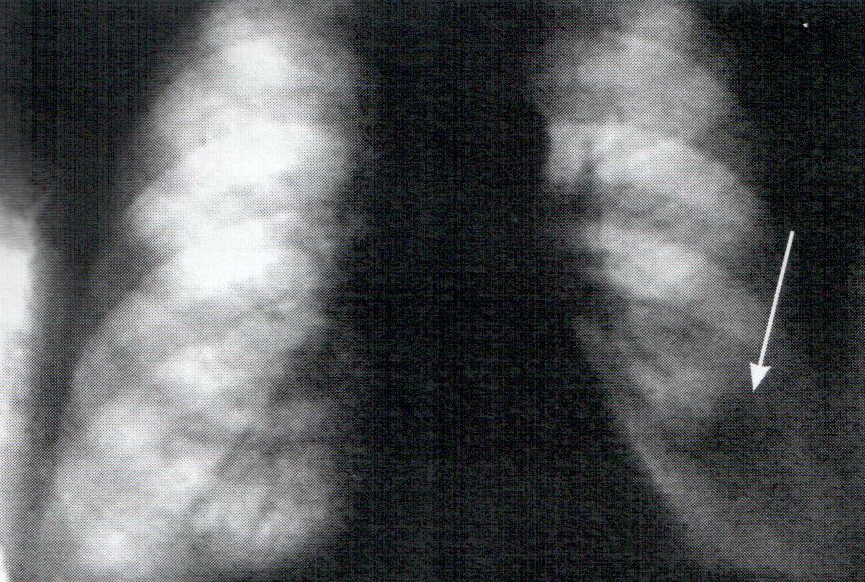 В связи с продолжающимся болевым синдромом на фоне общепринятой противоязвенной терапии через сутки установлен КГИЗ и начато ЭЗП. Спустя 5 суток боли прекратились. Пациент переведен на паразондовое питание per os с сохранением зонда для транзитной поддержки химуса. В течение 10 суток в составе комплексной терапии проводилось программированное эндоскопическое лечение 5%-ными растворами глюкозы и аскорбиновой кислоты; орошение хлорэтилом. Отмечена положительная динамика — отсутствие болей, восстановление МЭФ, приподнимание белесоватого дна язвенного дефекта. От оперативного лечения больной отказался и через 1,5 месяца был выписан под наблюдение хирурга и онколога с рекомендацией паразондового питания, продолжения противоязвенной терапии и ежемесячного эндоскопического контроля. Однако амбулаторное лечение не проводилось из-за отказа пациента. В процессе эндоскопического наблюдения 3 раза выполнялась перестановка зонда в связи с выпадением аборального конца в желудок и возобновлением при этом тупых болей. Спустя 3,5 месяца достигнуто рубцевание гигантской язвы желудка (рис. 11).
В связи с продолжающимся болевым синдромом на фоне общепринятой противоязвенной терапии через сутки установлен КГИЗ и начато ЭЗП. Спустя 5 суток боли прекратились. Пациент переведен на паразондовое питание per os с сохранением зонда для транзитной поддержки химуса. В течение 10 суток в составе комплексной терапии проводилось программированное эндоскопическое лечение 5%-ными растворами глюкозы и аскорбиновой кислоты; орошение хлорэтилом. Отмечена положительная динамика — отсутствие болей, восстановление МЭФ, приподнимание белесоватого дна язвенного дефекта. От оперативного лечения больной отказался и через 1,5 месяца был выписан под наблюдение хирурга и онколога с рекомендацией паразондового питания, продолжения противоязвенной терапии и ежемесячного эндоскопического контроля. Однако амбулаторное лечение не проводилось из-за отказа пациента. В процессе эндоскопического наблюдения 3 раза выполнялась перестановка зонда в связи с выпадением аборального конца в желудок и возобновлением при этом тупых болей. Спустя 3,5 месяца достигнуто рубцевание гигантской язвы желудка (рис. 11). 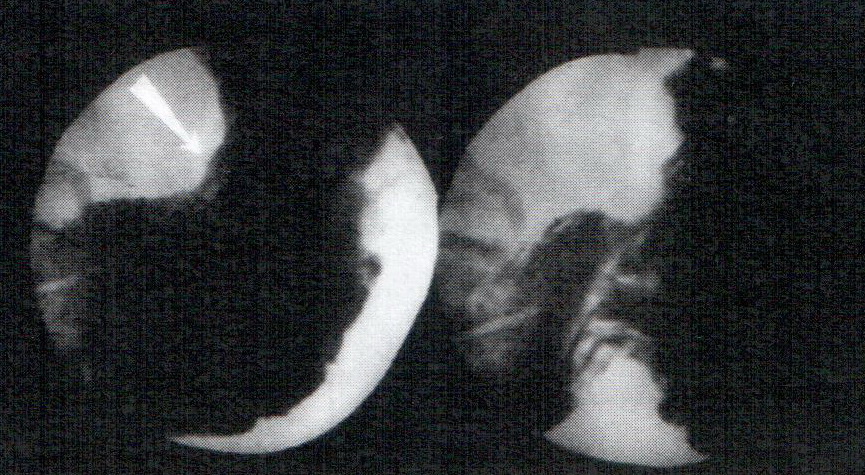
 Через 5 лет больной умер от прогрессирующего рака легких. По словам родственников пациента, обострений ЯБ не было.
Через 5 лет больной умер от прогрессирующего рака легких. По словам родственников пациента, обострений ЯБ не было.
ЛИТЕРАТУРА
- Bernard, C.I. Balliere Lecons de Physilogie Experimentale / C.I. Bernard. — Paris, 1859.
- Einhorn, M. Lectures on Dietetics / M. Einhorn. — Philadelphia; London, 1922.
- Стоногин, C.B. Капиллярный лечебный зонд в предоперационной подготовке больных с пилородуоденальным язвенным стенозом: дис…. канд. мед. наук. — М.,1999.
- Тимен, Л.Я. Капиллярный гастроинтестинальный зонд в клинико-эндоскопической практике. Патогенетические механизмы лечебного воздействия при моторно-эвакуаторных нарушениях и абдоминальном болевом синдроме / Л.Я. Тимен, С.В. Стоногин, А.Г. Шерцингер, С.Б. Жигалова и др. // Эксперим. и клин, гастро- энтерол. — 2008. — № 1. — С. 31-42.
- Щукин, Е.Д. Коллоидная химия / Е.Д. Щукин, А.В. Перцов, Е.А. Амелина; 4-е изд. — М.: Высшая школа, 2006.
- Henderson, J.M. Gastrointestinal Pathophysiology / J.M. Henderson. — Philadelphia—New York, 1996.
- Аруин, Л.И. Структурные основы адаптации и компенсации нарушенных функций / Л.И. Аруин. — М.: Медицина, 1987. — С. 235-249.
- Meakins, J.L. The gastrointestinal tract: the motor of multiple organ failure / J.L. Meakins, J.C. Marshall // Arch. surg. — 1996. — Vol. 121. — P. 197-201
- Тимен, Л.Я. Эндоскопическая метаболическая реабилитация при кровотечениях из гигантских язв желудка и двенадцатиперстной кишки / Л.Я. Тимен, А.Г. Шерцингер, Т.П. Сидоренко и др. // XI Межд. конгресс по эндоск. хир. Москва. 18-20 апреля 2007. Сб. тезисов. — М., 2007. — С. 395-397.
Данные об авторах:
1) Тимен Леонид Яковлевич – подполковник медицинской службы, член Американской академии медицинских наук, член американской академии наук, врач-эндоскопист высшей категории 20-й городской клинической больницы г. Москвы , E-mail: teemen@mail.ru
2) Стоногин Сергей Васильевич – хирург инфекционного корпуса Тушинской детской городской больницы г. Москвы, кандидат медицинских наук. E-mail: svas70@mail.ru .
Источник



