Выписка больного с панкреатитом
С приступами острого панкреатита не всегда удается справиться самостоятельно в домашних условиях. Они могут сопровождаться значительным ухудшением самочувствия, острыми болями, тошнотой, рвотой и даже потерей сознания. В таких случаях необходима госпитализация и лечение под наблюдением врачей. Несвоевременное оказание медицинской помощи при такой клинике может обернуться развитием осложнений, а также летальным исходом.
Госпитализация больного с панкреатитом

Панкреатит представляет собой воспаление поджелудочной, при котором пищеварительные ферменты, вырабатываемые железой, не могут попасть в кишечник для переваривания пищи и в результате начинают переваривать ткани паренхиматозного органа. Получается, что железа «поедает» сама себя.
Это очень серьезная и опасная болезнь, которая требует оказания квалифицированной медицинской помощи. Заболевание может протекать в двух формах: хронической и острой.
Обычно лечение болезни проходит в домашних условиях, согласно назначенной врачом схемы. Однако развитие острого панкреатита либо обострение хронического недуга может сопровождаться приступами с сильно выраженной болезненной симптоматикой. В таких случаях не нужно терпеть боль и прибегать к мерам народного врачевания, а следует вызвать бригаду скорой помощи. Несвоевременно оказанное медицинское вмешательство при острых приступах болезни может повлечь за собой развитие осложнений, инвалидность и даже смерть пострадавшего.
Таким образом, показанием к госпитализации больного воспалением поджелудочной является развитие острого приступа, который сопровождается сильными болевыми ощущениями, значительным ухудшением самочувствия.
Тошнота и обильная рвота (особенно с примесью желчи) также могут послужить тревожными симптомами. При их проявлении рекомендуется как можно скорее обратиться к врачу.
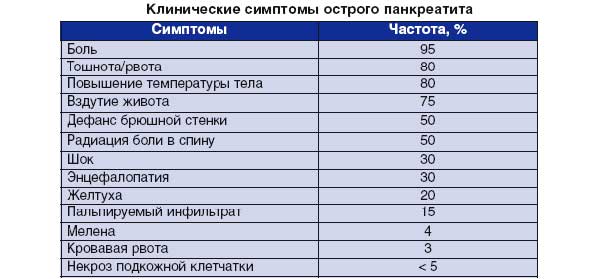
К симптомам острого приступа воспаления поджелудочной относятся:
- Сильная боль в правом подреберье, а также немного выше пупка;
- Рвота;
- Понос;
- Повышение температуры до 38 градусов и выше;
- Тахикардия.
Если случился острый приступ панкреатита, до приезда скорой помощи ни в коем случае нельзя:
- Пить обезболивающие и противорвотные препараты.
- Перевязывать подреберную область.
- Прикладывать к болезненному место горячие, теплые и любые согревающие компрессы.
- Пить любые напитки, кроме небольшого количества воды.
Больного необходимо разместить на диване или кровати в полулежащем состоянии, приложить к больному месту прохладную ткань или грелку, впустить в помещение свежий воздух. По приезду бригада скорой помощи, проанализировав симптоматику и общее состояние больного, окажет пострадавшему первую помощь. Для того чтобы облегчить болевой синдром пациенту обычно делают укол с Папаверином, разбавленным физраствором.
Назначаемая диагностика
Для того чтобы лечение было эффективным, очень важно поставить пациенту правильный диагноз, выяснить чувствительность его организма к тем или иным лекарственным препаратам. С этой целью больному могут быть назначены такие виды диагностики:
- анализы крови и мочи;
- гемограмма (для установления развития воспалительного процесса по показателям лейкоцитов);
- КТ или МРТ;
- ЭКГ;
- биохимия крови (для того, чтобы определить, есть ли в крови ферменты поджелудочной);
- УЗИ (чтобы выявить очаг воспаления);
- экстренная лапароскопия (при гнойном панкреатите, развитии серьезных осложнений).
На основе полученных результатов обследования врач подтверждает или опровергает наличие панкреатического заболевания, устанавливает его форму, объём поражения органа, затронуты ли другие органы пищеварения, есть ли риск развития осложнений, а также принимает решение о подходящих в этом случае методах лечения.
В каком отделении лечат панкреатит

Лечение панкреатита в больнице зависит от стадии болезни, на которой пациент поступил в стационар, и наличия осложнений. Из приемного отделения больного направляют в отделение интенсивной терапии. Так же специалисты скорой помощи могут доставить пациента в отделение гастроэнтерологии.
При этом у врачей на стадии поступления человека в отделение есть два главных задания:
- стабилизировать состояние больного, остановить приступ;
- не допустить развитие осложнений.
И только после выполнения этих задач врачи приступают к лечению недуга.
Если же человек потупил с приступом тяжелейшего гнойного, некротического панкреатита, его разу же направляют в отделение реанимации для проведения срочного хирургического вмешательства под наблюдением реаниматолога или хирурга. После оказания неотложной помощи и полной стабилизации самочувствия, пациента сразу же переводят в отделение гастроэнтерологии либо хирургии, где он будет находиться под наблюдением гастроэнтеролога или хирурга соответственно.
При подозрении на наличие осложнений панкреатита или протекания сопутствующих болезней задействуют эндокринолога и онколога, кроме того проверяется работоспособность дыхательной системы, сердца и почек.
В момент выписки человек получает рекомендации по продолжению назначенной терапии в домашних условиях, а так же информируется о необходимости в регулярном наблюдении у участкового врача-терапевта. Поддерживающая терапия длится еще полгода.
Сроки прохождения лечебного курса в медицинском учреждении
Сколько лежат с панкреатитом в больнице, зависит от формы, стадии заболевания, характера его течения и наличия осложнений.
При острой форме
Острое течение болезни в основном длится от двух до семи дней. При этом первые двое-трое суток считаются наиболее тяжелыми, ответственными, так как состояние больного нужно стабилизировать. В этот период сохраняется большой риск появления осложнений с летальным исходом, поэтому он характеризируется наиболее интенсивной терапией. Первые дни больной может находиться под капельницей.
При развитии острой формы воспаления поджелудочной либо обострении хронического заболевания, пациент может находиться в стационаре от 7(10) до 14 дней. На длительность лечения также влияет эффективность подобранной терапии.
Если понадобилось хирургическое вмешательство, после проведения операции пациент обычно еще неделю проводит в дневном отделении, а после выписки на протяжении полутора-двух месяцев должен периодически посещать врача.
При хронической форме
Лечение панкреатита в стационаре при его хронической форме осуществляется в основном в случае обострения недуга. Продолжительность госпитализации может занимать от одной до двух недель.
Лечиться же от хронического воспаления поджелудочной в общем можно годами. Терапия проходит в домашних условиях, а в периоды острых приступов однозначно требуется пребывание в стационаре под наблюдением врачей.
Методы врачебной помощи в условиях стационара
Стандарт лечения панкреатита в стационаре предполагает осуществление таких действий:
- Снятие болевого синдрома.
- Снятие спазмов гладкой мускулатуры поджелудочной железы.
- Устранение отечности.
- Купирование активности пищеварительных ферментов железы.
- Терапия болезни.
- Нормализация пищеварения.
- Устранение побочного действия лекарств.
Как лечат панкреатит в больнице? Этот вопрос интересует многих пациентов с давним воспалением поджелудочной. Врачи назначают – терапию медикаментами (в том числе капельницы, инъекции), диету и оперативное вмешательство. Применение народных методов в стационаре не практикуется.
Консервативная терапия
В большинстве случаев лечение панкреатита осуществляется медикаментозными препаратами. Однако первым шагом в терапии недуга будет обеспечение поджелудочной покоя. Для этого пациенту назначают водное голодание. На протяжении 3-4 дней ему запрещают употреблять в пищу что-либо, кроме минеральной негазированной воды (желательно ее пить в слегка охлажденном виде).
Кроме того, в желудок больного могут на несколько дней установить катетер, через который будет выходить его содержимое.
Терапия недуга предполагает применение следующих препаратов:
- Мочегонные, для выведения жидкости и устранения отечностей.
- Обезболивающие (Новокаин, Промедол, Лексир и т.д.).
- Спазмолитики для снятия спазмов гладкой мускулатуры железы (Но-шпа).
- Антиферменты, которые подавляют выработку секретов железы для обновления ее тканей
- Могут назначаться препараты для профилактики тромбоза в сосудах.
- При гнойных процессах назначаются антибиотики.
- Препараты, направленные на восстановление нормального показателя кислотности ЖКТ.
- Витаминотерапия для общего укрепления организма, поднятия тонуса и иммунитета.
Медикаменты нужно принимать строго согласно назначенной врачом дозировке, чтобы не нанести вред организму. Параллельно необходимо принимать средства, которые будут поддерживать работоспособность печени и почек, так как в период лечения они подвергаются огромной нагрузке.
Для детоксикации организма от медикаментозных лекарств осуществляется промывание желудка содовым раствором.
На протяжении всего периода лечения проводится контроль белковых, электролитных, углеводных обменов.
Хирургическое вмешательство
Если в железе уже начались некротические процессы, проводится оперативное вмешательство. Существует три способа оперирования поджелудочной:
- Удаление хвоста и тела железы.
- Удаление хвоста, тела и части головки железы.
- Удаление жидкостных образований поджелудочной и ее промывание.
Операцию проводят под общим наркозом в отделении хирургии. При условии стабильного самочувствия через 1-2 недели пациент переводится на домашнее лечение, продолжительностью в среднем 1,5-2 месяца.
Экстренные
Если человека положили в больницу с острым некротическим панкреатитом, при этом его состояние очень тяжелое, действовать нужно немедленно. Поэтому в таких случаях применяется экстренная лапароскопия.
Перед ее проведением у пациента берут общий анализ крови и мочи, биохимия крови, анализ мочи на токсикологию и крови на онкомаркеры. Кроме того пациенту ставят клизму и вводят наркоз.
В процессе операции удаляют омертвевшие ткани органа, в некоторых случаях требуется выведение железы в брюшную полость. Для того чтобы не допустить инфицирования, после процедуры пациенту вводят сильно действующие антибиотики.
При таком виде лечения срок нахождения больного в клинике может варьироваться от 5 до 7 суток, при условии отсутствия осложнений.
Что можно принести в больницу больному панкреатитом?

Диета – один из самых основных пунктов терапии панкреатита. В первые три-четыре дня лечения часто больным запрещают употреблять все, кроме минеральной и кипяченой воды. Поэтому в эти дни к пациенту можно прийти разве что с бутылочкой Боржоми. В дальнейшем необходимо обязательно проконсультироваться у врача, какую еду можно употреблять пациенту.
Если говорить про общепринятые правила, больным панкреатитом можно приносить:
- Легкие супы исключительно на овощном бульоне.
- Компот из сухофруктов (яблоко, немного кураги или изюма) без сахара.
- Кашу геркулес, перемолотую до состояния однородного пюре.
- Отварная курица, измельченная в блендере до пюреобразного состояния.
- Отварная либо тушеная морковь, картофель.
- Печеные яблоки некислых сортов.
- Отвар шиповника.
Все должно быть свежим и желательно без соли, специй и сахара. Все блюда следует измельчать до пюреобразного состояния. Строго запрещена жаренная, жирная еда, наваристые бульоны. Больному можно употреблять исключительно теплую еду, никакой горячей либо слишком холодной пищи.
Кефир, молоко, творог, свежие овощи и фрукты не желательно приносить. Такие продукты хоть и способствуют налаживанию микрофлоры органов пищеварительного тракта, они также могут вызвать вздутие живота, метеоризм, повышенное газообразование, что приведет к ухудшению состояния больного.
Питание должно быть дробным, а перерыв между приемами пищи не должен превышать четырех часов. Очень важно, что кушать нужно только по желанию. Если человек не хочет пищу, значит его организму еще не готов к ее полноценному перевариванию. В этих случаях лучше принести водичку или овощной бульон.
Загрузка…
Источник
Êëèíè÷åñêèé äèàãíîç îñòðûé ïàíêðåàòèò. Àíàìíåç ðàçâèòèÿ çàáîëåâàíèÿ. Æàëîáû áîëüíîãî íà ìîìåíò ïîñòóïëåíèÿ. Ïîëíûå ëàáîðàòîðíûå è èíñòðóìåíòàëüíûå èññëåäîâàíèÿ. Ðåçóëüòàòû ÓÇÈ îðãàíîâ áðþøíîé ïîëîñòè. Îáîñíîâàíèå äèàãíîçà, ïëàí ëå÷åíèÿ. Äíåâíèê êóðàöèè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
2
Ìèíèñòåðñòâî Çäðàâîîõðàíåíèÿ Ðîññèéñêîé Ôåäåðàöèè
Ñèáèðñêèé Ãîñóäàðñòâåííûé Ìåäèöèíñêèé Óíèâåðñèòåò
Êàôåäðà õèðóðãè÷åñêèõ áîëåçíåé
ïåäèàòðè÷åñêîãî ôàêóëüòåòà ÑèáÃÌÓ
Çàâ. êàôåäðîé: ïðîôåññîð Ìåðçëèêèí Í.Â.
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
Âûïîëíèëà:
Ñòóäåíòêà 4 êóðñà,ãð.2608, Ñîáîëåâà È.Í.
Ïðåïîäàâàòåëü:
Ëûçêî È.À., àñïèðàíò êàôåäðû õèðóðãè÷åñêèõ áîëåçíåé ïåäèàòðè÷åñêîãî ôàêóëüòåòà ÑèáÃÌÓ
Òîìñê
2009ã.
Ïàñïîðòíàÿ ÷àñòü.
Ô.È.Î.:
Äàòà ðîæäåíèÿ:
Ìåñòî ðàáîòû, ïðîôåññèÿ: ÎÎÎ «Ïàâîäîê», èíæåíåð
Àäðåñ:
Äàòà ïîñòóïëåíèÿ: 4.10.2009
Äàòà âûïèñêè: 8.10.2009
Äèàãíîç ïðè ïîñòóïëåíèè: îñòðûé ïàíêðåàòèò
Êëèíè÷åñêèé äèàãíîç:
1. Îñíîâíîå çàáîëåâàíèå: îñòðûé áîëåâîé ïàíêðåàòèò- pancreatitis acuta
2. Îñëîæíåíèÿ: îòñóòñòâóþò
3. Ñîïóòñòâóþùèå çàáîëåâàíèÿ: õðîíè÷åñêèé õîëåöèñòèò, õðîíè÷åñêèé ãàñòðîäóîäåíèò, ïîçâîíî÷íàÿ ãðûæà VI ïîÿñíè÷íîãî ïîçâîíêà, õðîíè÷åñêèé ïèåëîíåôðèò.
Àíàìíåç ðàçâèòèÿ çàáîëåâàíèÿ
Æàëîáû íà ìîìåíò ïîñòóïëåíèÿ:
Ïðè ïîñòóïëåíèè áîëüíàÿ ïðåäúÿâëÿëà ñëåäóþùèå æàëîáû:
· Ñïàçìèðóþùèå, îïîÿñûâàþùèå áîëè â æèâîòå âûñîêîé èíòåíñèâíîñòè äàâÿùåãî õàðàêòåðà, èððàäèèðóþùèå â ïîÿñíè÷íûé îòäåë ïîçâîíî÷íèêà, íå êóïèðóþùèåñÿ îáåçáîëèâàþùèìè ëåêàðñòâåííûìè ñðåäñòâàìè ( íî-øïà), áîëåå èíòåíñèâíûå- áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè.
Æàëîáû íà ìîìåíò êóðàöèè ( 5.10.2009-8.10.2009):
· Ðàçëèòûå áîëè â æèâîòå ñðåäíåé èíòåíñèâíîñòè, íå èððàäèèðóþùèå, ïîÿâëÿþùèåñÿ ïðè äâèæåíèè, êóïèðóþùèåñÿ àíàëüãåòèêàìè è ñïàçìîëèòèêàìè (ðåâàëãèí, ïëàòèôèëëèí)
· Äàâÿùèå áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè, ïîÿâëÿþùèåñÿ ïðè ïàëüïàöèè, íå èððàäèèðóþùèå, ñðåäíåé èíòåíñèâíîñòè
Æàëîá ñî ñòîðîíû äðóãèõ îðãàíîâ è ñèñòåì íåò.
Àíàìíåç çàáîëåâàíèÿ
Àñòè÷ Àíòîíèíà Àáðàìîâíà áîëüíîé ñåáÿ ñ÷èòàåò ñ 1.10.2009 ãîäà, êîãäà âî âòîðîé ïîëîâèíå äíÿ ïîñëå ïðè¸ìà ïèùè ïîÿâèëàñü èçæîãà, ñïàçìèðóþùèå áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè ñðåäíåé èíòåíñèâíîñòè, êîòîðûå ïàöèåíò êóïèðîâàëà íî-øïîé. ×åðåç äâà äíÿ (3.10.09) áîëè âîçîáíîâèëèñü, áîëüíàÿ ïðîøëà èññëåäîâàíèå- ÝÃÄÑ, çàêëþ÷åíèå: ÃÝÐÁ, î÷àîâûé ãàñòðèò, äóîäåíèò. 4.10.2009 âíîâü ïîÿâèëèñü áîëè, íî âûñîêîé èíòåíñèâíîñòè, îïîÿñûâàþùèå, èððàäèèðóþùèå â ïîÿñíè÷íûé îòäåë ïîçâîíî÷íèêà, íå êóïèðóþùèåñÿ àíàëüãåòèêàìè. Áîëüíàÿ îáðàòèëàñü â ñêîðóþ ìåäèöèíñêóþ ïîìîùü, êåì áûëà äîñòàâëåíà â õèðóðãè÷åñêîå îòäåëåíèå ÃÁ ¹3 ã.Òîìñêà.
Àíàìíåç æèçíè
Ïåðèîä ðîñòà, íàïðàâëåííîñòü ðàçâèòèÿ: áîëüíàÿ ðàçâèâàëàñü è ðîñëà ñîîòâåòñòâåííî âîçðàñòó, â óìñòâåííîì è ôèçè÷åñêîì ðàçâèòèè íå îòñòàâàëà îò ñâåðñòíèêîâ.
Ïåðåíåñåííûå è èìåþùèåñÿ çàáîëåâàíèÿ: â äåòñòâå ïåðåáîëåëà âåòðÿíîé îñïîé, â 15 ëåò ïåðåíåñëà ñîòðÿñåíèå ãîëîâíîãî ìîçãà.  2008 ãîäó ïðîâåäåíà àïïåíäýêòîìèÿ ïî ïîâîäó îñòðîãî àïïåíäèöèòà.  íàñòîÿùåå âðåìÿ èìååò: õðîíè÷åñêèé õîëåöèñòèò, õðîíè÷åñêèé ãàñòðîäóîäåíèò, ïîçâîíî÷íàÿ ãðûæà VI ïîÿñíè÷íîãî ïîçâîíêà, õðîíè÷åñêèé ïèåëîíåôðèò.
Óñëîâèÿ ïèòàíèÿ: ïèòàåòñÿ ðåãóëÿðíî, ñáàëàíñèðîâàíî, ïîëíîöåííî, äèåòû íå ñîáëþäàåò, â áîëüøèõ êîëè÷åñòâàõ ïü¸ò ðàñòâîðèìûé êîôå, àëêîãîëü óïîòðåáëÿåò â ìàëûõ êîëè÷åñòâàõ.
Âðåäíûå ïðèâû÷êè: àëêîãîëü óïîòðåáëÿåò â ìàëûõ êîëè÷åñòâàõ, íå êóðèò.
Íàñëåäñòâåííûé àíàìíåç
Óìàòåðè áîëüíîé èìåëèñü õðîíè÷åñêèå çàáîëåâàíèÿ ïå÷åíè, æåëóäêà è ïîäæåëóäî÷íîé æåëåçû (êàêèå èìåííî áîëüíàÿ îòâåòèòü çàòðóäíÿåòñÿ), îòåö è áàáóøêà ïàöèåíòêè ïî îòöó áîëåëè ãèïåðòîíè÷åñêîé áîëåçíüþ, äåä ïî îòöó- õðîíè÷åñêèì àëêîãîëèçìîì, óìåð îò ðàêà. Íàëè÷èå â ñåìüå ñèôèëèñà, òóáåðêóë¸çà, íåðâíî-ïñèõè÷åñêèõ çàáîëåâàíèé áîëüíàÿ îòðèöàåò.
Àëëåðãîëîãè÷åêèé àíàìíåç
àëëåðãèè íà ëåêàðñòâåííûå ñðåäñòâà: àíàëüãèí, äèìåäðîë, íîâîêàèí.
Îáúåêòèâíîå èññëåäîâàíèå
Îáùåå ñîñòîÿíèå: óäîâëåòâîðèòåëüíîå
Ïîëîæåíèå: àêòèâíîå
Ñîçíàíèå: ïîëíîå, ÿñíîå.
Òåìïåðàòóðà: 36.8 Ñ
Ïóëüñ: 65 óäìèí
Äàâëåíèå: 11070 ìì.ðò.ñò
Äûõàíèå: 20 äâìèí
Òåëîñëîæåíèå: íîðìîñòåíè÷åñêîãî òèïà
Âûðàæåíèå ëèöà: ñïîêîéíîå, îñìûñëåííîå. Ïàöèåíò àäåêâàòíî ðåàãèðóåò íà ïðîèñõîäÿùåå.
Ãëàçà: ñêëåðû áåëîãî öâåòà, çðà÷êè íå ðàñøèðåíû, íîðìàëüíî ðåàãèðóþò íà ñâåò.
Ñîñòîÿíèå êîæíûõ ïîêðîâîâ, âîëîñû, íîãòè: êîæà åñòåñòâåííîé îêðàñêè, áëåäíîâàòîãî îòòåíêà, òåïëàÿ, âëàæíàÿ. Òóðãîð êîæè ñíèæåí. Íîãòè íà êèñòÿõ åñòåñòâåííîé ôîðìû, íå ëîìêèå, íå äåôîðìèðîâàíû, áåç ïîïåðå÷íîé èñ÷åð÷åííîñòè. Âîëîñû ãóñòûå, èõ ðîñò íå íàðóøåí.
Âèäèìûå ñëèçèñòûå: áëåäíî-ðîçîâîé îêðàñêè, áåç ïàòîëîãè÷åñêèõ èçìåíåíèé.
Ðîòîâàÿ ïîëîñòü: âèäèìûå ñëèçèñòûå ðòà, ìÿãêîãî íåáà, äåñíà ðîçîâîãî öâåòà, ÷èñòûå, âëàæíûå. ßçûê îáû÷íûõ ðàçìåðîâ, ðîçîâûé, âëàæíûé, ñîñî÷êè âûðàæåíû, íàëè÷èå áåëåñîâàòîãî íàëåòà. Çóáû ñ êàðèîçíûìè èçìåíåíèÿìè. Ìèíäàëèíû íå óâåëè÷åíû.
Ïîäêîæíàÿ êëåò÷àòêà: ðàçâèòà â ñðåäíåé ñòåïåíè. Ðàñïðåäåëåíà ðàâíîìåðíî, îäíîðîäíîé êîíñèñòåíöèè, áåçáîëåçíåííà. Îòåêîâ íå âûÿâëåíî.
Ëèìôàòè÷åñêèå óçëû: ïðè íàðóæíîì îñìîòðå ëèìôàòè÷åñêèå óçëû íå âèçóàëèçèðóþòñÿ. Ïîä÷åëþñòíûå, çàòûëî÷íûå, îêîëîóøíûå, ïîäáîðîäî÷íûå, øåéíûå, ïîäêëþ÷è÷íûå, ïîäìûøå÷íûå, ëîêòåâûå ëèìôîóçëû íå ïàëüïèðóþòñÿ, íå óïëîòíåíû, áåçáîëåçíåííû, íå ñïàÿíû ñ îêðóæàþùèìè òêàíÿìè.
Ìûøå÷íàÿ ñèñòåìà: ìóñêóëàòóðà ðàçâèòà óìåðåííî, ðàâíîìåðíî, ñèììåòðè÷íî ñ îáåèõ ñòîðîí, ïðèçíàêîâ ãèïåðòðîôèèàòðîôèè îòäåëüíûõ ãðóïï ìûøö íåò, òîíóñ ñîõðàíåí, áîëåçíåííîñòè ïðè ïàëüïàöèè íåò.
Êîñòíàÿ ñèñòåìà: ñêåëåò ðàçâèò ïðàâèëüíî, ïðîïîðöèîíàëüíî, äåôîðìàöèè îòñóòñòâóþò. Ïëîñêîñòîïèÿ íå îòìå÷àåòñÿ.
Ñóñòàâû: ïðè îñìîòðå ñóñòàâû íîðìàëüíîé êîíôèãóðàöèè. Êîæíûå ïîêðîâû íàä íèìè íîðìàëüíîé îêðàñêè. Ïðè ïàëüïàöèè ñóñòàâîâ èõ ïðèïóõëîñòè è äåôîðìàöèè, èçìåíåíèé îêîëîñóñòàâíûõ òêàíåé, à òàêæå áîëåçíåííîñòè íå îòìå÷àåòñÿ. Îáúåì àêòèâíûõ è ïàññèâíûõ äâèæåíèé â ñóñòàâàõ ñîõðàíåí ïîëíîñòüþ.
Ãîëîâà, ëèöî: ãîëîâà ïðàâèëüíîé ôîðìû, äåôîðìàöèè è àíîìàëèè êîñòåé ÷åðåïà îòñóòñòâóþò. Ìîçãîâîé îòäåë ÷åðåïà ïðåîáëàäàåò íàä ëèöåâûì.
Øåÿ: øåéíûå ëèìôîóçëû ïàëüïàòîðíî íå óâåëè÷åíû, ñîñóäû øåè áåç âèäèìîé ïóëüñàöèè, íå íàáóõøèå. Ùèòîâèäíàÿ æåëåçà îïðåäåëÿåòñÿ ïàëüïàòîðíî, íå óâåëè÷åíà, ïðè ïàëüïàöèè áåçáîëåçíåííà, êîíñèñòåíöèÿ ìÿãêîýëàñòè÷íàÿ, îäíîðîäíàÿ.
Èññëåäîâàíèå ñèñòåìû äûõàíèÿ.
Ñèììåòðè÷íîñòü äûõàòåëüíûõ äâèæåíèé: ñèììåòðè÷íû, âñïîìîãàòåëüíûå äûõàòåëüíûå ìûøöû â àêòå äûõàíèÿ íå ó÷àñòâóþò. Òèï äûõàíèÿ ñìåøàííûé. Äâèæåíèå ãðóäíîé êëåòêè ïðè äûõàíèè ðàâíîìåðíîå. Ãëóáèíà è ðèòì äûõàíèÿ äîñòàòî÷íûå.
Èññëåäîâàíèå âåðõíèõ äûõàòåëüíûõ ïóòåé: äûõàíèå ÷åðåç íîñ ñâîáîäíîå. Îùóùåíèå ñóõîñòè â íîñó íåò. Âûäåëåíèå èç íîñîâûõ õîäîâ íå íàáëþäàþòñÿ. Íîñîâûå êðîâîòå÷åíèÿ îòñóòñòâóþò. Îáîíÿíèå ñîõðàíåíî. Äûõàíèå â ãîðòàíè íå çàòðóäíåíî.
Îñìîòð è ïàëüïàöèÿ ãðóäíîé êëåòêè: ãðóäíàÿ êëåòêà öèëèíäðè÷åñêîé ôîðìû, áåç äåôîðìàöèè, îáå ïîëîâèíû ãðóäíîé êëåòêè ñèììåòðè÷íû. Ïðè ïàëüïàöèè ãðóäíîé êëåòêè áîëåçíåííîñòè íå îòìå÷àåòñÿ. Ýëàñòè÷íîñòü ãðóäíîé êëåòêè õîðîøàÿ, ãîëîñîâîå äðîæàíèå íå èçìåíåíî, îùóùàåòñÿ â ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè ñ îäèíàêîâîé ñèëîé.
Ïîäâèæíîñòü ëåãî÷íîãî êðàÿ: ïîäâèæíîñòü ëåãî÷íîãî êðàÿ ïî ñðåäíåé àêñèëëÿðíîé ëèíèè ñîñòàâëÿåò ñïðàâà è ñëåâà 6 ñì.
Ïåðêóññèÿ ëåãêèõ: ïðè ñðàâíèòåëüíîé ïåðêóññèè íàä ñèììåòðè÷íûìè ó÷àñòêàìè ëåãêèõ ïåðêóòîðíûé çâóê ëåãî÷íûé, îäèíàêîâûé. Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ:
Ãðàíèöû ïðàâîãî ë¸ãêîãî :
— l. parasternalis: âåðõíèé êðàé 6-ãî ðåáðà.
— l. medioclavicularis: íèæíèé êðàé 6-ãî ðåáðà
— l. axillaris anterior: 7-å ðåáðî
— l. axillaris media: 8-å ðåáðî
— l. axillaris posterior: 9-å ðåáðî
Ãðàíèöû ëåâîãî ë¸ãêîãî :
— l. axillaris anterior: 7-å ðåáðî
— l. axillaris media: 8-å ðåáðî
— l. axillaris posterior: 9-å ðåáðî
Âåðõóøêè îáîèõ ëåãêèõ ñïåðåäè îòñòîÿò íà 3 ñì âûøå êëþ÷èöû.
Àóñêóëüòàöèÿ ëåãêèõ: ïðè àóñêóëüòàöèè íàä âñåìè îòäåëàìè ëåãêèõ âûñëóøèâàåòñÿ æåñòêîå âåçèêóëÿðíîå äûõàíèå, ñóõèå õðèïû íà âäîõå.
Èññëåäîâàíèå ñèñòåìû êðîâîîáðàùåíèÿ.
Îñìîòð îáëàñòè ñåðäöà: ãðóäíàÿ êëåòêà â îáëàñòè ñåðäöà íå èçìåíåíà, âèäèìîé ïóëüñàöèè íåò. Íàä÷ðåâíàÿ ïóëüñàöèÿ íå îáíàðóæåíà.
Ïàëüïàöèÿ: âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â 5 ìåæðåáåðüå, íà 1.5 ñì âíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè, íå ðàçëèòîé, íå óñèëåí, äèàìåòðîì 1.5 ñì.
Ïåðêóññèÿ:
Ãðàíèöû îòíîñèòåëüíîé òóïîñòè:
— ïðàâàÿ: IV ìåæðåáåðüå ïî ïðàâîìó êðàþ ãðóäèíû
— ëåâàÿ:V êíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè
— âåðõíÿÿ: ðàñïîëîæåíà íà III ðåáðå ñëåâà
Ãðàíèöû àáñîëþòíîé òóïîñòè ñåðäöà:
— âåðõíÿÿ: IV ðåáðî
— ïðàâàÿ: ëåâûé êðàé ãðóäèíû
Àóñêóëüòàöèÿ: òîíû ñåðäöà ãðîìêèå, ðèòìè÷íûå, ïàòîëîãè÷åñêèõ øóìîâ íåò. Ïóëüñ, åãî õàðàêòåðèñòèêè: ïóëüñ îäèíàêîâ íà îáåèõ ðóêàõ, ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ, ôîðìà ïóëüñîâîé âîëíû ïðàâèëüíàÿ. ×àñòîòà ïóëüñà 65 óäìèí.
Èññëåäîâàíèå ñèñòåìû ïèùåâàðåíèÿ
Îñìîòð æèâîòà: æèâîò ïðàâèëüíîé ôîðìû, íå óâåëè÷åí, ñèììåòðè÷íûé, ó÷àñòâóåò â àêòå äûõàíèÿ, âåíû íå ðàñøèðåíû.
Ïàëüïàöèÿ æèâîòà: ïðè ïîâåðõíîñòíîé ïàëüïàöèè æèâîò íàïðÿæ¸í, ïîÿâëÿþòñÿ áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè äàâÿùåãî õàðàêòåðà, ñðåäíåé èíòåíñèâíîñòè, íå èððàäèèðóþùèå.
Ãëóáîêàÿ ïàëüïàöèÿ:
— ñëåïàÿ êèøêà: ðàñïîëîæåíà ïðàâèëüíî, äèàìåòðîì 3 ñì, ýëàñòè÷íàÿ, ñòåíêà ãëàäêàÿ, ðîâíàÿ, áåçáîëåçíåííàÿ, ïîäâèæíîñòü äîñòàòî÷íàÿ. óð÷àíèå íå îïðåäåëÿåòñÿ.
— ñèãìîâèäíàÿ êèøêà: ðàñïîëîæåíà ïðàâèëüíî. äèàìåòðîì 2 ñì, ýëàñòè÷íàÿ, ïîäâèæíîñòü äîñòàòî÷íàÿ, ñòåíêà ðîâíàÿ, ãëàäêàÿ, áåçáîëåçíåííàÿ, óð÷àíèå íå îïðåäåëÿåòñÿ.
— ïîïåðå÷íàÿ îáîäî÷íàÿ êèøêà: ðàñïîëîæåíà ïðàâèëüíî, äèàìåòðîì 2 ñì, ýëàñòè÷íàÿ, ïîäâèæíîñòü äîñòàòî÷íàÿ, ñòåíêà ãëàäêàÿ. ðîâíàÿ, áîëåçíåííà, óð÷àíèå íå îïðåäåëÿåòñÿ.
— âîñõîäÿùàÿ, íèñõîäÿùàÿ îáîäî÷íàÿ êèøêà: ðàñïîëîæåíà ïðàâèëüíî, ïîäâèæíîñòü äîñòàòî÷íàÿ, äèàìåòðîì 2 ñì, ýëàñòè÷íàÿ, ñòåíêà ðîâíàÿ, ãëàäêàÿ, áåçáîëåçíåííàÿ, óð÷àíèå íå îïðåäåëÿåòñÿ.
-æåëóäîê ïàëüïèðóåòñÿ â ëåâîé ýïèãàñòðàëüíîé îáëàñòè, áîëåçíåííûé, ñòåíêà ýëàñòè÷íàÿ, íèæíÿÿ ãðàíèöà æåëóäêà ðàñïîëàãàåòñÿ íà 4 ñì âûøå ïóïêà.
Èññëåäîâàíèå ïå÷åíè: ïðè îñìîòðå âèäèìîâîãî óâåëè÷åíèÿ ïå÷åíè è ïóëüñàöèè íå îáíàðóæèâàåòñÿ.
Ðàçìåðû ïå÷åíè ïî Ì.Ã. Êóðëîâó: 10ñì- 9ñì- 8ñì.
Ïðè ïàëüïàöèè êðàé ïå÷åíè íå âûõîäèò çà ïðåäåëû ðåáåðíîé äóãè, ýëàñòè÷íûé, ðîâíûé, îñòðûé, áåçáîëåçíåííûé, ïîâåðõíîñòü ãëàäêàÿ.
Èññëåäîâàíèå ñåëåç¸íêè: ïîïåðå÷íèê- 7ñì, äëèííèê- 14ñì.
Ìî÷åïîëîâàÿ ñèñòåìà: êîæíûå ïîêðîâû â ïîÿñíè÷íîé îáëàñòè íå èçìåíåíû, ïî÷êè íå ïàëüïèðóþòñÿ. Ñèìïòîì ïîêîëà÷èâàíèÿ â ïîÿñíè÷íîé îáëàñòè îòðèöàòåëüíûé ñ îáåèõ ñòîðîí.
Status localis.
Îñìîòð æèâîòà: æèâîò ïðàâèëüíîé ôîðìû, íå óâåëè÷åí, ñèììåòðè÷íûé, ó÷àñòâóåò â àêòå äûõàíèÿ, âåíû íå ðàñøèðåíû.
Ïàëüïàöèÿ æèâîòà: ïðè ïîâåðõíîñòíîé ïàëüïàöèè æèâîò íàïðÿæ¸í, ïîÿâëÿþòñÿ áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè äàâÿùåãî õàðàêòåðà, ñðåäíåé èíòåíñèâíîñòè, íå èððàäèèðóþùèå
Àóñêóëüòàöèÿ: ïðè àóñêóëüòàöèè âûñëóøèâàþòñÿ íîðìàëüíûå ïåðèñòàëüòè÷åñêèå øóìû.
Ñïåöèàëüíûå ïðèåìû èññëåäîâàíèÿ: ñèìïòîìû Êåðòå, Âîñêðåñåíñêîãî, Ìåéî-Ðîáñîíà ïîëîæèòåëüíûå. Ñèìïòîì Øåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé.
Ïðåäâàðèòåëüíûé äèàãíîç
Îñíîâíîå çàáîëåâàíèå: îñòðûé áîëåâîé ïàíêðåàòèò- pancreatitis acuta
Îñëîæíåíèÿ: îòñóòñòâóþò
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: õðîíè÷åñêèé õîëåöèñòèò, õðîíè÷åñêèé ãàñòðîäóîäåíèò, ïîçâîíî÷íàÿ ãðûæà VI ïîÿñíè÷íîãî ïîçâîíêà, õðîíè÷åñêèé ïèåëîíåôðèò.
Ëàáîðàòîðíûå è èíñòðóìåíòàëüíûå èññëåäîâàíèÿ
1. Îáùèé àíàëèç êðîâè
Ïîêàçàòåëü 4.10 7.10 Íîðìà
Ãåìîãëîáèí 135 143 115-145 ã/ë
Ýðèòðîöèòû 4.7 4.81 3.7-4.7*10 Ò/ë
Ëåéêîöèòû 8.7 5.1 4.78-7.68 Ã/ë
Ñß íåéòðîôèëû 60 47-72 %
Ëèìôîöèòû 34 19-37 %
Ìîíîöèòû 6 3-11 %
ÑÎÝ 8 1-10 ìì/÷
2. Áèîõèìèÿ êðîâè
ïîêàçàòåëü 4.10 7.10 íîðìà
ãëþêîçà 5.6 6.2 3.9-6.4 ììîëü/ë
îáùèé áåëîê 78.1 46.6 65-85 ã/ë
áèëèðóáèí îáùèé 26.3 30.1 3.4-20.5 ìêìîëü/ë
ïðÿìîé 4.0 4.2 0.5-1 ìêìîëü/ë
ÀÑÒ 20.9 21.5 0-40 Å/ë
ÀËÒ 19.8 24.1 0-40 Å/ë
á-àìèëàçà 66.4 71.4 29-90 Å/ë
ùåëî÷íàÿ ôîñôàòàçà 51.3 39-117 Å/ë
ìî÷åâèíà 4.8 5.05 3.3-8.3 ììîëü/ë
êðåàòèíèí 0.096 0.085 0.044-0.097 ììîëü/ë
ÔÍÃ 3.25 4.5 2-4 ã/ë
ÏÒÈ 71.5 63.1 80-105%
ÌÍÎ 1.44 0.88-1.37
À×Ò 39.3 32-42 ñ
ÂÔÌÊ 4.0 0-4 ìã/100 ìë
3. Îáùèé àíàëèç ìî÷è îò 4.10.2009
Öâåò: ñâåòëî-æåëòûé
Ïðîçðà÷íîñòü: ïðîçðà÷íàÿ
Áåëîê: îòð.
ËÖ: â áîëüøîì êîëè÷åñòâå
Ýïèòåëèé ïëîñêèé: 8-10-13 â ï/çð
Áàêòåðèè: Trichomonas vagin
3. Áèîõèìè÷åñêèé àíàëèç ìî÷è îò 4.10.2009
Äèàñòàçà ìî÷è- 213.7 Å/ë (íîðìà: 64 Å/ë)
4. Àíàëèç êðîâè íà ñèôèëèñ îò 6.10.2009: îòðèöàòåëüíûé
5. ÝÊà îò 4.10.2009: ðèòì ñèíóñîâûé, ×ÑÑ= 75/ìèí, ÝÎÑ íå îòêëîíåíà, ïîçèöèÿ âåðòèêàëüíàÿ, ïðèçíàêè ãèïåðòðîôèè ëåâîãî æåëóäî÷êà.
6. ÝÊÃ îò 4.10.2009 â äèíàìèêå: äèíàìèêè íåò
7. ÝÃÄÑ îò 3.10.2009: íåäîñòàòî÷íîñòü êàðäèè, äëèòåëüíûé ðåôëþêñ-ýçîôàãèò, ÃÝÐÁ. Î÷àãîâûé ãàñòðèò. Äóîäåíèò. Ãèïîìîòîðíàÿ äèñêèíåçèÿ ÄÏÊ.
8. Ýíäîñêîïè÷åñêîå èññëåäîâàíèå îò 7.10.2009: ïîâåðõíîñòíûé ãàñòðèò. Äóîäåíèò.
9. ÓÇÈ îò 4.10.2009: ïå÷åíü íå óâåëè÷åíà, ïîâåðõíîñòü ðîâíàÿ, ñòðóêòóðà îäíîðîäíàÿ, ñðåäíåé ýõîãåííîñòè. Âíóòðèïå÷¸íî÷íûå æåë÷íûå ïðîòîêè íå ðàñøèðåíû. Õîëåäîõ- 5 ìì. Âîðîòíàÿ âåíà-11 ìì. Æåë÷íûé ïóçûðü- 66*31 ìì, ñòåíêè òîíêèå, óïëîòíåíû. Ñîäåðæèìîå îäíîðîäíîå. Êîíêðåìåíòîâ íåò. Ïîäæåëóäî÷íàÿ æåëåçà- 24*12*21 ìì, êîíòóðû ðîâíûå, ÷¸òêèå. Ñòðóêòóðà îäíîðîäíàÿ, ñðåäíåé ýõîãåííîñòè. Ñâîáîäíîé æèäêîñòè â áðþøíîé ïîëîñòè íåò. Çàêëþ÷åíèå: õðîíè÷åñêèé õîëåöèñòèò.
Îáîñíîâàíèå äèàãíîçà.
Äèàãíîç- îñòðûé áîëåâîé ïàíêðåàòèò ïîñòàâëåí íà îñíîâàíèè:
· æàëîá áîëüíîé: ñïàçìèðóþùèå, îïîÿñûâàþùèå áîëè â æèâîòå âûñîêîé èíòåíñèâíîñòè äàâÿùåãî õàðàêòåðà, èððàäèèðóþùèå â ïîÿñíè÷íûé îòäåë ïîçâîíî÷íèêà, íå êóïèðóþùèåñÿ îáåçáîëèâàþùèìè ëåêàðñòâåííûìè ñðåäñòâàìè ( íî-øïà), áîëåå èíòåíñèâíûå- áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè
· äàííûõ îáúåêòèâíîãî èññëåäîâàíèÿ: ïðè ïîâåðõíîñòîíîé ïàëüïàöèè æèâîò íàïðÿæ¸í, ïàëüïàöèÿ áîëåçíåííà, ïîëîæèòåëüíûå ñèìïòîìû Ìåéî-Ðîáñîíà, Êåðòå, Âîñêðåñåíñêîãî
· ðåçóëüòàòà ëàáîðàòîðíîãî àíàëèçà: áèîõèìèÿ ìî÷è- âûñîêèé óðîâåíü äèàñòàçû (213.7 Å/ë)
Äèôôåðåíöèàëüíûé äèàãíîç
Îñòðûé áîëåâîé ïàíêðåàòèò íåîáõîäèìî äèôôåðåíöèðîâàòü :
1. Ñ ïåðôîðèðóþùåé ÿçâîé æåëóäêà è ÄÏÊ
Äëÿ ïåðôîðèðóþùåé ÿçâû õàðàêòåðíî: ìîëîäîé âîçðàñò áîëüíîãî, ÿçâåíûé àíàìíåç, âåêçàïíûå êèíæàëüíûå áîëè, äîñêîîáðàçíûé æèâîò, èñ÷åçíîâåíèå ïå÷åíî÷íîé òóïîñòè, íàëè÷èå ñåðïîâèäíîé ïîëîñêè âîçäóõà íàä êóïîëîì äèàôðàãìû ïðè ðåíòãåíîñêîïèè.
Äàííûõ ïðèçíàêîâ ó äàííîãî áîëüíîé íå âûÿâëåíî
2. Ñ îñòðîé ìåõàíè÷åñêîé êèøå÷íîé íåïðîõîäèìîñòüþ
Äëÿ îñòðîé ìåõàíè÷åñêîé êèøå÷íîé íåïðîõîäèìîñòè õàðàêòåðíî: ñõâàòêîîáðàçíûå áîëè ïî âñåìó æèâîòó, áóðíàÿ ïåðèñòàëüòèêà â íà÷àëüíîì ïåðèîäå.
Äàííûõ ïðèçíàêîâ ó äàííîãî áîëüíîé íå âûÿâëåíî
3. Ñ òðîìáîçîì èëè ýìáîëèåé áðûæåå÷íûõ ñîñóäîâ.
Äëÿ òðîìáîçà èëè ýìáîëèè áðûæåå÷íûõ ñîñóäîâ õàðàêòåðíî: òÿæ¸ëîå ñîñòîÿíèå ñ íà÷àëüíîãî ïåðèîäà çàáîëåâàíèÿ, â àíàìíåçå ïåðåíåñåííûå ðåâìîêàðäèò èëè èíôàðêò, áûñòðî ïîÿâëÿþùèåñÿ ñèìïòîìû ïåðèòîíèòà è íàðàñòàþùàÿ èíòîêñèêàöèÿ.
Äàííûõ ïðèçíàêîâ ó äàííîãî áîëüíîé íå âûÿâëåíî.
4. Ñ îñòðûì àïïåíäèöèòîì.
Äëÿ îñòðîãî àïïåíäèöèòà õàðàêòåðíî: íà÷àëî ñ îñòðîé áîëè â ýïèãàñòðàëüíîé îáëàñòè — êðàòêîâðåìåííî, ñïóñòÿ 2-4 ÷àñà áîëü ïåðåìåùàåòñÿ â ïðàâóþ ïîäâçäîøíóþ îáëàñòü, ñî÷åòàåòñÿ ñ íàïðÿæåíèåì áðþøíîé ñòåíêè è äðóãèìè ñèìïòîìàìè ìåñòíîãî ïåðèòîíèòà.
Äàííûõ ïðèçíàêîâ ó äàííîãî áîëüíîé íå âûÿâëåíî.
5. Ñ îñòðûì õîëåöèñòèòîì è ïðèñòóïîì æåë÷íîé êîëèêè.
Äëÿ îñòðîãî õîëåöèñòèòà è ïðèñòóïîâ æåë÷íîé êîëèêè õàðàêòåðíî: ëîêàëèçàöèÿ áîëåé â ïðàâîì ïîäðåáåðüå, ñèìïòîì ìûøå÷íîé çàùèòû, ïðè ïàëüïàöèè óâåëè÷åííûé è áîëåçíåííûé æåë÷íûé ïóçûðü, ïîëîæèòåëüíûå ñèìïòîìû Îðòíåðà-Ãðåêîâà, Ìåðôè, Êåðà, Ìþññè- Ãåîðãèåâñêîãî, àêòèâíîñòü ôåðìåíòîâ (äèàñòàçû ìî÷è) íå èçìåíåíà.
Äàííûõ ïðèçíàêîâ ó äàííîãî áîëüíîãî íå âûÿâëåíû.
Ëå÷åíèå
1. Àáñîëþòíûé ãîëîä, ïèòàíèå- ïàðåíòåðàëüíî: 0.9% ðàñòâîð NaCl, ðàñòâîðû KCl, Ðèíãåðà, ãëþêîçû, àìèíîïëàçìàëü, èíòðàëèïèä, âèòàìèíû.
2. Îáåçáîëèâàþùèå: ïðîìåäîë, 0.2% ðàñòâîð ïëàòèôèëëèíà ïîäêîæíî
3. Àíòèôåðìåíòíàÿ òåðàïèÿ: êîíòðèêàë â ôèç.ðàñòâîðå âíóòðèâåííî.
4. Ïðîòèâîâîñïàëèòåëüíàÿ òåðàïèÿ: öåôîòàêñèì, ìåòðîíèäàçîë ïàðåíòåðàëüíî.
Äíåâíèê êóðàöèè
5.10.2009 t=36.8ºÑ, ÀÄ=110/70 ìì.ðò.ñò, ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Ñîí õîðîøèé. Ïðîèçâåä¸í ðàññïðîñ ïàöèåíòà. Îáúåêòèâíî: æèâîò íàïðÿæ¸ííûé, ïðè ïàëüïàöèè-áîëåçíåííîñòü â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè, ñèìïòîìû Êåðòå, Âîñêðåñåíñêîãî, Ìåéî-Ðîáñîíà ïîëîæèòåëüíû, ñèìïòîìû Ù¸òêèíà-Áëþìáåðãà, Ìåðôè, Îðòíåðà-Ãðåêîâà, Êåððà, Ìþññè-Ãåîðãèåâñêîãî îòðèöàòåëüíû. Ðàçìåðû ïå÷åíè ïî Ì.Ã. Êóðëîâó: 10ñì- 9ñì- 8ñì.
Ïðè ïàëüïàöèè êðàé ïå÷åíè íå âûõîäèò çà ïðåäåëû ðåáåðíîé äóãè, ýëàñòè÷íûé, ðîâíûé, îñòðûé, áåçáîëåçíåííûé, ïîâåðõíîñòü ãëàäêàÿ.
6.10.2009 t=36.6ºÑ, ÀÄ=110/70 ìì.ðò.ñò., ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Ñîí õîðîøèé. Îáúåêòèâíî: æèâîò íàïðÿæ¸í, ïðè ïàëüïàöèè- òóïûå áîëè â ýïèãàñòðàëüíîé îáëàñòè. Ïðîèçâåäåíà ãëóáîêàÿ ïàëüïàöèÿ êèøå÷íèêà, îñìîòð ïàëüïàöèÿ è ïåðêóññèÿ ìî÷åïîëîâîé è ñåðäå÷íî-ñîñóäèñòîé ñèñòåì.
7.10.2009 t=36.6ºÑ, ÀÄ= 110/60 ìì.ðò.ñò, ñîñòîÿíèå óëó÷øèëîñü, ñîçíàíèå ÿñíîå. Ñîí õîðîøèé. Áîëüíàÿ ïåðâûé ðàç ïîåëà çà ïåðèîä ëå÷åíèÿ (ìÿñíîé áóëüîí), ïîñëå åäû ïîÿâèëèñü òÿæåñòü, òîøíîòà è äèñêîìôîðò â ýïèãàñòðàëüíîé îáëàñòè. Îáúåêòèâíî: æèâîò ìÿãêèé, ïðè ïàëüïàöèè-òóïûå áîëè â ýïèãàñòðèè ñðåäíåé èíòåíñèâíîñòè, íå èððàäèèðóþùèå, íèæíÿÿ ãðàíèöà æåëóäêà- 4 ñì. âûøå ïóïêà. Ïðîèçâåäåíî îáúåêòèâíîå èññëåäîâàíèå äûõàòåëüíîé ñèñòåìû.
Âûïèñíîé ýïèêðèç.
Àñòè÷ Àíòîíèíà Àáðàìîâíà 1960 ã.ð. ïîñòóïèëà ïî ÑÌÏ â õèðóðãè÷åñêîå îòäåëåíèå ÃÁ ¹ 3 4.10.2009 ãîäà. Ïðè ïîñòóïëåíèè áîëüíàÿ æàëîâàëàñü íà ñïàçìèðóþùèå, îïîÿñûâàþùèå áîëè â æèâîòå âûñîêîé èíòåíñèâíîñòè äàâÿùåãî õàðàêòåðà, èððàäèèðóþùèå â ïîÿñíè÷íûé îòäåë ïîçâîíî÷íèêà, íå êóïèðóþùèåñÿ îáåçáîëèâàþùèìè ëåêàðñòâåííûìè ñðåäñòâàìè ( íî-øïà), áîëåå èíòåíñèâíûå- áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè.
Áîëüíîé áûëè ïðîâåäåíû ñëåäóþùèå èññëåäîâàíèÿ: îáùèé àíàëèç êðîâè, îáùèé àíàëèç ìî÷è, áèîõèìè÷åñêèé àíàëèç êðîâè, áèîõèìè÷åñêèé àíàëèç ìî÷è, ÓÇÈ ïå÷åíè, ïîäæåëóäî÷íîé æåëåçû, ÝÃÄÑ, àíàëèç íà RW (îòðèöàòåëüíûé), ÝÊÃ.
Ïðè îñìîòðå- æèâîò ïðàâèëüíîé ôîðìû, íå óâåëè÷åí, ñèììåòðè÷íûé, ó÷àñòâóåò â àêòå äûõàíèÿ, âåíû íå ðàñøèðåíû, ïðè ïîâåðõíîñòíîé ïàëüïàöèè æèâîò íàïðÿæ¸í, ïîÿâëÿþòñÿ áîëè â ýïèãàñòðèè è îêîëîïóïî÷íîé îáëàñòè äàâÿùåãî õàðàêòåðà, ñðåäíåé èíòåíñèâíîñòè, íå èððàäèèðóþùèå,ïðè àóñêóëüòàöèè âûñëóøèâàþòñÿ íîðìàëüíûå ïåðèñòàëüòè÷åñêèå øóìû, ñïåöèàëüíûå ïðèåìû èññëåäîâàíèÿ: ñèìïòîìû Êåðòå, Âîñêðåñåíñêîãî, Ìåéî-Ðîáñîíà ïîëîæèòåëüíûå. Ñèìïòîì Øåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé, áåòà-àäðåíîáèêîâ îáëàñòè øåè íîâàíèè æàëîá, ïðåäúÿâëåííûõ áîëüíîé, äàííûõ îáüåêòèâíîãî îñìîòðà, èíñòðóìåíòàëüíûõ è ïàðàêëèíè÷åñêèõ èññëåäîâàíèé áûë ïîñòàâëåí äèàãíîç:
îñòðûé áîëåâîé ïàíêðåàòèò (pancreatitis acuta).
Áîëüíîé áûëî íàçíà÷åíî êîíñåðâàòèâíîå ëå÷åíèå, íàïðàâëåííîå íà ñíèæåíèå ïàíêðåàòè÷åñêîé ñåêðåöèè, îáåçáîëèâàþùàÿ, àíòèôåðìåíòíàÿ, ïðîòèâîâîñïàëèòåëüíàÿ òåðàïèÿ. Ñîñòîÿíèå ïàöèåíòêè íà ôîíå ëå÷åíèÿ óëó÷øèëîñü, íîðìàëèçîâàëèñü ïîêàçàòåëè îáùåãî àíàëèçà êðîâè (êîëè÷åñòâî ëåéêîöèòîâ) è ìî÷è (äèàñòàçà ìî÷è). Áîëüíàÿ áûëà âûïèñàíà 8.10.2009ã. â óäîâëåòâîðèòåëüíîì ñîñòîÿíèè.
Ñïèñîê ëèòåðàòóðû
1. Îñòðîâåðõîâ Å.Ã. «Îïåðàòèâíàÿ õèðóðãèÿ è òîïîãðàôè÷åñêàÿ àíàòîìèÿ» Ì: «Ëèòåðà», 1996ã.
2. Ì.È. Êóçèí «Õèðóðãè÷åñêèå áîëåçíè», 2-å èçäàíèå, Ì: Ìåäèöèíà, 1995ã.
3. Â.È. Áîðîäóëèí «Ñïðàâî÷íèê ïðàêòè÷åñêîãî âðà÷à»; òîì 1,2 Ì: «Ðèïîë êëàññèê», 2001ã.
4. Í.Â. Ìåðçëèêèí, Í.À. Áðàæíèêîâà, Â.È. Àëüïåðîâè÷, Â.Ô. Öõàé «Êëèíè÷åñêàÿ õèðóðãèÿ» òîì 2, Òîìñê: «ÒÌË-Ïðåññ», 2009
Источник


