Весеннее обострение при панкреатите
Поджелудочная железа – королева пищеварения. И «ее высочество» нужно беречь. Особенно это актуально весной, когда из-за перемен в питании, когда многие держат Пост, появляется свежая зелень, поджелудочная железа подвергается стрессу, что может вызвать обострение панкреатита.
Панкреатит – воспалительный процесс поджелудочной железы. Он может возникать остро либо как обострение хронического процесса. Поджелудочная железа – важный орган, она вырабатывает ферменты, перерабатывающие углеводы, жиры, белки, а также клетки поджелудочной производят инсулин.
Причины обострения панкреатита
Как правило, обострение панкреатита связано с нарушением питания. Это происходит, либо когда человек начинает налегать на жирные и жареные продукты, либо когда меняет свой привычный образ питания. На время Поста многие ограничивают себя в приеме мяса, белковой пищи, больше едят углеводную пищу, каши. В рацион идут бобы, горох, чечевица, грибы. А это считается тяжелой клетчаткой, для расщепления которой поджелудочная железа должна выработать больше ферментов. Тогда начинаются сбои в работе поджелудочной.
Весной хочется насытить организм свежими витаминами. Люди начинают употреблять в больших количествах редис, черемшу, зеленый чеснок и лук. А эти продукты – прямой вызов для желудочно-кишечного тракта. Панкреатит, как правило, бывает вместе с гастритом, воспалением желудка и двенадцатиперстной кишки. В то время как весной и осенью наблюдается тенденция к обострению хронического гастрита, гастродуоденита. Употребления редиса, черемши, зеленого лука и чеснока стимулирует кислотность и, следовательно, ранимость слизистой желудка. Влияет на повышение кислотности также прием соков фреш или употребление кофе натощак. На этом фоне возникает заброс кислого состояния, что провоцирует воспалительный процесс в поджелудочной железе.
Очень не любит поджелудочная железа сочетание жирной пищи с большой дозой алкоголя. Нередко пациентов после пиршества приходится госпитализировать с панкреонекрозом, где ими занимаются уже хирурги.
Ритм питания также играет немаловажную роль в работе поджелудочной железы. Многие люди отказываются от завтрака, многие едят один раз вечером, что вызывает пищевой стресс.
Очень часто у детей, особенно 2-3 лет, поджелудочная железа реагирует на интоксикацию на фоне острой вирусной инфекции. В этом случае может возникнуть ацетономический синдром, боли, рвота, диарея.
На состояние поджелудочной также влияет работа других эндокринных органов: щитовидной железы, молочных желез, яичников у женщин.
В зону риска также попадают люди с избыточным весом.
Симптомы обострения панкреатита
При употреблении более тяжелой пищи может возникнуть болевой спазм в верхней части живота, эти боли носят опоясывающий характер и могут отдавать в спину, тошнота. В легких случаях нагрузка на поджелудочную оборачивается ощущениями тяжести в желудке, отрыжкой, подташниванием. При более выраженном синдроме может развиваться слабость, снижение аппетита, тошнота, у некоторых может возникнуть рвота, вздутие живота. Некоторые пациенты иногда даже вызывают скорую или обращаются к врачу.
Холод, голод и покой
Если вы ощущаете на себе воспаление поджелудочной железы впервые, при этом болевой синдром слабый, вам досаждает вздутие живота и тошнота, необходимо тут же сесть на строгую диету. Если у вас ощущение переполненного желудка вместе со спазмами, примите спазмалитики и ферменты. Если симптомы усугубляются, если близится ночь и вы чувствуете себя нехорошо, лучше обратиться к врачу. Особенно это касается пожилых людей с какими-либо сопутствующими патологиями, поскольку на фоне болевого синдрома часто поднимается давление, сбивается сердечный ритм. Часто в таких состояниях капельница и промывание желудка и кишечника сразу улучшают самочувствие. К врачу также следует обратиться тем, у кого наблюдается обострение панкреатита с выраженной диареей в виде жидкого стула 3-5 раз за вечер или ночь. В этом случае питьевой режим может не восстановить водный баланс, в то время как внутривенная капельница поможет намного быстрее.
При обострении панкреатита лучшее лечение – строгая диета либо вообще голодание с водой. За 1-2 суток поджелудочная железа, как правило, восстанавливается. Однако самолечение нежелательно, поскольку на фоне панкреатита могут обнаружиться сопутствующие проблемы, например, камни в желчном пузыре или язвенная болезнь.
При острой фазе панкреатита врач, как правило, назначает анализы крови и мочи, иногда в острой ситуации проводятся обследования на некоторые печеночные показатели. При хроническом течении панкреатита для определения состояния функции поджелудочной железы назначается анализ кала на эластазу и копрограмма.
Как предупредить обострение панкреатита?
Чтобы сохранить свою поджелудочную железу в работоспособном состоянии, важно быть в курсе слабых мест своего организма, наследственной предрасположенности, знать, какие продукты вам подходят или не подходят. Например, люди с загибом желчного пузыря очень восприимчивы к жирным, жареным продуктам, чесночным приправам, редису, редьке, луку. Если у вас есть предрасположенность к воспалению поджелудочной железы, следует иметь при себе ферментные препараты. Особенно рекомендуется положить в карман какой-либо ферментный препарат перед торжеством, когда предполагается употребление большого количества жирной пищи, салатов, алкоголя. Иначе вы рискуете попасть в стационар с обострением панкреатита.
Для профилактики обострений соблюдайте сбалансированный режим питания, воздерживайтесь от употребления жирных, жареных продуктов, алкоголя не в лечебных дозах (не более 50 граммов водки и 100 граммов вина, но не ежедневно).
Татьяна Корякина
Благодарим за консультацию диетолога-гастроэнтеролога, кандидата медицинских наук, врача высшей категории клиники «Борис» Инну Павлик.
Источник
Каждое хроническое заболевание воспалительного характера, и панкреатит в том числе, протекает длительно; периоды ремиссии чередуются с периодами обострения. Ремиссия может быть длительной, а может быть нестойкой. Обострения – сезонными (весна-осень), редкими или частыми. Течение заболевания может быть вообще непрерывно-рецидивирующим – когда затухающее обострение разгорается вновь с удвоенной силой. От чего это зависит и как вести себя во время обострений хронического панкреатита?
Причины обострений хронического панкреатита
Главная причина – это грубое нарушение диеты и употребление спиртного. Пожалуй, алкоголь даже на первом месте. Даже в минимальных дозах. Далее, по мере значимости:
- Недостаточное поступление белка с пищей.
- Сильные переживания, стрессы.
- Прием некоторых лекарств (гормоны, аспирин, некоторые антибиотики, химиопрепараты для лечения онкозаболеваний).
- Обострение холецистита и желчекаменной болезни, холангит
- Отравления и острые инфекционные заболевания.
Во время обострения резко возрастает активность панкреатических ферментов, ткань поджелудочной железы раздражается под их воздействием, возникает отек, сдавление большого панкреатического протока, ухудшается кровоснабжение железы – клиническая картина напоминает острый панкреатит и, собственно, мало чем от него отличается.
Симптомы обострения хронического панкреатита
- Интенсивная или тупая боль в подреберье слева, отдающая в спину и под лопатку.
- Нарушение переваривания пищи — при обострении возникает частый жидкий стул.
- Анализ кала показывает, что в нем имеются фрагменты мышечных волокон, клетчатка, жировые капли. Цвет испражнений сероватый, консистенция мазеобразная, кал плохо смывается со стенок унитаза и имеет жирноватый блеск и неприятный запах.
- Почти всегда присутствуют явления диспепсии — горечь во рту, тошнота, рвота, урчание в животе, потеря аппетита.
Длится обострение при ярко выраженной симптоматике около недели. Чем меньше интенсивность болей и признаков расстройства пищеварения, тем на более долгий срок затягивается это состояние, порой до нескольких недель. У больных происходит потеря веса из-за плохого аппетита, тошноты, рвоты, нарушения переваривания и всасывания основных пищевых веществ.
Диагностика
Обычно она не представляет затруднений, просто для предупреждения развития осложнений необходимо своевременно проводить необходимые анализы и применять специальные методы обследования:
- Биохимический анализ крови показывает высокий уровень трипсина, амилазы, антитрипсина, липазы.
- Гипергликемия и глюкозурия свидетельствует о поражении инсулинобразующего аппарата железы и развитии диабета.
- В клиническом анализе крови присутствует лейкоцитоз и повышается СОЭ.
- При ультразвуковом сканировании поджелудочная железа увеличена в размерах, отечна.
- На компьютерной томограмме можно определить степень фиброза (склероза) железы
- Рентгеновское исследование позволяет обнаружить участки обызвествления (кальцинации) в ткани органа, что является косвенным признаком такого осложнения, как диабет.
Аппаратные методы дают возможность дифференцировать обострение панкреатита с желчекаменной болезнью, язвой желудка, опухолевыми заболеваниями, гастродуоденитом, энтеритом. Не стоит также сбрасывать со счетов возможность совместного протекания панкреатита с одной или несколькими патологиями пищеварительной системы. Поэтому полноценную диагностику лучше проводить в условиях специализированного стационара.
Как лечить обострение?
Лечение обострения складывается из режима, диеты и медикаментозной терапии.
При выраженном болевом синдроме назначается постельный режим, больные нетрудоспособны.
В первые несколько дней необходим голод, можно только пить воду – очищенную без газа, или кипяченую. В дальнейшем диету постепенно расширяют, назначают стол № 1а, как при обострении язвенной болезни желудка. Разрешаются продукты, богатые белком – нежирное мясо – говядина, кролик, индейка, в виде паровых тефтелей или суфле, отварная нежирная рыба, паровой белковый омлет, обезжиренный творог, протертые вязкие каши. Из напитков можно пить чай, отвар шиповника, компот из черной смородины.
Все блюда готовят либо на пару, либо в отварном виде, тщательно измельчают либо протирают. Порции небольшие, по объему не превышающие количество, помещающееся в одной горсти. Количество приемов пищи – от 6 до 8 раз в день.
Из меню исключаются экстрактивные вещества, усиливающие секрецию – крепкие бульоны, грибы, кофе, какао, шоколад, маринады, копчености. Все продукты, требующие усилий от поджелудочной железы – жирное, жареное, соленое, острое, приправы и специи, консервы, сливки, сметана, жирный творог, сало – придется отставить. Нельзя фастфуд, газировки, разноцветные леденцы и шоколадные батончики, чипсы, сухарики, орешки – все, чем мы привыкли перекусывать на ходу. Безусловное, категорическое, не обсуждаемое табу на алкоголь. И на пиво. И на безалкогольное, в том числе.
Обычно диета решает около 70% проблем, возникающих при обострении хронического панкреатита. Стоит дать железе покой – и воспаление начнет затихать. Главное – выдержать необходимое время, и не «сорваться», когда все начало налаживаться и перестало болеть.
Из медикаментов назначают спазмолитики – платифиллин, но-шпу. Одновременно стараются приглушить желудочную секрецию – для этого больному необходимо принимать омез или другие ингибиторы протонной помпы – рабепразол, ланзап, нольпазу и т. д. При резко выраженной активности ферментов поджелудочной железы требуется внутривенное капельное введение гордокса (контрикала). Если у больного на фоне рвоты и поноса наступило обезвоживание, назначается капельное введение жидкости – раствор Рингера, изотонический раствор и т.д.
Вопрос о приеме ферментов при обострении почему-то всегда активно обсуждается. На пике обострения и болевого синдрома ферменты противопоказаны! Только спустя некоторое время, когда воспаление начнет затихать, а лабораторные показатели это подтвердят, пищеварению начинают помогать, принимая панкреатин в дозах, прописанных лечащим врачом.
Важный вопрос – профилактика обострений
Для предупреждения обострений хронического панкреатита необходимо избегать ситуаций, которые к нему приводят:
- Не принимать алкоголь и не курить;
- Не переедать и не нарушать диету;
- Соблюдать режим питания (часто и небольшими порциями и, желательно, в одно и то же время);
- Избегать стрессов;
- Своевременно лечить сопутствующую патологию – ЖКБ, холециститы.
Читайте также: Первая помощь при обострении хронического панкреатита
Источник
Позднее лето и осень, каждый год дарят нам щедрый урожай. Как тут не наслаждаться арбузами и дынями, виноградом и яблоками, персиками и абрикосами, грушами и сливами, еще и огурчиками с помидорами. Конечно смакуем. А потом многих поджидает такая неприятность, как обострение и возникновение воспаления поджелудочной железы, то есть панкреатит. Ведь над переработкой сырых овощей и фруктов приходится интенсивно работать именно поджелудочной. Она вырабатывает ферменты для пищеварения всех составляющих пищи – углеводов, белков, жиров. Но наибольшим сокогонным действием обладают все же углеводные продукты, овощные отвары, меньше влияют жиры и совсем незначительную роль играют белки. За сутки выделяется до 800 мл сока поджелудочной железы, который различается по составу ферментов в зависимости от типа пищи.
Однако самым сильным возбудителем секреторной деятельности панкреатической железы является соляная кислота желудочного сока. Попадая в тонкую кишку, она активирует выделение клетками слизистой оболочки особых веществ — секретина и панкреозимина, стимулирующих выработку панкреатического сока. Если кислотность желудочного сока недостаточна, то и поджелудочная выделяет мало ферментов. Повышенная кислотность также сказывается негативно: гастрит или гастродуоденит с повышенной кислотностью провоцирует панкреатит.
Из лекарственных веществ усиливают секрецию поджелудочной железы витамин А, сульфат магния, аспирин. К токсичным препаратам для поджелудочной относят – тетрациклин, сульфаниламиды, гипотиазид, лазикс, иммунодепрессанты, нестероидные противовоспалительные препараты, эстрогены.
Физиологическим стимулятором выделения панкреатического сока является также желчь. При холестазе (когда желчь не выделяется) страдает и поджелудочная: по статистике у 25-40% больных (преимущественно женщин) причиной развития хронического панкреатита являются заболевания желчевыводной системы. В случае холецистита, дискинезии, камней, «замазки» в желчных протоках желчь, дуоденальный содержимое, панкреатические ферменты, что уже попали в двенадцатиперстную кишку, забрасываются в протоки поджелудочной железы – и все эти ферменты начинают разрушать железу изнутри. Заболевания желчного пузыря также могут вызывать отек дуоденального сосочка – места в кишечнике, куда открывается проток поджелудочной.
Следствием этих явлений становится отек органа, развивается воспаление с последующим фиброзом. Из-за патологического изменения структуры поджелудочной железы страдает ее экзокринная функция – вырабатывается недостаточно пищеварительных ферментов и появляются поносы, потеря аппетита, метеоризм, тошнота и тому подобное. При обострении панкреатита тупая боль ощущается в средней части живота, под левым ребром, иногда опоясывает все тело на уровне пупка. Боль возникает и усиливается через час после еды (особенно острой, жирной, жареной), очень часто наблюдается у тех, кто любит полежать после обеда или ужина. Больных часто мучает изжога, отрыжка, тошнота. Для панкреатита характерна также стеаторея – зловонный, кашицеобразный кал с жирным блеском с частотой до 6 раз в сутки.
Алкоголь, жирная и жареная еда – однозначно враги поджелудочной. Известный факт, что острые панкреатиты чаще всего развиваются после праздничного застолья с выпивкой.
Чтобы нормально работала поджелудочная, должен быть здоровый желудок с нормальной кислотностью, нормальное выделение желчи, правильное питание. Поэтому к нашему ЗОЛОТНИКУ, учитывая индивидуальные проявления у пациентов, специалисты «Зеленой планеты Земной» обязательно добавляют ГАСТРОТОН, ГАСТРОУЛЬКАН, ГАСТРОЛИК, УЛЬКАН. Важно также отрегулировать работу всего желудочного тракта, печени, желчного пузыря, придерживясь диеты. Часто, перед лечением поджелудочной, необходимо восстановить работу печени и желчных путей, это можно сделать при помощи ГЕПАХОЛА.
При обострении болезни нужно перейти на вареную или паровую пищу, с ограничением жиров и углеводов, без сырых плодов. В дальнейшем, питайтесь умеренно, не переедайте, для удобства выпишите перечень запрещенных продуктов. Это наваристые мясные, рыбные и грибные бульоны, жареные блюда, жирное мясо, жирная сметана, сдобное тесто, шипучие напитки, алкоголь, крепкий кофе и чай (кофе с молоком можно пить, но не на голодный желудок), торты и другие сладости, шоколад, свежий хлеб, копченые, маринованные, консервированные продукты. Не любит поджелудочная овощей с грубой клетчаткой: белокочанную капусту, редьку, редис, а также все кислые фрукты и ягоды, шпинат, щавель. Сырые овощи и фрукты ешьте маленькими порциями. Не пересаливайте блюда, не употребляйте слишком холодную или горячую пищу. Уксус вообще «убивает» поджелудочную железу. Там где нужна кислота, добавляйте лучше лимоны. Можно вполне отказаться от уксуса и готовя консервации. На трехлитровую банку достаточно десятка слив или алычи: консервация не испортится и для организма вреда не будет.
Поддержит поджелудочную железу хорошо разваренная фасоль. Всегда рекомендую укроп – семена и зелень. Восстанавливают функцию поджелудочной железы корни цикория. В корнях девясила очень много инулина, который усиливает и улучшает работу железы. Старайтесь употреблять горечи. Тонизирует желудок, и поджелудочную железу такое замечательное растение, как подорожник. Его горечи хорошо восстанавливают пищеварительную функцию.
Наталья Земная
Источник
Обострение хронического панкреатита или острый панкреатит встречаются в клинической практике чаще других заболеваний.
В связи со своей сложностью, быстрым развитием и прогрессированием финал в 40-70 % случаев смертелен.
Симптомы связаны с воспалением тканей поджелудочной железы. Оно вызывает нарушение целостности клеточных мембран. В результате этого и запускается каскад ферментативных реакций, когда ферменты разрушают вторично собственные же клеточные структуры железы. Лечение многоэтапное и довольно сложное. Возможно консервативное ведение и оперативное вмешательство.
Виды заболевания
Самые часто встречающиеся разновидности: это хронический и острый панкреатит. Отличие в том, что острое воспаление поджелудочной железы встречается впервые, протекает быстро, иногда молниеносно.
Хронический панкреатит протекает со сменой фаз ремиссии и обострения. Межприступный период протекает, как правило, без клинических проявлений. Обострение хронического панкреатита протекает так же, как и острый. И тактика ведения у этих двух клинических ситуаций одинаковая.
Стадии и степени
Обострение панкреатита (симптомы и лечение которого зависят от степени тяжести) протекает со сменой фаз. В течении заболевания выделяют несколько этапов или стадий.
| Первая фаза | Представляет собой панкреатическую колику. Это обратимая ситуация, когда на первое место выходят проявления болевого синдрома. При его адекватном купировании с помощью спазмолитиков или ганглиоблокаторов клиника не нарастает. |
| Ранняя эндогенная интоксикация | Повышается температура, возможно появление тошноты. |
| Стадия общих воспалительных изменений | Могут наблюдаться подъемы температуры тела фебрильного уровня, снижается уровень артериального давления за счет избыточной активации калликреин-кининовой системы. Учащается ритм сердца. |
| Стадия местных гнойно-воспалительных изменений | Сопровождается разрушением тканей поджелудочной железы и присоединением инфекции. Может сформироваться местный или распространенный перитонит. На этом же этапе развиваются абсцессы или флегмоны расположенных по соседству клетчаточных пространств. |
Симптомы
Клинически заболевание проявляется картиной острого живота. Это выраженный болевой синдром. Он может иметь четкую локализацию. Как правило, это верхний отдел живота, а точнее, левая подреберная область. Здесь находится проекция хвоста поджелудочной железы.
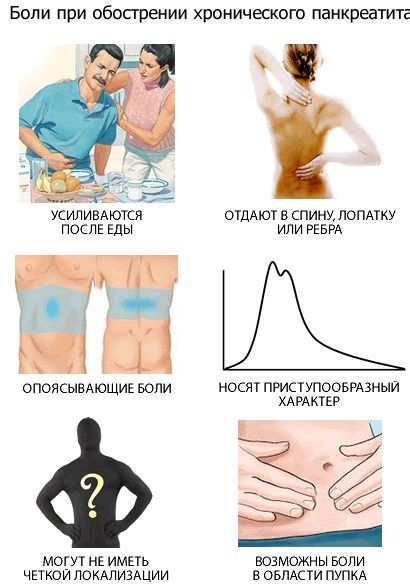 Симптомы при обострении хронического воспаления поджелудочной железы(панкреатита).
Симптомы при обострении хронического воспаления поджелудочной железы(панкреатита).
Диагностически значимой при панкреатите является триада Мондора. Кроме боли, для нее характерны вздутие и тошнота с рвотой.
Сочетание этих признаков с высокой долей вероятности говорит о поражении поджелудочной железы.
Обострение панкреатита (симптомы и лечение многообразны) сопровождается патогномоничными пятнами на лице, коже туловища и живота.
Так называемый симптом Мондора встречается часто. Он проявляется фиолетовыми пятнами в области лица.
Появление таких же пятен по бокам на животе относят к симптому Грея-Тернера.
Пальпаторно доктор также может определить ряд специфических симптомов. В первую очередь это выраженная болезненность в области пересечения последнего ребра с позвоночником, больше слева.
Симптом носит название Мейо-Робсона. Различают также признак Воскресенского. Доктор не ощущает пульсирующий брюшной отдел аорты. Вызван этот феномен увеличением поджелудочной железы за счет отека и инфильтрации.
Особое внимание уделяют признакам, свидетельствующим о начале перитонита. Симптом Щеткина-Блюмберга наиболее часто встречающийся специфичный для этого состояния синдром. Когда доктор резко отводит руку после пальпации от живота, пациент испытывает резкую боль. При аускультации перестают выслушиваться кишечные шумы.
Причины появления
Обострение хронического панкреатита (или острый панкреатит) в большей части случаев связаны с избыточным употреблением алкоголя. На втором месте среди этиологических факторов, вызывающих симптомы воспаления поджелудочной железы, алиментарные факторы. Это потребление избытка жиров, углеводов, соленой и острой пищи. Лечение требует соблюдения строгих диетических рекомендаций.
У женщин на первом месте по частоте встречаемости среди этиологических факторов панкреатита является холецистит. Особенно это касается калькулезных форм (в сочетании с желчнокаменной болезнью).
Среди других факторов вирусная патология, травматическое повреждение органа. Не исключено реактивное поражение при заболеваниях других органов желудочно-кишечного тракта.
Диагностика
В первую очередь при подозрении на панкреатит следует оценить биохимический анализ крови и общий анализ крови и мочи. Выполнимы они даже в ночное время, если скорая помощь доставляет пациента в приемное отделение больницы. Поэтому если фельдшер или врач скорой помощи подозревает острый панкреатит и предлагает госпитализацию, ни в коем случае не следует отказываться.
Общий анализ крови выявляет высокий уровень лейкоцитов, в лейкоформуле обнаруживают сдвиг влево, появляются юные формы гранулоцитов, что говорит об активном и интенсивном воспалительном процессе. Увеличивается показатель СОЭ (РОЭ).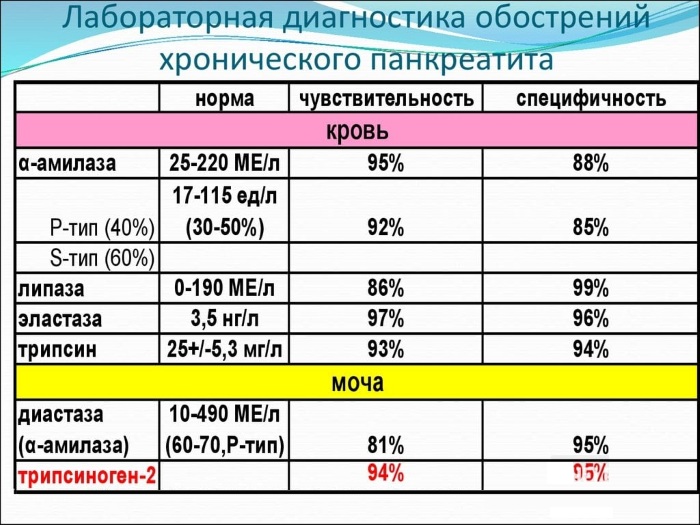
При выраженном панкреонекрозе кровь сгущается, увеличивается показатель гематокрита (выше 55% у мужчин, выше 50% у женщин). Анализ мочи должен быть дополнен определением диастазы. При превышении показателей выше 64 Ед/л следует думать о воспалении поджелудочной железы и дальше проводить исследование в направлении исключения именно этой патологии.
Биохимический анализ крови должен быть довольно широким. При этом важны не только показатели, специфичные при патологии поджелудочной железы, но и другие, ведь очень важно провести дифференциальную диагностику других состояний, сопровождающихся сходными симптомами.
Определяют амилазу крови, фосфолипазу А2, альфа — антитрипсин, а также уровень прокальцитонина и концентрацию кальция крови. Для исключения патологии печени рассматривают содержание АлАТ, АсАТ, уровень общего билирубина и его фракций, проводят тимоловую или другие осадочные пробы.
Если имеются проявления, при которых сложно исключить заболевание желчного пузыря и других желчевыводящих путей, определяют ГГТП, щелочную фосфатазу. С-реактивный белок при выраженном превышении нормальных показателей говорит о некрозе тканей поджелудочной железы.
Следующая методика обследования заключается в проведении УЗИ. Ультразвуковое исследование позволяет оценить состояние, топографию, взаиморасположение органов брюшной полости, забрюшинного пространства, а также малого таза. Это позволяет косвенно судить о том, какой орган вовлечен в патологический процесс и вызывает соответствующую симптоматику.
При наличии панкреатита обнаруживается выраженное увеличение размеров органа, а также отдельных его частей. При этом эхогенная структура неоднородная. Контуры железы и ее протоков неровные, нечеткие. Иногда при наличии осложнений визуализируется жидкостное образование в проекции клетчаточных пространств.
Дифференциальной диагностике состояния “острого живота” помогает обзорная рентгенография брюшной полости. Необходимо исключить перфоративную язву желудка, кишечную непроходимость. Контрастные методики призваны исключить сосудистые заболевания, а также наличие камней желчного пузыря.
“Золотым” стандартом в диагностике панкреатита является лапароскопия. Это метод миниинвазивного вмешательства. Именно он призван провести максимально четкую дифференциальную диагностику, в том числе в стадии процесса воспаления поджелудочной железы. Проводится под анестезией, через 4 протокола в брюшную полость вводят эндоскопы или другую визуализирующую технику.
Оценивается внешний вид органа, а также клетчаточных пространств и других органов по соседству, его окружающих. Эта методика позволяет увидеть, какой вид панкреатита имеет место в данном случае: геморрагический или жировой. При наличии воспаления клетчаточных пространств лапароскопическое вмешательство позволяет увидеть его признаки.
Не менее чувствительной методикой в диагностике панкреатита является томография. При проведении КТ удается дифференцировать кистозные и гнойные полости от плотных инфильтратов. Это важно в плане тактики дальнейшего ведения пациента.
Для лучшей визуализации используют внутривенное введение контрастного соединения (Ультравист). Меньшей чувствительностью и меньшей лучевой нагрузкой обладает магнитно-резонансная томография. Однако МРТ помогает лучше рассмотреть плотные структуры, не подвергшиеся разрушению и расплавлению.
Когда необходимо обратиться к врачу
Воспаление поджелудочной железы чревато постепенным снижением функции органа, необходимостью в последующем постоянно принимать заместительную ферментную терапию. Еще одно возможное негативное последствие — нарушение секреции инсулина. Это значит, что при панкреатите под угрозой весь углеводный обмен, что увеличивает вероятность развития сахарного диабета.
Обострение панкреатита (симптомы и лечение могут быть определены только в стационаре) должно стать поводом немедленно обратиться к доктору.
Если беспокоят следующие симптомы, следует вызывать скорую помощь:
- выраженная боль в верхних отделах живота, больше слева;
- тошнота и рвота, которые не приносят никакого облегчения;
- подъем температуры фебрильного или субфебрильного уровня;
- неустойчивый учащенный стул, с непереваренными кусочками пищи;
- учащение сердцебиения и снижение артериального давления на фоне вышеперечисленных симптомов.
К гастроэнтерологу или терапевту обращаются с ухудшением при хроническом воспалении поджелудочной железы. Корректируется диета, заместительная терапия, при необходимости назначается дообследование.
Профилактика
В основе лежит устранение провоцирующих обострение факторов. Большей частью это касается алиментарных привычек. Необходимо исключить острые, жареные и соленые продукты. Стоит придерживаться диеты №5 по Певзнеру.
Исключается полностью алкоголь и алкогольсодержащие напитки. Любая провокация может вызвать обострение, которое снова приведет к госпитализации и, возможно, к оперативному вмешательству. При наличии проблем с желчным пузырем их следует решать как можно скорее. Желчнокаменная болезнь — один из факторов риска развития обострений хронического панкреатита.
Методы лечения
При подозрении на воспаление поджелудочной железы показана госпитализация в отделение хирургического профиля. Необходимо комплексно подходить к лечению. Оно включает диетические рекомендации, медикаментозная патогенетическая терапия. При необходимости выполняется оперативное вмешательство.
Лекарственные препараты
В случае обострения хронического воспаления поджелудочной железы, равно как и при остром панкреатите, подход к лечению сходный. При наличии подтвержденного заболевания назначается патогенетическое лечение. В первую очередь необходимо снизить явления интоксикации. С этой целью вводится большое количество коллоидных и кристаллоидных растворов.
Это растворы:
- глюкозы;
- хлорида натрия;
- реополиглюкина;
- гидроксиэтилкрахмала.
Для снижения ферментной агрессии вводятся так называемые антикикиновые средства. Это Гордокс, Контрикал, либо Трасилол. В основе лежит апротинин, который блокирует выработку ферментов клетками поджелудочной железы.
Дозировка подбирается в зависимости от тяжести состояния. С этой же целью эффективно назначение Октреотида или Сандостатина. Эти медикаменты назначают 2-3 раза в сутки подкожно, максимальная суточная доза 150-300 мкг.
Когда есть угроза присоединения инфекции, целесообразно присоединение антибиотиков. Опытные доктора не рискуют и поэтому даже при низкой вероятности инфицирования назначают превентивно антибактериальные средства широкого спектра действия.
Кроме вышеуказанных препаратов при панкреатите показаны антисекреторные препараты. Они сводят к минимуму секрецию желудочного сока, соляной кислоты.
Используются:
- Квамател;
- Омез;
- Ранитидин;
- Нексиум.
Также используются их аналоги. Сначала для достижения большей эффективности препараты вводят в вену капельно. Затем после стабилизации состояния продолжают пероральный прием.
Болевой синдром купируется спазмолитическими средствами. Это Но-Шпа, Дротаверин, Баралгин. Возможно как внутримышечное, так и внутривенное введение. Иногда назначают капельницы с добавлением Новокаина. Это позволяет уменьшить болевую импульсацию и избежать болевого шока.
С этой же целью используют ганглиоблокаторы, холинолитики. Эффективен Платифиллин, атропин. Несмотря на то что использование нестероидных противовоспалительных средств не рекомендовано при обострении заболеваний поджелудочной железы, иногда для снижения болевой импульсации используют обычный Анальгин (Метамизол натрия).
Народные методы
Нетрадиционные методы в острой ситуации противопоказаны. На эксперименты в этом случае просто нет времени и ресурсов. Лучше положиться на доказанные методы лечения в условиях хирургического отделения.
При хроническом течении заболевания есть несколько действенных народных рецептов. Обволакивающим, успокаивающим действием обладает кисель из проросших семян овса. Их измельчают, добавляется небольшое количество воды, и полученную смесь варят. Употреблять ее можно до месяца.
Отвар листьев лопуха, ягод шиповника также снимают спазм, уменьшают выраженность воспаления в пораженном органе, улучшают пищеварение в целом.
Диета
Острая фаза панкреатита требует соблюдения голодного режима на 1-3 суток. Когда опасность развития серьезных инфекционных осложнений и панкреонекроза миновала, можно потихоньку расширять меню. Сначала можно слизистые супы и протертые каши. Все блюда делают исключительно на воде без добавления молока. В том числе омлет. Ни в коме случае не разрешается мучное, свежий хлеб. Альтернатива — белые сухарики.
Дальнейшее расширение лечебного стола подразумевает включение в рацион нежирных сортов рыбы и мяса. Продукты готовятся на пару. Острые специи запрещены. Их можно заменить травами. Кратность приема пищи — до 6 раз в течение суток. Для щажения желудочно-кишечного тракта блюда не должны быть очень холодными или очень горячими.
Среди запрещенных продуктов те, которые вызывают избыточное газообразование и вздутие живота. Это капуста, бобовые, а также ингридиенты с большим количеством клетчатки. Крепкий кофе и газировку исключают из рациона, равно как и алкоголь.
Прочие методы
Хирургическое вмешательство оправдано при гнойных осложнениях: абсцессе, флегмонах клетчаточных пространств, перитоните. В противном случае неизбежен летальный исход.
Когда имеет место асептический некроз или отсутствие инфекционного поражения тканей поджелудочной железы, хирургами принято выдерживать наблюдательную, выжидательную позицию. Когда на фоне адекватной патогенетической терапии состояние больного не улучшается, гемодинамика нестабильна, прибегают к операции.
Это может быть резекция части органа, а может быть абдоминизация

