В каких случаях кладут в реанимацию при панкреатите
Панкреатит – реанимация
Самое главное, что следует немедленно сделать при возникновении приступа острого панкреатита или обострении хронического, — это вызвать бригаду скорой помощи. После неотложных мероприятий, призванных убрать или хотя бы уменьшить болевые ощущения, пациент в обязательном порядке госпитализируется в хирургический стационар, а уже на приемном покое врач принимает решение, помещать больного в общую хирургию, в палату интенсивной терапии или же в реанимацию.
Как считает большинство хирургов, реаниматологов и анестезиологов, непременно определять в отделение реанимации следует пациентов, у которых наблюдается два и более признаков из следующего списка:
- Панкреатический шок с одновременными явлениями острого живота;
- Острая дыхательная недостаточность, вызванная приступом панкреатита;
- Острое расстройство в области психоневрологической сферы, появившееся в результате токсемии;
- Острая почечная недостаточность (либо почечно-печеночная недостаточность), являющаяся результатом прогрессирования панкреатита либо перитонита;
- Динамическая непроходимость кишечника, вызванная перитонитом или токсемией.
Пациент с такими признаками панкреатита помещается в реанимацию, где ему проводят необходимые обследования, определяющие тяжесть течения заболевания, одновременно применяя следующие методы лечения:
- лечебное голодание до трех суток;
- дезинтоксикационная и поддерживающая инфузионная терапия, призванная обеспечить жизненно важные функции поджелудочной железы;
- медикаментозное прекращение секреции ферментов, вырабатываемых поджелудочной железой;
- в случае тяжелых форм, при риске развития панкреонекроза пациент получает антибактериальную терапию, проводимую препаратами широкого спектра действия;
- при сложных формах панкреатита применяется внутривенный и внутриартериальный форсированный диурез, призванный срочно вывести из организма панкреатические ферменты и обеспечить его полную дезинтоксикацию;
- если во время нахождения пациента в реанимации у него в брюшной полости будет обнаружено большое количество геморрагического или серозного выпота, ему следует провести перитонеальный диализ.
После снятия острого состояния больного переводят из отделения реанимации в палату интенсивной терапии или в общее отделение.
Использованные источники:zhkt.guru
ОСТРЫЙ ПАНКРЕАТИТ
Таким образом, чем раньше начато лечение, тем лучше прогноз.
Патофизиологические изменения. Патогенез панкреатита основывается на процессе самопереваривания поджелудочной железы в результате активизации ее ферментов. Активизация калликреина, трипсина и фосфолипазы А с образованием токсинов (лизолецитин) играет ведущую роль в патогенезе заболевания. Возникают некрозы поджелудочной железы и жировой ткани, кровоизлияния в ткани, окружающие железу с симптомокомплексом системных и полиорганных нарушений.
Клиническая картина. В зависимости от стадии процесса различают три степени тяжести:
I степень (или стадия I) характеризуется сильными болями в эпигастральной области, нередко опоясывающего характера, с иррадиацией в спину и в область грудной клетки, покраснение лица, повышением температуры тела, легким защитным напряжением мышц живота. Лабораторные данные: повышение содержания липазы, менее специфично повышение амилазы.
Эту стадию обычно связывают с отеком поджелудочной железы. Под влиянием консервативного лечения быстро наступает улучшение состояния больного.
II степень (стадия II) характеризуется прогрессированием болевого синдрома, интенсивной постоянной «жестокой», «сверлящей», «пронизывающей» болью в эпигастральной области с иррадиацией влево или вправо, в спину, болью в верхней половине живота и опоясывающей. Отчетливое защитное напряжение мышц живота, метеоризм, ослабление перистальтики кишечника. В эпигастральной области иногда определяется опухоль. Возможны дыхательные, циркуляторные и другие нарушения. Лабораторные данные: повышение ферментов, сахара крови, лейкоцитоз.
При интенсивном лечении улучшение замедленное.
III степень (стадия III). В этой стадии все отчетливее прослеживается перитонеальная симптоматика: тошнота, рвота, парез желудочно-кишечного тракта, напряжение мышц брюшной стенки, обезвоживание, лейкоцитоз. Системные и органные нарушения: дыхательная, сердечно-сосудистая, почечная недостаточность, энцефалопатия, шок. Характерна для тотального некроза поджелудочной железы, перипанкреатического некроза с распространением вокруг железы.
Нарушения водного и электролитного баланса. Потери воды и электролитов при остром панкреатите происходят за счет рвоты, депонирования в тканях и полостях, паралитической непроходимости, постоянного истечения и аспирации желудочного сока. Выпоты в брюшную и плевральную полости, отечная жидкость в парапанкреатическом и ретропанкреатическом пространствах содержат большое количество белка.
Уже в первые часы заболевания ОЦК снижается на 15—20 %, преимущественно за счет плазматического объема. Дефицит объема плазмы может достигать 40—50 %, общий дефицит белков плазмы достигает 50—60 г. Альбумин-глобулиновый коэффициент смещается в сторону глобулинов. Гипопротеинемия и особенно гипоальбуминемия обусловливают снижение КОД плазмы и усугубляют сдвиги КОС.
Вследствие потерь плазмы возрастают уровень гематокрита и вязкость крови. При геморрагическом панкреатите и кровотечениях возможна олигоцитемическая форма гиповолемии, при которой уменьшен не только объем плазмы, но и глобулярный объем.
По мере нарастания изменений в поджелудочной железе уменьшается объем внеклеточного пространства, повышается вязкость крови и возникают нарушения в свертывающей системе вплоть до распространенной внутрисосудистой гиперкоагуляции и тромбообразования.
Содержание натрия и хлоридов при остром панкреатите уменьшается, особенно при деструктивных формах. Снижение уровня калия крови характеризует выраженность паралитической кишечной непроходимости. Гипокальциемию вьывляют примерно у 25 % больных, но ее патогенез недостаточно ясен. Изменения концентрации калия и кальция в крови приводят к нарушениям сердечной деятельности и изменениям ЭКГ (иногда появляются сегмент
Использованные источники:xn--80ahc0abogjs.com
Панкреатит
Панкреатит — воспаление поджелудочной железы. Выделяют острую и хроническую формы панкреатита. При острой форме болезнь развивается быстро и протекает бурно. Хроническая форма характеризуется вялым и медленным течением заболевания. Поджелудочная железа играет в нашем организме исключительно важную роль. Экскреторная часть железы выделяет незаменимые ферменты, необходимые для нормального пищеварения. Энкреторная часть вырабатывает инсулин, снижающий концентрацию глюкозы в крови.
Причины панкреатита
Воспаление поджелудочной железы может возникнуть по разным причинам. Часто причиной панкреатита становится злоупотребление алкоголем. Может он возникнуть и при желчекаменной болезни, если желчный проток закупоривается камнем. В таких случаях ферменты, вырабатываемые железой, активизируются внутри органа и начинают переваривать его. В результате начинается воспалительный процесс — острый панкреатит. Его сопровождают сильнейшие опоясывающие боли в верхней трети живота. Это состояние представляет опасность для жизни больного, поэтому при остром панкреатите требуется госпитализация в хирургическое отделение.
Спровоцировать панкреатит также могут следующие факторы:
Примерно у 30 % заболевших установить причину острого панкреатита не удается.
Воспаление при хроническом панкреатите развивается медленно. Здоровая ткань поджелудочной железы постепенно заменяется на рубцовую. В результате процесс выработки ферментов нарушается, а это влечет за собой нарушение выработки инсулина. Типичные проявления хронического панкреатита — боли «под ложечкой», а также в левом и правом подреберьях, тошнота, метеоризм, поносы, отрыжка. С течением времени может развиться и сахарный диабет.
Хронический панкреатит лечится под руководством врача-гастроэнтеролога. Если у больного развился сахарный диабет, к лечению должен быть подключен эндокринолог.
Симптомы панкреатита
Основным симптомом острого панкреатита является появление сильной боли в подложечной области, левом и правом подреберьях. Обычно эта боль имеет опоясывающий характер, так что у больного возникает ощущение, будто туловище стянули поясом. Эти ощущения обычно сопровождаются рвотой, нарушением стула, слабостью, головокружением. Болезнь протекает очень тяжело и может привести к летальному исходу.
Если форма панкреатита хроническая, больного тоже беспокоят боли, локализующиеся в «подложечной» области. Они часто могут распространяться в подреберную зону, отдавать в спину. Бывает и боль опоясывающего характера, которая усиливается, если больной ложится на спину, но ослабевает, если он наклоняется вперед или садится. Обычно болевые ощущения возникают или усиливаются примерно через час после приема пищи. Особенно если больной хроническим панкреатитом употребил пищу в больших количествах или съел что-либо жирное, жареное, острое. Боль при хроническом панкреатите может отдавать в область сердца, симптоматически совпадая с признаками стенокардии.
Поносы также часто сопровождают хронический панкреатит. Стул у больных становится кашицеобразным, может содержать непереваренную пищу. Количество кала значительно увеличивается. Он имеет серый оттенок, жирный вид, неприятный запах, с трудом смывается со стенок унитаза. Могут появляться отрыжка, метеоризм, тошнота, эпизодическая рвота. У больного теряется аппетит, он быстро худеет.
Диагностика панкреатита
Выявить хронический панкреатит, особенно на ранней стадии, бывает нелегко: нужно применять как лабораторные, так и инструментальные методы лечения.
Лечение острого панкреатита
Чаще всего при остром панкреатите лечение консервативное, то есть с помощью медикаментозных методов — лекарств.
Основные принципы лечения острого панкреатита:
Соблюдение строгой диеты при острой форме панкреатита направлено на то, чтобы обеспечить воспаленной поджелудочной железе покой. В первые дни после начала болезни необходимо голодать. Заболевшему можно только пить воду. Питание организма производится с помощью питательных растворов, которые вводятся внутривенно (парентеральное питание). Внутривенное введение питательных веществ продолжается от трех до шести дней, длительность голодания зависит от тяжести заболевания. Примерно на 3-6 день больной может принять немного жидкой пищи.
При остром панкреатите требуется обезболивание, которое производят как с помощью наркотических (например, морфин), так и с помощью ненаркотических средств.
Инфузионная терапия представляет собой внутривенное вливание большого количества специальных растворов, разбавляющих кровь и тем самым снижающих концентрацию ферментов, вырабатываемых поджелудочной железой, в ней.
Больным назначают препараты, которые разрушают попавшие в кровь ферменты поджелудочной железы, например, Трасилол, Контрикал и др.
К мерам симптоматического лечения относят прием противорвотных препаратов при многократно повторяющейся рвоте, повышение уровня кальция в крови при его снижении, лечение сердечной недостаточности и др.
Антибиотики могут быть назначены для профилактики, чтобы не произошло инфицирования поврежденных болезнью органов.
В том случае, если после семи дней от начала консервативного лечения в состоянии пациента не наблюдается улучшения, как правило, производят лапаротомию — оперативное вмешательство для проникновения в брюшную полость и удаления отмерших (некротизированных) тканей поджелудочной железы.
Лечение хронического панкреатита
Основные принципы лечения хронического панкреатита:
При обострениях хронического панкреатита больной должен находиться под наблюдением врача, для чего, как правило, помещается в стационар.
Диета при хроническом панкреатите
При хроническом панкреатите из рациона рекомендуется исключить следующие продукты: свежий белый хлеб, жаренные, соленые, перченые и жирные блюда, копчености, грибные супы, шоколад, кофе, газированные напитки, алкоголь.
Употреблять в пищу можно: отварные овощи, каши, овощные супы, отварные макаронные изделия, нежирные сорта мяса и рыбы, фрукты, чай. Питаться при хроническом панкреатите нужно дробно, то есть принимать пищу малыми количествами 5-6 раз в день. А в период обострения — небольшими дозами через каждые 3 часа.
Борьба с болью при хроническом панкреатите
Ослабление болевых ощущений часто достигается уже только одним соблюдением диеты: ограничением употребления жиров, исключением из рациона трудноперевариваемых продуктов.
Если боль сильна, могут быть назначены обезболивающие препараты ненаркотического характера: аспирин, диклофенак и др. Они снижают воспаление и помогают уменьшить боль.
При сильных болевых ощущениях может быть назначен Октреотид — специальный препарат, применяемый при лечении хронического панкреатита. Он действует за счет подавления выработки гормонов, стимулирующих поджелудочную железу. Как правило, Октреотид назначают больным, находящимся в стационаре.
Коррекция нарушенных функций поджелудочной железы
Длительное течение хронической формы панкреатита приводит к тому, что нормальные ткани заменяются рубцовой тканью, с течением времени это может привести к утрате нормальной функции поджелудочной железы.
Чтобы скорректировать нарушения процесса пищеварения, сопровождающие течение хронического панкреатита, назначают панкреатические ферменты. К ним относятся фестал, мезим, панкреатин и др. препараты. Они не только облегчают пищеварение и нормализуют процесс пищеварения, но и снижают боль, так как снижают нагрузку на поджелудочную железу.
Длительное течение панкреатита в хронической форме снижает уровень инсулина, вырабатываемого поджелудочной железой. Инсулин представляет собой гормон, который принимает участие в обмене глюкозы, и его недостаток влечет за собой развитие сахарного диабета. Если у больного хроническим панкреатитом выявлен сахарный диабет, необходимо обратиться за консультацией к эндокринологу, который определит схему лечения.
Использованные источники:fitfan.ru
загрузка…
Источник
С приступами острого панкреатита не всегда удается справиться самостоятельно в домашних условиях. Они могут сопровождаться значительным ухудшением самочувствия, острыми болями, тошнотой, рвотой и даже потерей сознания. В таких случаях необходима госпитализация и лечение под наблюдением врачей. Несвоевременное оказание медицинской помощи при такой клинике может обернуться развитием осложнений, а также летальным исходом.
Госпитализация больного с панкреатитом

Панкреатит представляет собой воспаление поджелудочной, при котором пищеварительные ферменты, вырабатываемые железой, не могут попасть в кишечник для переваривания пищи и в результате начинают переваривать ткани паренхиматозного органа. Получается, что железа «поедает» сама себя.
Это очень серьезная и опасная болезнь, которая требует оказания квалифицированной медицинской помощи. Заболевание может протекать в двух формах: хронической и острой.
Обычно лечение болезни проходит в домашних условиях, согласно назначенной врачом схемы. Однако развитие острого панкреатита либо обострение хронического недуга может сопровождаться приступами с сильно выраженной болезненной симптоматикой. В таких случаях не нужно терпеть боль и прибегать к мерам народного врачевания, а следует вызвать бригаду скорой помощи. Несвоевременно оказанное медицинское вмешательство при острых приступах болезни может повлечь за собой развитие осложнений, инвалидность и даже смерть пострадавшего.
Таким образом, показанием к госпитализации больного воспалением поджелудочной является развитие острого приступа, который сопровождается сильными болевыми ощущениями, значительным ухудшением самочувствия.
Тошнота и обильная рвота (особенно с примесью желчи) также могут послужить тревожными симптомами. При их проявлении рекомендуется как можно скорее обратиться к врачу.
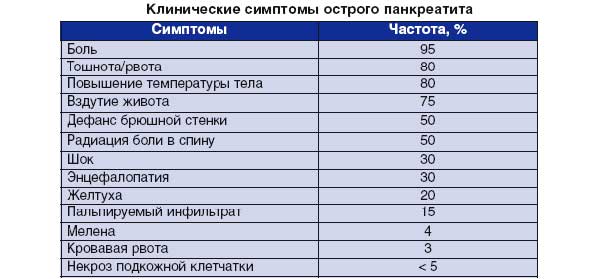
К симптомам острого приступа воспаления поджелудочной относятся:
- Сильная боль в правом подреберье, а также немного выше пупка;
- Рвота;
- Понос;
- Повышение температуры до 38 градусов и выше;
- Тахикардия.
Если случился острый приступ панкреатита, до приезда скорой помощи ни в коем случае нельзя:
- Пить обезболивающие и противорвотные препараты.
- Перевязывать подреберную область.
- Прикладывать к болезненному место горячие, теплые и любые согревающие компрессы.
- Пить любые напитки, кроме небольшого количества воды.
Больного необходимо разместить на диване или кровати в полулежащем состоянии, приложить к больному месту прохладную ткань или грелку, впустить в помещение свежий воздух. По приезду бригада скорой помощи, проанализировав симптоматику и общее состояние больного, окажет пострадавшему первую помощь. Для того чтобы облегчить болевой синдром пациенту обычно делают укол с Папаверином, разбавленным физраствором.
Назначаемая диагностика
Для того чтобы лечение было эффективным, очень важно поставить пациенту правильный диагноз, выяснить чувствительность его организма к тем или иным лекарственным препаратам. С этой целью больному могут быть назначены такие виды диагностики:
- анализы крови и мочи;
- гемограмма (для установления развития воспалительного процесса по показателям лейкоцитов);
- КТ или МРТ;
- ЭКГ;
- биохимия крови (для того, чтобы определить, есть ли в крови ферменты поджелудочной);
- УЗИ (чтобы выявить очаг воспаления);
- экстренная лапароскопия (при гнойном панкреатите, развитии серьезных осложнений).
На основе полученных результатов обследования врач подтверждает или опровергает наличие панкреатического заболевания, устанавливает его форму, объём поражения органа, затронуты ли другие органы пищеварения, есть ли риск развития осложнений, а также принимает решение о подходящих в этом случае методах лечения.
В каком отделении лечат панкреатит

Лечение панкреатита в больнице зависит от стадии болезни, на которой пациент поступил в стационар, и наличия осложнений. Из приемного отделения больного направляют в отделение интенсивной терапии. Так же специалисты скорой помощи могут доставить пациента в отделение гастроэнтерологии.
При этом у врачей на стадии поступления человека в отделение есть два главных задания:
- стабилизировать состояние больного, остановить приступ;
- не допустить развитие осложнений.
И только после выполнения этих задач врачи приступают к лечению недуга.
Если же человек потупил с приступом тяжелейшего гнойного, некротического панкреатита, его разу же направляют в отделение реанимации для проведения срочного хирургического вмешательства под наблюдением реаниматолога или хирурга. После оказания неотложной помощи и полной стабилизации самочувствия, пациента сразу же переводят в отделение гастроэнтерологии либо хирургии, где он будет находиться под наблюдением гастроэнтеролога или хирурга соответственно.
При подозрении на наличие осложнений панкреатита или протекания сопутствующих болезней задействуют эндокринолога и онколога, кроме того проверяется работоспособность дыхательной системы, сердца и почек.
В момент выписки человек получает рекомендации по продолжению назначенной терапии в домашних условиях, а так же информируется о необходимости в регулярном наблюдении у участкового врача-терапевта. Поддерживающая терапия длится еще полгода.
Сроки прохождения лечебного курса в медицинском учреждении
Сколько лежат с панкреатитом в больнице, зависит от формы, стадии заболевания, характера его течения и наличия осложнений.
При острой форме
Острое течение болезни в основном длится от двух до семи дней. При этом первые двое-трое суток считаются наиболее тяжелыми, ответственными, так как состояние больного нужно стабилизировать. В этот период сохраняется большой риск появления осложнений с летальным исходом, поэтому он характеризируется наиболее интенсивной терапией. Первые дни больной может находиться под капельницей.
При развитии острой формы воспаления поджелудочной либо обострении хронического заболевания, пациент может находиться в стационаре от 7(10) до 14 дней. На длительность лечения также влияет эффективность подобранной терапии.
Если понадобилось хирургическое вмешательство, после проведения операции пациент обычно еще неделю проводит в дневном отделении, а после выписки на протяжении полутора-двух месяцев должен периодически посещать врача.
При хронической форме
Лечение панкреатита в стационаре при его хронической форме осуществляется в основном в случае обострения недуга. Продолжительность госпитализации может занимать от одной до двух недель.
Лечиться же от хронического воспаления поджелудочной в общем можно годами. Терапия проходит в домашних условиях, а в периоды острых приступов однозначно требуется пребывание в стационаре под наблюдением врачей.
Методы врачебной помощи в условиях стационара
Стандарт лечения панкреатита в стационаре предполагает осуществление таких действий:
- Снятие болевого синдрома.
- Снятие спазмов гладкой мускулатуры поджелудочной железы.
- Устранение отечности.
- Купирование активности пищеварительных ферментов железы.
- Терапия болезни.
- Нормализация пищеварения.
- Устранение побочного действия лекарств.
Как лечат панкреатит в больнице? Этот вопрос интересует многих пациентов с давним воспалением поджелудочной. Врачи назначают – терапию медикаментами (в том числе капельницы, инъекции), диету и оперативное вмешательство. Применение народных методов в стационаре не практикуется.
Консервативная терапия
В большинстве случаев лечение панкреатита осуществляется медикаментозными препаратами. Однако первым шагом в терапии недуга будет обеспечение поджелудочной покоя. Для этого пациенту назначают водное голодание. На протяжении 3-4 дней ему запрещают употреблять в пищу что-либо, кроме минеральной негазированной воды (желательно ее пить в слегка охлажденном виде).
Кроме того, в желудок больного могут на несколько дней установить катетер, через который будет выходить его содержимое.
Терапия недуга предполагает применение следующих препаратов:
- Мочегонные, для выведения жидкости и устранения отечностей.
- Обезболивающие (Новокаин, Промедол, Лексир и т.д.).
- Спазмолитики для снятия спазмов гладкой мускулатуры железы (Но-шпа).
- Антиферменты, которые подавляют выработку секретов железы для обновления ее тканей
- Могут назначаться препараты для профилактики тромбоза в сосудах.
- При гнойных процессах назначаются антибиотики.
- Препараты, направленные на восстановление нормального показателя кислотности ЖКТ.
- Витаминотерапия для общего укрепления организма, поднятия тонуса и иммунитета.
Медикаменты нужно принимать строго согласно назначенной врачом дозировке, чтобы не нанести вред организму. Параллельно необходимо принимать средства, которые будут поддерживать работоспособность печени и почек, так как в период лечения они подвергаются огромной нагрузке.
Для детоксикации организма от медикаментозных лекарств осуществляется промывание желудка содовым раствором.
На протяжении всего периода лечения проводится контроль белковых, электролитных, углеводных обменов.
Хирургическое вмешательство
Если в железе уже начались некротические процессы, проводится оперативное вмешательство. Существует три способа оперирования поджелудочной:
- Удаление хвоста и тела железы.
- Удаление хвоста, тела и части головки железы.
- Удаление жидкостных образований поджелудочной и ее промывание.
Операцию проводят под общим наркозом в отделении хирургии. При условии стабильного самочувствия через 1-2 недели пациент переводится на домашнее лечение, продолжительностью в среднем 1,5-2 месяца.
Экстренные
Если человека положили в больницу с острым некротическим панкреатитом, при этом его состояние очень тяжелое, действовать нужно немедленно. Поэтому в таких случаях применяется экстренная лапароскопия.
Перед ее проведением у пациента берут общий анализ крови и мочи, биохимия крови, анализ мочи на токсикологию и крови на онкомаркеры. Кроме того пациенту ставят клизму и вводят наркоз.
В процессе операции удаляют омертвевшие ткани органа, в некоторых случаях требуется выведение железы в брюшную полость. Для того чтобы не допустить инфицирования, после процедуры пациенту вводят сильно действующие антибиотики.
При таком виде лечения срок нахождения больного в клинике может варьироваться от 5 до 7 суток, при условии отсутствия осложнений.
Что можно принести в больницу больному панкреатитом?

Диета – один из самых основных пунктов терапии панкреатита. В первые три-четыре дня лечения часто больным запрещают употреблять все, кроме минеральной и кипяченой воды. Поэтому в эти дни к пациенту можно прийти разве что с бутылочкой Боржоми. В дальнейшем необходимо обязательно проконсультироваться у врача, какую еду можно употреблять пациенту.
Если говорить про общепринятые правила, больным панкреатитом можно приносить:
- Легкие супы исключительно на овощном бульоне.
- Компот из сухофруктов (яблоко, немного кураги или изюма) без сахара.
- Кашу геркулес, перемолотую до состояния однородного пюре.
- Отварная курица, измельченная в блендере до пюреобразного состояния.
- Отварная либо тушеная морковь, картофель.
- Печеные яблоки некислых сортов.
- Отвар шиповника.
Все должно быть свежим и желательно без соли, специй и сахара. Все блюда следует измельчать до пюреобразного состояния. Строго запрещена жаренная, жирная еда, наваристые бульоны. Больному можно употреблять исключительно теплую еду, никакой горячей либо слишком холодной пищи.
Кефир, молоко, творог, свежие овощи и фрукты не желательно приносить. Такие продукты хоть и способствуют налаживанию микрофлоры органов пищеварительного тракта, они также могут вызвать вздутие живота, метеоризм, повышенное газообразование, что приведет к ухудшению состояния больного.
Питание должно быть дробным, а перерыв между приемами пищи не должен превышать четырех часов. Очень важно, что кушать нужно только по желанию. Если человек не хочет пищу, значит его организму еще не готов к ее полноценному перевариванию. В этих случаях лучше принести водичку или овощной бульон.
Загрузка…
Источник