Узи исследование острого панкреатита

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Введение
В России за последние годы отмечена тенденция к увеличению количества больных острым панкреатитом, частота которого достигает 2,5 — 8,4% среди пациентов с острыми хирургическими заболеваниями органов брюшной полости [1]. В странах Западной Европы, в частности, в Дании с 1979 по 1992 гг., частота острого панкреатита увеличилась с 26,8 до 35,4 на 100000 населения [15], т.е. на 25%. По данным М. В. Гринева [8], из всех больных с острым панкреатитом деструктивные формы отмечены у 16,2%, которые при прогрессировании приводят к летальности почти в 50% случаев [4].
Благодаря новым методам исследования (УЗИ, КТР, ЯМР) улучшилась ранняя диагностика острого панкреатита и его осложнений, появилась возможность динамического наблюдения за больными в процессе лечения. Для широкой практики особый интерес представляет ультразвуковая диагностика — неинвазивный, неионизирующий метод, который можно применять многократно, не причиняя вреда больному. С помощью эхографии стало возможным эффективно проводить не только диагностические, но и лечебные малоинвазивные вмешательства на поджелудочной железе — биопсию, дренирование патологических образований и т.д. [4, 6, 8].
Несмотря на интенсивное внедрение эхографии в практику и определенные успехи в изучении возможностей метода, в литературе еще недостаточно освещены вопросы, касающиеся деталей ультразвуковой семиотики острого панкреатита. Не конкретизирована эхографическая картина острого панкреатита в зависимости от стадии заболевания, мало отражены вопросы, касающиеся диагностики осложнений острого панкреатита, особенно редких, но клинически значимых [2, 5, 9 — 14, 16]. У пациентов, лечившихся оперативно по поводу острого панкреатита, актуальной остается проблема ультразвукового мониторинга в послеоперационном периоде. Практически не изучена роль данных ультразвукового исследования для выработки индивидуальной тактики лечения и прогнозирования возможных осложнений у каждого конкретного больного.
Материалы и методы
В основу работы положены данные 534 УЗ-исследований у 278 пациентов с острым панкреатитом, находившихся на лечении в городской клинической больнице N 9 за период 1992-1995 гг. Исследования проводились с помощью ультразвукового сканера, оснащенного конвексным датчиком 3,5 МГц и секторным — 5 МГц.
Результаты
На основе наших наблюдений выявлены следующие сонографические особенности острого панкреатита:
Изменения непосредственно в поджелудочной железе:
- увеличение размеров поджелудочной железы (рис. 1) — отмечено в 88% случаев. Нормальные размеры поджелудочной железы: головка 3-4,5 см; тело 2,5 — 3 см; хвост 3-4 см;
- нечеткость контуров — 90,6% случаев;
- увеличение расстояния между задней стенкой желудка и передней поверхностью поджелудочной железы свыше 3 мм и достигающее 10 — 20 мм, что характеризует отек парапанкреатических тканей, отмечено в 53% наблюдений (рис. 1);
- изменение эхогенности железы: повышение — 85,6% случаев (рис. 2); нормальная — 8,6% случаев; понижение — 5,8% случаев.
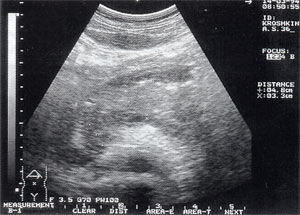
Рис. 1. Острый панкреатит, деструктивная форма. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка и поджелудочной железы.
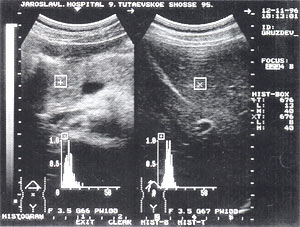
Рис. 2. Острый панкреатит, повышение эхогенности поджелудочной железы (по сравнению с эхогенностью печени).
Изменения в брюшной полости, являющиеся косвенными признаками острого панкреатита и относящиеся к его осложнениям:
Оментобурсит (рис. 3) встречается в 28,4% случаев (из них 48% у мужчин и 52% у женщин). Некоторые авторы обозначают эту патологию как «псевдокиста поджелудочной железы». Отмечен объем таких образований от 5мл (малые объемы необходимо дифференцировать с сосудистыми аневризмами) до 3 л и более. Скорость формирования оментобурсита при остром панкреатите от 2 — 4 дн. от начала заболевания до 2 — 4 нед. При ультразвуковом исследовании оментобурсит представлен в виде анэхогенного образования с четкими контурами, неправильной или округлой формы, чаще с однородной структурой, с толщиной стенок 0,2 — 0,4 см. При эхографическом мониторинге утолщение стенки до 0,5 — 1,0 см с появлением неоднородности структуры следует расценивать как сонографический признак абсцедирования.
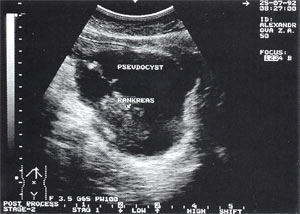
Рис. 3. Псевдокиста поджелудочной железы при остром панкреатите в виде анэхогенного образования с четкими контурами, однородной структурой, с наличием гиперэхогенных включений (детрит поджелудочной железы).
Свободная жидкость в брюшной полости — отмечена в 18% случаев (рис. 4), из них 80% у мужчин и 20% у женщин. Жидкость в объеме до 100 мл определяется только в одной анатомической области ( чаще в малом тазу), более 100 мл — по боковым каналам и в других отделах брюшной полости. В первые дни развития острого панкреатита жидкость гомогенная, после 6-12 сут. часто структура неоднородная из-за «нитевидных» включений (как правило, фибрин).
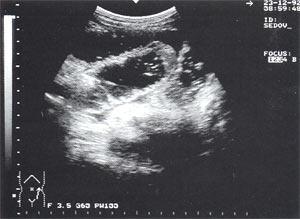
Рис. 4. Расширенные петли тонкого кишечника до 3,5 см, заполненные жидким содержимым на фоне свободной жидкости в брюшной полости.
Билиарная гипертензия — встречается в 13% случаев, из них 25% у мужчин и 75% у женщин. При эхографии отмечается расширение внутрипеченочных желчных протоков, общего печеночного протока и общего желчного протока. При отсутствии холедохолитиаза билиарная гипертензия как правило наблюдается при очаговом панкреонекрозе в области головки поджелудочной железы.
Инфильтраты брюшной полости — обнаруживаются в 5,4% случаев (рис. 5, 6), в том числе 64% у мужчин и 36% у женщин. Как правило, инфильтрируется большой сальник (оментит), визуализирующийся в виде образования повышенной эхогенности с нечеткими неровными контурами, неоднородной структурой, с участками пониженной эхогенности, которые могут свидетельствовать о формировании в нем абсцессов. Размеры инфильтратов от 5 до 15 — 20 см.
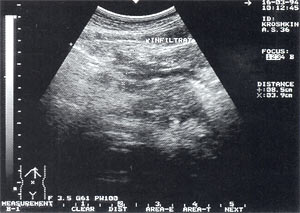
Рис. 5. Инфильтрат в брюшной полости в проекции большого сальника — представлен образованием неправильной формы с нечеткими контурами, неоднородной структурой, с наличием гипер- и гипоэхогенных участков. Размер инфильтрата 8,5 х 3,9 х 5,3см.
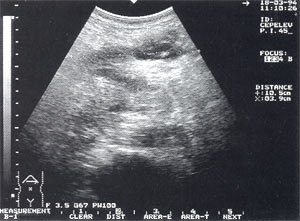
Рис. 6. Инфильтрат в проекции большого сальника с анэхогенным включением до 4 см (абсцедирование).
Забрюшинные флегмоны — встречаются в 4,3% случаев (рис. 7), из них 67% у мужчин и 33% у женщин. В 95% случаев диагностирована левосторонняя локализация флегмоны, которая определялась в виде анэхогенного или гипоэхогенного образования чаще щелевидной или овальной формы. Как правило, причиной развития данного осложнения является распространение панкреатического секрета по забрюшинному пространству из псевдокисты, иногда доходящее до паховой области. Панкреатогенный паранефрит можно рассматривать как вариант забрюшинной флегмоны.
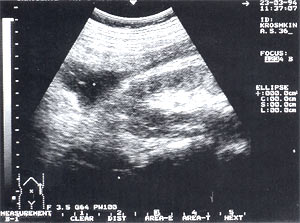
Рис. 7. Забрюшинная флегмона слева — анэхогенное образование неправильной формы с нечеткими контурами. Сканирование проведено из левой поясничной области.
Гидроторакс — встречается в 2,2% случаев, одинаково часто у мужчин и женщин, с преимущественно левосторонней локализацией.
Тромбоз в системе воротной вены — отмечается в 1,5% случаев (рис. 8 а, б) и достаточно хорошо может быть определен, по нашему мнению, без допплеровского исследования. При признаках портальной гипертензии обязательно должно выполняться прицельное ультразвуковое исследование сосудов системы воротной вены. Тромбы могут быть одиночными и множественными. Они локализуются как в самой воротной вене, так и в селезеночной и верхнебрыжеечной венах.
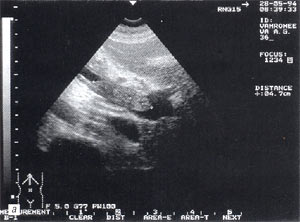
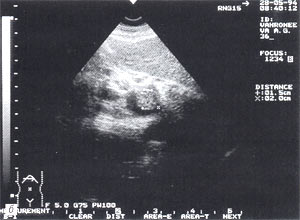
Рис. 8. Тромбоз воротной вены. Просвет вены полностью обтурирован изоэхогенным образованием с четкими контурами, неоднородной структурой, длиной до 4,7 см (а — cагиттальный срез, б — поперечный срез).
Парез кишечника — встречается в 1,4% случаев (см. рис. 4), из них 75% у мужчин и 25% у женщин. Характеризуется расширением петель тонкого кишечника до 3 — 5 см с заполнением их жидким содержимым и регистрируемой «маятникообразной» перистальтикой.
Гидроперикард — встречается в 0,4% случаев.
Восходящий медиастенит, отмечаемый другими авторами, нами не наблюдался.
Абсцессы поджелудочной железы — встречаются как правило на фоне уже имеющихся ультразвуковых признаков хронического панкреатита.
Разрывы псевдокист поджелудочной железы при ультразвуковой диагностике наблюдались у 2 больных (0,7%).
Кровоизлияние в псевдокисту поджелудочной железы с формированием организованной гематомы (рис. 9) отмечено у 1 пациента (0,35%).
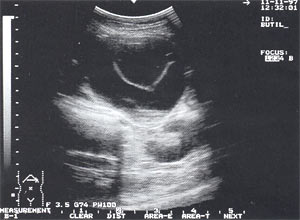
Рис. 9. Псевдокиста поджелудочной железы в виде анэхогенного образования с четкими контурами, в котором определяется другое анэхогенное образование с капсулой 0,2 — 0,3 см (на операции — псевдокиста с организовавшейся гематомой).
Псевдокисты поджелудочной железы с атипичной локализацией (в печени, селезенке, перидуоденально и т.д.) выявлены у 2 больных — 0,7% (рис. 10).
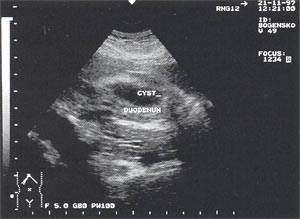
Рис. 10. Атипично расположенная псевдокиста поджелудочной железы (парадуоденально) в виде анэхогенного образования округлой формы с четкими контурами, однородной структурой, размером до 4,5 см, расположенного рядом с двенадцатиперстной кишкой.
Инфаркты селезенки (1 больная — 0,35%) — на фоне тромбоза воротной вены с портальной гипертензией.
Разрывы селезенки вследствие портальной гипертензии (нами не наблюдались).
Панкреатогенные паранефриты — обнаружены у 2 пациентов, что составило 0,7% (рис. 11).
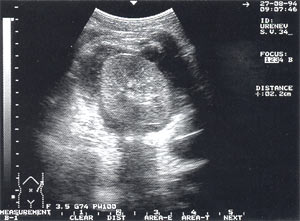
Рис. 11. Левосторонний панкреатогенный паранефрит, визуализирующийся в виде жидкостного образования, окружающего почку со всех сторон. Поперечный срез.
Заключение
Проведенное исследование показывает, что ультразвуковая диагностика должна быть обязательным элементом диагностического алгоритма у больных острым панкреатитом. Для повышения диагностической ценности эхографии необходима определенная последовательность в выполнении ультразвукового исследования: детальный осмотр парапанкреатических тканей и самой железы; осмотр всех отделов брюшной полости на предмет свободной жидкости и инфильтратов; осмотр плевральных полостей и полости перикарда на наличие выпота; детальный осмотр внутри- и внепеченочных желчных протоков; прицельный осмотр сосудов системы воротной вены; исследование забрюшинного пространства; динамическое наблюдение (частота повторного УЗИ определяется степенью тяжести заболевания и вероятностью развития осложнений).
Для улучшения получаемых результатов УЗИ могут быть рекомендованы следующие технические приемы:
- при плохой визуализации хвост поджелудочной железы лучше исследовать через селезенку или левую почку;
- для улучшения визуализации поджелудочной железы можно применять заполнение желудка 500 — 800 мл дегазированной жидкости (воды);
- использовать датчики с различной частотой излучения для более детального исследования патологических очагов, расположенных на разном расстоянии от датчика;
- использовать полипозиционное сканирование с дозированной компрессией на брюшную стенку для улучшения визуализации исследуемых органов, что позволяет «раздвигать» петли кишечника, создавая тем самым дополнительное «акустическое окно»;
- применять ультразвуковую фистулографию с жидкими и газообразующими растворами (фурацилин, новокаин, «Echovist») для определения полостей при наличии панкреатических свищей [7], что может быть предметом отдельных исследований.
Литература
- Скуя Н. А. Заболевания поджелудочной железы. — М.: Медицина, 1986.
- Зубарев А. Р., Григорян Р. А. Ультразвуковое ангиосканирование. — М.: Медицина, 1990.
- Филин В. И., Костюченко А. А.. Неотложная панкреатология. — СПб., 1994.
- Нестеренко Ю. А., Михайлусов С. В., Иманалиев М. Р. Ультразвук в диагностике и лечении панкреонекроза/ Сб. научн. тр. Пленума проблемной комиссии по неотложной хирургии. — М.: 1994. — С. 26 — 29.
- Баранов Г. А., Могутов М. С, Завьялова Н. И. Ультразвуковая диагностика тромбоза воротной вены как редкого осложнения острого панкреатита/ Сб. науч. тр. международной конференции «Новые технологии в диагностике и в хирургии органов билиопанкреатодуоденальной зоны». — М.: 1995. — С. 4 — 5.
- Белокуров ГО. Я., Уткин А. К., Жохов В. К., Белокуров С. Ю., Могутов М. С. Предпосылки использования прецизионной техники в лечении ложных кист поджелудочной железы/ Сб. научн. тр. международной конференции «Новые технологии в диагностике и в хирургии органов билиопанкреатодуоденальной зоны». М.: 1995. — С. 78.
- Буйлов В. М., Могутов М. С, Карпов Н. Р. Ультразвуковая фистулография с «Echovist-300» в хирургии и урологии. — Материалы II съезда Ассоциации специалистов ультразвуковой диагностики в медицине. — М.: 1995. — С. 80.
- Гринев М. В., Красногоров В. Б., Рысс А. С, Веселов В. С, Смелянский А. И., Алексеенко Е. Н. Эффективная тактика лечения деструктивного панкреатита на основе раннего плазмафереза и малоинвазивных хирургических вмешательств/ Сб. научн. тр. «Малоинвазивные вмешательства в хирургии». М.: 1996. — С. 257.
- McCormick P. A., Chronos N., Burroughs A. К., Mclntyre N., McLaughlinJ.E. Pancreatic pseudocyst causing portal vein thrombosis and pancreatico — pleural fistula.In: Gut (1990 May) 31(5):561-3.
- Fernandez-Cruz-L., Margarona-E., Llovera-J., Lopez-Boado-M. A., Saenz-HT. Pancreatic ascites. Hepatogastroenterology. 1993 Apr; 40(2): 150-4.
- Nishida-K., Terai-Y., Nojiri-L, Kato-M., Higashijima-M., Takagi-K., Adashi-R. A case of pancreatic pseudocyst with intracystic hemorrhage and repeated gastrointestinal bleeding. Nippon-Ronen-Igakkai-Zasshi. 1993 Aug; 30(8): 714-9.
- Sonak-R., Stock-W., Janzik-U., Hayduk-K., Borchard-F. Duodenal duplication cyst — a rare cause of acute recurrent pancreatitis. Leber-Magen-Darm. 1993 Sep; 23(5): 211-5.
- De-Ronde-T., Van-Beers-B., de-Canniere-L., Trigaux-JP., Melange-M. Thrombosis of splenic artery pseudoaneurysm complicating pancreatitis. Gut. 1993 Sep; 34(9): 1271-3.
- Hamm-B., Franzen-N. Atypically located pancreatic pseudocysts in the liver, spleen, stomach wall and mediastinum: their CT diagnosis. Rofo-Fortschr-Geb-Rontgenstr-Neuen-Bildgeb-Verfahr. 1993 Dec; 159(6): 522-7.
- Worning-H. Acute pancreatitis in Denmark. Ugeskr-Laeger. 1994 Apr 4; 156(14): 2086-9.
- Yasuda I., Tomita E., Nishigaki Y., Ino Y., Shimizu H., Yamada T., Kawamura H., Kuroda T., Takahashi T., Nagura K. A case of portal vein thrombosis subsequent to acute pancreatitis. Nippon Shokakibyo Gakkai Zasshi (1995 Apr) 92(4):820-5.

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Источник
Панкреатит считается серьёзным и опасным заболеванием для человека. Для болезни характерно воспаление поджелудочной железы с разной формой протекания болезни. Проявляется симптомами: острые боли, потеря веса, тошнота, рвота, нарушение стула. Для полного диагноза требуется провести исследование организма, схожие особенности выявляются при сбоях каждого органа пищеварительной системы.
Диагностирование заболевания
При первых симптомах больному следует обратиться за медицинской помощью. После общего осмотра и сдачи анализов потребуется дальнейшее обследование. Часто в подобных случаях исследование проводят с помощью ультразвуковой диагностики. Это безболезненный и доступный метод обследования, позволяющий провести исследование на патологии поджелудочной железы, до обнаружения онкологических заболеваний на ранних стадиях.
В каких случаях проводят УЗИ поджелудочной железы
Процедуру проводят для подтверждения диагноза – точность определения способа высокая. Порой ультрасонография поджелудочной железы проводится при подобных особенностях:
УЗИ диагностика поджелудочной железы
- неутихающие боли в виде спазмов в левой стороне желудка;
- возможное подозрение на желтуху;
- обнаруженные во время осмотра образования (киста, опухоль);
- стремительное похудение без приложения усилий;
- нестабильность стула;
- наличие болей во время осмотра источника недомогания;
- при обследовании прочих внутренних органов, с обнаружением возможных изменений в поджелудочной железе.
Обследование поджелудочной железы с помощью УЗИ проводят при панкреатите и возможных заболеваниях. При совпадении симптомов велика вероятность неточности в диагнозе, выливающейся в неточности лечения.
Подготовка к проведению УЗИ на панкреатит
Чтобы провести процедуру правильно, следует основательно подготовиться. Если речь идёт о внештатной оперативной ситуации, УЗИ проводят без подготовки. Точность будет намного ниже, видимый результат не гарантирован. Для планового УЗИ больному обязательно разъясняется, каким образом подготовиться к обследованию. Рассмотрим подробнее порядок действий:
- УЗИ чаще назначают на утро, натощак, в указанное время в пищеварительной системе накоплено мало воздуха.
- Если позволяет время, за 2 дня до процедуры убрать из рациона продукты, вызывающие газообразование (фрукты, овощи, молочные изделия, газировка).
- Для снижения метеоризма допускается приём активированного угля либо эспумизана.
- Последний приём пищи должен состояться минимум за 12 часов до проведения УЗИ, либо результат искажается.
- Рекомендуется перед исследованием сделать клизму.
- Нежелательно употребление медикаментов, алкоголя, курения перед предстоящим процессом.
Для полной картины болезни потребуются точные данные. Соблюдение перечисленных правил подготовки позволит получить таковые.
Результаты здоровой поджелудочной железы
При проведении обследования УЗИ покажет общую картину с помощью медицинских показателей, непонятных пациенту. Главные цифры, по которым возможно догадаться о существовании патологии, представляют параметры поджелудочной железы — форма и размер. Сведения доступны для сравнения любому пациенту. Потом УЗИ выявляет остальные моменты, характерные для диагноза панкреатит.
Когда на аппарате сканируют поджелудочную железу, ясно вырисовываются составляющие органа: тело, хвост и головка. Для взрослого человека нормальными считаются размеры:
- тело до 21 мм;
- хвост до 35 мм;
- головка до 32 мм;
- ширина протока не больше 2 мм, стенки ровные.
Сам силуэт поджелудочной железы обрисован чёткой линией, структура равномерна. Немаловажный показатель – эхогенность органа, определяющая способность железы увеличивать либо впитывать сигнал датчика аппарата. На экране выявляется параметрами изображения, яркости и чёткости. Показатель в норме совпадает с данными по печени и селезенке.
Рассмотрим подробнее показатели, определяемые при панкреатите. При разных видах панкреатита на экране отображается индивидуальная картина.
Как выглядит острый панкреатит
Известен ряд форм острого панкреатита, патология подразумевает лёгкое и тяжёлое течение болезни. В первом случае орган несильно повреждается, при первом снятии симптома становится трудно выявить серьёзность ситуации. Тяжёлая форма проявляется в виде определенных показателей.
Показатели острого панкреатита
Общая картина признаков острого панкреатита на УЗИ сводится к моментам:
- общие размеры органа увеличены;
- границы поджелудочной железы имеют неясный контур, с искривлениями;
- повышение эхогенности в источниках воспаления;
- структура неоднородна;
- проток намного шире обычной нормы;
- обнаруживаются жидкостные состояния в зоне органа, изменения у соседних органов;
- при тяжёлой форме возможны обнаружения кист, область распада, прочие нехарактерные изменения.
Изменения в брюшной полости указывают на острый панкреатит. Наряду с лабораторными исследованиями, анализируя каждый симптом вместе с УЗИ- обследованием, подтверждение диагноза острого панкреатита будет достоверным.
Как выглядит хронический панкреатит
При хроническом течении симптомы будут отличаться. При хроническом панкреатите проявления усиливаются главным образом после принятия пищи в виде ноющих болей. Обнаружить подобное течение болезни нелегко.
Показатели хронического панкреатита
На экране УЗИ заметны отдельные изменения, характерные для хронического панкреатита. Особенности проявления:
- постоянное расширение протока свыше 2 мм;
- границы органа обнаруживают зазубренную оболочку, порой с мелкими бугорками;
- помимо увеличенных размеров, эхогенность будет меньше;
- иногда обнаруживаются псевдокисты при запущенной болезни, в подобном случае эхогенность будет выше;
- при прогрессировании болезни экран монитора показывает, насколько визуально поджелудочная железа становится меньше по сравнению с увеличенным протоком, за счёт атрофии;
- если присутствует подозрение на образование камня в органе, получится увидеть пятно в форме круга с эхогенным следом;
- структура органа неоднородна, с диффузными погрешностями.
Если обнаружены моменты, когда признаки хронического панкреатита искажены либо не дают полного описания ситуации на УЗИ, обследование продолжается прочими способами с помощью МРТ или КТ (магнитно-резонансная либо компьютерная томография).
Эффективность использования УЗИ при панкреатите
С помощью УЗИ исследуют общую визуальную картину состояния органа, касающуюся размеров, формы, силуэта объекта. При появлении изменений появляется повод сконцентрировать внимание на указанном моменте. Применение ультрасонографии считается обязательным способом диагностирования панкреатита в любой форме проявления. Использование метода обследования помогает в постановке диагноза, назначении правильного лечения сложного заболевания, позволяет проводить периодический анализ состояния внутренних органов.
Благодаря УЗИ обнаруживается начальная стадия протекания болезни, легко проводить мониторинг органов. Для врача и пациента проще предупредить надвигающуюся угрозу, чем потом бороться с ней.
Источник


