Уход при язве желудка
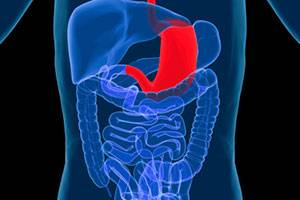
Уход за больным с язвенной болезнью желудка и двенадцатиперстной кишки
Язвенная болезнь — хроническое, циклически протекающее заболевание желудка или двенадцатиперстной кишки с образованием в периоды обострения язв.
Заболевание возникает в результате нарушения регуляции секреторных и моторных процессов. Встречается у людей любого возраста, но чаще в возрасте 30-40 лет; мужчины болеют в 6-7 раз чаще, чем женщины (особенно язвенной болезнью двенадцатиперстной кишки).
Основные факторы риска развития язвенной болезни желудка и двенадцатиперстной кишки
- Наследственность;
- Курение;
- Злоупотребление алкоголем;
- Эмоциональный стресс и длительные переживания;
- Психические травмы;
- Повышенная возбудимость и спазмы желудка;
- Нерегулярное питание;
- Грубая, пряная пища;
- Употребление слишком горячих или холодных блюд;
- Повышение кислотности желудочного сока.
Основные симптомы язвенной болезни
- Боль в эпигастральной области, которая связана с приемом пищи. Она может возникнуть через 30-60 мин. либо через 2 ч. после еды. При язве двенадцатиперстной кишки боли возникают натощак («ранние» или «голодные» боли), проходят после приема пищи, молока, щелочей и обычно возобновляются через 2 или 3 ч.
- Возможны «ночные» боли, также исчезающие после приема пищи или щелочных препаратов (иногда достаточно нескольких глотков молока).
- При язве желудка характерны «ранние» боли, возникающие через
20-30 мин. после приема пищи. Боли могут отдавать в спину, между лопатками, быть острыми, тупыми или ноющими. Боли, как правило, обостряются после нервных расстройств или приема грубой, кислой, соленой и трудноперевариваемой пищи (жирное жареное мясо, изделия из сдобного теста и др.). - Боли, особенно при язвенной болезни двенадцатиперстной кишки, имеют сезонный характер: их появление или усиление отмечается в определенное время года, чаще всего весной и осенью.
- Изжога, тошнота, изменение аппетита обычно не характерны для больных с язвенной болезнью.
- Возможна рвота, которая возникает при сильных болях и приносит облегчение. Рвота может возникать на «голодный» желудок, а также непосредственно во время приема пищи. В рвотных массах содержится много слизи и остатков непереваренной пищи. Если у больного появилась рвота в виде кофейной гущи (темная, почти черная), это указывает на желудочное кровотечение. При небольших желудочных кровотечениях рвоты может не быть. Кровь может поступать в кишечник и ее можно обнаружить в испражнениях больного при обследовании.
- Обильные и продолжительные желудочные кровотечения вызывают у больного общую слабость, малокровие (снижение гемоглобина), потерю в весе.
- Во время обострения язвенной болезни двенадцатиперстной кишки могут возникать запоры. Этот симптом реже встречается при язвенной болезни желудка.
- Аппетит у больных, как правило, не нарушен.
- Из общих жалоб можно отметить повышенную раздражительность, потливость.
- Большое значение имеет исследование желудочного сока. Особенно показательно повышение кислотности желудочного сока, которое чаще встречается при локализации язвы в луковице двенадцатиперстной кишки. При язвенной болезни желудка показатели кислотности желудочного сока могут соответствовать норме и даже быть ниже.
Язвенная болезнь протекает хронически. Волнообразность течения со «светлыми» промежутками и периодами обострения в осенне-весеннее время особенно характерна для язвенной болезни двенадцатиперстной кишки. Обострению язвенной болезни способствуют курение, нервно-психическое перенапряжение, злоупотребление алкоголем.
В процессе течения язвенной болезни кроме кровотечения возможны следующие осложнения: перфорация, рубцовое сужение привратника.
Перфорация (прободение) наблюдается обычно у мужчин во время обострения болезни (чаще в весенне-осенний период). Характерно возникновение очень сильной боли в верхней половине живота, после чего развивается симптом «мышечной защиты» — живот становится втянутым и твердым. Состояние больного прогрессивно ухудшается: живот вздут, резко болезнен, лицо бледное, с заостренными чертами, язык сухой, пульс нитевидный. Больного беспокоят сильная жажда, икота, рвота, газы не отходят. Это клиническая картина развившегося перитонита.
Рубцовое сужение привратника — следствие рубцевания язвы, располагающейся в пилорическом отделе желудка. В результате стеноза создается препятствие для прохождения пищи из желудка в двенадцатиперстную кишку. Вначале мощная перистальтика гипертрофированной мускулатуры желудка обеспечивает своевременное прохождение пищи, но затем пища начинает задерживаться в желудке (декомпенсация стеноза). У больных появляются отрыжка тухлым, рвота пищей, съеденной накануне. При пальпации живота определяется «шум плеска». Живот вздут, в подложечной области сильная перистальтика.
Правила ухода за больным язвенной болезнью желудка и двенадцатиперстной кишки
- Больным, у которых язвенная болезнь выявлена впервые, или больным с обострением болезни лечение проводят в стационаре в течение 1-1,5 месяцев.
- В период обострения больной должен соблюдать постельный режим (можно ходить в туалет, умываться, присаживаться к столу для еды) в течение 2-3 недель. При благополучном течении заболевания режим постепенно расширяется, однако сохраняется обязательное ограничение физических и эмоциональных нагрузок.
- Необходимо следить за общим состоянием больного: цветом кожи, пульсом, артериальным давлением, стулом.
- Соблюдение диеты. В период обострения показаны диеты № 1А и 1Б по Певзнеру (см. раздел «Диеты при болезнях органов пищеварения»). Пища должна быть механически, химически и термически щадящей. Питание должно быть дробным, частым (6 раз в день), пищу следует тщательно пережевывать. Все блюда готовят протертыми, на воде или на пару, жидкой или кашицеобразной консистенции. Интервалы между приемами пищи должны быть не более 4 часов, за час до сна допускается легкий ужин. Необходимо избегать приема веществ, усиливающих секрецию желудочного и кишечного соков (концентрированных мясных бульонов, солений, копченостей, рыбных и овощных консервов, крепкого кофе). Пищевой рацион должен содержать достаточное количество белков, жиров, углеводов, витаминов и микроэлементов.
- Контроль за полноценным и своевременным приемом назначенных врачом лекарственных препаратов.
- Необходимо избегать психологических нагрузок. Больной не должен волноваться и раздражаться. При повышенной возбудимости назначают успокаивающие лекарственные средства.
- Нужно создать условия для глубокого и полноценного сна. Продолжительность сна должна быть не менее 8 часов в сутки.
- Необходимо запретить курение и употребление спиртных напитков.
- Если нет кровотечения и подозрения на перерождение язвы, проводят физиотерапевтические процедуры (парафиновые аппликации, коротковолновую диатермию на эпигастральную область).
- При желудочном кровотечении, прежде всего, необходимо вызвать врача. Следует обеспечить полный покой больному, успокоить его. На область желудка положить пузырь со льдом. Для остановки кровотечения вводят кровоостанавливающие средства. Если все эти мероприятия не дают результата, то больной подлежит хирургическому лечению.
- После выписки из стационара больному показано проведение курортного лечения в специализированном санатории.
- Необходимо организовать диспансерное наблюдение; частота осмотров — 2 раза в год.
- Для предупреждения рецидивов заболевания необходимо проведение специальных противорецидивных курсов лечения дважды в год в течение 12 дней (весной, осенью).
- Правильная организация труда и отдыха.
- Профилактическое лечение в течение 3-5 лет.
Реабилитация больных, перенесших язвенную болезнь желудка или двенадцатиперстной кишки, направлена на восстановление здоровья и трудоспособности.
В комплекс реабилитационных мероприятий входит:
- Курсовое и пролонгированное лечение больных в условиях стационара или поликлиники;
- Противорецидивное лечение;
- Санаторно-курортное лечение;
- Диетическое питание;
- Физиотерапевтические процедуры;
- Психотерапия;
- Лечебная физкультура.
Больной считается выздоровевшим, если нет рецидива в течение 5 лет.
Теги: язва
Описание для анонса:
Начало активности (дата):
Кем создан (ID): 1
Ключевые слова:
Уход за больным, с язвенной болезнью желудка, двенадцатиперстной кишки
Похожие статьи
Источник
Правила ухода за больным язвенной болезнью желудка и двенадцатиперстной кишки
Больным, у которых язвенная болезнь выявлена впервые, или больным с обострением
болезни лечение проводят в стационаре в течение 1-1,5 месяцев.
Уход за больнымис язвой желудка в период обострения заключается в соблюдении постельного режима (можно ходить
в туалет, умываться, присаживаться к столу для еды) в течение 2-3 недель.
При благополучном течении заболевания режим постепенно расширяется, однако
сохраняется обязательное ограничение физических и эмоциональных нагрузок.
Необходимо следить за общим состоянием больного: цветом кожи, пульсом, артериальным
давлением, стулом.
Соблюдение диеты
В период обострения показаны диеты № 1А и 1Б по Певзнеру
(см. диета при язве желудка). Пища должна быть механически,
химически и термически щадящей. Питание должно быть дробным, частым (6 раз
в день), пищу следует тщательно пережевывать. Все блюда готовят протертыми,
на воде или на пару, жидкой или кашицеобразной консистенции.
Интервалы между
приемами пищи должны быть не более 4 часов, за час до сна допускается легкий
ужин. Необходимо избегать приема веществ, усиливающих секрецию желудочного
и кишечного соков (концентрированных мясных бульонов, солений, копченостей,
рыбных и овощных консервов, крепкого кофе). Пищевой рацион должен содержать
достаточное количество белков, жиров, углеводов, витаминов и микроэлементов.
Контроль за полноценным и своевременным приемом назначенных врачом лекарственных
препаратов. Необходимо избегать психологических нагрузок. Больной не должен волноваться
и раздражаться. При повышенной возбудимости назначают успокаивающие лекарственные
средства.
Нужно создать условия для глубокого и полноценного сна. Продолжительность
сна должна быть не менее 8 часов в сутки.
Необходимо запретить курение и употребление спиртных напитков.
Если нет кровотечения и подозрения на перерождение язвы, проводят физиотерапевтические
процедуры (парафиновые аппликации, коротковолновую диатермию на эпигастральную
область).
При желудочном кровотечении, прежде всего, необходимо вызвать врача. Следует
обеспечить полный покой больному, успокоить его. На область желудка положить
пузырь со льдом. Для остановки кровотечения вводят кровоостанавливающие средства.
Если все эти мероприятия не дают результата, то больной подлежит хирургическому
лечению.
Видео: Лечение язвенной болезни желудка и двенадцатиперстной кишки. Клиника и диагностика язвенной болезни.
В данном ролике представлена краткая информация о диагностике и лечении язвенной болезни желудка и двенадцатиперстной кишки.
После выписки из стационара больному показано проведение курортного лечения
в специализированном санатории.
Больному важно:
- организовать диспансерное наблюдение; частота осмотров — 2 раза
в год. - для предупреждения рецидивов заболевания необходимо проведение специальных
противорецидивных курсов лечения дважды в год в течение 12 дней (весной, осенью). - правильная организация труда и отдыха.
- профилактическое лечение в течение 3-5 лет.
Реабилитация больных, перенесших язвенную болезнь желудка или двенадцатиперстной
кишки, направлена на восстановление здоровья и трудоспособности.
В комплекс реабилитационных мероприятий входит:
- Курсовое и пролонгированное лечение больных в условиях стационара или поликлиники;
- Противорецидивное лечение;
- Санаторно-курортное лечение;
- Диетическое питание;
- Физиотерапевтические процедуры;
- Психотерапия;
- Лечебная физкультура.
Больной считается выздоровевшим, если нет рецидива в течение 5 лет.
Источник
Медицинская сестра обеспечивает чёткое и своевременное выполнение назначений врача
Проводит беседу с пациентом и его близкими о необходимости строго соблюдать диету № 1
Рекомендует соблюдение полупостельного режима в течение 2-3 нед. Затем, при благоприятном течении заболевания, постепенное расширение режима
Информирует пациента о медикаментозном лечении язвенной болезни (лекарственных препаратах, дозах, правилах их приема, побочных эффектах, переносимости).
Обучает больных правильному приёму лекарственных препаратов
Осуществляет контроль за пищевыми/питьевыми передачами пациенту родственниками и близкими.
Оказывает помощь при рвоте (повернуть голову набок, предоставить почкообразный тазик и полотенце).
Контролирует массу тела пациента.
Рекомендует при запорах употребление не менее 1,5 л жидкости в сутки, включать в пищевой рацион продукты, вызывающие послабляющий эффект и входящие в диету № 1.
Оказывает доврачебную помощь при осложнениях язвенной болезни.
Подготавливает пациента к исследованиям (УЗИ желудка, ФГС).
Подготавливает пациента к лабораторным исследованиям
Контролирует физиологические отправления.
Проводит беседу с больными и их родственниками о необходимости систематического приёма лекарственных средств
Контролирует АД, ЧДД, пульс
Медицинская сестра обеспечивает выполнение программы ЛФК
Проводит беседу о необходимости исключения вредных привычек
Заключение
В настоящее время отмечается значительный рост болезней органов пищеварения. Ведущее место занимает язвенная болезнь желудка.За последнее десятилетие частота ЯБ возросла в 2,5 раза. Язвенная болезнь – хроническое рецидивирующее заболевание, которое характеризуется воспалением слизистой оболочки желудка и наиболее часто вызывается Helicobacterpylori, протекающее с ухудшением кровоснабжения слизистой оболочки, и проявляющееся разрушением слизистого барьера и образованием язв.Язвенную болезнь относят к полиэтиологическим заболеваниям.
В настоящее время возникновение язвенной болезни чаще всего связывают с инфекцией, вызываемой бактериями Helicobacterpylori (до 70% язв желудка и до 90% язв двенадцатиперстной кишки).
Второй по частоте причиной является прием лекарственных препаратов, чаще всего нестероидных противовоспалительных средств.
Реже развитие язвенного поражения возникает как осложнение какого-либо острого или хронического заболевания.
Возникновение язвы – сложный процесс и наличие неблагоприятных факторов риска увеличивают вероятность развития язвенной болезни. Развитие язвенной болезни является результатом нарушения равновесия между факторами защиты и агрессии слизистой оболочки. Классическое течение ЯБ наблюдается на практике менее, чем у 50% детей, большая часть пациентов не может чётко описать болевой синдром и его локализацию, у 15% детей при ЯБЖ вообще отсутствуют какие-либо жалобы (спящая или немая язва), у 3% больных заболевание впервые проявляется осложнениями. Чем младше возраст ребёнка, тем менее типично проявляется ЯБ.
Диагноз устанавливается на основе жалоб больного, сбора анамнеза, осмотра пациента, лабораторных и инструментальных методов исследования. Язвенную болезнь желудка дифференцируют с функциональными нарушениями ЖКТ, хроническим гастродуоденитом, хроническими заболеваниями печени, желчевыводящих путей и поджелудочной железы.
Лечение язвенной болезни подразделяется на медикаментозное и немедикаментозное. Ко второму относят диету №1 – питание дробное, 4 – 5 раз в день, с исключением жареных, жирных, солёных, острых блюд. В течение первых 4 – 5 дней пища механически и химически щадящая, затем диета с достаточным содержанием белка. Предпочтение отдаётся вареным блюдам. Также к немедикаментозным принципам лечения относят физиотерапевтическое воздействие и санаторно-курортное лечение.
К наиболее частым осложнениям язвенной болезни желудка относятся кровотечение, перфорация язвы, пенетрация, стенозирование и малигнизация. Прогноз благоприятный при неосложнённой язвенной болезни. У большинства детей уже первый курс лечения в стационаре приводит к полному заживлению язвы и выздоровлению. Прогноз ухудшается при осложнённых формах язвенной болезни.
Дата добавления: 2017-12-14; просмотров: 3449; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8453 — | 8058 — или читать все…
Источник
Язвенная болезнь — хроническое, циклическое, рецидивирующее заболевание, при котором образуются язвы, как результат нарушения соотношения факторов агрессии с факторами защиты.
Места локализации язвы: малая кривизна и пилорический отдел желудка, луковица двенадцатиперстной кишки.
Факторы агрессии:
— повышенная продукция соляной кислоты и пепсина (кислотно-пептический фактор);
— заброс желчных кислот в желудок;
— воздействие грамотрицательным микробом Helicobacter pylori;
— нарушение моторики и кровообращения.
Факторы защиты:
— слизистый барьер;
— тормозной механизм кислотопродукции, т. е. цепь гуморальных рефлексов, которые обеспечивают торможение выделения соляной кислоты в момент, когда пищеварение в желудке заканчивается:
— пристеночная секреция бикарбонатов;
— нормальная микроциркуляция.
Заболевание начинается, когда происходит нарушение соотношения факторов агрессии и защиты, причем снижение факторов защиты играет ведущую роль.
Факторы риска при язвенной болезни:
Наследственная предрасположенность (так как факторы агрессии и факторы защиты определены генетически).
Группа крови 0.
Нервно-психические перегрузки.
Вредные привычки (курение, злоупотребление алкоголем).
Нерациональное питание.
Длительный прием нестероидных противовоспалительных препаратов (аспирин, гормоны коры надпочечников).
Предшествующий хронический гастрит типа В.
Основными симптомами язвенной болезни любой локализации являются боль, изжога, запоры.
Сестринский процесс при язвенной болезни:
Проблемы пациента:
А. Существующие (настоящие):
Боли в животе.
Изжога.
Тошнота.
Рвота.
Запоры.
Слабость.
Потеря массы тела.
Необходимость длительно соблюдать диету.
Необходимость отказа от курения и приема алкоголя.
Необходимость длительного приема лекарственных препаратов.
Недостаток информации о заболевании.
Страх развития осложнений.
Недостаток знаний диетотерапии.
Страх перед возможностью оперативного лечения.
Б. Потенциальные:
Кровотечение.
Прободение язвы.
Развитие стеноза привратника.
Смена профессиональной деятельности, места работы.
Сбор информации при первичном обследовании:
Расспрос пациента о:
Болевом синдроме (причина его появления, локализация, характер боли, связь с приемом пиши, чем купируется боль).
Изжоге (с приемом какой пищи связывает ее появление, что помогает ее уменьшить или устранить).
Запорах (частота опорожнения кишечника, характер, цвет каловых масс, справляется ли самостоятельно с этой проблемой или принимает слабительные средства, применяет очистительную клизму).
Длительности заболевания, частоте обострений. Наличии в анамнезе осложнений (кровотечения, перфорация). Наличии язвенной болезни у ближайших родственников. Группе крови пациента.
Особенностях и режиме питания пациента (употребление острой, соленой пиши, соусов, специй и пр.). Соблюдении диеты и режима питания. Вредных привычках (курении, употреблении алкоголя). Профессиональной деятельности, характере работы. Перенесенных заболеваниях (хронический гастрит типа В). Наблюдении гастроэнтерологом.
Регулярности обследования (в частности, дата последней ФГДС.). Приеме лекарственных препаратов (какие лекарства принимает, омепразол, париет, гастроцепин, атропин, антацидные средства и пр. — дозы, регулярность их приема, переносимость).
Жалобах в момент осмотра.
Б. Осмотр пациента:
Цвет кожных покровов и видимых слизистых. Масса тела пациента.
Определение пульса и артериального давления.
Цвет, влажность языка, выраженность сосочков, наличие налета на языке.
Состояние зубов, наличие зубных протезов.
Поверхностная пальпация живота.
Сестринские вмешательства, включая работу с семьей пациента:
1. Провести беседу с пациентом и его близкими о необходимости строго соблюдать диету № 1 в определенной последовательности: начиная с диеты № 1 а на 10 -12 дней, затем диета № 16 на срок также 10-12 дней с последующим переходом на диету № 1.
2. Рекомендовать соблюдение полупостельного режима в течение 2-3 нед. Затем, при благоприятном течении заболевания, постепенное расширение режима.
3. Убедить пациента в необходимости отказа от курения и употребления алкоголя.
4. Информировать пациента о медикаментозном лечении язвенной болезни (лекарственных препаратах, лозах, правилах их приема, побочных эффектах, переносимости).
5. Убедить пациента в необходимости регулярного приема назначенных лекарственных препаратов, контролировать их прием.
6. Осуществлять контроль за пищевыми/питьевыми передачами пациенту родственниками и близкими.
7. Оказывать помощь при рвоте (повернуть голову набок, предоставить почкообразный тазик и полотенце).
8. Постоянно контролировать соблюдение пациентом диеты, режима питания и полупостельного режима.
9. Контролировать массу тела пациента.
10. Рекомендовать при запорах употребление не менее 1,5 л жидкости в сутки, включать в пищевой рацион продукты, вызывающие послабляющий эффект и входящие в диету № 1.
11. Объяснить пациенту и родственникам, что нормализация функции кишечника наступает при лечении основного заболевания.
12. Оказывать доврачебную помощь при осложнениях язвенной болезни.
13. Подготавливать пациента к рентгенологическим и гастроскопическим исследованиям, сбору кала на реакцию Грегерсена.
Подготовка к Rg желудка: накануне в 18 ч легкий ужин; в день исследования пациент не должен есть. пить, принимать лекарства.
Подготовка к фиброгастродуоденоскопии: накануне в 18 ч легкий ужин; утром пациент не должен есть, пить, курить, принимать лекарства. Перед исследованием снимаются зубные протезы.
Подготовка к исследованию кала на реакцию Грегерсена: за 3 дня до исследования исключаются из рациона мясо, рыба, яблоки, зеленые овощи, помидоры, лекарства, изменяющие цвет кала, содержащие железо или висмут.
Пациент не чистит зубы щеткой в течение 3 дней, полоскает рот 2 %-ной содой. Для исследования берется 30-50 г кала из 3-5 разных мест. Исследование проводится в течение 3 дней; кал отправляется в лабораторию ежедневно в теплом виде.
14. Контролировать физиологические отправления.
Осложнения язвенной болезни
А. Желудочное кровотечение.
Чаще всею причинами желудочного кровотечения являются погрешности в диете, злоупотребление алкоголем, физическая нагрузка.
Симптомы желудочного кровотечения: рвота жидкими массами цвета кофейной гущи, черный жидкий стул — «мелена». Кровотечение сопровождается резкой слабостью, головокружением, снижением артериального давления, пульс при кровотечении частый, слабою наполнения, кожные покровы бледные и влажные.
Доврачебная помощь:
Вызвать врача.
Успокоить пациента, уложить, повернув голову набок (профилактика асфиксии).
Приготовить лоток и полотенце для ухода при рвоте.
Положить пузырь со льдом на эпигастральную область.
Запретить пить, принимать пищу, разговаривать.
Контролировать общее состояние пациента, цвет кожных покровов. сознание, пульс, артериальное давление.
Подготовить медикаменты:
Аминокапроновую кислоту (флаконы).
Дицинон (ампулы).
Хлорид кальция (флаконы).
Аскорбиновую кислоту (ампулы).
Желатиноль (флаконы).
Полиглюкин или реополиглюкин (флаконы).
Гемодез (флаконы).
Викасол (ампулы).
Подготовить все необходимое для определения группы крови и резус-фактора.
Б. Перфорация язвы.
Причинами перфорации язвы могут быть: физическое перенапряжение. подъем тяжестей, прыжки и другие резкие движения, обильный прием пищи и жидкости.
Симптомы перфорации язвы. Для перфорации язвы характерно возникновение острейшей внезапной «кинжальной» боли в верхней половине живота, а затем по всему животу. Рвота часто отсутствует. Из-за резкой боли может развиться коллапс: бледность кожных покровов, холодный липкий пот, заостренные черты лица, низкое артериальное давление, нитевидный пульс. Живот вздут, резко болезненный, появляются симптомы раздражения брюшины, наблюдается «доскообразное» напряжение мышц живота.
Доврачебная помощь:
Вызвать врача.
Обеспечить пациенту полный физический покой.
Положить пузырь со льдом на эпигастральную область.
Запретить есть, пить, разговаривать.
Контроль пульса и артериального давления.
Запрещается вводить обезболивающие средства, давать слабительные препараты, ставить клизмы.
Пациент подлежит экстренной госпитализации для оперативного лечения.
Источник


