У кого лечить панкреатит и язву желудка
Опубликовано: 15 октября 2014 в 10:28
 Желудок – это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Желудок – это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Близость расположения, а также общая функциональная деятельность этих двух органов предполагает взаимообусловленность заболеваний. При гастрите желудка, как правило, реактивный панкреатит является сопутствующим заболеванием, и наоборот воспаление поджелудочной железы, может спровоцировать обострение язвы на слизистой органа. Поэтому при жалобах больного, что у него болит желудок, врач, прежде чем назначить лечение, подтвердит или исключит панкреатит.
Болезни желудка и панкреатит
При язвенной болезни наблюдается локально выраженный дефект слизистой оболочки желудка, вызываемый действием желчи или пепсина – кислот, провоцирующих трофическую патологию, которая при заживлении образует рубец. Язвенная болезнь часто рецидивирует, поэтому участков фиброза на слизистой органа может быть множество, что снижает его основные функции и увеличивает нагрузку на поджелудочную железу при пищеварении.
Гастрит – это воспалительный процесс стенок органа. Хроническая форма этой болезни довольно распространена в современном обществе злоупотребляющим фаст-фудом, режимом питания и алкоголем. Постоянное вяло текущее воспаление, сниженная функция выработки поджелудочного сока при гастрите, так же как и язвенная болезнь часто провоцирует воспаление поджелудочной железы, расположенной по соседству. Врачами даже выделяется в отдельный тип – гастрогенный панкреатит – воспаление поджелудочной железы на фоне хронических заболеваний желудочно-кишечного тракта, лечение которого начинается с устранения основной причины.
Но не только тогда, когда имеется боль в желудке, может воспалиться поджелудочная железа, обратная реакция также достаточно распространена. Например, хронический панкреатит, длительное время протекающий в железе и провоцирующий его внешнесекреторную дисфункцию, часто становится причиной недугов главного пищеварительного органа. Механизм патологического процесса таков: недостаточное количество пищеварительных ферментов нарушают процесс пищеварения, поэтому плохо обработанная пища надолго задерживается в желудке, где подвергается воздействию бактерий. Возникают бродильные и гнилостные процессы, вызывающие как гастрит, так и рецидив язвенной болезни. Поэтому лечение язвы не будет успешным, пока врач не устранит ферментную недостаточность.
Язва желудка и панкреатит
 Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
В таком случае оба заболевания довольно быстро прогрессируют. И при отсутствии должного лечения, совокупность этих недугов может стать причиной возникновения еще более тяжкого недуга, такого, как рак.
Нередко игнорирование терапии при язве желудка и панкреатите, может привести к необходимости проведения хирургического вмешательства. Во время, которого, производится перерезание нервов, которые стимулируют секрецию кислоты в желудке.
Рак желудка и поджелудочной железы
 Медицинское название рака – опухоль. Она может развиться абсолютно в любом органе человеческого организма, а впоследствии, начать метастазировать. То есть приводить к тому, что опухоль будет развиваться и в иных органах. Подобная способность рака зависит от множества факторов. В частности, вида опухоли и ее стадии. В связи с этим, новообразование из которых произошли метастазы, называется первичной опухолью. Сами же метастазы относят к вторичным. Однако по сути, это один тот же рак.
Медицинское название рака – опухоль. Она может развиться абсолютно в любом органе человеческого организма, а впоследствии, начать метастазировать. То есть приводить к тому, что опухоль будет развиваться и в иных органах. Подобная способность рака зависит от множества факторов. В частности, вида опухоли и ее стадии. В связи с этим, новообразование из которых произошли метастазы, называется первичной опухолью. Сами же метастазы относят к вторичным. Однако по сути, это один тот же рак.
Что же касается одновременного образования различных опухолей в двух соседних органах, как то рак желудка и поджелудочной железы, то это в медицинской практике встречается крайне редко. И лишь у пациентов, которые страдают серьезным расстройством в работе иммунной системы. Например, в случае СПИДа, синдроме «ленивых лейкоцитов». Именно у такой категории пациентов может наблюдаться одновременное развитие двух полноценных опухолей в этих двух органах.
Опухоль в желудке и поджелудочной железе может диагностироваться, но, одна из них является первичной, а вторая – всего лишь метастазом.
УЗИ и лечение желудка и поджелудочной железы
 Ультразвуковое исследование желудка и поджелудочной железы дает возможность своевременно диагностировать множество различных недугов данных органов. Во время процедуры, доктор изучает форму, размер, органа, его структуру и однородность, наличие новообразований.
Ультразвуковое исследование желудка и поджелудочной железы дает возможность своевременно диагностировать множество различных недугов данных органов. Во время процедуры, доктор изучает форму, размер, органа, его структуру и однородность, наличие новообразований.
Данное исследование является довольно длительным и осложняется тем, что поджелудочная железа располагается за кишечником и желудком, в которых содержатся газы. По этой причине, нередко перед прохождением УЗИ больному настоятельно рекомендуется соблюдать специальную диету, цель которой – свести к минимуму данный физиологический процесс.
Что же касается лечения желудка и поджелудочной железы, как правило, оно проводится комплексно и направлено на одновременную терапию двух органов. При назначении предписаний, врач обязательно учитывает сопутствующие заболевания, возможность приема того или иного препарата без существенного вреда для отдельно взятого органа. Также учитывается общее состояние пациента, возраст, этиология заболевания, его стадия. Конкретный вид лечения назначается и подбирается индивидуально, после проведения ряда исследований, в том числе и УЗИ.
Источник
Есть ли связь между такими заболеваниями как язва жулудка и панкреатит, давайте разберемся.
Язва желудка и панкреатит являются серьезными заболеваниями желудочно-кишечного тракта. Панкреатит представляет собой воспалительный процесс в поджелудочной железе. Предрасположены к такому заболеванию чаще всего люди, которые злоупотребляют алкоголем, жирной пищей или переедают.
Основные симптомы данного заболевания это: боль, в области поджелудочной железы, приступы икоты и тошноты, диарея, запоры, иногда рвота. Появляются такие приступы после употребления в пищу вредных продуктов — острое, кислое или слишком жирное.
Панкреатит, язва желудка и двенадцатиперстной кишки, хоть и являются заболеваниями ЖКТ, однако имеют разное происхождение. При язвенной болезни в ЖКТ можно наблюдать появление небольших дефектов, их называют язвами. Язвенная болезнь имеет способность с годами развиваться, язвы увеличиваются. Основная причина данного заболевания — бактерия Хеликобактер Пилори. Данный микроб повреждает слизистую оболочку кишечного тракта, выделяя ферменты, тем самым вызывая дефекты.
 панкреатит поджелудочной железы
панкреатит поджелудочной железы
Основные симптомы заболевания схожи с симптоматикой панкреатита: изжога, в частности после приема пищи через 2-3 часа; отрыжка; постоянные запоры; боль в районе солнечного сплетения, угасает только после употребления пищи. Нередко, в период обострения заболевания, больного язвой сопровождает тошнота и рвота. Если не начать лечение вовремя, то возможны серьезные осложнения — вплоть до кишечного кровотечения.
Диета
К соблюдению диеты при язве и панкреатите необходимо отнестись серьёзно. Больному необходимо правильное и сбалансированное питание, во избежание обострения заболеваний.
В первую очередь, что необходимо — исключить из рациона алкоголь, жирные блюда, слишком кислые и острые.
При таких заболеваниях, большое значение имеет употребление в пищу белков и углеводов. Специалисты утверждают, что диета, основанная на белках, положительно влияет на организм больного. Общее состояние пациента улучшается, изжога становится реже, язвенные боли становятся не такими сильными. Связано это с тем, что белок имеет способность связываться кислоту желудочного сока, тем самым, не обостряя заболевание.
Также, в рационе должны быть и углеводы. Однако, их назначают в умеренном количестве. Они способствуют более быстрому опорожнению кишечника, но с другой стороны, могут усиливать боли при язве.
С осторожностью следует относиться к употреблению жиров (обычных и растительного происхождения). В период терапии, лучше всего снизить до минимума употребление пищи, содержащей жиры.
Соль при язвенной болезни и панкреатите, должна употребляться в очень умеренном количестве, так как негативно влияет на стенки желудка и кишечника.
Если пациент страдает язвенной болезнью и панкреатитом, то диета подлежит изменениям. Так, при двух заболеваниях увеличивают употребление белков и максимально снижают прием растительных жиров. Аминокислоты в белках будут благотворно влиять на процесс выздоровления.
Длительность диеты определяет врач, исходя из общего здоровья и симптоматика пациента.
Поставили диагноз язва желудка, захотелось фруктов и ягод, какие ягоды можно при этом заболевании читайте в материале Ягоды при язве желудка и 12 перстной кишки

(Visited 8 150 times, 1 visits today)
Источник
Также не желательно спать на животе, чтобы не было заброса желчи в желудок. Раньше у меня врачи на ФГДС диагностировали рефлюкс, заброс желчи. Но сон строго на спине, турники, бег, и тп решили эту проблему.. Последнее обследование показало полный порядок в желудке. Хотя у меня был до этого гастрит, ещё вагон и маленькая тележка проблем.
Вывод сделанный для себя: эффективное лечение базируется на умении прислушиваться к своему организму. Правда это всегда у меня получалось плохо.. Но все же, даже при этом, мой результат налицо, у меня теперь ГОРАЗДО больше радостей в жизни чем было в больничке.. Трескаю практически любую еду, телосложение стало упитанно-спортивно-освенцивским (раньше был просто Освенцим). Место в автобусе, как инвалиду, теперь уже не уступают. В общем живу радуюсь, слава богу..
Теперь о питании: Основная проблема в последнее время доставляла поджелудочная железа. Чуть не то съем, все ахтунг, понеслось.. Стал планомерно решать эту проблему. Обложился атласами анатомии, читал исследования про щадящее ПЖ питание. В итоге пришел к выводу, что:
1. проблема (лично у меня) в перегрузках ПЖ. Нужно было пересмотреть традиционное меня, так чтобы исключить продукты требующие повышенной генерации пищеварительных ферментов. По идее это должно было снизить «напряженное состояние» ПЖ. Уменьшить её внутреннюю кислотность и тп..
2. Снизить риск возникновения холестириновых камней в печеночных протоках. Попытаться понять как именно, при помощи смены рациона питания, можно поменять состав желчной секреции на менее «камнеобразующий», с «менее насыщенным едким составом».
Некоторый анализ поведения пищеварительной системы привел к следующим моментам:
1. для разгрузки ПЖ и ЖП эффективно раздельное питание, но окончательно решить проблему нормального пищеварения оно не в силах..
2. во время обострений и когда времени мало, можно есть детское питание (овсяные, рисовые каши, мясные детские ассорти и тп). Лично у меня они очень хорошо перевариваются(что бы там не говорили врачи). Но постоянно их есть организм не хочет..
3. (для нормализации стула) на ночь полезен стакан кефира. Утром каши. Научился делать обалденные каши быстрого приготовления (на сыре, молоке, рис+овсянка, или перловка, немного маслица). Ими поначалу только и спасался (в самом начале выехал на детском питании + кефир).
4. Очень хреново моя ПЖ отнеслась к знаменитому «кефир+гречка». Очень плохо перерабатывался творог, свекла, манка..
5. Попробовал исключить из рациона мясные наваристые супы, подлив, заодно мясо. Цель: отследить влияние этого изменения питания на организм, понизить кислотность, требуемую для переваривания пищи (у меня гастрит с повышенной кислотностью). Наблюдал за организмом в течение недели после этого. Как оказалось необходимо при этом добавить витамин В12, плюс тяжелые злаки наподобие перловки, как минимум. Возросла выносливость организма в тренировках. Стало возможно выполнять такие физические упражнения о которых раньше даже и не мечтал. Опять анализирую результаты и ежедневно пересматриваю рацион..
6. Заметил что организм сам подсказывает что употреблять в пищу. Стойкая тошнота от масла, неважно растит или животного происхождения. Почему-то организм не допускает когда я полностью перестаю есть после 18:00. Появляется слабость. Если немножко питаться в 20:00 и 22:00 то состояние улучшается (половинку картошки умять, стянуть печенное яблоко и тп)..
7. Утром лучше не есть. Попоить водички, а уже в 9:00 слабый завтрак, к 11 полный хороший завтрак (тяжелую кашу, или питательный гарнир).. Минимум сладостей.. У меня как-то так..
8. Заметил что лучше не перебарщивать с физическими нагрузками, как и с количеством съеденного. Сразу нагружается ПЖ, появляться нехватка энергии.
9. Оччень хреново моя печень восприняла попытку её почистить всякими тюбажами, маслами, сорбитами и тп (опять же личный опыт). Наиболее эффективны у меня в этом плане 2 капсулы Урсофалька каждую третью ночь и утрення
Источник
Пищеварительная система – это основная «артерия», через которую каждый человек естественным путём получает все необходимые средства для дееспособности и жизнедеятельности организма в целом. Осложнения с пищеварительным трактом являются самыми серьёзными для человеческого организма, так как при сбоях в его работе происходят нарушения подачи важных для жизни витаминов и микроэлементов, что значительным образом отражается на самочувствии человека и даже несёт прямую угрозу его жизни.
 Что делать, если одновременно развился и гастрит, и панкреатит?
Что делать, если одновременно развился и гастрит, и панкреатит?
Наиболее распространёнными проблемами пищеварительной системы на сегодня являются гастрит и панкреатит, которые возникают чаще всего вследствие нерационального питания, стрессовых ситуаций, употребления алкогольных напитков и курения. Этими хворобами страдает больше половины жителей страны. Раньше эти болезни чаще всего проявлялись порознь, однако, в последнее время врачи в большей мере диагностируют их одновременно. Рассмотрим, как лечить заболевания, при их синхронном изъявлении у пациента.
Этиология одновременного проявления гастрита и панкреатита
Гастрит и панкреатит – это патологии желудочно-кишечного тракта, симбиоз которых встречается очень часто в жизни современного человека. Развитию хвороб сопутствует много факторов, таких как иррациональное питание, переедание или недоедание, перехваты на лету, сухомятка, стрессы и переживания, а также заражение грибковыми бактериями вследствие несоблюдения правил гигиены.
Медики доказали, что одновременно оба эти заболевания не развиваются, однако, могут проявляться совместно в результате нескольких причин.
Первым делом, если присутствуют сопутствующие показатели, развивается гастрит, который при неправильном лечении или полном его отсутствии перерождается в хроническую форму. Иногда человек, который болеет гастритом, даже не знает о его наличии у себя. Имеется так званый хронический антральный гастрит, который опасен тем, что его протекание может изначально не доставлять человеку серьёзного дискомфорта. Он возникает на основании инфицирования желудка вредоносными возбудителями и эволюционирует в антральном отделе желудка, находящегося между ним и двенадцатипёрстной кишкой.
На протяжении некоторого периода в секции желудка, заражённого палочкой, нарушается кислотность, вследствие чего еда не переваривается в полном объёме. Дальше начинается её гниение в двенадцатипёрстной кишке, с которой содержимое, вследствие неправильного процесса пищеварения, выбрасывается в поджелудочную железу и развивается панкреатит. Опасность кроется в том, что протекание антрального гастрита иногда не сопровождается сильными болями или серьёзным дискомфортом, а на незначительные проявления болезни в виде плохого самочувствия после приёма еды не каждый человек обращает внимание. На фоне этих событий, больной узнаёт о заболеваниях уже тогда, когда у него полностью сформированы хронический гастрит, хронический панкреатит, а их проявления несут острый характер.
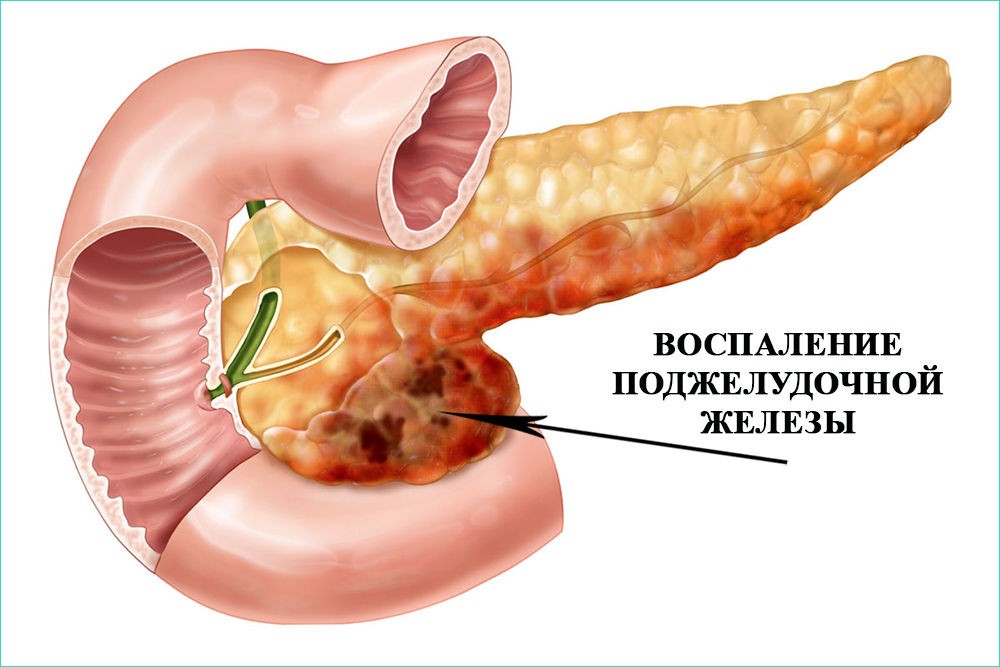
А также источником генезиса двух болезней единовременно может быть несоответствующее отношение больного к своему здоровью, игнорирование гастрита в его проявлениях, вследствие чего также прогрессирует панкреатит, который характеризуется воспалением поджелудочной железы.
Как результат – панкреатит чаще всего проявляется на фоне запущенного хронического гастрита разного происхождения.
Признаки параллельного проявления панкреатита и гастрита
Синхронное воспаление желудка и поджелудочной железы очень опасно для здоровья человека. Определить заболевания можно по некоторым распространённым симптомам, однако, целесообразно будет обратиться к доктору для постановки диагноза и назначения правильного лечения. Лечащему врачу надо рассказать обо всех признаках и проявлениях болезни, а также пройти специальное обследование, чтобы он мог поставить безошибочный диагноз.
Признаками воспаления желудка и поджелудочной железы являются:
- Разительные боли в районе желудка, которые могут чередоваться с резкой болью, отдающей в поясничную область.
- Чередование сухости во рту с сильным слюноотделением.
- Продолжительная апатия, на фоне которой проявляется нервозность и беспричинная тревога.
- Упадок сил и слабость с частыми проявлениями сонливости и головокружения.
- Запоры, чередующиеся с жидким стулом с неприятным запахом.
- Тошнота, которая часто переходит в рвоту.

При игнорировании этих заболеваний может произойти саморазрушение органов, что повлечёт за собой смерть человека, потому важно диагностировать вовремя болезни и сразу приступить к рациональному лечению.
Методы борьбы с заболеваниями
Технология лечения гастрита и панкреатита при параллельном их обострении зависит от некоторых факторов, которые базируются на этиологии и развитии заболеваний. Тактика лечения варьируется в зависимости от того, повышена или понижена кислотность в желудке, а также с учётом стадии повреждения поджелудочной железы. Панкреатит может быть на начальной стадии, когда железа воспалена, однако, отсутствуют безвозвратные процессы. Более серьёзной считается стадия заболевания, когда поджелудочная, вследствие аномального функционирования, принимается переваривать саму себя.
Чаще всего при диагностировании этих заболеваний назначается лечение, которые имеет два ключевых направления: медикаментозные препараты и соблюдение правильного режима питания.
Кроме официальных методик лечения пищеварительного тракта, используются и народные средства, которые нередко прописываются или рекомендуются докторами. Народное лечение панкреатита пользуется огромной популярностью и часто даёт положительную динамику к выздоровлению при его совмещении с официальными методами. Даже в аптеках сегодня продаются специальные настойки на травах, а также сборы трав, рекомендуемые при лечении органов пищеварительного тракта. Среди популярных компонентов лечения можно выделить прополис, шиповник, полынь, отвары зверобоя, ромашки, календулы и золотого уса, которые встречаются в разнообразных рецептах народной медицины.

Врачи нередко назначают к приёму «Монастырский чай», который обладает противовоспалительным, успокаивающим и спазмолитическим действием, показан при панкреатите и гастрите разной этиологии. Однако злоупотреблять «бабушкиными» рецептами врачи не рекомендуют, так как не все рецепты народной медицины являются безопасными, их приём и передозировка могут стать причиной не только рецидива болезни, но и летального исхода.
Общие правила для больных гастритом и панкреатитом
Независимо от стадии заболеваний, а также их протекания, существуют общераспространённые требования к больным, выполнение которых сопутствует выздоровлению:
- Отказ от вредных привычек, таких как алкоголь и курение, которые пагубно отображаются на состоянии человеческого организма, в том числе и на органах пищеварительной системы.
- Исключение из рациона острых, кислых и жирных продуктов, в период обострения соблюдение специфической строгой диеты, назначенной медицинскими работниками.
- Питание небольшими порциями, с увеличением количества приёмов пищи от пяти до восьми раз в сутки.
- Увеличение приёма жидкости в виде воды или чая до полутора литров в сутки, которые необходимо потреблять в течение дня небольшими порциями.
- В первый день обострения заболеваний отказаться полностью от приёма еды, оставив в рационе только тёплый чай и воду, которые надо пить малыми дозами не спеша. Таким образом, снимается нагрузка на желудок и поджелудочную железу, что сопутствует снижению болевых симптомов.

Правильный режим питания при воспалениях органов пищеварительной системы – это один из главных аспектов в лечении заболеваний. Стоит отметить, что придерживаться диеты при хронических проявлениях заболеваний больным придётся на протяжении всей жизни во избежание рецидивов. Первую неделю соблюдается строгая специальная диета, которая называется «Лечебный стол № 1». Дальше больному можно перейти на расширенное меню, в котором присутствуют блюда из разрешённых продуктов при заболеваниях. Кроме лечебной диеты, больному назначаются медицинские препараты.
Медикаментозное лечение панкреатита и гастрита
Категорически запрещено самостоятельно назначать себе медикаментозные препараты при лечении таких заболеваний, как гастрит и панкреатит, так как их назначение варьируется в зависимости от развития патологии. Неправильное применение лекарств может не только не облегчить состояние больного, но и сопутствовать ещё большему раздражению слизистых покровов стенок органов пищеварения, чем повысит воспаление. Нерациональное лечение может стать причиной развития язвы, а также рака желудка или поджелудочной железы, что чревато летальным исходом.
Запомните, нет универсальных лекарств для лечения гастрита и панкреатита, каждый больной нуждается в индивидуальном подходе и назначении терапии согласно установленному диагнозу на основании медицинских исследований.

Для лечения гастрита и панкреатита в острых формах нередко докторами назначается антибиотикотерапия, которая сопутствует снижению интоксикации в желудочно-кишечном тракте. Параллельно назначаются спазмолитики или анальгетики, предназначенные для снижения болевых синдромов.
При гастрите с повышенной кислотностью в комплексное лечение входят препараты, которые блокируют или уменьшают выделение соляной кислоты, что сопутствует восстановлению микрофлоры, а также антацидная группа, нейтрализующая её действие. Ранитидин – часто назначаемый препарат для больных гастритом с повышенной кислотностью, который способствует снижению соляной кислоты и уровня воспалительных процессов в органах пищеварения.
При пониженной секреции желудка рекомендуется приём усиливающих выработку соляной кислоты препаратов, которые стабилизируют кислотность и сопутствуют улучшению процесса пищеварения. Часто назначаемыми препаратами являются Панкреатин или Фестал.
Для сокращения болевых синдромов в периодических проявлениях можно принимать препарат Но-шпа, который в кратчайшие сроки снимает спазмы, а также способствует снижению воспалительных процессов. Препарат имеется в свободной продаже, характеризуется малым количеством противопоказаний и считается самым безопасным среди спазмолитиков. Однако врачи рекомендуют принимать его в редких случаях, в ситуации с систематическим повторением обострений обращаться в медицинские учреждения, где лечащий врач сможет назначить рациональное лечение.
Панкреатин в комплексной терапии гастрита и панкреатита
Панкреатин – сравнительно безопасный медицинский препарат, в рецептуру которого входят вытяжки из поджелудочной железы животных. Приём препарата «Панкреатин» позволяет облегчить работу желудку и поджелудочной железе со сложной для переваривания и усвоения пищей.
Назначается панкреатин в таких случаях:
- при хроническом панкреатите;
- в комплексной терапии хронического гастрита;
- перед приёмом вредной еды;
- при запорах, расстройствах желудка, частых отрыжках и дискомфорте в животе;
- для улучшения функции пищеварения в профилактических целях.
Средство показано для применения как при хроническом гастрите с пониженной кислотностью, так и с повышенной. Его свойства способствуют улучшению пищеварения, что позволяет его употребление даже в целях профилактики перед грандиозными застольями.

Подведём итоги
Синхронное проявление таких болезней, как панкреатит и хронический гастрит – сегодня не редкость. Однако определить заболевания и поставить диагноз только по симптомам в домашних условиях практически невозможно, так как болезни имеют сходные проявления и аналогичную локализацию боли.
Для рационального лечения болезней лучше сразу же обратиться к специалистам, которые смогут поставить правильный диагноз и назначить эффективное лечение. Гастрит и панкреатит – это заболевания, которые опасны даже в отдельном их проявлении. В симбиозе при отсутствии лечения могут стать даже причиной летального исхода. Не откладывайте поход к врачу на завтра.
Источник


