Тяжесть в животе после еды при панкреатите
Ощущение тяжести в животе испытывал каждый человек. Еда на ходу, фастфуд, обильные застолья не щадят наше здоровье и приводят к его нарушению. Иногда тяжесть в желудке, кажущаяся такой простой и понятной, может быть свидетельством серьезного заболевания.
Нередко это является свидетельством проблем в поджелудочной железе. Но пытаться без врача поставить себе диагноз не стоит. Только гастроэнтеролог, сопоставив все отклонения от нормы, может сказать, в чем проблема, и как с ней справиться.
Чем объясняется тяжесть при панкреатите
При воспалении поджелудочной железы нарушаются функции пищеварительного тракта, так как выработка панкреатического сока уменьшается. Процесс переработки задерживается, поскольку организм ощущает недостаток соответствующих ферментов, пища накапливается, отсюда и ощущение тяжести. Неприятные ощущения могут появляться через несколько часов после окончания еды.
Но не спешите с выводами. При этом заболевании к тяжести в поджелудочной железе присоединяются отрыжка, тошнота и болезненные ощущения в правом боку.
Что может привести к тяжести в поджелудочной
Спровоцировать болезненные признаки способны привычные продукты: яйца, сладости, кофе, жареное мясо и прочее. Непродолжительное голодание восстанавливает организм. Влияют на состояние поджелудочной алкоголь, нервный стресс, прием лекарств, заболевания сосудов, желчного пузыря и двенадцатиперстной кишки, гормональные изменения и иные факторы.
Особенности заболевания
Воспаление поджелудочной железы может иметь острый и хронический характер:
- для острого панкреатита типичны острая боль в верхней части живота, с характерным опоясывающим симптомом. Изменяется стул, усиливаются тошнота и рвота. Появляются приступы слабости и головокружения. Обезболивающие и спазмолитические лекарственные средства не дают желаемого результата;
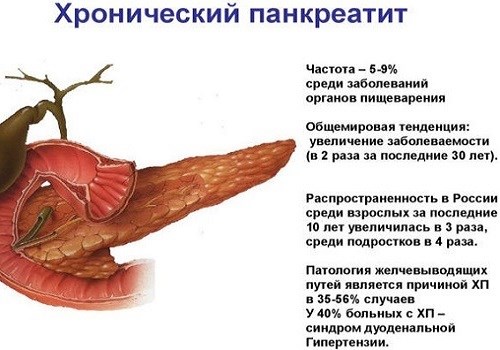
- для хронического воспаления поджелудочной железы присущи болезненные ощущения в подложечной части. Боль может отдавать в спину. При этом она имеет тенденцию перемещаться в подреберье, левое или правое. Если лежать на спине, боль значительно усиливается. Если же переместиться в сидячее положение и наклониться вперед, боль утихает.
Отзвуки боли, отдаваясь в сердце, могут имитировать стенокардию.
Каким бывает острый панкреатит
Острый панкреатит – сложное заболевание, которое не всегда бывает легко диагностировать. Острое воспаление способно принимать различные формы. Тяжесть острого панкреатита может определяться следующим образом:
- интерстициальный – острый отек поджелудочной. Протекает быстро в относительно легкой форме. Лечение консервативное;
- некротический – приводит к отмиранию тканей поджелудочной железы. Заболевание протекает в тяжелой форме. У больных наблюдается резкая боль, частая рвота, изменяется цвет кожи. Лечение длительное;
- гнойный – возникает как следствие изменения целостности поджелудочной: сосудов, протоков железистой ткани. Высок риск смертности.
К тяжелым формам заболевания при панкреатите приводит потерянное время. К тому же могут развиться и «сопутствующие» болезни, ведь поджелудочная оказывает серьезное влияние на процессы переваривания пищи в кишечнике. Отсутствие ферментов не позволяет организму добросовестно перерабатывать продукты.
Вырабатываемые поджелудочной железой гормоны, инсулин и глюкагон регулируют биохимические изменения, происходящие в клетках человеческого организма. Поэтому при первых симптомах проявления болезни нельзя прибегать к самолечению, а нужно срочно обращаться к врачу.
Что можно сделать самому
До встречи со специалистом можно помочь себе так:
- полностью приостановить питание, как минимум на сутки. Это замедлит производство ферментов и предоставит возможность больной поджелудочной отдохнуть;
- на околопупочную область живота можно положить холод (подойдут холодная грелка или пакет со льдом). Холод замедлит развитие процесса отекания в поджелудочной железе;
- помочь при воспалении может щелочная минеральная вода без газа. Она будет способствовать облегчению оттока желчи и секрета поджелудочной железы. Пить нужно из расчета 2 литра в сутки;
- средство, снимающее спазм, поможет снять боль, расширить желчные протоки. Однако, таблетки с этим справляются с трудом. Это возобновит доставку панкреатического сока в кишечник.
Все остальное – дело специалиста. Следует помнить, что панкреатит в период обострения лечится только в условиях стационара.
Как питаться при проблемах с поджелудочной железой
При панкреатите, протекающем в острой форме, начинать лечение следует с лечебного голодания. Оно может длиться от 2 до 4 дней. В это время можно употреблять исключительно щелочную минеральную воду без газа (Смирновская, Боржоми, Ессентуки, Славяновская), а также отвар шиповника.
Пища вводится постепенно, дробно, маленькими порциями. Продолжительность диеты может составлять полгода или год. Больному разрешены вегетарианские супы, нежирное мясо, творог, каши и пудинги из круп и овощей, фрукты, мед, ягодные отвары.
В рацион можно включить:
- омлет из белков на пару;
- рисовый или овсяный суп в протертом виде;
- гречневая, овсяная или рисовая каши (протертые);
- суфле мясное;
- кнедлики из рыбы нежирной или мяса;
- богатые витаминами напитки (черная смородина, шиповник, клюква).
Если хронический панкреатит стал спутником по жизни, следует придерживаться особенной диеты. Из своего меню следует исключить алкоголь, жирную пищу, соленья и маринады.
Готовить пищу лучше на пару с минимальным использованием масла.
Чтобы в поджелудочной железе все было в порядке, в меню следует включить крупы, нежирные сорта рыбы и мяса, овощи, фрукты (некислые), хлеб (желательно подсушенный), а также кисломолочные продукты малой жирности. Масло животного происхождения придется исключить, а растительное ограничить.
Категорически запрещены:
- чеснок и лук;
- кофе;
- шоколад;
- сдоба;
- жареные яйца;
- газированные напитки.
Режим питания должен быть дробным, показан шестиразовый или семиразовый прием пищи. Порции не должны быть большими.
При проблемах с поджелудочной, лучше сразу обратиться к гастроэнтерологу, который определит лечение и диету. Самолечение может не принести желаемого результата.
Источник
Жалобы на боли в поджелудочной железе после еды – не редкость при хроническом заболевании этого органа. Но, вопреки опасениям пациентов, болит не всегда из-за обострения панкреатита – нередко причиной служит пищевая перегрузка или болезни других органов. Рассмотрим, почему пища вызывает боль в поджелудочной железе.
1. Обострение хронического панкреатита
Заболевание проявляется постоянным болевым синдромом, усиливающимся после употребления пищи.
Причины
© shutterstock
Провоцирует обострение болезни:
- спиртное;
- несоблюдение диеты;
- курение;
- газированные напитки;
- сопутствующие заболевания ЖКТ.
Наиболее часто хронический панкреатит обостряется после праздников, когда человек разрешает себе скушать чуть-чуть острой или копченой пищи и принять немного алкоголя.
Симптомы
Боли носят опоясывающий характер, а интенсивность болезненных ощущений зависит от тяжести воспаления органа.
Помимо болей при обострении появляются:
- тошнота и рвота;
- послабление стула.
Но основной симптом при панкреатите – человек не может найти положение, в котором будет меньше болеть. Начинает ходить, стараясь уменьшить болезненные ощущения или непрерывно поворачиваться, лежа в постели.
2. Терапевтические мероприятия
При обострении панкреатита показана экстренная госпитализация в стационар, где врачи подбирают тактику лечения в зависимости от тяжести воспаления.
© shutterstock
При панкреатите проводится консервативная терапия, направленная на восстановление работы поджелудочной железы и устранение болевого дискомфорта.
Для купирования болей назначают:
- Спазмалгон;
- Дротаверин;
- Папаверин;
- Парацетамол.
До приезда медицинской бригады заболевшему необходимо оказать первую помощь:
- Усадить и попросить лечь животом на колени. В этой позиции интенсивность болезненных проявлений немного снижается.
- Положить холод на эпигастральную область. Чтобы избежать переохлаждения, холодовые компрессы накладывают на 15-20 минут, а затем делают перерыв на четверть часа.
До осмотра врачом, больного нельзя кормить и давать пить. Если после рвоты ощущается неприятный привкус во рту или сохнут слизистые, необходимо делать полоскания или смачивать губы влажной салфеткой.
Врачи запрещают при панкреатическом приступе пить анальгетики. Но, когда невозможно быстро доставить больного к врачу, допустимо принять одно из обезболивающих средств, перечисленных выше.
Если вода не провоцирует рвотный рефлекс то, при невозможности быстрого получения врачебной помощи, разрешается пить жидкость небольшими порциями.
А вот употребление пищи запрещено в первые 3 дня после приступа. Голод уменьшает нагрузку на воспаленный орган.
Куда обращаться
Если в анамнезе есть хронический панкреатит, а еда вызывает выраженные боли, то требуется помощь хирурга.
3. Ферментативная недостаточность
Возникает при удалении части поджелудочной железы при панкреонекрозе или при снижении секреторной функции органа.
© shutterstock
Причины
Панкреальный секрет необходим для полноценного пищеварения и недостаточный синтез ферментов приводит к тому, что болит поджелудочная железа после еды.
Ферментативную недостаточность выявляют еще в стационарных условиях и пациентам назначают заместительную терапию, которую необходимо принимать пожизненно.
Частой причиной болей в поджелудочной железе является то, что человек, почувствовав временное улучшение самочувствия, перестает пить таблетки.
Симптомы
Умеренные боли и дискомфорт в животе будут возникать после трапезы. Помимо болезненных проявлений у человека может появляться:
- неприятная отрыжка;
- тошнота;
- ощущение тяжести в желудке;
- метеоризм;
- расстройство стула.
Возникшие пищевые нарушения усиливаются после употребления пищи. Если такое происходит часто, то люди, стараясь избежать дискомфорта, меньше кушают и теряют в весе.
Лечение
Если впервые после еды болит поджелудочная железа или боль возникает при приеме ферментативных средств, то нужна помощь врача. Пациентам могут быть назначены:
- Панкреатин;
- Мезим;
- Креон;
- Фестал.
А когда боль и другие симптомы появились из-за того, что пациент не пил таблетки, то необходимо возобновить назначенную ранее терапию. Уже после 1-3 приема лекарства боли после еды исчезнут.
Кто лечит
Если секреторная недостаточность провоцирует развитие болей, то следует посетить хирурга или гастроэнтеролога.
4. Киста поджелудочной железы
На органе появляется доброкачественное новообразование, заполненное серозной жидкостью.
© shutterstock
Причины
Провоцируют появление кист:
- тяжелая физическая работа;
- травмы верхних отделов живота;
- нерациональное питание;
- панкреатит.
Мелкие кисты не причиняют дискомфорта и выявляются только при УЗИ органов живота. Крупные образования давят на орган, вызывая боль, которая усиливается во время приема пищи
Симптомы
Появляются болезненные ощущения после еды, которые постепенно снижаются и исчезают спустя 2-3 часа. Это связано с тем, что при приеме пищи орган начинает сокращаться, синтезируя необходимые для пищеварения ферменты.
Прием ферментов и анальгетиков незначительно облегчает возникшее состояние.
Кроме болей в поджелудочной железе, при большом размере кисты может болеть желудок, печень или желчный пузырь.
Лечение
Если боль в поджелудочной железе после еды вызвана кистой большого размера, то показано хирургическое вмешательство.
Для этого проводят:
- полостную операцию;
- лапороскопию.
После удаления образования проводят антибиотикотерапию для предотвращения послеоперационных осложнений.
Кто поможет
При выявлении кисты большого размера требуется операция в хирургическом отделении.
5. Опухоли
Мелкие опухолевидные образования на ранней стадии протекают бессимптомно и выявляются, когда достигают больших размеров.
© shutterstock
Причины
Поражение тканей поджелудочной железы опухолевым процессом провоцируют:
- курение;
- употребление спиртного;
- работа с вредными веществами (пестициды, нефтеперерабатывающая промышленность, химические реактивы);
- радиоактивное облучение;
- нарушение обменных процессов.
У некоторых пациентов есть наследственная предрасположенность к развитию опухолей, и образование появляется без видимых причин.
Симптомы
Как поджелудочная железа болит от еды, зависит от характера новообразования.
Доброкачественное
Боль умеренная и чаще возникает в связи с приемом пищи. При большом размере новообразования появляется дискомфорт в желудке или печени из-за сдавления этих органов.
Злокачественные
Помимо того, что еда вызывает боль, у пациента выявляют:
- патологическое снижение веса;
- сухость и шелушение кожи;
- желтушность эпидермиса;
- отсутствие аппетита.
Нередко пациенты с онкологией поджелудочной железы не обращают внимание на похудение или шелушение кожи, а обращаются к врачу на поздней стадии, когда появляется боль.
Лечение
Терапия зависит от характера опухолевого процесса:
- доброкачественные образования удаляют и проводят восстановительные послеоперационные мероприятия;
- злокачественные формы болезни лечат в зависимости от стадии новообразования (на раннем этапе удаляют опухоль, а при запущенных формах проводят химиотерапию).
Если при доброкачественных опухолях прогноз благоприятный, о пр лечении злокачественных новообразований часто возможна только симптоматическая терапия для продления жизни пациента.
Куда обращаться
Удалением доброкачественных опухолей занимаются хирурги, а при раковых образованиях потребуется помощь онколога.
Почему после еды болит, если поджелудочная железа здорова
Причины боли после приема пищи не всегда связаны с патологиями поджелудочной железы, нередко болевой синдром провоцируют патологии близлежащих органов:
- Гастрит. Поджелудочная железа и желудок расположены рядом и поэтому при воспалении слизистой желудка появляются после еды боли в области поджелудочной железы.
- Неправильное питание. У людей, предпочитающих кушать копченую, сильно соленую ли жирную еду после приема пищи поджелудочная железа болит. Сначала это временные нарушения в работе органа, а потом развивается панкреатит.
- Дискинезия желчевыводящих путей. У печени и поджелудочной железы общие протки и затруднение оттока секрета органов провоцирует боль.
Реже в области поджелудочной железы от еды болит из-за отраженных болей в кишечнике или мочекаменной болезни.
Что делать при болях
При самодиагностике сложно определить: болит поджелудочная или близлежащие органы. Поэтому доктора советуют:
- при острой боли в верхних отделах живота вызывать «скорую»;
- если появление болей связано с едой – посетить гастроэнтеролога и, при необходимости, хирурга;
- сильное похудение и боли поле еды требуют, помимо консультации у гастроэнтеролога – посещения онколога (необходимо исключить рост раковой опухоли);
- метеоризм и болезненность в эпигастре после трапезы могут указывать на кишечные патологии, и стоит посетить терапевта или гастроэнтеролога;
- когда сильнее болит возле пупка и появляется синюшность в этой области, то следует предположить повреждение селезенки из-за воспаления или травм.
Не всегда после еды боль в области поджелудочной железы вызвана панкреатитом или другими отклонениями в работе органа. Иногда причиной становятся е связанные с пищеварением заболевания (патологии почек и печени). Но следует запомнить: у покушавшего человека ничего не болит, а если появилась боль после еды, то это повод для проведения медицинского обследования, чтобы выяснить причину возникшего нарушения
Источник
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
- Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Источник