Техника операции при прободной язве желудка
Этапы и техника ушивания перфоративной (прободной) язвы
а) Показания для ушивания прободной язвы:
— Абсолютные показания: подтвержденная прободная язва.
— Альтернативные операции: радикальное лечение язвенной болезни путем резекции желудка, особенно при при язвах желудка. Лапароскопическая операция.
б) Предоперационная подготовка:
— Предоперационные исследования: обзорная рентгенография органов брюшной полости, возможна эндоскопия.
— Подготовка пациента: назогастральный зонд, переливание жидкости и электролитов при перитоните, антибактериальная терапия.
в) Специфические риски, информированное согласие пациента:
— Необходимость сопутствующего лечения язвенной болезни (иначе риск рецидива может возрасти до 60%)
— Злокачественный процесс, сочетающийся с язвой желудка в 8% случаев
— Несостоятельность швов
— Повреждение желчного протока
— Внутрибрюшной абсцесс
— Нарушение эвакуации из желудка
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при ушивании прободной язвы. Верхнесрединная лапаротомия.
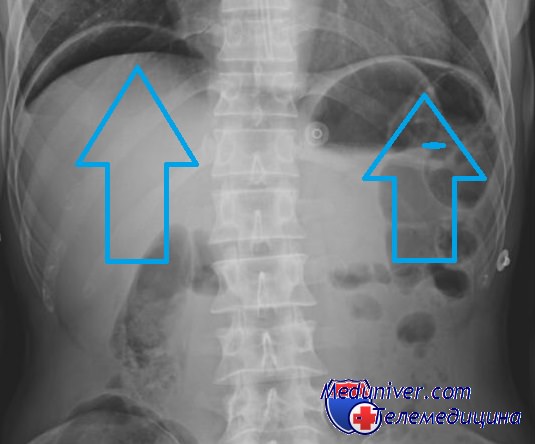
Рентгенография при перфорации полого органа — воздух под куполами диафрагмы
ж) Этапы ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Местоположение привратника соответствует границе между желудком и двенадцатиперстной кишкой, определяется в виде пальпируемого мышечного валика, здесь же видна поперечная вена.
— Наиболее часто прободение происходит в передней стенке постпилорической части двенадцатиперстной кишки.
— При недостаточном доступе к двенадцатиперстной кишке можно применить маневр Кохера.
— Предупреждение: помните о том, что в 8% случаев прободная язва желудка вызвана злокачественной опухолью: выполните биопсию и по возможности пошлите материал на гистологическое исследование.
— Если при лапаротомии не удается выявить язвенный дефект, исследуйте заднюю стенку желудка.
и) Меры при специфических осложнениях. При обширных (ампутирующих) язвах обычно требуется дистальная резекция желудка с реконструкцией по Бильроту I.
к) Послеоперационный уход после ушивания прободной язвы:
— Медицинский уход: удалите назогастральный зонд через 2-3 дня, если нет значительного заброса содержимого желудка. Назначьте антибиотики на 5 дней, если возможно, в соответствии с результатами посева. Назначьте антагонист Н2-рецепторов. Выполните эндоскопический контроль через 4-6 недель.
— Возобновление питания: маленькие глотки жидкости после удаления назогастрального зонда, затем питание жидкой пищей; твердая пища разрешается после первого стула.
— Функция кишечника: клизмы с 3-го дня, если нет самостоятельного стула.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 2-4 недели.
л) Оперативная техника ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
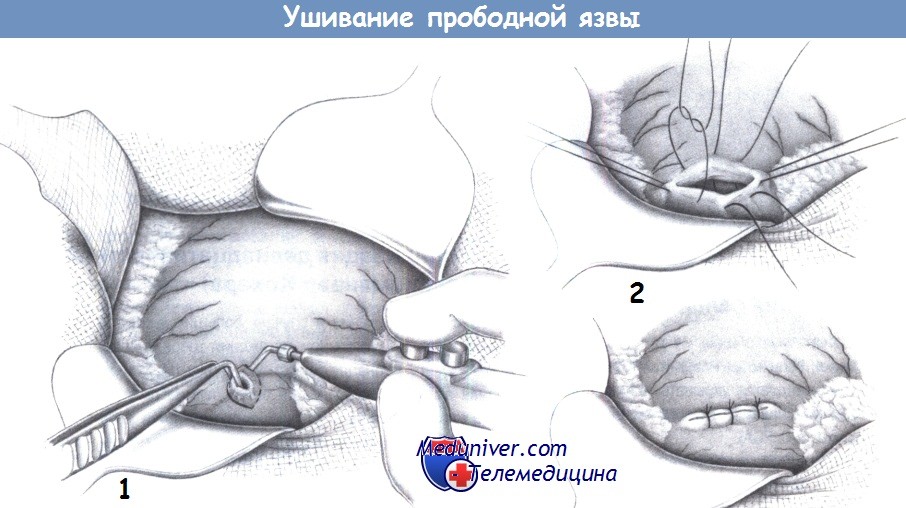
1. Иссечение язвы. Прободные язвы двенадцатиперстной кишки и небольшие препилорические язвы без признаков злокачественности можно ушивать без иссечения. Язвы желудка или язвы, подозрительные с точки зрения злокачественности, необходимо полностью иссекать. Если есть сомнение, может быть выполнено клиновидное иссечение.
Иссечение необходимо для установки патологоанатомического диагноза, а также для подготовки к пилоропластике при интрапилорической локализации. Выполняется иссечение скальпелем или диатермией, и должно учитывать возможность ушивания. При интрапилорических язвах следует выполнять частичную пилоропластику, включающую продольное иссечение и поперечное ушивание.
2. Ушивание язвы. Ушивание язвы выполняется глубокими отдельными швами (2-0 PGA) между двумя швами-держалками. Расстояние между швами и отступ от краев дефекта должен составлять 0,6-0,8 см. Обычно достаточно трех или четырех отдельных швов.
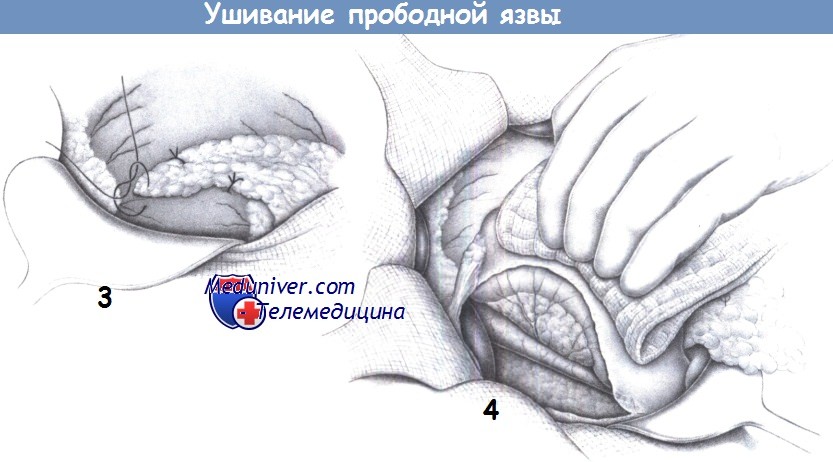
3. Перитонизация сальником. Если ткань, захватываемая в швы, не дает им достаточной поддержки, а также, если швы находятся под натяжением в хрупкой ткани, рекомендуется укрывать линию швов прядью сальника, которая фиксируется к передней стенке желудка отдельными швами (2-0 PGA).
4. Мобилизация двенадцатиперстной кишки (маневр Кохера). Чтобы снять натяжение в случаях больших дефектов передней стенки и при значительном натяжении швов рекомендуется мобилизовать двенадцатиперстную кишку по Кохеру. Если прободная язва распространяется более чем на половину окружности кишки (то есть, в случае «ампутирующей язвы»), то после резекции антрального отдела и привратника рекомендуется гастродуоденостомия по Бильроту I.
5. Видео урок ушивания перфоративной (прободной) язвы вы найдете здесь.
— Также рекомендуем «Этапы и техника ушивания кровоточащей язвы»
Оглавление темы «Техника операций в хирургии»:
- Этапы и техника хиатопластики Лорта-Жакоба при грыже пищеводного отверстия диафрагмы
- Этапы, техника фундопликации по Ниссену-Розетти и Тупе
- Этапы и техника лапароскопической фундопликации
- Этапы и техника кардиомиотомии Готтштейна-Геллера при ахалазии
- Этапы и техника чрескожной эндоскопической гастростомии
- Этапы и техника гастростомии по Витцелю
- Этапы и техника ушивания перфоративной (прободной) язвы
- Этапы и техника ушивания кровоточащей язвы
- Этапы и техника гастроеюностомии
- Этапы и техника пилоропластики по Гейнеке-Микуличу, Финнею, Джабулею
Источник
Способы
хирургического лечения прободной язвы:
а)
ушивание перфоративного отверстия
б)
иссечение язвы
в)
иссечение язвы с ваготомией
г)
резекция желудка
Ушивание
прободной язвы.
Показания:
перфорация язвы у молодых пациентов, у
лиц старческого возраста, у лиц с тяжелыми
сочетанными заболеваниями
Техника
ушивания прободной язвы:
1.
Верхнесрединная лапаротомия
2.
Ревизия передней и задней стенки желудка
и 12-перстной кишки
3.
Ушивание язвы различными способами:
а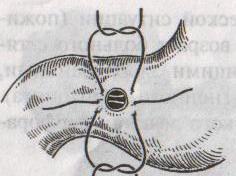 )
)
на края отверстия в поперечном направлении
к продольной оси желудка или 12-перстной
кишки накладывают два ряда серозно-мышечных
швов. Ко второму ряду швов можно подвести
сальник на ножке.
б)
двухрядный шов: внутренний шов Матешука
через все слои, наружный ряд –
серозно-мышечные швы (накладываются за
пределами инфильтрата)
в )
)
если у больного имеется опасность
сужения выходной части желудка или
12-перстной кишки, рекомендуетсяоперация
Оппеля-Поликарпова:
сальник на ножке вводят в перфоративное
отверстие, прошив его двумя нитями;
концы нитей продвигают через прободное
отверстие и прошивают ими стенку желудка
изнутри наружу; нити подтягивают, сальник
погружают в просвет желудка и тампонируют
прободного отверстие; нити завязывают,
а по краям язвы сальник дополнительно
прикрепляют «серозными» швами.
4.
Тщательная ревизия брюшной полости, ее
осушение, при угрозе развития перитонита
– дренирование.
5.
Установка назогастрального зонда,
послойное зашивание раны брюшной
полости.
Осложнения:
возможно сужение выходной части желудка;
несостоятельность швов.
Техника
иссечения язвы:
1.
Верхнесрединная лапаротомия
2.
На желудок в проекции язвы накладывают
две держалки.
3.
Между держалками двумя полуовальными
разрезами иссекают язву (целесообразнее
иссекать в поперечном направлении,
чтобы не допустить сужения желудка)
4.
Рану желудка зашивают швами Матешука
и серозно-мышечными швами в поперечном
направлении.
5.
Устанавливают назогастральный зонд,
послойно зашивают рану брюшной полости.
Осложнения:
рак из зашитой язвы; стеноз выходной
части желудка; повторная перфорация;
рецидив язвы.
Ваготомия. Дренирующие операции.
Ваготомия
– денервация зон желудка, секретирующих
соляную кислоту, путем пересечения
блуждающих нервов или их ветвей.
Альтернатива резекции желудка при
язвенной болезни.
NB!
Непременным дополнением к ваготомии
является выполнение дренирующей желудок
операции (гастроэнтеростомии или
пилоропластики) с целью избежать
возникновение гастростаза.
Анатомия:
правый и левый n.vagus
идут в толще малого сальника под названием
нерва Латерже, который заканчивается
«гусиной лапкой» в области пилоруса.
Нерв Латерже регулирует продукцию
соляной кислоты.
Показания
к ваготомии:
а.
осложненные формы язвы 12-перстной кишки
(!), но не желудка.
б.
рецидив ЯБ после проведенной резекции
желудка
в.
доброкачественная опухоль, продуцирующая
гастрин, который вызывает гиперпродукцию
соляной кислоты (опухоль Золингера-Элисона).
Виды
ваготомий:
1.
стволовая
ваготомия
– пересечение основных стволов блуждающих
нервов и полная денервация желудка, а
также других органов брюшной полости
(печени, желчного пузыря, тонкой кишки,
поджелудочной железы); в настоящее время
может применяться только в экстренных
условиях.
Достоинство:
угнетает продукцию соляной кислоты на
90%. Недостаток
– нарушение иннервации всех органов
ЖКТ.
2.
селективная
ваготомия
– пересечение всей ветвей, идущих от
блуждающих нервов к желудку, с сохранением
печеночных и чревных ветвей + обязательные
дренирующие операции
Достоинство:
угнетается продукция соляной кислоты,
сохраняется иннервация других органов
ЖКТ. Недостаток:
нарушается моторная функция желудка.
3.
проксимальная
селективная ваготомия
– пересечение ветвей от блуждающих
нервов к желудку с сохранением ветвей
к пилорической части и привратниковому
сфинктеру (с сохранением «гусиной лапки»
нерва Латерже)
Достоинство:
избирательно подавляется лишь продукция
соляной кислоты без нарушения деятельности
привратника и остальных органов ЖКТ.
Дренирующие
операции
– проводятся обычно в комплексе с
ваготомией и направлены на предупреждение
стеноза привратника или на восстановление
проходимости привратника в случае его
рубцового стеноза:

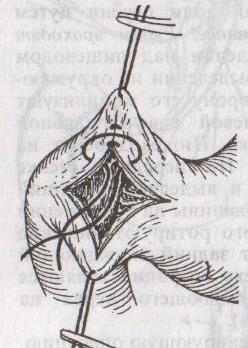
а)
пилоропластика
по Гейнеке-Микуличу
– продольное рассечение антрального
отдела желудка и начального отдела
12-перстной кишки по обе стороны от
привратника на протяжении 3-4 см с
последующим поперечным сшиванием
образованной раны.
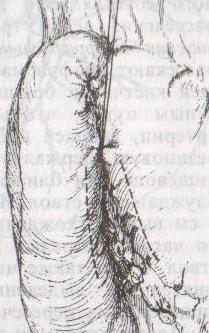
б )пилоропластика
)пилоропластика
по Джаболею
– применяется при наличии препятствия
в пилороантральной зоне; мобилизация
12-перстной кишки по Кохеры (рассечение
задней пластинки париетальной брюшины
справа от нисходящей части 12-перстной
кишки) и наложение гастродуоденоанастомоза
по типу «бок в бок», обходя место
препятствия
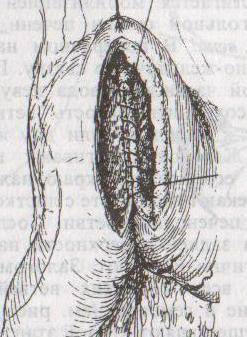
в )пилоропластика
)пилоропластика
по Финнею
– мобилизация 12-перстной кишки по
Кохеру; рассечение антрального отдела
желудка и начального отдела 12-перстной
кишки сплошным разрезом длиной 4-6 см;
швы на разрез накладывают по типу
верхнего гастродуоденоанастомоза «бок
в бок» (непрерывный кетгутовый шов
взахлестку Мультановского на заднюю
губу анастомоза, непрерывный вворачивающий
шов Шмидена на переднюю губу анастомоза
с поверхностным рядом серозно-мышечных
швов Ламбера); образует более широкий
выход из желудка, чем операция по
Гейнеке-Микуличу.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В
1892 г. Хойснер ушил прободную язву желудка.
Прободение
— абсолютное показание к оперативному
вмешательству. Можно произвести резекцию
желудка, можно ограничиться ушиванием.
Ушивание — это паллиативная операция.
Производится при:
1)
коротком язвенном анамнезе;
2)
в молодом возрасте;
3)
при тяжелом общем состоянии;
4)
если с момента прободения прошло более
6 ч (нельзя выполнить ре-зекцию, т. к.
из-за перитонита брюшина утрачивает
способность склеиваться).
Следует
учитывать, что отверстие локализуется
чаще в области малой кривизны. Если
погружать его в складку, то она не должна
суживать пилори-ческое отверстие. Линия
шва проходит перпендикулярно основанию
желудка.
Используют:
1.
Наложение 2-х-рядного шва:
— шов
Шмидена, шов Ламбера;
— шов
Ламбера, шов Ламбера.
2.
Тампонада сальником по Оппелю-Поликарпову.
Техника
операции
Брюшную
полость вскрывают верхним срединным
разрезом. Излив-шееся желудочное
содержимое удаляют марлевыми салфетками
или аспи-ратором. Затем приступают к
осмотру желудка и 12-перстной кишки.
Об-наружив место прободения, область
расположения язвы ограничивают марлевыми
салфетками. Перфорационное отверстие
зашивают 2-мя ряда-ми серозно-мышечных
швов (или сначала накладывают шов
Шмидена, по-верх которого накладывают
шов Ламбера).
Во
избежание сужения просвета пилорического
отдела желудка или 12-перстной кишки
следует ушивать прободное отверстие
так, чтобы ли-ния швов располагалась
поперечно по отношению к оси органа.
При завя-зывании швов края язвы
инвагинируют. К ушитой язве подвязывают
или подшивают сальник на ножке. Ушивание
прободного отверстия при каллезных
язвах сопровождается иногда большими
трудностями. В таких случаях можно с
успехом приме-нить пластику
прободного отверстия сальником на ножке
(В.
А. Оппель, М. А. Подгорбунский, Н. П.
Поликарпов). Для этого прободное отверстие
временно прикрывают салфеткой. Затем
берут участок сальника на ножке, равный
по толщине диаметру прободного отверстия,
и прошивают у сво-бодного конца 2-мя
кетгутовыми нитями. Концы нитей проводят
через прободное отверстие и прошивают
ими стенку желудка изнутри кнаружи,
отступя на 1–2 см от края отверстия с
одной и другой стороны. При натя-гивании
нитей сальник погружается в просвет
желудка и тампонирует прободное
отверстие. Концы нитей завязывают, а по
краям язвы наклады-вают дополнительные
узловые швы с захватыванием сальника.
3.3 Гастроэнтеростомия. Показания, способы, техника. Понятие о по-рочном круге. Критическая оценка данного оперативного вмешательства
Гастроэнтеростомия
— наложение соустья между желудком и
петлей тонкой кишки. Существует 4 способа
гастроэнтеростомии:
????передняя
впередиободочная (gastroenterostomia
antecolica anterior);
????задняя
впередиободочная (gastroenterostomia
antecolica posterior);
????передняяпозадиободочная(gastroenterostomia
retrocolica anterior);
????задняяпозадиободочная(gastroenterostomia
retrocolica posterior).
Чаще
всего применяют переднюю впередиободочную
и заднюю поза-диободочную гастроэнтеростомии,
в виде исключения — переднюю
поза-диободочную. В то же время заднюю
впередиободочную гастроэнтеросто-мию
практически не применяют.
Показания.
Неоперабельный рак антрального отдела
желудка, про-бодные язвы желудка и
12-перстной кишки (только в тех случаях,
когда резекция противопоказана, а
ушивание прободного отверстия может
при-вести к сужению пилорической части
желудка).
Операция
Вельфлера-Николадони
Этот
вид передней впередиободочной
гастроэнтеростомии технически более
прост, чем другие виды гастроэнтеростомий.
Брюшную полость вскрывают верхним
срединным разрезом. Длинную петлю тощей
кишки, отступив примерно на 40–60 см от
12-перстно-тощекишечного изгиба (flexura
duodenojejunalis), проводят
впереди поперечной ободочной кишки к
передней стенке желудка и укладывают
так, чтобы отводящий конец ее был
направлен в сторону привратника, а
приводящий — ко дну желудка, т. е.
изоперистальтически. Кишку и желудок
по краям будущего анастомо-за сшивают
шелковыми швами-держалками, между
которыми накладыва-ют 1-й ряд узловых
серозно-мышечных швов на протяжении
7–9 см. От-ступив 0,75 см от линии наложенного
шва, параллельно ему скальпелем рассекают
серозную и мышечную оболочки стенки
кишки и желудка на протяжении 6–8 см.
После этого на задние губы анастомоза
через все слои стенки кишки и желудка
накладывают непрерывный кетгутовый
шов Муль-тановского, обладающий
гемостатическими свойствами. Дойдя до
угла ана-стомоза, нить захлестывают и
переходят на передние губы анастомоза,
кото-рые сшивают швом Шмидена со вколом
иглы через всю стенку соустья со стороны
слизистой оболочки. Необходимо, чтобы
в каждый стежок кетгуто-вого шва была
захвачена слизистая оболочка желудка
и кишки. Начальную нить 2-го ряда швов
задней стенки анастомоза связывают с
конечной нитью 1-го ряда швов передней
стенки анастомоза. После смены
инструментов, салфеток и обработки рук
накладывают 2-й ряд серозно-мышечных
узловых швов. Для проверки проходимости
анастомоза в его просвет пальцем
вдавли-вают стенку кишки. Анастомоз
должен пропускать 2 поперечных пальца.
После
этой операции нередко возникает порочный
круг (заброс
желу-дочного содержимого в приводящую
кишку). Для предупреждения разви-тия
этого осложнения необходимо дополнительно
накладывать энтеро-энтероанастомоз по
Брауну (между
приводящей и отводящей петлями на
расстоянии 15–20 см от гастроэнтероанастомоза).
Операция
Петерсена
Соустье
между желудком и кишкой при этом виде
задней позадиобо-дочной гастроэнтеростомии
накладывают в продольном направлении
по отношению к длинной оси желудка. При
этом соустье длиной 5–7 см накла-дывают
так, чтобы оно отстояло от большой
кривизны у привратника на 2 см, а в
направлении кардии на 4 см. Выполняют
верхнюю срединную лапарото-мию. В рану
выводят большой сальник вместе с
поперечной ободочной киш-кой и оттягивают
их кверху так, чтобы обнажить нижнюю
поверхность бры-жейки поперечной
ободочной кишки. Затем хирург пальцем
захватывает на-чальную петлю тощей
кишки у основания корня брыжейки слева
от позво-ночника и извлекает ее в рану.
В бессосудистом месте брыжейки поперечной
ободочной кишки слева от средней
ободочной артерии проводят вертикаль-ный
разрез длиной 5–7 см. Заднюю стенку
желудка вытягивают в виде кону-са и
накладывают на нее мягкий кишечный жом
в поперечном направлении по отношению
к оси желудка. Такой же жом накладывают
на петлю тонкой кишки на расстоянии 10
см от flexura
duodenojejunalis.
Начальную петлю кишки длиной 15–20 см
фиксируют двумя швами-держалками в
вертикаль-ном положении к оси желудка,
приводящую петлю — ближе к малой
кри-визне, отводящую — к большой. Между
держалками накладывают узловые
серозно-мышечные швы. В дальнейшем
техника операции такая же, как и при
переднем гастроэнтероанастомозе. Перед
наложением узлового серозно-мышечного
шва на переднюю полуокружность анастомоза
снимают жомы. С целью предотвращения
развития порочного круга приводящее
колено кишки следует подшить к стенке
желудка выше анастомоза рядом узловых
серозно-мышечных швов. Анастомоз
фиксируют в отверстии брыжейки поперечной
ободочной кишки, подшивая рядом узловых
шелковых швов край разреза брыжейки к
стенке желудка вокруг анастомоза.
Проходимость анастомоза проверяют так
же, как и при передней гастроэнтеростомии.
Преимущества.
Использование короткой петли для
наложения ана-стомоза, а также фиксация
приводящего колена кишки выше соустья
пре-дупреждают образование порочного
круга.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


