Техника операции при перфоративной язве желудка
Этапы и техника ушивания перфоративной (прободной) язвы
а) Показания для ушивания прободной язвы:
— Абсолютные показания: подтвержденная прободная язва.
— Альтернативные операции: радикальное лечение язвенной болезни путем резекции желудка, особенно при при язвах желудка. Лапароскопическая операция.
б) Предоперационная подготовка:
— Предоперационные исследования: обзорная рентгенография органов брюшной полости, возможна эндоскопия.
— Подготовка пациента: назогастральный зонд, переливание жидкости и электролитов при перитоните, антибактериальная терапия.
в) Специфические риски, информированное согласие пациента:
— Необходимость сопутствующего лечения язвенной болезни (иначе риск рецидива может возрасти до 60%)
— Злокачественный процесс, сочетающийся с язвой желудка в 8% случаев
— Несостоятельность швов
— Повреждение желчного протока
— Внутрибрюшной абсцесс
— Нарушение эвакуации из желудка
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при ушивании прободной язвы. Верхнесрединная лапаротомия.
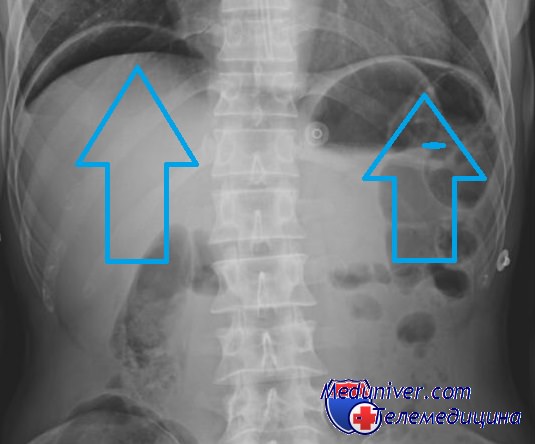
Рентгенография при перфорации полого органа — воздух под куполами диафрагмы
ж) Этапы ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Местоположение привратника соответствует границе между желудком и двенадцатиперстной кишкой, определяется в виде пальпируемого мышечного валика, здесь же видна поперечная вена.
— Наиболее часто прободение происходит в передней стенке постпилорической части двенадцатиперстной кишки.
— При недостаточном доступе к двенадцатиперстной кишке можно применить маневр Кохера.
— Предупреждение: помните о том, что в 8% случаев прободная язва желудка вызвана злокачественной опухолью: выполните биопсию и по возможности пошлите материал на гистологическое исследование.
— Если при лапаротомии не удается выявить язвенный дефект, исследуйте заднюю стенку желудка.
и) Меры при специфических осложнениях. При обширных (ампутирующих) язвах обычно требуется дистальная резекция желудка с реконструкцией по Бильроту I.
к) Послеоперационный уход после ушивания прободной язвы:
— Медицинский уход: удалите назогастральный зонд через 2-3 дня, если нет значительного заброса содержимого желудка. Назначьте антибиотики на 5 дней, если возможно, в соответствии с результатами посева. Назначьте антагонист Н2-рецепторов. Выполните эндоскопический контроль через 4-6 недель.
— Возобновление питания: маленькие глотки жидкости после удаления назогастрального зонда, затем питание жидкой пищей; твердая пища разрешается после первого стула.
— Функция кишечника: клизмы с 3-го дня, если нет самостоятельного стула.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 2-4 недели.
л) Оперативная техника ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
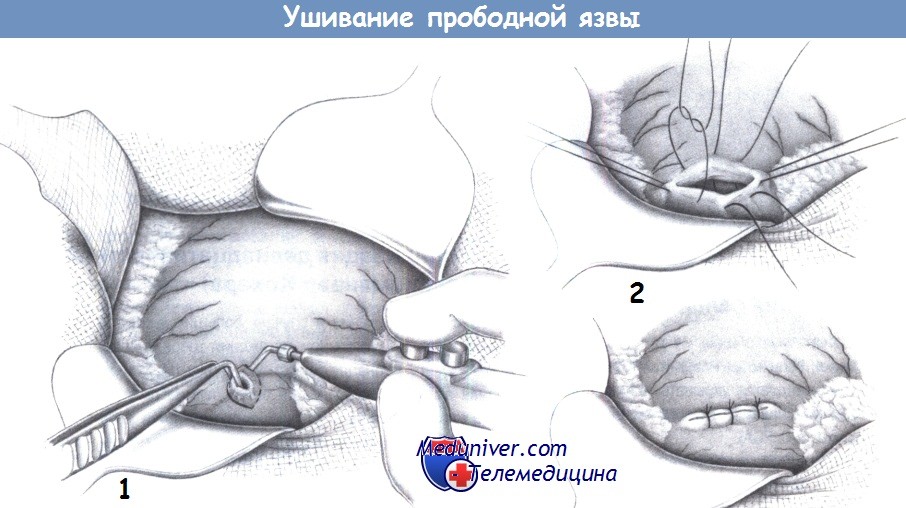
1. Иссечение язвы. Прободные язвы двенадцатиперстной кишки и небольшие препилорические язвы без признаков злокачественности можно ушивать без иссечения. Язвы желудка или язвы, подозрительные с точки зрения злокачественности, необходимо полностью иссекать. Если есть сомнение, может быть выполнено клиновидное иссечение.
Иссечение необходимо для установки патологоанатомического диагноза, а также для подготовки к пилоропластике при интрапилорической локализации. Выполняется иссечение скальпелем или диатермией, и должно учитывать возможность ушивания. При интрапилорических язвах следует выполнять частичную пилоропластику, включающую продольное иссечение и поперечное ушивание.
2. Ушивание язвы. Ушивание язвы выполняется глубокими отдельными швами (2-0 PGA) между двумя швами-держалками. Расстояние между швами и отступ от краев дефекта должен составлять 0,6-0,8 см. Обычно достаточно трех или четырех отдельных швов.
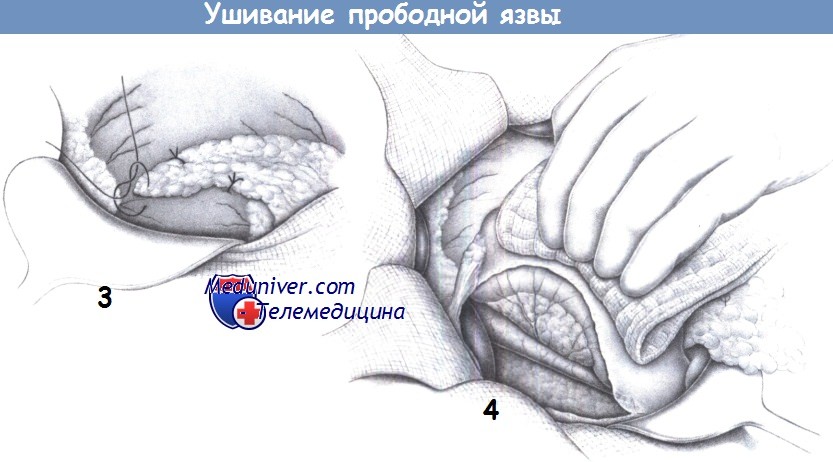
3. Перитонизация сальником. Если ткань, захватываемая в швы, не дает им достаточной поддержки, а также, если швы находятся под натяжением в хрупкой ткани, рекомендуется укрывать линию швов прядью сальника, которая фиксируется к передней стенке желудка отдельными швами (2-0 PGA).
4. Мобилизация двенадцатиперстной кишки (маневр Кохера). Чтобы снять натяжение в случаях больших дефектов передней стенки и при значительном натяжении швов рекомендуется мобилизовать двенадцатиперстную кишку по Кохеру. Если прободная язва распространяется более чем на половину окружности кишки (то есть, в случае «ампутирующей язвы»), то после резекции антрального отдела и привратника рекомендуется гастродуоденостомия по Бильроту I.
5. Видео урок ушивания перфоративной (прободной) язвы вы найдете здесь.
— Также рекомендуем «Этапы и техника ушивания кровоточащей язвы»
Оглавление темы «Техника операций в хирургии»:
- Этапы и техника хиатопластики Лорта-Жакоба при грыже пищеводного отверстия диафрагмы
- Этапы, техника фундопликации по Ниссену-Розетти и Тупе
- Этапы и техника лапароскопической фундопликации
- Этапы и техника кардиомиотомии Готтштейна-Геллера при ахалазии
- Этапы и техника чрескожной эндоскопической гастростомии
- Этапы и техника гастростомии по Витцелю
- Этапы и техника ушивания перфоративной (прободной) язвы
- Этапы и техника ушивания кровоточащей язвы
- Этапы и техника гастроеюностомии
- Этапы и техника пилоропластики по Гейнеке-Микуличу, Финнею, Джабулею
Источник
Способы
хирургического лечения прободной язвы:
а)
ушивание перфоративного отверстия
б)
иссечение язвы
в)
иссечение язвы с ваготомией
г)
резекция желудка
Ушивание
прободной язвы.
Показания:
перфорация язвы у молодых пациентов, у
лиц старческого возраста, у лиц с тяжелыми
сочетанными заболеваниями
Техника
ушивания прободной язвы:
1.
Верхнесрединная лапаротомия
2.
Ревизия передней и задней стенки желудка
и 12-перстной кишки
3.
Ушивание язвы различными способами:
а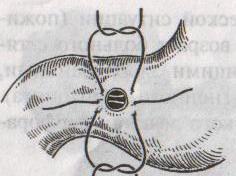 )
)
на края отверстия в поперечном направлении
к продольной оси желудка или 12-перстной
кишки накладывают два ряда серозно-мышечных
швов. Ко второму ряду швов можно подвести
сальник на ножке.
б)
двухрядный шов: внутренний шов Матешука
через все слои, наружный ряд –
серозно-мышечные швы (накладываются за
пределами инфильтрата)
в )
)
если у больного имеется опасность
сужения выходной части желудка или
12-перстной кишки, рекомендуетсяоперация
Оппеля-Поликарпова:
сальник на ножке вводят в перфоративное
отверстие, прошив его двумя нитями;
концы нитей продвигают через прободное
отверстие и прошивают ими стенку желудка
изнутри наружу; нити подтягивают, сальник
погружают в просвет желудка и тампонируют
прободного отверстие; нити завязывают,
а по краям язвы сальник дополнительно
прикрепляют «серозными» швами.
4.
Тщательная ревизия брюшной полости, ее
осушение, при угрозе развития перитонита
– дренирование.
5.
Установка назогастрального зонда,
послойное зашивание раны брюшной
полости.
Осложнения:
возможно сужение выходной части желудка;
несостоятельность швов.
Техника
иссечения язвы:
1.
Верхнесрединная лапаротомия
2.
На желудок в проекции язвы накладывают
две держалки.
3.
Между держалками двумя полуовальными
разрезами иссекают язву (целесообразнее
иссекать в поперечном направлении,
чтобы не допустить сужения желудка)
4.
Рану желудка зашивают швами Матешука
и серозно-мышечными швами в поперечном
направлении.
5.
Устанавливают назогастральный зонд,
послойно зашивают рану брюшной полости.
Осложнения:
рак из зашитой язвы; стеноз выходной
части желудка; повторная перфорация;
рецидив язвы.
Ваготомия. Дренирующие операции.
Ваготомия
– денервация зон желудка, секретирующих
соляную кислоту, путем пересечения
блуждающих нервов или их ветвей.
Альтернатива резекции желудка при
язвенной болезни.
NB!
Непременным дополнением к ваготомии
является выполнение дренирующей желудок
операции (гастроэнтеростомии или
пилоропластики) с целью избежать
возникновение гастростаза.
Анатомия:
правый и левый n.vagus
идут в толще малого сальника под названием
нерва Латерже, который заканчивается
«гусиной лапкой» в области пилоруса.
Нерв Латерже регулирует продукцию
соляной кислоты.
Показания
к ваготомии:
а.
осложненные формы язвы 12-перстной кишки
(!), но не желудка.
б.
рецидив ЯБ после проведенной резекции
желудка
в.
доброкачественная опухоль, продуцирующая
гастрин, который вызывает гиперпродукцию
соляной кислоты (опухоль Золингера-Элисона).
Виды
ваготомий:
1.
стволовая
ваготомия
– пересечение основных стволов блуждающих
нервов и полная денервация желудка, а
также других органов брюшной полости
(печени, желчного пузыря, тонкой кишки,
поджелудочной железы); в настоящее время
может применяться только в экстренных
условиях.
Достоинство:
угнетает продукцию соляной кислоты на
90%. Недостаток
– нарушение иннервации всех органов
ЖКТ.
2.
селективная
ваготомия
– пересечение всей ветвей, идущих от
блуждающих нервов к желудку, с сохранением
печеночных и чревных ветвей + обязательные
дренирующие операции
Достоинство:
угнетается продукция соляной кислоты,
сохраняется иннервация других органов
ЖКТ. Недостаток:
нарушается моторная функция желудка.
3.
проксимальная
селективная ваготомия
– пересечение ветвей от блуждающих
нервов к желудку с сохранением ветвей
к пилорической части и привратниковому
сфинктеру (с сохранением «гусиной лапки»
нерва Латерже)
Достоинство:
избирательно подавляется лишь продукция
соляной кислоты без нарушения деятельности
привратника и остальных органов ЖКТ.
Дренирующие
операции
– проводятся обычно в комплексе с
ваготомией и направлены на предупреждение
стеноза привратника или на восстановление
проходимости привратника в случае его
рубцового стеноза:

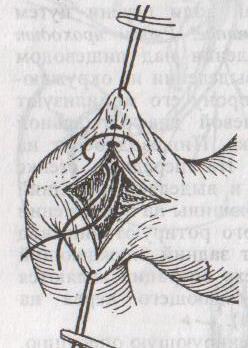
а)
пилоропластика
по Гейнеке-Микуличу
– продольное рассечение антрального
отдела желудка и начального отдела
12-перстной кишки по обе стороны от
привратника на протяжении 3-4 см с
последующим поперечным сшиванием
образованной раны.
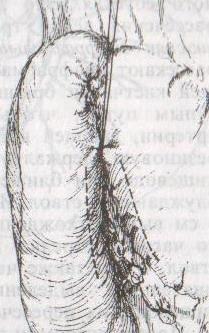
б )пилоропластика
)пилоропластика
по Джаболею
– применяется при наличии препятствия
в пилороантральной зоне; мобилизация
12-перстной кишки по Кохеры (рассечение
задней пластинки париетальной брюшины
справа от нисходящей части 12-перстной
кишки) и наложение гастродуоденоанастомоза
по типу «бок в бок», обходя место
препятствия
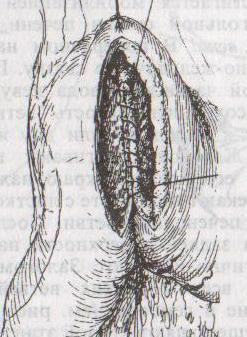
в )пилоропластика
)пилоропластика
по Финнею
– мобилизация 12-перстной кишки по
Кохеру; рассечение антрального отдела
желудка и начального отдела 12-перстной
кишки сплошным разрезом длиной 4-6 см;
швы на разрез накладывают по типу
верхнего гастродуоденоанастомоза «бок
в бок» (непрерывный кетгутовый шов
взахлестку Мультановского на заднюю
губу анастомоза, непрерывный вворачивающий
шов Шмидена на переднюю губу анастомоза
с поверхностным рядом серозно-мышечных
швов Ламбера); образует более широкий
выход из желудка, чем операция по
Гейнеке-Микуличу.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Ушивание прободной язвы желудка и двенадцатиперстной кишки
При прободной язве желудка возможно выполнение двух видов срочных оперативных вмешательств: ушивание прободной язвы или резекция желудка вместе с язвой.
Показания к ушиванию прободной язвы:
• больным в детском и молодом возрасте;
• у лиц с коротким язвенным анамнезом;
• у пожилых людей с сопутствующей патологией (сердечнососудистая недостаточность, сахарный диабет и др.);
• если с момента перфорации прошло более 6 часов;
• при недостаточном опыте хирурга.
При ушивании перфорационного отверстия необходимо придерживаться следующих правил:
ü дефект в стенке желудка или двенадцатиперстной кишке ушивается обычно двумя рядами серозно-мышечных швов
ü линия швов должна быть направлена перпендикулярно к продольной оси органа (во избежание стеноза просвета желудка или двенадцатиперстной кишки);
ü линию швов рекомендуется дополнительно перитонизировать лоскутом большого сальника.
Прободные язвы пилородуоденальной зоны предпочтительно зашивать однорядным синтетическим швом без захвата слизистой, в поперечном направлении, чтобы не вызвать сужения просвета. Если стенки язвы в окружности прободного отверстия неподвижные, рыхлые и наложенные швы при завязывании начинают прорезаться, их можно подкрепить подшиванием пряди сальника или желудочно-ободочной связки на ножке.
Иногда при прорезывании швов приходится воспользоваться методом Поликарпова, который предложил не стягивать края язвы швами, а свободно тампонировать прободное отверстие прядью сальника на ножке. Эту прядь при помощи длинной нити проводят внутрь просвета желудка через прободное отверстие, а затем фиксируют этой же нитью, проведенной сквозь стенку желудка обратно на серозную поверхность. При завязывании концов нити сальник плотно тампонирует отверстие. После этого в окружности язвы и, несколько отступя от нее, сальник дополнительно фиксируют снаружи отдельными швами.
Забрюшинные перфорации выявляют по наличию в парадуоденальной клетчатке воздуха и пропитывания желчью. Для ушивания такой язвы необходима предварительная мобилизация двенадцатиперстной кишки по Кохеру. После ушивания прободной язвы клетчатку дренируют из люмботомического доступа.
Если при прободении язвы у ослабленного больного кроме того имеется стеноз привратника, ушивание прободного отверстия вынужденно приходится дополнять задним гастроэнтероанастомозом. Как показал опыт хирургов, при этом также необходимо производить ваготомию.
Заключительным этапом операции по поводу прободной язвы желудка или двенадцатиперстной кишки должен быть тщательный туалет брюшной полости. Чем тщательнее было произведено удаление остатков желудочно-дуоденального содержимого и экссудата, тем легче протекает послеоперационный период и меньше возможностей для образования гнойников в брюшной полости.
Если к моменту операции в брюшной полости имелось большое количество содержимого, то, несмотря на тщательный туалет, брюшную полость целесообразно дренировать.
Дата добавления: 2015-01-30; просмотров: 1851; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8829 — | 7541 — или читать все…
Читайте также:
Источник
Опыт работы
© Коллектив авторов, 2011 УДК 616.33/.342-002.44-007.251-089
В.Н. Репин, Л.М. Костылев, С.Н. Поляков, Н.А. Матвеева
ВЫБОР ОПЕРАЦИИ ПРИ ПЕРФОРАТИВНЫХ ЯЗВАХ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Кафедра хирургических болезней (зав. — проф. В.Н. Репин) педиатрического и стоматологического факультетов ГОУ ВПО «Пермская государственная медицинская академия им. акад. Е.А. Вагнера Росздрава»
Ключевые слова: перфоративная язва желудка и двенадцатиперстной кишки, выбор операции.
Введение. Язвенная болезнь (ЯБ) желудка и двенадцатиперстной кишки (ДПК) остается актуальной проблемой. Современное комплексное лечение не привело к уменьшению осложнений, угрожающих жизни больного. Лечение больных как с перфоративными, так и кровоточащими язвами остается сложной хирургической проблемой [2, 3, 5].
После ушивания перфорации с рекомендацией последующего консервативного лечения 60-80% больных продолжают страдать ЯБ, нередко с возникновением повторных осложнений. Наиболее радикальной операцией при прободной язве является резекция желудка, которая многими хирургами рассматривается как опасная операция [6]. Более безопасной операцией при прободной язве ДПК считают стволовую ваготомию в сочетании с ушиванием или иссечением язвы [1, 4, 5]. Однако с учетом ее негативных отдаленных последствий она вряд ли оправдана у больных молодого возраста, у которых чаще всего и происходит перфорация язвы.
Самым щадящим вариантом оперативного лечения перфоративной язвы ДПК является ушивание перфорации в сочетании с селективной проксимальной ваготомией (СПВ). Большой опыт применения СПВ в плановой хирургии показал эффективность ее в лечении ЯБ [7, 8]. К настоящему времени имеется достаточно большой опыт применения СПВ и при перфоративных язвах [7, 9-11]. Летальность после СПВ в сочетании с ушиванием перфорации не отличается от показателей при изолированном ушивании язвы.
Таким образом, к настоящему времени существенно расширился выбор варианта операции
при перфорации язвы желудка и ДПК. Каждая из предлагаемых операций оправдана в определенной ситуации. Ушивание перфорации надо считать вынужденной операцией при запущенном перитоните и у больных с декомпенсацией сопутствующей патологии. Остальным больным желательно выполнить радикальную операцию.
Цель исследования — обосновать оптимальную тактику оперативного лечения ЯБ желудка и ДПК, осложненной перфорацией.
Материал и методы. В представленной работе проанализированы результаты оперативного лечения 776 больных с перфоративными гастродуоденальными язвами с 1990 по 2007 г. Из указанного числа больных у 723 (93,2%) человек диагностирована прободная язва ДПК и лишь у 53 (6,8%) — желудка. Возраст больных был в пределах от 15 до 83 лет, 67,8% больных — в возрасте от 20 до 50 лет.
Важнейшее значение как в диагностике, так и хирургической тактике, имеют сроки госпитализации. В анализируемой группе больных 613 (79%) пациентов были госпитализированы в первые 6 ч с момента перфорации. Классическая картина перфоративной язвы, известная большинству хирургов, позволила поставить правильный диагноз при поступлении у 25,5% больных. Облегчает диагностику перфорации наличие язвенного анамнеза. Из числа наших больных язвенный анамнез отсутствовал у 48,4%, у 32% — был в пределах до 5 лет, у 9,6% — до 10 лет и у 10% — свыше 10 лет.
Особое значение в диагностике перфоративных язв придается рентгенологическому обследованию. Обзорная рентгенография брюшной полости проведена у 396 больных, но свободный газ под диафрагмой выявлен лишь у 40,5% больных. Наиболее информативным методом диагностики в сомнительных случаях считаем лапароскопию. Имея возможность провести это исследование в любое время суток, диагноз перфоративной язвы был подтвержден лапароскопией у 202 (26%) человек, в том числе у большинства пациентов с прикрытой перфорацией — у 49 (6,3%). У 52 (6,7%) больных перфорация сопровождалась кровотечением, которое чаще ей предшествовало.
Из 776 пациентов операция ушивания перфоратив-ной язвы проведена у 165 (21,3%), в том числе у 9 — с
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Таблица 1
Осложнения операций по поводу перфоративных язв
Осложнения Варианты операции Итого
ушивание перфорации резекция желудка СПВ
Гнойные осложнения: 34
прогрессирующий перитонит 6 2 — 8
абсцессы брюшной полости 1 3 4 8
несостоятельность швов 2 4 1 7
нагноение раны 5 2 4 11
Кровотечение в брюшную полость или просвет ЖКТ: 6
повреждение селезенки — 1 — 1
кровотечение из ушитой язвы 2 — — 2
кровотечение из острой язвы культи желудка — 3 — 3
Легочно-сердечные осложнения: 28
пневмония, плеврит 6 8 9 23
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
инфаркт миокарда 3 2 — 5
Моторно-эвакуаторные нарушения 1 12 5 18
Всего операций 165 267 332 776
Всего осложнений,п(%) 26 (15,6) 37 (13,7) 23 (6,9) 86 (11)
язвой желудка. Ушивание перфорации проводим рассасывающимися синтетическими нитями (чаще всего используем полисорб), отдельными швами в один ряд. У 3 больных с каллезными язвами тела желудка и разлитым гнойным перитонитом перфорацию ушили по Оппелю — Поликарпову. Каких-либо серьезных осложнений, связанных с ушиванием, не наблюдали. Лапаростома, сформированная 6 больным с перитонитом в стадии полиорганной дисфункции, привела к выздоровлению у 4 человек.
Резецирующие операции проведены 267 (34,4%) пациентам. Показанием к этим операциям считаем перфоративные язвы желудка, сочетание перфорации с кровотечением, пене-трирующие и стенозирующие язвы пилородуоденальной зоны и, наконец, язвы ДПК, протекающие на фоне хронической дуоденальной непроходимости (ХДН). 216 больным выполнена антрумэктомия с селективной ваготомией и наложением позадиободочного гастроэнтероанастомоза на длинной петле с межкишечным соустьем. При отсутствии у пациента клинических и интраоперационных признаков ХДН резекция желудка заканчивалась наложением гастроеюналь-ного соустья по Гофмейстеру—Финстереру (у 42 человек), у 2 — с перфоративной язвой гастроэнтероанастомоза после резекции желудка проведена ререзекция с анастомозом по Ру, дополненная ваготомией.
Оперированы 7 пациентов с перфоративной язвой ДПК на фоне артериомезентериальной компрессии ДПК в стадии декомпенсации. Выполнена комбинированная операция по разработанной нами методике — антрумэктомия с гастроэнтероанастомозом по Гофмейстеру—Финстереру и наложением дуоденоеюнального анастомоза по Грегори — Смирнову.1
Селективная проксимальная ваготомия в сочетании с ушиванием или иссечением язвы выполнена у 332 (42,8%) больных. Показанием к проведению этой операции считаем
1 Патент № 2176483 РФ. Способ хирургического лечения хронической дуоденальной непроходимости / М.В.Репин, В.Н.Репин. — Заявка № 99107743 12.04.99 г.— Зарегистрирован 10.12.2001 г.
отсутствие у пациентов клинических и интраоперационных признаков ХДН. Однако 12 больным с перфоративной язвой в сочетании с артериомезентериальной компрессией ДПК проведена СПВ, дополненная дуоденоеюнальным анастомозом по Грегори — Смирнову. Всем больным после резецирующих операций и СПВ проводилось энтеральное зондовое питание с первого дня после операции.
Результаты и обсуждение. Осложнения после операции возникли у 86 (11%) больных и представлены в табл. 1. Чаще всего осложнения возникали у больных после ушивания перфорации и преобладали гнойная инфекция — прогрессирующий перитонит, инфекция в лапаротомной ране, легочно-сердечные осложнения. Подобные осложнения наблюдали и после ушивания в сочетании с СПВ, но они заканчивались выздоровлением больных.
Из 776 человек с перфоративными язвами умерли 40, т.е. послеоперационная летальность составила 5,1%. Наиболее высокая летальность зафиксирована после ушивания перфоративной язвы, так как это была самая тяжелая категория больных: из 165 больных, перенесших ушивание, умерли 17 (10,3%). Основной причиной их смерти был запущенный перитонит (у 7), сочетание перфорации с кровотечением (у 5), пожилой и старческий возраст (у 2), декомпенсация сопутствующей патологии (у 3).
Из 267 больных с резецирующими операциями умерли 11 (4,1%). Из-за несостоятельности швов культи желудка (у 2), гастроэнтероанастомоза (у 2) и культи ДПК (у 1) умерли 5 пациентов. Пневмония закончилась летальным исходом у 3
В.Н. Репин и др.
«Вестник хирургии»^2011
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Таблица 2
Отдаленные результаты операций
Варианты операции Результаты Итого
отличные хорошие удовлетворительные неудовлетворительные
Ушивание язвы в сочетании с СПВ 83 28 6 8 125
Резекция желудка 36 19 7 — 62
Всего (%) 119 (63,6) 47 (25,1) 13 (7) 8 (4,3) 187 (100)
человек, инфаркт миокарда — у 2 и кровотечение из подключичной вены — у 1.
Из 332 больных после ушивания перфорации в сочетании с СПВ умер 1 (0,3%) больной. Таким образом, из 776 больных с перфоративными язвами 599 (77,2%) проведены радикальные операции. Умерли 12 человек, послеоперационная летальность составила 2%.
Отдаленные результаты изучены у 187 больных, в том числе у 125 после ушивания в сочетании с СПВ и у 62 — после резецирующих операций. После СПВ 62 больных обследованы в сроки от 2 до 5 лет, 63 — через 5-10 лет. Результаты представлены в табл. 2.
Таким образом, отдаленные результаты проведенных операций, в целом, отличные и хорошие у 88,7% обследованных. Эти больные постоянно трудоспособны, не нуждаются в каком-либо лечении, и качество их жизни приближается к качеству жизни здорового человека. Все это является подтверждением адекватно выбранной операции в условиях неотложной помощи.
Неудовлетворительные результаты после ушивания перфорации в сочетании с СПВ у 6 больных связаны с неадекватной коррекцией секреции желудка и рецидивом язв. Показаний к повторной операции нет. У 2 больных была недиагностированная ХДН, и они оперированы повторно.
Мы считаем, что выбор операции при перфоративных язвах должен быть индивидуально обоснованным с учетом многих факторов и условий, в которых оказывается помощь больному. Первоочередной задачей является спасение жизни больного. Ушивание перфоративного отверстия показано больным с разлитым фибринозно-гнойным перитонитом в стадии токсемии и, тем более, в стадии полиорганной дисфункции. Независимо от сроков с момента перфорации и тяжести перитонита следует ограничиваться ушиванием при тяжелой сопутствующей патологии. Показанием к этой операции являются старческий возраст и перфорация острых язв у этой категории больных. Лечение перитонита и сопутствующей патологии у этих пациентов является основной задачей. Некоторым резервом снижения летальности от
перитонита служит формирование лапаростомы для повторных санаций брюшной полости.
Остальным больным с перфоративными язвами при соответствующих условиях можно выполнить радикальную операцию, направленную на основные патогенетические механизмы заболевания. Резецирующие операции и ваготомия не должны противопоставляться, а применяться по определенным показаниям или в сочетании.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Резекция желудка показана при перфора-тивных язвах желудка любой локализации, включая привратник. Резецирующие операции целесообразнее при перфорации пенетрирую-щих стенозирующих язв ДПК и при язвах ДПК, протекающих на фоне хронических нарушений дуоденальной проходимости. Мы предпочитаем эти операции при сочетании перфорации с кровотечением, хотя не исключаем по ситуации и иссечение язвы со стволовой ваготомией.
Остальным больным с язвой ДПК обоснованной операцией является ушивание перфорации в сочетании с селективной проксимальной вагото-мией. При стенозах, обусловленных обширным воспалительным инфильтратом вокруг язвы, операцию можно дополнить позадиободочным гастроэнтероанастомозом с межкишечным соустьем. Опасность СПВ при перфоративных язвах преувеличена. Но, безусловно, ее должен выполнять высококвалифицированный хирург, хорошо освоивший технику этих операций.
Выводы. 1. Диагностика перфоративной язвы нередко бывает затруднительной в связи с тем, что у 48,4% больных отсутствует язвенный анамнез, свободный газ под диафрагмой выявляется лишь у 40,5% пациентов. Наиболее информативным методом диагностики, особенно прикрытой перфорации, является лапароскопия.
2. Выбор операции при перфоративных язвах должен быть индивидуально обоснованным с учетом общего состояния больного, локализации язвы и особенностей морфологических изменений окружающих ее тканей.
3. Ушивание перфорации является вынужденной операцией, обусловленной тяжестью состояния больного и неадекватными условиями для проведения более радикальной операции.
В реактивную стадию перитонита большинству больных удается выполнить радикальную операцию — экономную резекцию желудка в сочетании с селективной ваготомией или СПВ с ушиванием перфорации язвы двенадцатиперстной кишки. Послеоперационная летальность при этих операциях не превышает исхода подобных вмешательств, проводимых в плановом порядке.
БИБЛИОГРАФИЧЕСКИЙ СПИСОК
1. Багненко С.Ф., Курыгин А. А., Синенченко Г.И. и др. Сочетанные осложнения язвы двенадцатиперстной кишки и их хирургическое лечение // Вестн. хир.-2009.-№ 6.-С. 12-15.
2. Борисов А.Е., Земляной В.П., Акимов В.П., Рыбкин А.К. Результаты хирургического лечения перфоративных и кровоточащих язв // Современные проблемы экстренного и планового хирургического лечения больных язвенной болезнью желудка и двенадцатиперстной кишки: Материалы Всерос. конф. хирургов.-Саратов, 2003.-С. 37.
3. Ермолов А.С., Карасев Н.А., Турко А.П. Экстренная хирургическая помощь в Москве при острых заболеваниях органов брюшной полости // Хирургия.-2009.-№ 8.-С. 4-10.
4. Курыгин А.А., Перегудов С.И., Шафалинов В.А., Песикин И.Н. Отдаленные результаты хирургического лечения больных с перфоративными язвами // Вестн. хир.-1999.-№ 1.-С. 22-24.
5. Панцырев Ю.М., Михалев А.И., Федоров Е.Д. Хирургическое лечение прободных и кровоточащих гастродуоденальных язв // Хирургия.-2003.-№ 3.-С. 43-48.
6. Перегудов С.И. Хирургическое лечение перфоративных гастродуоденальных язв: Автореф. дис. … д-ра мед. наук.-СПб., 1998.-38 с.
7. Репин В.Н., Возгомент А.О., Поляков С.Н., Артмеладзе М.С. Хирургическая тактика при перфоративных гастродуоденальных язвах // Современные проблемы экстренного и планового хирургического лечения больных язвенной болезнью желудка и двенадцатиперстной кишки: Материалы Всерос. конф. хирургов.-Саратов, 2003.—С. 72.
8. Черноусов А.Ф., Шестаков А.Л. Селективная проксимальная ваготомия.—М.: ИздАТ, 2001.—340 с.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
9. Boej J., Branicki F., Alfgoratnan T. Proximal gastric vagotomy: The preferred operation in acute duodenal ulcer // Ann. Surg.—1988.— Vol. 208. — P. 169-174.
10. Ceneviva R., Castro E., Silvia J. Simple suture with or without proximal gastric vagotomy for perforated duodenal ulcer // Brit. J. Surg. — 1986.—Vol. 73. — P. 427-430.
11. Jordan P.H., Thornby L. Perforated pyloroduodenal ulcer. Longterm results with omental potch closure and parietal cell vagotomy // Ann. Surg. — 1995.—Vol. 221, № 5. — P. 479-486.
Поступила в редакцию 12.07.2010 г.
V.N.Repin, L.M.Kostylev, S.N.Polyakov, N.A.Matveeva
CHOICE OF THE OPERATION
FOR PERFORATED ULCERS OF THE STOMACH
AND DUODENUM
Actual questions of diagnostics and treatment of 776 patients with perforated gastroduodenal ulcers are discussed. The most informative method of the diagnosis, particularly covered perforation, is laparoscopy. Decision on the operation must be individually grounded. Radical operations were performed in 599 patients with 2% postoperative lethality. Lethality after suturing of the perforation was 10.3%, after resection operations — 4.1%, after suturing the perforation in combination with selective proximal vagotomy — 0.3%.
Комментарий редколлегии. В статье анализируются 3 вида оперативных вмешательств при перфоративных язвах: ушивание перфоративной язвы, резецирующие операции на желудке и двенадцатиперстной кишке, ушивание перфоративной язвы в сочетании с селективной проксимальной ваготомией. Авторы отдают предпочтение радикальной операции — экономной резекции желудка в сочетании с селективной ваготомией или СПВ с ушиванием перфоративной язвы двенадцатиперстной кишки. Летальность составила 5,1%. Отдаленные хорошие и отличные результаты получены у 88,7% пациентов. Авторы утверждают, что ушивание перфорации является вынужденной операцией, обусловленной тяжестью состояния больного и неадекватными условиями для проведения более радикальной операции.
За последнее десятилетие отношение к лечению дуоденальных язв изменилось. Это связано, прежде всего, с открытием хеликобактерной инфекции, которая является патогенной при хронической язве двенадцатиперстной кишки. С другой стороны — в настоящее время появились препараты, позволяющие практически полностью подавлять желудочную секрецию и, прежде всего, ИПП — ингибиторы протонной помпы (париет, нексиум). Применение ИПП привело, практически, к полному отказу от оперативного лечения хронической язвы двенадцатиперстной кишки в плановом порядке. Стволовая и селективная ваготомия практически не применяются в ведущих клиниках как за рубежом, так и в нашей стране. Данные операции не являются патогенетическими, так как не влияют на хеликобактерную инфекцию. Количество резекционных способов оперативного лечения значительно уменьшилось и применяется только при осложненных язвах с выраженными морфологическими изменениями. Развитие эндовидеохирургии позволяет в большинстве случаев выполнить ушивание перфоративной язвы лапароскопически, а в сочетании с современной противоязвенной терапией ИПП и эрадикацией хеликобактерной инфекции ушивание перфоративной язвы является операцией выбора. Данный подход к лечению хронических язв двенадцатиперстной кишки позволяет сохранить желудок, значительно уменьшить число рецидивов и осложнений, получить хороший функциональный результат лечения и значительно повышает качество жизни пациентов.
Источник


