Таблетки при гастрите и панкреатите
Пищеварительная система – это основная «артерия», через которую каждый человек естественным путём получает все необходимые средства для дееспособности и жизнедеятельности организма в целом. Осложнения с пищеварительным трактом являются самыми серьёзными для человеческого организма, так как при сбоях в его работе происходят нарушения подачи важных для жизни витаминов и микроэлементов, что значительным образом отражается на самочувствии человека и даже несёт прямую угрозу его жизни.
 Что делать, если одновременно развился и гастрит, и панкреатит?
Что делать, если одновременно развился и гастрит, и панкреатит?
Наиболее распространёнными проблемами пищеварительной системы на сегодня являются гастрит и панкреатит, которые возникают чаще всего вследствие нерационального питания, стрессовых ситуаций, употребления алкогольных напитков и курения. Этими хворобами страдает больше половины жителей страны. Раньше эти болезни чаще всего проявлялись порознь, однако, в последнее время врачи в большей мере диагностируют их одновременно. Рассмотрим, как лечить заболевания, при их синхронном изъявлении у пациента.
Этиология одновременного проявления гастрита и панкреатита
Гастрит и панкреатит – это патологии желудочно-кишечного тракта, симбиоз которых встречается очень часто в жизни современного человека. Развитию хвороб сопутствует много факторов, таких как иррациональное питание, переедание или недоедание, перехваты на лету, сухомятка, стрессы и переживания, а также заражение грибковыми бактериями вследствие несоблюдения правил гигиены.
Медики доказали, что одновременно оба эти заболевания не развиваются, однако, могут проявляться совместно в результате нескольких причин.
Первым делом, если присутствуют сопутствующие показатели, развивается гастрит, который при неправильном лечении или полном его отсутствии перерождается в хроническую форму. Иногда человек, который болеет гастритом, даже не знает о его наличии у себя. Имеется так званый хронический антральный гастрит, который опасен тем, что его протекание может изначально не доставлять человеку серьёзного дискомфорта. Он возникает на основании инфицирования желудка вредоносными возбудителями и эволюционирует в антральном отделе желудка, находящегося между ним и двенадцатипёрстной кишкой.
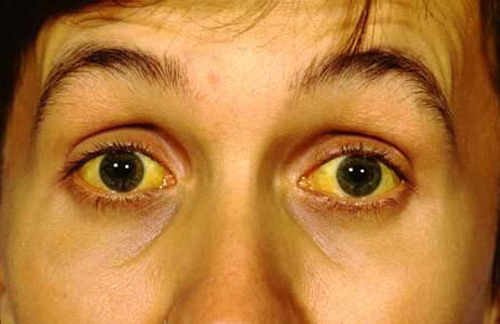
На протяжении некоторого периода в секции желудка, заражённого палочкой, нарушается кислотность, вследствие чего еда не переваривается в полном объёме. Дальше начинается её гниение в двенадцатипёрстной кишке, с которой содержимое, вследствие неправильного процесса пищеварения, выбрасывается в поджелудочную железу и развивается панкреатит. Опасность кроется в том, что протекание антрального гастрита иногда не сопровождается сильными болями или серьёзным дискомфортом, а на незначительные проявления болезни в виде плохого самочувствия после приёма еды не каждый человек обращает внимание. На фоне этих событий, больной узнаёт о заболеваниях уже тогда, когда у него полностью сформированы хронический гастрит, хронический панкреатит, а их проявления несут острый характер.
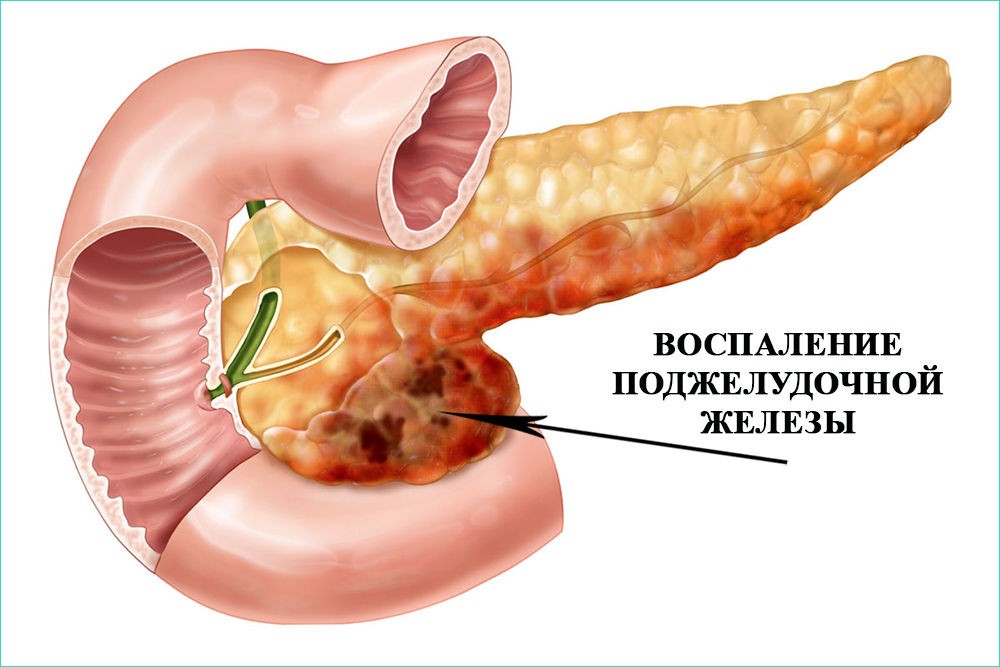
А также источником генезиса двух болезней единовременно может быть несоответствующее отношение больного к своему здоровью, игнорирование гастрита в его проявлениях, вследствие чего также прогрессирует панкреатит, который характеризуется воспалением поджелудочной железы.
Как результат – панкреатит чаще всего проявляется на фоне запущенного хронического гастрита разного происхождения.
Признаки параллельного проявления панкреатита и гастрита
Синхронное воспаление желудка и поджелудочной железы очень опасно для здоровья человека. Определить заболевания можно по некоторым распространённым симптомам, однако, целесообразно будет обратиться к доктору для постановки диагноза и назначения правильного лечения. Лечащему врачу надо рассказать обо всех признаках и проявлениях болезни, а также пройти специальное обследование, чтобы он мог поставить безошибочный диагноз.
Признаками воспаления желудка и поджелудочной железы являются:
- Разительные боли в районе желудка, которые могут чередоваться с резкой болью, отдающей в поясничную область.
- Чередование сухости во рту с сильным слюноотделением.
- Продолжительная апатия, на фоне которой проявляется нервозность и беспричинная тревога.
- Упадок сил и слабость с частыми проявлениями сонливости и головокружения.
- Запоры, чередующиеся с жидким стулом с неприятным запахом.
- Тошнота, которая часто переходит в рвоту.

При игнорировании этих заболеваний может произойти саморазрушение органов, что повлечёт за собой смерть человека, потому важно диагностировать вовремя болезни и сразу приступить к рациональному лечению.
Методы борьбы с заболеваниями
Технология лечения гастрита и панкреатита при параллельном их обострении зависит от некоторых факторов, которые базируются на этиологии и развитии заболеваний. Тактика лечения варьируется в зависимости от того, повышена или понижена кислотность в желудке, а также с учётом стадии повреждения поджелудочной железы. Панкреатит может быть на начальной стадии, когда железа воспалена, однако, отсутствуют безвозвратные процессы. Более серьёзной считается стадия заболевания, когда поджелудочная, вследствие аномального функционирования, принимается переваривать саму себя.
Чаще всего при диагностировании этих заболеваний назначается лечение, которые имеет два ключевых направления: медикаментозные препараты и соблюдение правильного режима питания.
Кроме официальных методик лечения пищеварительного тракта, используются и народные средства, которые нередко прописываются или рекомендуются докторами. Народное лечение панкреатита пользуется огромной популярностью и часто даёт положительную динамику к выздоровлению при его совмещении с официальными методами. Даже в аптеках сегодня продаются специальные настойки на травах, а также сборы трав, рекомендуемые при лечении органов пищеварительного тракта. Среди популярных компонентов лечения можно выделить прополис, шиповник, полынь, отвары зверобоя, ромашки, календулы и золотого уса, которые встречаются в разнообразных рецептах народной медицины.

Врачи нередко назначают к приёму «Монастырский чай», который обладает противовоспалительным, успокаивающим и спазмолитическим действием, показан при панкреатите и гастрите разной этиологии. Однако злоупотреблять «бабушкиными» рецептами врачи не рекомендуют, так как не все рецепты народной медицины являются безопасными, их приём и передозировка могут стать причиной не только рецидива болезни, но и летального исхода.
Общие правила для больных гастритом и панкреатитом
Независимо от стадии заболеваний, а также их протекания, существуют общераспространённые требования к больным, выполнение которых сопутствует выздоровлению:
- Отказ от вредных привычек, таких как алкоголь и курение, которые пагубно отображаются на состоянии человеческого организма, в том числе и на органах пищеварительной системы.
- Исключение из рациона острых, кислых и жирных продуктов, в период обострения соблюдение специфической строгой диеты, назначенной медицинскими работниками.
- Питание небольшими порциями, с увеличением количества приёмов пищи от пяти до восьми раз в сутки.
- Увеличение приёма жидкости в виде воды или чая до полутора литров в сутки, которые необходимо потреблять в течение дня небольшими порциями.
- В первый день обострения заболеваний отказаться полностью от приёма еды, оставив в рационе только тёплый чай и воду, которые надо пить малыми дозами не спеша. Таким образом, снимается нагрузка на желудок и поджелудочную железу, что сопутствует снижению болевых симптомов.

Правильный режим питания при воспалениях органов пищеварительной системы – это один из главных аспектов в лечении заболеваний. Стоит отметить, что придерживаться диеты при хронических проявлениях заболеваний больным придётся на протяжении всей жизни во избежание рецидивов. Первую неделю соблюдается строгая специальная диета, которая называется «Лечебный стол № 1». Дальше больному можно перейти на расширенное меню, в котором присутствуют блюда из разрешённых продуктов при заболеваниях. Кроме лечебной диеты, больному назначаются медицинские препараты.
Медикаментозное лечение панкреатита и гастрита
Категорически запрещено самостоятельно назначать себе медикаментозные препараты при лечении таких заболеваний, как гастрит и панкреатит, так как их назначение варьируется в зависимости от развития патологии. Неправильное применение лекарств может не только не облегчить состояние больного, но и сопутствовать ещё большему раздражению слизистых покровов стенок органов пищеварения, чем повысит воспаление. Нерациональное лечение может стать причиной развития язвы, а также рака желудка или поджелудочной железы, что чревато летальным исходом.
Запомните, нет универсальных лекарств для лечения гастрита и панкреатита, каждый больной нуждается в индивидуальном подходе и назначении терапии согласно установленному диагнозу на основании медицинских исследований.

Для лечения гастрита и панкреатита в острых формах нередко докторами назначается антибиотикотерапия, которая сопутствует снижению интоксикации в желудочно-кишечном тракте. Параллельно назначаются спазмолитики или анальгетики, предназначенные для снижения болевых синдромов.
При гастрите с повышенной кислотностью в комплексное лечение входят препараты, которые блокируют или уменьшают выделение соляной кислоты, что сопутствует восстановлению микрофлоры, а также антацидная группа, нейтрализующая её действие. Ранитидин – часто назначаемый препарат для больных гастритом с повышенной кислотностью, который способствует снижению соляной кислоты и уровня воспалительных процессов в органах пищеварения.
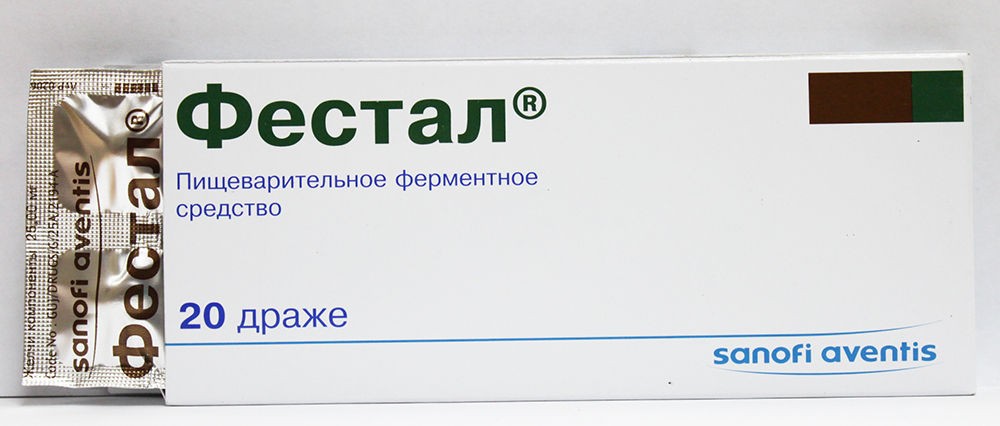
При пониженной секреции желудка рекомендуется приём усиливающих выработку соляной кислоты препаратов, которые стабилизируют кислотность и сопутствуют улучшению процесса пищеварения. Часто назначаемыми препаратами являются Панкреатин или Фестал.
Для сокращения болевых синдромов в периодических проявлениях можно принимать препарат Но-шпа, который в кратчайшие сроки снимает спазмы, а также способствует снижению воспалительных процессов. Препарат имеется в свободной продаже, характеризуется малым количеством противопоказаний и считается самым безопасным среди спазмолитиков. Однако врачи рекомендуют принимать его в редких случаях, в ситуации с систематическим повторением обострений обращаться в медицинские учреждения, где лечащий врач сможет назначить рациональное лечение.
Панкреатин в комплексной терапии гастрита и панкреатита
Панкреатин – сравнительно безопасный медицинский препарат, в рецептуру которого входят вытяжки из поджелудочной железы животных. Приём препарата «Панкреатин» позволяет облегчить работу желудку и поджелудочной железе со сложной для переваривания и усвоения пищей.
Назначается панкреатин в таких случаях:
- при хроническом панкреатите;
- в комплексной терапии хронического гастрита;
- перед приёмом вредной еды;
- при запорах, расстройствах желудка, частых отрыжках и дискомфорте в животе;
- для улучшения функции пищеварения в профилактических целях.
Средство показано для применения как при хроническом гастрите с пониженной кислотностью, так и с повышенной. Его свойства способствуют улучшению пищеварения, что позволяет его употребление даже в целях профилактики перед грандиозными застольями.

Подведём итоги
Синхронное проявление таких болезней, как панкреатит и хронический гастрит – сегодня не редкость. Однако определить заболевания и поставить диагноз только по симптомам в домашних условиях практически невозможно, так как болезни имеют сходные проявления и аналогичную локализацию боли.
Для рационального лечения болезней лучше сразу же обратиться к специалистам, которые смогут поставить правильный диагноз и назначить эффективное лечение. Гастрит и панкреатит – это заболевания, которые опасны даже в отдельном их проявлении. В симбиозе при отсутствии лечения могут стать даже причиной летального исхода. Не откладывайте поход к врачу на завтра.
Источник
Лечение гастрита и панкреатита заключается в комплексном подходе, включающем применение медикаментов, народных средств, физиопроцедур и диеты. Терапия заболеваний направлена на регуляцию работы ЖКТ, устранение воспалительного процесса, нормализацию кислотности желудочного сока.

Лечение гастрита и панкреатита заключается в комплексном подходе, включающем применение народных средств.
Прием медикаментов
При одновременном течении гастрита и панкреатита врач назначает комплекс препаратов, которые способствуют улучшению пищеварения, избавляют от нарушений стула и воспаления слизистой оболочки желудка. Группы медикаментов, которые применяют для лечения:
- Ферменты. Помогают при воспалении поджелудочной железы. Применяют такие препараты при хроническом течении панкреатита, когда альфа-амилаза и липаза вырабатываются в недостаточном количестве. Чаще всего назначают Креон, Мезим и др.
- Блокаторы протонной помпы. Применяют при обострении гастрита. Такие препараты назначают при повышенной секреторной функции желудочного сока. Чаще всего это Эманера, Омез, Нольпаза и др.
- Висмутсодержащие препараты. Применяют для устранения бактерии Хеликобактер Пилори, которая размножается в желудке при благоприятных условиях и приводит к эрозиям и язвам. Чаще всего для лечения назначают Де-Нол. Он образует на поверхности слизистой оболочки защитную пленку.
- Антациды. Применяют Алмагель, Гастал и др. Такие препараты предохраняют желудок от агрессивного воздействия соляной кислоты, нейтрализуя ее действие. Назначают такие медикаменты при обострении хронического гастрита.
- Регуляторы моторной функции: Тримедат, Мотониум и др. Улучшают функционирование ЖКТ, препятствуют застою пищевого комка в желудке.
Витаминотерапия
Для восстановления работы ЖКТ при гастрите и панкреатите важно осуществлять прием витаминов В и А, а также необходимо, чтобы поступало достаточное количество калия, кальция, магния и цинка. Такие полезные элементы можно принимать в таблетированной форме или обогатить рацион продуктами, их содержащими.
Антибиотики
Антибактериальные препараты назначают только в том случае, если в желудке присутствует микроб Хеликобактер Пилори или при наличии гнойного панкреатита.Чаще всего применяют противомикробные медикаменты тетрациклинового ряда, которые признаны самыми эффективными для лечения инфекций ЖКТ.
панкреатит хронический: лечение панкреатита народными средствами в домашних условиях
В большинстве случаев показано сочетание 2-3 антибиотиков, например, Амоксициллина и Тетрациклина, а также висмутсодержащего препарата, усиливающего эффективность терапии.
Физиопроцедуры
При гастрите и панкреатите физиопроцедуры улучшают общее состояние. Применяют синусоидальные модулированные токи, оказывающие противовоспалительное действие на ЖКТ. Хороший результат дает терапия УВЧ, основанная на электромагнитном поле, снижающем повышенную секреторную функцию. Ультрафонофорез позволяет избавиться от болевой симптоматики, благодаря воздействию лекарства и ультразвуковых колебаний.

Хороший результат дает терапия УВЧ.
Диета
При гастрите и панкреатите важно нормализовать питание и исключить продукты, нарушающие процесс пищеварения и приводящие к брожению и повышению секреции соляной кислоты. Необходимо отказаться от острых и кислых блюд, газировки, свежих овощей и фруктов, полуфабрикатов и концентрированных бульонов. В меню нужно включить протертые супы, рагу, каши, подсушенный хлеб, макароны, картофельное пюре и т. д.
Народные средства
Лечение панкреатита и гастрита народными средствами является вспомогательным. Для устранения воспаления, нарушений стула и болей в животе применяют различные травы: зверобой, календулу, ромашку, тысячелистник и др.
Применение трав
Лекарственные травы при гастрите и панкреатите помогают при воспалительных процессах в желудке и двенадцатиперстной кишке, а также эффективны при ферментной недостаточности. Потребуются в равных количествах тысячелистник и зверобой. 2 ч. л. смеси трав необходимо залить 300 мл кипятка и дать настояться в течение 30 минут. Затем профильтровать и принимать по 100 мл 3 раза в день за 20 минут до еды. Курс лечения — 1 неделя.

Для приготовления отвара потребуе тысячелистник.
Для избавления от воспаления при гастрите и панкреатите поможет смесь из ромашки, липы и календулы. 1 ст. л. трав залить 400 мл кипятка и настаивать 20-30 минут. Затем процедить, принимать 2 раза в день за 15 минут до завтрака и ужина. Курс лечения должен быть не менее двух недель.
Настойки на вишне
Потребуется 1 кг вяленых ягод вишни без косточек.
Сырье для приготовления настойки для лечения гастрита и панкреатита необходимо тщательно промыть и высушить.
Дополнительно потребуется 1 л водки, которой нужно залить ягоды. Затем добавить 200 г меда. Настаивать в темном месте и обязательно в стеклянной таре в течение месяца, периодически встряхивая. Полученное лекарство нужно принимать по 30 мл во время еды 3 раза в день в течение двух недель. Такое средство улучшает аппетит и ускоряет выздоровление при гастрите и панкреатите.
Источник
Панкреатит — это воспаление поджелудочной железы. Он может быть острым или хроническим. Это зависит от того, насколько активно воспаление и как долго оно длится. Воспаленные участки со временем перерождаются в рубцовую ткань — фиброзируются, поэтому рано или поздно панкреатит нарушает нормальную работу поджелудочной железы, снижая выработку пищеварительных ферментов.
Средства для лечения панкреатита в зависимости от формы заболевания
Острый панкреатит чаще всего возникает из-за алкогольно-пищевых злоупотреблений[1], когда излишек алкоголя и тяжелой жирной пищи заставляет поджелудочную железу работать в усиленном режиме — да так, что она начинает переваривать собственные ткани. На долю таких случаев, на языке статистики именуемых алкогольно-алиментарным панкреатитом, приходится 55% всех пациентов. Вторым по частоте становится острый билиарный панкреатит, спровоцированный проблемами в желчевыводящих путях и желчном пузыре, что связано с анатомической связью между желчным и панкреатическим протоками. Дело в том, что желчевыводящий проток перед открытием в двенадцатиперстную кишку сливается с протоком из поджелудочной железы. Распространенность острого билиарного панкреатита составляет от 26% до 60% от всех случаев острого панкреатита, частота хронизации — до 43% случаев. Ведущей причиной билиарного панкреатита служит возникновение заброса содержимого желчевыводящих путей в панкреатический проток с нарастанием внутрипротокового давления и нарушением оттока ферментов из поджелудочной железы, что приводит к ее самоперевариванию. Либо, если камень закупоривает желчные протоки, желчь под давлением начинает проникать в поджелудочную. Такое встречается в 35% случаев острого панкреатита. Остальные случаи — это травмы, инфекции, аутоиммунные процессы и подобные редкие ситуации.
Но какова бы ни была причина острого панкреатита, это состояние смертельно опасно. Поэтому чаще всего больных с жалобами на очень сильную, ничем не снимающуюся, опоясывающую боль в верхней половине живота, сопровождающуюся рвотой, не приносящей облегчения, госпитализируют в хирургический стационар, где и занимаются лечением. Проблема в том, что примерно в пятой части случаев острый панкреатит переходит в панкреонекроз. Из-за воспаления нарушается нормальный отток пищеварительных ферментов, и вместо просвета кишечника, где они и должны быть, ферменты попадают в ткани самой железы и в прямом смысле переваривают ее. Возникают участки омертвения — некроза, которые нужно как можно быстрее удалить. Кроме того, продукты распада тканей попадают в кровь и отравляют организм.
Легкую же степень панкреатита традиционно лечат по классической формуле «холод, голод и покой»:
- к животу прикладывают пузырь со льдом;
- из желудка зондом удаляют содержимое и далее запрещают есть до стихания острого воспаления (пить можно);
- назначают постельный режим.
Кроме того, в стационаре при остром панкреатите легкой степени назначают анальгетики, спазмолитики и инфузионную терапию, в просторечии капельницу, чтобы вывести из организма продукты распада тканей, попавшие в кровь.
Важно!
Если после затянувшихся праздничных застолий появилась острая, невыносимая опоясывающая боль, рвота, а живот в верхней половине становится твердым и крайне болезненным — не пытайтесь лечиться сами, срочно обращайтесь к врачу!
Боль характерна и для обострения хронического панкреатита, но интенсивность ее не настолько высока, как при остром. На ранних этапах развития болезни эпизоды боли появляются раз в полгода–год или даже реже и длятся до десяти дней. При запущенном процессе боль возникает каждые один–два месяца.
Хронический панкреатит может появиться не только на фоне постоянной алкогольной интоксикации, несмотря на то, что это одна из основных причин. Его могут вызвать аутоиммунные процессы, хронические патологии желчевыводящих путей, приводящие к сужению панкреатического протока и нарушению нормального оттока ферментов, хроническая почечная недостаточность и другие хронические интоксикации, наследственные факторы.
При обострении хронического панкреатита холод, голод и покой тоже могут рекомендовать, но буквально на день–два. Чтобы снять умеренную боль, используют обезболивающие препараты, которые выбирает врач. При сильных приступах могут назначить опиоидные наркотические анальгетики.
Чтобы, с одной стороны, обеспечить покой поджелудочной железе, а с другой — компенсировать нарушения ее функции, назначают препараты ферментов поджелудочной железы, но предпочтительно в форме микроформ. Такие препараты способствуют облегчению болей[2].
Питание должно быть частым и дробным, с большим количеством белка. Резко ограничивать жиры разумно, только если у больного появляется частый жидкий стул из-за нарушения их переваривания даже при назначенной ферментной терапии. Категорически запрещается алкоголь в любом виде. Рекомендуется прекратить курение.
Медикаментозное лечение панкреатита: группы препаратов
Как уже упоминалось выше, острый панкреатит должен лечить врач в хирургическом стационаре. Он может назначить такие группы препаратов[3]:
- Анальгетики (обезболивающие): в зависимости от интенсивности боли это могут быть и наркотические анальгетики, и мощные синтетические ненаркотические обезболивающие, которые есть в стационарах.
- Спазмолитики: расширяют протоки и улучшают отток секрета поджелудочной железы. Кроме того, обладают обезболивающим действием, поскольку снимают спазм гладких мышц внутренних органов.
- Препараты, тормозящие секрецию поджелудочной железы, чтобы ее ферменты перестали разрушать собственные ткани. Для этого используют несколько групп препаратов:
- синтетические аналоги соматостатина — гормона, который, помимо основных функций (регуляции синтеза гормона роста), тормозит работу всего желудочно-кишечного тракта, в том числе и выработку ферментов;
- цитостатики — также тормозят работу ЖКТ и опухолевые процессы;
- препараты для подавления желудочной секреции: Н2-блокаторы и ингибиторы протонной помпы.
- Обильное введение жидкости внутривенно для уменьшения интоксикации и восстановления микроциркуляции.
- Препараты для парентерального питания: поскольку есть нельзя, а энергозатраты организма при панкреатите требуют не менее 3500 ккал в сутки[4], приходится «кормить» пациента внутривенно — аминокислотами с минералами и витаминами в виде инфузий (капельниц).
- В зависимости от общего состояния пациента врач может назначить средства, снижающие свертываемость крови, препараты для поддержания нормальной работы сердечно-сосудистой системы, легких, других органов; антибиотики при появлении гнойных осложнений и так далее.
При лечении хронического панкреатита препараты назначают длительными курсами, как в фазу обострения, так и вне ее. Прежде всего назначают препараты, устраняющие причины, спровоцировавшие процесс: регуляторы оттока желчи, если болезнь спровоцирована хронической патологией желчевыводящих путей; гормоны, уменьшающие активность иммунных процессов при аутоиммунном панкреатите, и так далее. Рекомендуется полный отказ от алкоголя и курения.
Помимо этого, врач может назначить такие группы лекарственных средств, как:
- Обезболивающие препараты (анальгетики). Это могут быть как средства, для покупки которых необходим рецепт, так и безрецептурные анальгетики. Курс их применения может продолжаться до трех месяцев.
- Антидепрессанты и легкие транквилизаторы. При панкреатите их назначают не для коррекции эмоционального состояния, а для усиления действия обезболивающих средств. Они снижают повышенную чувствительность к боли, которая появляется, когда что-то болит сильно и долго (говоря медицинским языком, антидепрессанты восстанавливают функции антиноцицептивной системы организма), что позволяет уменьшить и дозировку анальгетиков.
- Спазмолитические препараты. Нормализуют отток секрета поджелудочной железы, уменьшают давление внутри протоков и таким образом способствуют уменьшению болевых ощущений.
- Ферменты поджелудочной железы в микрогранулах — они нужны не столько для того, чтобы корректировать нарушенную функцию органа (недостаток ферментов проявляется, лишь когда разрушается более 90% поджелудочной железы[5]), сколько для того, чтобы дать ей отдохнуть. Так как по механизму обратной связи введенные извне ферменты тормозят выработку собственных ферментов, отчего снижается давление в протоках железы, а значит, и боль.
- Препараты, снижающие кислотность желудочного сока, преимущественно ингибиторы протонной помпы. Нейтрализуют относительный излишек кислоты в желудочном соке. В щелочной среде создаются оптимальные условия для действия панкреатических и кишечных ферментов. Однако при хроническом панкреатите в поджелудочной железе вырабатывается меньше щелочного секрета. И поступающее желудочное содержимое сдвигает pH среды в кишечнике от щелочной (выше 7 pH) в кислую сторону (ниже 7 pH), что может стать причиной серьезных нарушений полостного пищеварения. При этом желчь не может эмульгировать (превратить в мельчайшие частицы) жир, что нарушает его переваривание. Снижается и активность самих пищеварительных ферментов. Подавляя выработку кислоты желудочного сока, препараты восстанавливают щелочную среду в кишечнике.
Ферменты поджелудочной железы назначают на постоянной основе, если функция органа нарушена настолько, что прекращается нормальное усвоение пищи. Человек начинает худеть, после еды у него появляются позывы на дефекацию, так как непереваренный жир раздражает стенки кишечника, стул становится обильным, зловонным, приобретает жирный блеск.
К сведению
Выбирая ферментный препарат, следует обращать внимание на лекарственные средства, в которых ферменты находятся в гранулах размером до 2 мм — только тогда препарат способен покидать желудок одновременно с пищей[6].
При постоянном вздутии живота и метеоризме назначают препараты, уменьшающие газообразование: сорбенты, диметикон.
Если из-за хронического воспаления и гибели клеток железы нарушается выработка инсулина, необходимы инъекции этого гормона.
Итак, как острый, так и хронический панкреатит — это тяжелое заболевание, которое чревато серьезными осложнениями и требует долгого и кропотливого лечения. Поэтому не надо искать схемы терапии в интернете, это может быть просто опасно. Необходимо вовремя обратиться к врачу и строго следовать его рекомендациям.
Источник