Таблетки глюкоза при панкреатите
Диета при заболеваниях поджелудочной железы обычно предполагает серьезные ограничения в питании. Поэтому многим гурманам приходится отказываться от любимых блюд и продуктов.
Под запретом находится и сахар при панкреатите, поэтому кондитерские изделия также есть не рекомендуется. Но можно ли снять данное ограничение и какие сладости разрешены при лечебной диете?

Сахар при остром панкреатите
Панкреатит представляет собой воспаление поджелудочной железы. Это заболевание серьезно замедляет выработку инсулина, заставляя орган работать практически на износ, из-за чего переработка глюкозы становится практически невозможной. В связи с этим сахар в крови повышается, что вызывает опасность возникновения и развития сахарного диабета.
При возникновении острого панкреатита употребление сахара в чистом виде, как и сахаросодержащих продуктов, строго запрещено, поскольку они могут усугубить ситуацию и способствовать переходу острой формы болезни в хроническую. Введение большого количества сахара при панкреатите в ежедневное меню может быть и вовсе смертельно опасно.

Панкреатит и сахар несовместимы
Первые несколько дней после начала воспаления пациенты должны пройти краткий курс голодания и постной строгой диеты. Но даже после прохождения этого периода и прекращения болевых ощущений глюкоза потенциально опасна для больного.

Если же не следовать рекомендациям врача и продолжать принимать в пищу сладкое, может возникнуть серьезное осложнение в виде гипергликемической комы.
При хроническом панкреатите
Можно ли сахар при панкреатите хронической формы? Хроническое воспаление отличается наличием чередования стадий обострения и ремиссии. Причем первая обычно приходит в том случае, когда пациент серьезно нарушает лечебный режим и диету.
Так же как и при острой форме воспаления, при обострении прием сахара в пищу запрещен. Однако в период ремиссии небольшое количество продукта можно ввести в рацион – суточная доза сахара не должна превышать пятидесяти граммов.
Он может находиться в составе следующих десертов и напитков:
- компотов;
- киселей;
- зефира, пастилы;
- морсов;
- суфле;
- мармелада;
- изделий из ягод и фруктов;
- фруктовых и ягодных пюре;
- джемов;
- конфитюров.

Нежелательно употреблять слишком сладкие кондитерские изделия и конфеты. Однако можно готовить домашние торты и пирожные с добавлением сахарозаменителей.
Чем заменить сахар?
В настоящее время на рынке присутствует множество разнообразных сахарозаменителей природного и химического происхождения, от которых уровень глюкозы не может повышаться. Подойдут любые из тех, что предназначены для диабетиков. Наиболее популярные из них:
- фруктоза;
- сорбит;
- ксилит;
- цикламат натрия;
- сукралоза;
- сахарин;
- эритрит;
- сироп, таблетки и порошок стевиозида.
Природные подсластители считаются наиболее безопасными для организма при диабете и соблюдении низкокалорийных диет. Заменители химического происхождения (цикламат натрия, аспартам и другие) имеют ограниченную дозировку из-за потенциальной возможности нанесения вреда здоровью.
Также есть специальная диетическая кондитерская продукция, однако, перед ее покупкой следует удостовериться в том, что чистого сахара в составе нет.
Перед тем, как приобретать тот или иной подсластитель, необходимо удостовериться в отсутствии индивидуальной непереносимости, а также соблюдать все необходимые правила использования. Важно также, чтобы препарат не вызывал повышение уровня глюкозы в крови.
Мед при панкреатите
Мед также относится к числу природных заменителей сахара. Он содержит не только глюкозу, но и большое количество фруктозы. Благодаря тому, что поджелудочная железа перерабатывает ее намного легче, чем сахар, продукт разрешен даже на второй стадии диабета.
Кроме того, в меде содержится огромное количество витаминов и минералов, а также компонентов, способствующих уменьшению воспалительных процессов.

Злоупотреблять медом также не следует. Его большое количество может вызвать изменение стула, метеоризм, аллергические реакции. Особенно осторожно продукт важно вводить в рацион детского питания.
Заключение
Все пациенты, страдающие воспалениями поджелудочной железы хронической и острой формы должны помнить, что сахар и панкреатит несовместимы.
Но его можно заменять более безопасными и полезными продуктами, которые не способны вызвать обострения или осложнений. В них нет глюкозы и их можно добавлять в напитки и готовить с ними разнообразные диетические десерты.
Источник
Заболевания поджелудочной железы имеют большую распространенность среди жителей нашей страны. Выявляют их примерно у 9% больных, причем в большинстве случаев диагностируется панкреатит, сопровождающийся воспалением паренхимы поджелудочной, который провоцирует ряд других заболеваний (некроз, желчнокаменную болезнь и т.д.). И чтобы предотвратить развитие серьезных осложнений и наступление полной дисфункции органа, врачи назначают своим пациентам специальные таблетки для поджелудочной железы, способствующие снятию воспалительных процессов и улучшению пищеварения.
Поджелудочная железа представляет собой непарный орган, который располагается за задней стенкой желудка и прилегает к 12-перстной кишке и селезенке. Она выполняет две функции – экзокринную и эндокринную. Экзокринная функция предполагает под собой синтез пищеварительных ферментов (амилазу, липазу и протеазу), которые требуются для переваривания и усвоения белков, жиров и углеводов. Эндокринная функция является ответственной за выработку гормонов, которые регулируют уровень сахара в крови и обеспечивают нормальное протекание обменных процессов в организме.
При нарушении экзокринной и/или эндокринной функции наблюдается сбой в работе поджелудочной, что, естественно, сказывается на общем самочувствии человека. У него периодически возникают боли в правом или левом подреберье, снижается аппетит, наблюдается тошнота, рвота, диарея, запор и т.д. Все это является следствием нарушения пищеварительных или обменных процессов в организме, восстановить которые, к сожалению, удается не всегда.
Заболевания поджелудочной железы, которые подлежат лечению
Для лечения поджелудочной железы используют специальные препараты. Однако подбирают их всегда с учетом не только индивидуальных особенностей организма пациента, но и типа болезни, которая была у него диагностирована. И прежде чего озвучивать названия таблеток, которые чаще всего используются для компенсации недостаточности железы, необходимо рассмотреть, какие бывают болезни поджелудочной.
Среди них наиболее распространенными являются:
- острый и хронический панкреатит,
- сахарный диабет,
- муковисцидоз,
- панкреолитиаз,
- опухоль поджелудочной,
- рак поджелудочной.
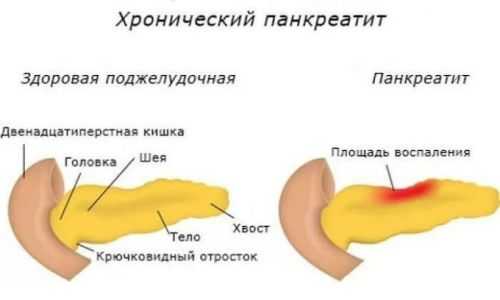
Хронический панкреатит
Во всех этих случаях проводится разное лечение поджелудочной железы таблетками. Но не всегда они дают положительные результаты. К сожалению, при наличии таких заболеваний, как панкреолитиаз, рак и опухоль поджелудочной, препараты дают лишь временный эффект. Чтобы вылечить эти болезни, требуется осуществление хирургического вмешательства.
Большинство болезней этого органа не поддаются медикаментозному лечению. Чаще всего таблетки от поджелудочной железы назначаются только в качестве вспомогательной терапии, которая позволяет уменьшить проявления заболевания и предупредить его дальнейшее прогрессирование.
И если говорить о том, какие признаки имеют болезни поджелудочной, то следует отметить, что при сбоях в работе этого органа первым делом страдает пищеварение. Проявляется это возникновением:
- изжоги,
- отрыжки, после которой во рту ощущается привкус горечи,
- ощущения тяжести в желудке,
- нарушения стула,
- тошноты,
- учащения мочеиспускания,
- постоянной жажды,
- отвращения к жирной и жареной пище,
- слабости.
Расположение поджелудочной железы
Также нужно отметить, что панкреатиты часто сопровождаются острыми опоясывающими болями в верхней части живота, которые в прямом смысле слова сковывают больного, повышением температуры и открытием рвоты. Как правило, такие симптомы возникают при обострении болезни.
Важно! При внезапном обострении панкреатита не стоит искать информацию в интернете о том, что делать при болях в поджелудочной железе. Следует сразу же вызывать бригаду врачей на дом! Если пациент не получит своевременную медицинскую помощь, это может привести к серьезным последствиям, вплоть до некроза и развития абсцесса.
Лечение острого панкреатита
При развитии острого панкреатита у человека возникает сильный болевой синдром, появление которого объясняется активизацией процессов самопереваривания в поджелудочной из-за воспаления, повлекшего за собой отечность паренхимы, сдавливание выводных протоков и застоя панкреатического сока в органе. В этом случае не используются таблетки от боли в поджелудочной железе, так как они могут усугубить состояние пациента.
Препараты для лечения панкреатита у взрослых
При остром панкреатите показана терапия препаратами, выпускаемыми в форме растворов для внутримышечного или внутривенного введения. В данной ситуации важным моментом является блокировка синтеза пищеварительных ферментов. С этой целью используются антиферментные препараты, к которым относятся Гордокс и Контрикал.
Чтобы снять боль, врачи прибегают к помощи анальгетиков (Анальгин, Ибупрофен и т.д.) и спазмолитиков (Но-шпа, Папаверин и другие). Если воспаленная поджелудочная железа дает такие симптомы, как рвота и диарея, то в этом случае, чтобы не допустить обезвоживание организма, используются противорвотные препараты (Церукал или Метоклопрамид) и противодиарейные средства (Регидрон, Таннакомп и другие).
В тех ситуациях, когда панкреатит сопровождается присоединением бактериальной инфекции, назначаются антибиотики. Однако их применение производится после полной оценки состояния не только поджелудочной, но и печени, так как именно на нее производится наибольшая нагрузка при приеме этих препаратов. А так как при панкреатите работа этого органа также дает сбой, без оценки его функционирования антибактериальные препараты применяются только в экстренном случае.
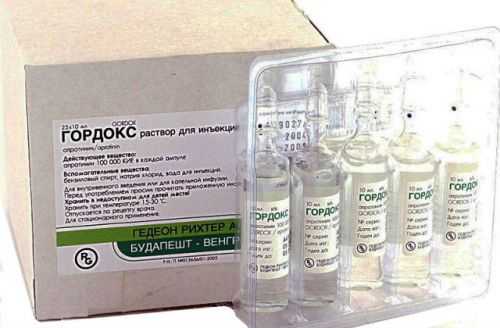
Гордокс – антиферментный препарат для лечения поджелудочной железы в стационарных условиях
Внутривенно или внутримышечно введение лекарственных препаратов осуществляется до тех пор, пока состояние пациента не приходит в норму. Но параллельно с этим применяют голодную диету. Она также позволяет уменьшить активность пищеварительных ферментов и снять нагрузку с воспаленной поджелудочной.
Как только состояние больного стабилизируется, лечение осуществляется лекарствами в форме таблеток. Пить их рекомендуется на протяжении длительного времени. Однако в этом случае антиферментные препараты заменяются на ферментные (Панкреатин, Креон, Мезим и т.д.), а обезболивающие средства отменяются (остаются только спазмолитики). Таким образом рекомендуется лечить поджелудочную железу в течение 2-3 месяцев. При этом также назначается лечебный стол №5, которого необходимо придерживаться на протяжении 6-12 месяцев.
Лечение хронического панкреатита
Какие таблетки следует принимать для лечения хронического панкреатита, решает врач в зависимости от общего состояния больного. Однако при развитии этого заболевания больных часто мучают боли в животе, которые сопровождаются тошнотой и метеоризмом. И не всегда имеется возможность посетить врача, чтобы уточнить у него, какие таблетки от боли в желудке и поджелудочной следует принимать.
При таком заболевании, как хронический панкреатит, живот болит в двух случаях – после употребления пищи или когда человек принимает лежачее положение. В таких ситуациях не стоит сразу же хвататься за таблетки. Можно попытаться обойтись и без них, принять сидячее положение, наклонив верхнюю часть туловища вперед и приложив к области поджелудочной холодный компресс. Если же данные мероприятия не помогают устранить болезненные ощущения, можно выпить спазмолитик или анальгетик. Но помните, что препараты в форме таблеток при болях в поджелудочной можно принимать только при условии отсутствия признаков обострения болезни (рвоты, диареи, повышения температуры и т.д.).
При воспалении поджелудочной железы и появлении болей в правом или левом подреберье врачи рекомендуют принимать следующие спазмолитики и анальгетики:
- Баралгин,
- Асперин,
- Парацетамол,
- Папаверин,
- Дротаверин или Но-шпу.
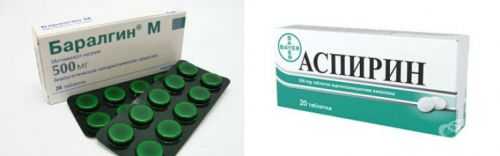
Анальгетики, способствующие снятию болезненных ощущений в поджелудочной железе
Если боли не проходят, необходимо использовать препараты, относящиеся к фармацевтической группе Н2-блокаторов. Среди них наиболее быстро снимают болезненные ощущения:
- Ранитидин,
- Фамотидин.
Также для облегчения состояния больного употребляют антигистаминные и холинолитические препараты – Димедрол, Платифиллин и Атропин.
Другие препараты для лечения поджелудочной железы
В лечении поджелудочной железы важным моментом является прием ферментных препаратов, но только не в момент возникновения острого приступа. Эти средства содержат в себе ферменты, которые обеспечивают восстановление пищеварительных функций и улучшение процесса усвоения питательных веществ в кишечнике. К таковым медикаментам относятся:
- Панкреатин,
- Мезим Форте,
- Панзинорм,
- Фестал и другие.
Данный список содержит в себе ферментные препараты, в основе которых лежит действующее вещество панкреатин, который получают из поджелудочной бычьей или свиной железы. У некоторых людей на нее возникает аллергическая реакция, и в этих случаях для улучшения работы поджелудочной используются медикаменты растительного происхождения, в основе которых лежит папаин или рисовый грибок. Среди них наиболее распространенными являются Юниэнзим, Пепфиз и Сомилаза.

Ферментный препарат растительного происхождения, способствующий улучшению процессов пищеварения
Если панкреатит сопровождается повышением уровня кислотного желудочного сока и высокими рисками возникновения язвенной болезни, врачи также рекомендуют принимать:
- Омез,
- Алмагель,
- Оцил,
- Пепсидил,
- Гастрозол.
Особенности лечения поджелудочной таблетками
Необходимо понимать, что в 90% случаев развитие панкреатита и прочих заболеваний поджелудочной железы провоцируется ведением неправильного образа жизни, а именно злоупотреблением табачными и спиртными изделиями, а также наличием в рационе повышенного содержания жирной и жареной пищи. Все это негативным образом сказывается на работе железы и провоцирует развитие в ней воспалительных процессов.
И чтобы лечение поджелудочной препаратами дало положительный результат, терапия обязательно должна включать в себя диету и отказ от вредных привычек. Если же негативные факторы и далее будут оказывать влияние на поджелудочную, предотвратить дальнейшее прогрессирование болезни и возникновение на ее фоне осложнений не будет реально. Как необходимо питаться при наличии панкреатита, расскажет лечащий врач.
Тест: на определение риска сахарного диабета 2 типа

Источник
Воспаление поджелудочной железы — болезнь, которую лечат ограниченным набором методов. Капельницы при панкреатите — главный способ лечения серьезного недуга.
Предназначение поджелудочной железы — вырабатывать вещество, в котором содержатся ферменты, необходимые для переваривания еды в кишечнике. Этот орган вырабатывает также гормоны, среди которых и всем известный инсулин, контролирующий количество глюкозы в крови. Когда проток поджелудочной железы блокируется, все вырабатываемые ею ферменты остаются в ней, что приводит к воспалению и развитию панкреатита острого или хронического.
Причин этой болезни множество, среди наиболее распространенных — желчнокаменная болезнь. В то же время панкреатит могут спровоцировать и другие факторы:
- неправильное питание (частое употребление жирной, жареной и острой пищи, переедание);
- злоупотребление алкоголем;
- применение определенных лекарственных препаратов (например, сульфаниламидов, мочегонных средств);
- ожирение;
- нарушенный обмен веществ;
- наличие в организме глистов;
- инфекционные заболевания (гепатит В и С);
- заболевания кишечника, сосудов, различные воспалительные заболевания;
- травмы и повреждения в области живота.
- Острый. Для него характерны резкие и невыносимые боли в области живота. Осложнения могут проявиться в виде сердечно-сосудистой недостаточности, почечной или дыхательной. А появление инфекции может привести к летальному исходу.
- Хронический. Может развиваться на фоне других заболеваний, возникнуть, как затянувшаяся острая форма болезни из-за неправильного питания. Провоцирует изменения поджелудочной железы, которые ведут к развитию сахарного диабета, заболеваниям кишечника.
Хронический панкреатит может быть первичным, вторичным, сопутствующим и таким, который развивается на фоне другой болезни желудочно-кишечного тракта.
Признаки воспаления поджелудочной железы
Панкреатит может дать о себе знать острыми болями, а может проходить бессимптомно. Основное проявление панкреатита — опоясывающая боль в районе живота, в левом или правом боку, под ребрами. Случается, боль передается в левую лопатку, спину и даже за грудину. Воспаление поджелудочной железы характеризуется и другими признаками:
- сильные боли в области живота;
- рвота;
- тошнота;
- отрыжка;
- сильное слюноотделение;
- вздутие живота;
- сухость;
- привкус во рту желчи;
- постоянная икота;
- частое сердцебиение;
- учащенное дыхание;
- одышка;
- повышенная температура;
- побледнение кожи;
- липкий пот;
- диарея;
- слабый аппетит и резкое похудение.
При подозрении на панкреатит следует как можно скорее вызвать скорую помощь. До приезда врачей нельзя принимать никаких лекарств, даже болеутоляющих средств. Более того, нужно отказаться от любой еды и питья.
Боль можно уменьшить, приняв позу эмбриона и приложив к животу грелку со льдом или замороженные продукты в пакете. Противопоказано прикладывать горячую грелку.
Если боль утихнет, не стоит отказываться от помощи докторов и госпитализации. Отсутствие неприятных ощущений вовсе не означает, что болезнь ушла.
Нужно обязательно пройти обследование и проконсультироваться у врачей, которые назначат соответствующее диагнозу лечение.
Среди методов диагностики применяют обычно УЗИ, рентген, компьютерную томографию, МРТ, гастроскопию, анализ крови, а в случае необходимости — биопсию.
Схемы лечения панкреатита
Лечение панкреатита проводится только в больнице под наблюдением врачей, даже после того, как уходят боли. Заниматься самолечением нельзя ни в коем случае.
В первые дни пациента ожидает голодание и жесткая диета. В этот же период ставят капельницы с лекарствами: обезболивающими, подавляющими работу железы, снимающими спазм, предупреждающими обезвоживание организма. Врачи могут назначить прием антибиотиков. Обязательно обильное питье.
Капельницы при панкреатите бывают 3 видов:
- Обезболивающая. И при остром, и при хроническом панкреатите необходимо как можно скорее снять боль у пациента. Это делается не только для того, чтоб прекратить страдания больного, но и для предупреждения болевого шока и повреждений сердечно-сосудистой системы. Обезболивающие назначаются только после диагностики и только врачами.
- Противовоспалительная. Задача этой капельницы — приостановить работу поджелудочной железы. При помощи определенных лекарств подавляется выработка ферментов. Препараты и их дозы назначаются докторами в зависимости от возраста пациентов, формы и степени тяжести заболевания.
- Поддерживающая. Поскольку лечение в стационаре в первые дни предполагает отсутствие всякой пищи, пациенты голодают. Поэтому им назначают капельницы с глюкозой для возобновления жизненных сил. Чтобы предотвратить обезвоживание организма, ставят капельницы с физраствором.
Капельницы при панкреатите применяют для того, чтоб доставить в организм необходимые лекарства как можно скорее, не тревожа при этом пищеварительную систему. Ведь все необходимые препараты поступают в организм прямо через вену, что позволяет не нагружать желудочно-кишечному тракт. Кроме того, длительная и медленная процедура обеспечивает нужную концентрацию лекарства в крови и минимизирует негативные побочные эффекты.
Использование таблеток допускается только при хронических формах заболевания, в то время как при остром панкреатите требуется исключительно применение капельниц.
В качестве неотъемлемой части лечения специалистами назначается голодание, последующая диета и полный покой пациента. Бывают случаи, когда проводят и дополнительные процедуры:
- промывают желудок;
- промывают брюшную полость;
- удаляют поврежденные ткани с поджелудочной железы;
- удаляют желчный пузырь;
- подают кислород в случае гипоксии и нехватки дыхания;
- назначают антибактериальную терапию;
- лечат сопутствующие болезни.
Бывает, что лечение панкреатита может длиться несколько месяцев. Цель затяжной терапии — предотвращение возможного сахарного диабета и приступов панкреатита. Обычно с такими случаями сталкиваются пожилые больные и те, кто злоупотреблял алкоголем.
Диета при острой и хронической формах панкреатита
И при остром, и при хроническом панкреатите важной составляющей лечения является строгая диета. Она заключается в отказе пациента от жирной, острой, жареной и копченой пищи, маринадов и крепких бульонов. Важно уменьшить количество потребляемого сахара и грубой клетчатки. Больному необходимо забыть про газированные напитки, алкоголь и курение. Питаться надо дробно и часто. Пищу следует тщательно пережевывать или измельчать.
В рацион необходимо включать высокое количество белков, что может быть обеспечено приемом нежирного мяса, рыбы и таких молочных продуктов, как нежирный сыр и творог. Жиры и углеводы употребляют в ограниченных количествах. Так, суточная норма жиров не должна превышать 80 г.
Предпочтение следует отдавать натуральным продуктам, которые быстро перевариваются и легко усваиваются. Не стоит забывать и о простой воде. Регулярное употребление в пищу полезных продуктов поможет сохранить здоровье поджелудочной железы.
Профилактика панкреатита
Для того чтобы обезопасить себя от воспаления поджелудочной железы, необходимо прежде всего вести здоровый образ жизни. Важно ограничивать себя в приеме жирной, жареной и острой пищи. Не стоит переедать, злоупотреблять алкогольными напитками и табачными изделиями.
Необходимо также оградить себя от стрессов, выстроить комфортный для организма режим дня в целом и режим питания особенно. Не менее важно следить за состоянием здоровья, вовремя лечить возникающие заболевания, особенно те, которые имеют прямое воздействие на поджелудочную железу.
Воспаление поджелудочной железы может практически у каждого. И болезнь эта лечится несколькими методами.
Воспаление провоцирует возникновения панкреатита.
Воспалительный процесс, развивающийся в тканях поджелудочной железы, представляет собой серьезную опасность для здоровья человека и способен привести к летальному исходу.
Для симптомов панкреатита характерно широкое разнообразие.
В процессе прогрессирования недуга человек испытывает:
- острую режущую боль в животе;
- учащенное сердцебиение;
- тошноту;
- головокружение;
- рвоту;
- повышение температуры тела;
- учащение дыхания, которое становится поверхностным.
Не оказание своевременной и адекватной медицинской помощи может привести к развитию серьезных осложнений в организме вплоть до смертельного исхода.
Внезапный приступ панкреатита имеет свое название – острый панкреатит. Все вышеперечисленные симптомы – признаки острого панкреатита.
Существует ряд причин, вызывающих панкреатит:
- Злоупотребление спиртными напитками.
- Употребление вредной пищи.
- Использование некоторых лекарственных препаратов.
- Наличие гельминтоза в организме.
- Развитие ожирения.
- Нарушения в процессах обмена веществ.
- Получение травмы в области расположения поджелудочной железы.
- Развитие инфекционного воспалительного процесса в организме.
- Заболевания желчевыводящих путей.
При обнаружении признаков заболевания следует безотлагательно обратиться за помощью в медицинское учреждение. От быстроты оказания помощи может зависеть не только здоровье больного, но и его жизнь.
Самостоятельно назначать себе диагноз и заниматься самолечением строго запрещено, такой подход к лечению способен привести к непредсказуемым последствиям.
Использование капельниц при панкреатите
Методы для лечения в каждом конкретном случае подбираются строго индивидуально, но само лечение следует проводить в условиях стационара медицинского учреждения под контролем лечащего врача. Человек, обратившийся в больницу должен быть готов, что в первую очередь специалист приписывает капельницы. Назначение их разнообразно – они обезболивают и препятствуют дальнейшему развитию воспалительного процесса в тканях поджелудочной железы.
Чаще всего наиболее ярким симптомом заболевания является наличие сильных острых болевых ощущений. Поэтому, первые капельницы, которые ставятся больному по предписанию врача − обезболивающие. Их назначением является купирование болей и недопущения развития болевого шока у пациента.
Что капают при панкреатите? На этот вопрос может ответить только лечащий врач, так как каждый случай болезни индивидуален и выбор препаратов для лечения может осуществляться исключительно врачом, проводящим терапевтические действия. Дело в том, что любое применяемое в процессе лечения средство может оказывать на организм побочное действие. Для минимизации этого эффекта самостоятельное назначение препаратов запрещено.
В состав капельниц входит Новокаин, Но-шпа и некоторые другие препараты, обладающие обезболивающим эффектом. При возникновении и развитии болевых симптомов оказывается серьезное негативное влияние на работу сердечно-сосудистой системы, поэтому применение обезболивающих капельниц позволяет снять риск нанесения вреда работе сердца и сосудов.
Капельницы начинают использовать только после постановки предварительного диагноза, поэтому любые препараты самостоятельно, до осмотра специалиста, принимать не рекомендуется. Прием препаратов может помешать определить верный диагноз, что затруднит выбор правильной методики лечения.
После постановки точного диагноза и выбора методики проведения терапии к обезболивающим препаратам в капельницах, добавляют лекарственные средства, позволяющие снизить степень воспаления тканей поджелудочной.
Следует заметить, что чем раньше выявляется наличие заболевания и чем быстрее начинает применяться комплексное лечение, тем быстрее человек сможет полноценно жить, и тем меньше вреда организму нанесет воспаление в железе.
Развитие воспалительного процесса в поджелудочной железе негативным образом сказывается на функционировании почек, печени и сердца.
Лечение при помощи постановки капельниц с лекарственными средствами применяется только в условиях стационара.
Если у человека выявлено обострение острой формы панкреатита, то медикаменты, назначаемые при проведении лечения должны жестко купировать все симптомы характерные для острой формы, в отличие от ситуации, складывающейся в случае наличия у больного хронической формы недуга.
При обострении хронической формы используются лекарственные средства, обладающие плавным воздействием на организм пациента.
Среди методов лечения и профилактики особое место наряду с приемом медикаментозных препаратов, соблюдением диеты и отказом от вредных привычек занимают капельницы. Панкреатит ( воспалительный процесс в поджелудочной железе) относится к весьма коварным заболеваниям. В первую очередь после постановки диагноза рекомендуют ставить капельницы с обезболивающим эффектом, так как острый приступ воспалительного процесса сопровождается невероятной болью. В дальнейшем назначают также противовоспалите льные и поддерживающие растворы.
Капельница при панкреатите: зачем ее ставить?
Капельницы представляют собой медленное покапельное введение лекарственного средства, отчего собственно и происходит их название. Среди важнейших достоинств способа то, что препарат таким образом минует желудочно-кишечн ый тракт и попадает моментально к цели назначения. Внутривенный ввод – обязательная часть лечения панкреатита, без которой невозможно снятие воспаления.
Капельница при панкреатите, состав которой подбирается индивидуально, выполняет несколько функций. Раздраженная поджелудочная при обострении резко негативно реагирует на любую пищу и даже глоток воды. При спасительном голодании, которое длится несколько суток, растворы для капельниц заменяют еду и жидкость, не допуская обезвоживания организма. Также орган после перенесенного приступа нуждается в отдыхе. Капельница позволяет железе на время уйти в «спящий» режим, сократив интенсивную выработку ферментов и снимая интоксикацию.
Какие капельницы ставят при панкреатите?
Сердечно-сосудис тая система организма, как отмечают врачи, может быть серьезно травмирована, если человек испытывает болевой шок. Столь резкая боль свойственна острому приступу панкреатической болезни. Поэтому сначала действия доктора всецело направлены на купирование неприятнейших ощущений. После того, как поставлен диагноз, приступают к постановке капельниц, обладающих обезболивающим эффектом – Кеторол, Но-шпа, Баралгин и пр.
Важно знать, что при острой стадии воспалительного процесса нельзя заглушать боль препаратами данной направленности в таблетках, так как это в принципе может быть бесполезным, а к тому же смажет клиническую картину. Это может внести путаницу в симптоматику и диагностику.
Предотвратить осложнения призваны противовоспалите льные капельницы. Их ставят при стационаре. Дозировка подбирается индивидуально, в зависимости от результатов анализа, возрастных и других особенностей каждого пациента. Как правило, это Ксилол, Контрикал и их аналоги.
Так как лечебное голодание подразумевает отказ от потребления пищи и даже в ряде случае воды, организм как никогда нуждается в глюкозе, капельницы с которой восполняют водный баланс и моносахарид. Глюкоза при панкреатите улучшает жизненный тонус, а добавление физраствора нормализует образовавшийся дефицит жидкости. Это подгруппа капельниц с поддерживающей функцией.
Лечение панкреатической болезни
Для лечения железы врачом назначается целый комплекс мер.
Холод, голод и покой – классический вариант развития событий. На первых порах именно посредством капельниц происходит энергетическое насыщение больных. Допустимы несколько стаканов воды/разбавленно го компота. Через три-пять суток начинают постепенный ввод теплой измельченной пищи с бульоном.
При осложненном течении заболевания могут прибегать к:
Промыванию брюшной полости и желудка.
Удалению пораженных участков ткани и слизистых.
При гипоксии и дефиците кислорода надевают пациенту кислородную маску.
При развитии желчекаменной болезни вырезают желчекаменный пузырь.
Назначению антибиотиков широкого спектра действия с целью предотвращения инфицирования.
Группу риска составляют лица, злоупотребляющие алкоголем. Также наиболее подвержены воспалению поджелудочной люди за 50 лет. Однако данный факт не исключает появление панкреатита даже у детей младшего возраста.
Знание ключевых симптомов способствует скорейшему обращению ко врачу, а значит, увеличивает шансы на успешное восстановление:
Тошнота, рвота, расстройства стула.
Икота, одышка, отрыжка.
Повышенное слюноотделение, повышение температуры тела.
Вздутие, метеоризм, запоры, понос.
Сухость и привкус желчи во рту.
Снижение аппетита и массы тела.
Характерный симптом – болевые ощущения опоясывающего характера, отдающие в подреберье. Облегчить ситуацию позволяет поза эмбриона и наклон корпуса вперед.
Ни в коем случае, если вас застал острый панкреатический приступ, не предпринимайте попыток самолечения. Вызывайте скорую помощь. Пока не приехали медики, не разрешается даже пить воду, кушать, принимать лекарственные препараты, прикладывать грелку с горячей водой. А вот лед, напротив, действительно полезен. Можно приложить грелку, наполненную льдом, на верхнюю часть живота.
Даже если вам покажется, что приступ остался позади, не пренебрегайте рекомендациями по поводу госпитализации. Только полноценная диагностика и лабораторные исследования прольют свет на реальную картину вашего самочувствия. Панкреатит – коварен. Если не выяснить и не устранить причину недомоганий, воспаление вернется с новой силой. А потерянное время сыграет злую шутку.
Может показаться, что рвотные позывы и расстройства стула связаны с несвежей пищей, а другие признаки легко списать на начало простуды или переутомление. И лишь квалифицированны й доктор вправду отличит отравление, язву, гастрит, аппендицит или усталость от панкреатита.
Некоторые ошибочно полагают, что капельницы легко ставить в домашних условиях. Если для людей с медицинским образованием и солидным опытом это не проблема, то доверять соседке точно не стоит. В рамках стационара вам окажут профессиональную помощь.
Во многом за благоприятность прогноза в вопросе лечения панкреатита отвечает дисциплинированн ость больного и то, каким будет его образ жизни в дальнейшем. Следуйте рекомендациям врачей и будьте здоровы!
No related posts.
No related posts.
Источник


