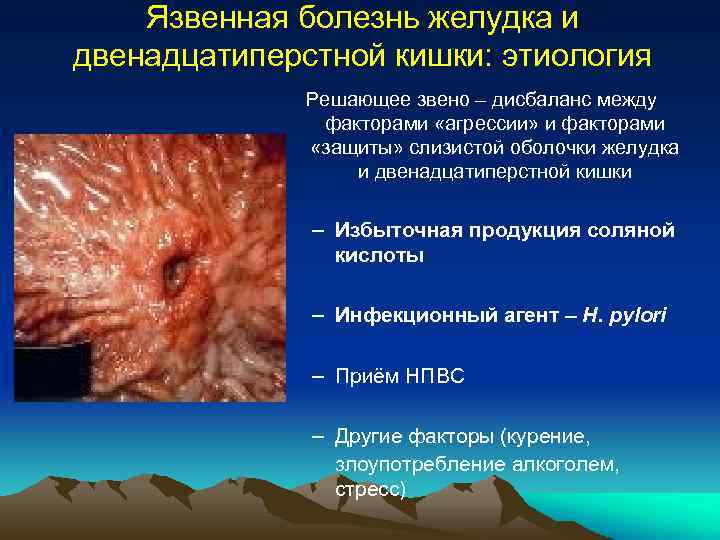
Стенозирующая язва желудка и двенадцатиперстной кишки
Стеноз обусловленный язвой желудка. Показания к операции при язве двенадцатиперстной кишки.
Язвы желудка, которые могут приводить к стенозу, локализуются в препилорической зоне. Более проксимально расположенные язвы приводят к стенозу редко. Начинать лечение этих язв следует с назогастральной интубации, которая включает аспирацию содержимого желудка и восстановление электролитного баланса. Если стеноз обусловлен отеком, то обычно он ликвидируется за 3—4 дня. В этих случаях медикаментозное лечение можно продолжить до тех пор, пока при гистологическом исследовании не будет выявлено признаков малигнизации.
Если консервативное лечение не дает эффекта, следует рекомендовать операцию. Наиболее эффективный метод лечения стенозирующих язв желудка — резекция желудка. В случае если пациент не может перенести резекцию, можно выполнить гастроэнтеростомию с последующим окончательным лечением, если позволит состояние больного.
Лечение язв двенадцатиперстной кишки, в основном, медикаментозное. Около 95% неосложненных язв двенадцатиперстной кишки лечат консервативно в течение трех месяцев. Частота оперативного лечения язв двенадцатиперстной кишки в последние годы значительно снизилась, и пациенты, которые подвергаются операции, часто имеют опасные для жизни осложнения. Такие изменения в тактике лечения обусловлены эффективным действием Н2-антагонистов и омепразола, ингибитора протонного насоса, что ведет к значительному снижению секреции соляной кислоты.
Показания к операции при язве двенадцатиперстной кишки
Оперативные вмешательства по поводу язвы двенадцатиперстной кишки в настоящее время ограничены группой пациентов, имеющих язвы, которые устойчивы к медикаментозному лечению, а также язвы, осложненные кровотечением, перфорацией или стенозом.
Оперативное лечение дуоденальной язвы должно соответствовать следующим требованиям: а) излечивать язву; б) летальность и количество осложнений должны быть минимальными; в) частота рецидивов должна быть минимальной; г) количество побочных эффектов, обусловленных операцией (диарея, потеря массы тела, демпинг-синдром и т.д.) должно быть минимальным.
Выбор оперативного вмешательства при лечении дуоденальной язвы, устойчивой к медикаментозной терапии
Существует несколько видов операций, применяемых для лечения язв двенадцатиперстной кишки, устойчивых к медикаментозной терапии.
1. Резекция 2/3 желудка.
2. Гемигастрэктомия со стволовой ваготомией.
3. Стволовая ваготомия с дренирующей операцией, пилоропластикой или гастроэнтеростомией.
4. Селективная ваготомия с дренирующей операцией.
5. Проксимальная желудочная ваготомия.
6. Проксимальная желудочная ваготомия исфинк-теропластика Holle.
Резекция 2/3 желудка
Резекция 2/3 желудка была операцией выбора при хирургическом лечении язвы двенадцатиперстной кишки в течение многих лет. При этой операции полностью резецируют антральный отдел одновременно со значительным сегментом тела желудка и его кислотопродуцируюшими клетками. Если целостность желудочно-кишечного тракта восстанавливают по Billroth II, то послеоперационные язвы анастомоза встречаются реже. Если пассаж по кишечнику восстанавливают методом Billroth I, частота возникновения язв анастомоза составляет 15%.
Однако если дополнить резекцию по Billroth I стволовой ваготомией, вероятность возникновения язв анаотомоза значительно уменьшается, становясь такой же, как при резекции 2/3 желудка с анастомозом по Billroth II. Это подтверждает необходимость всегда дополнять операцию стволовой ваготомией. когда хирург принимает решение выполнять анастомоз по Billroth I.
Резекция 2/3 желудка может быть причиной возникновения некоторых послеоперационных симптомов, обусловленных расширенной резекцией желудка. Некоторые из этих симптомов — потеря массы телами демпинг-синдром. Если восстановление непрерывности желудочно-кишечного -факта выполняют по Billroth I со стволовой ваготомией для профилактики развития язвы анастомоза, могут встречаться и другие симптомы, обусловленные стволовой ваготомией, такие как диарея, функциональные нарушения желчевыводящих путей, желчные камни и т.д.
Чтобы произвести резекцию желудка при дуоденальной язве, хирург должен быть знаком с техникой выполнения операпий на «трудной» двенадцатиперстной кишке.
При резекции 2/3 уровень пересечения желудка произвольный, а ориентиром могут служить желудочные артерии. Желудок пересекают со стороны малой кривизны, там, где левая желудочная артерия входит в контакт с малой кривизной, отдав кардио-пищеводную артерию. Это приблизительно на 3 см дистальнее пищеводно-желудочного перехода. По большой кривизне желудок пересекают на уровне первого короткого сосуда, или в точке, где левая желудочно-сальниковая артерия соприкасается с желудком, или на уровне нижнего полюса селезенки, если она не увеличена.
— Вернуться в оглавление раздела «Неотложная хирургия.»
Оглавление темы «Резекция пищевода. Язвы желудка.»:
1. Операции при укорочении пищевода. Операция Collis-Nlssen.
2. Резекция пищевода с интерпозицией ободочной кишки. Техника резекции пищевода.
3. Резекция пищевода с интерпозицией тощей кишки. Методика резекции пищевода.
4. Параэзофагеальные грыжи пищеводного отверстия диафрагмы. Операции при параэзофагеальных грыжах.
5. Лапароскопические операции при грыжах пищеводного отверстия диафрагмы.
6. Техника лапароскопической операции при грыже пищеводного отверстия диафрагмы.
7. Язвы желудка. Классификация язв желудка.
8. Выбор метода оперативного вмешательства при лечении язв желудка. Кровоточащие язвы желудка.
9. Кровотечения обусловленные острыми эрозиями желудка. Перфоративные язвы желудка.
10. Стеноз обусловленный язвой желудка. Показания к операции при язве двенадцатиперстной кишки.
Источник
Пилородуоденальный стеноз — сравнительно частое и прямое осложнение язвенной болезни, частота которого по данным разных авторов колеблется в весьма широких пределах от 6,5% по И. М. Флекелю до 17,3% по К. С Вирсаладзе.
Большей частью развитию пилорического стеноза предшествует более или менее длительное рецидивирующее течение язвенной болезни.
Следует считаться с возможностью развития так называемого «функционального стеноза», возникающего при обострении язвы вследствие мощной спастической реакции, имитирующей органический стеноз.
Развитие этого осложнения язвенной болезни происходит постепенно, нарушение опорожнения из желудка при наличии рубцово-язвенного стеноза в течение более или менее длительного времени компенсируется усиленной работой мышцы желудка, хотя больного беспокоят систематические боли, чувство полноты, распирания и тяжести под ложечкой после еды, кислые отрыжки, иногда рвоты кислым желудочным соком.
Декомпенсация мышцы желудка на определенном этапе приводит к нарушению эвакуации желудочного содержимого. Эти нарушения усугубляются функциональным компонентом страдания (спазм, отек).
Преодоление мышцей желудка сопротивления суженного отдела желудка и двенадцатиперстной кишки вызывает болевую перистальтику, появление ощущения переливания, урчания свидетельствует о прохождении содержимого желудка через препятствие, боль после этого временно прекращается. Описано в отдельных случаях тетаническое сокращение (оплотнение) мышцы желудка.
Постепенно состояние ухудшается, прогрессирует истощение больного, увеличивается интоксикация (гипохлоремия, азотемия), развивается тяжелый хлорогидропенический синдром. Состояние больного может осложниться желудочной (гастрогенной) тетанией: судороги, симптом Хвостека (подергивание мышц лица при поколачивавши в области ствола лицевого нерва), Труссо (рука акушера) и полубессознательным состоянием.
Дегидратация и алкалоз ведут к уменьшению выделения мочи, реакция мочи становится щелочной, выделение хлоридов резко уменьшается. Из-за дегидратации и алкалоза выделение азота почками нарушается, постепенно повышается азотемия (иногда даже более 250- 300 мг%). Ведущим фактором ее развития является дегидратация. Таким образом, имеет место внепочечная азотемия. В случаях алкалоза возникает кетонурия. Следует иметь в виду, что дегидратация тканей идет впереди выраженных изменений химического состава крови. Однако скорость желудочной секреции остается почти без изменений до смерти больного.
У больных язвенными стенозами значительно снижается уровень сывороточного железа.
Почти всегда у больных язвенной болезнью при явлениях пилорического стеноза наблюдается гипопротеинемия.
По данным В. К. Запорожца, при стенозирующей язве желудка и язве двенадцатиперстной кишки, особенно в случаях декомпенсации наблюдаются глубокие расстройства белкового обмена — диспротеинемия, увеличение содержания аминоазота крови и мочи, полипептидов крови, повышение суточной экскреции азота с мочой, нарушения оптимального соотношения между отдельными свободными аминокислотами сыворотки крови. Для нормализации белкового баланса и энергетических потребностей организма до и после операции рекомендуется переливание больным крови, плазмы, растворов полипептида, гидролизина и гидролизата казеина, а также введение инсулина, витаминов группы В и С, анаболических стероидов. Указанные мероприятия могут компенсировать нарушения белкового обмена только у больных с компенсированной формой стеноза. У больных с декомпенсированным стенозом отмечена лишь тенденция к нормализации этих показателей. Наибольший эффект дает белково-заместительная терапия при сочетании белковых гидролизатов с анаболическими стероидами.
У больных стенозирующей язвой желудка и двенадцатиперстной кишки именно величина белковых резервов организма в значительной степени определяет продолжительность периода реконвалесценции и вероятность возникновения осложнений в послеоперационном периоде.
У больных язвенной болезнью, осложненной стенозом привратника, определяется высокое содержание гастрина в сыворотке крови в сочетании с высоким уровнем секреции НС1. Очевидно, в этих случаях нарушены механизмы стимуляции и ингибирования выработки гастрина вследствие механического растяжения антрального отдела и постоянно низкого рН содержимого желудка.
Л. С. Бассалык и П. М. Постолов, Feurle с соавт. констатировали у больных пилорическим стенозом высокий уровень гастрина в сыворотке крови натощак, значительно уменьшившийся после ощелачивания желудочного содержимого.
Секреторный аппарат желудка длительно функционирует с максимальным напряжением, желудок натощак содержит много кислого секрета, имеет место диссоциация между общей кислотностью и свободной НС1 (в желудке много органических кислот). Если свободная НС1 в желудке не определяется, то в желудочном содержимом находят молочную кислоту и бациллы Боас-Опплера (в этих случаях надо в первую очередь думать о раковом стенозе).
В желудочном содержимом определяются остатки непереваренной пищи (в том числе вчерашней или принятой несколько дней тому назад), сарцины, запах содержимого — неприятный. При введении пробного ужина (изюм, рис) утром в желудочном содержимом содержатся его элементы.
Степень выраженности пилорического стеноза может быть определена при рентгенологическом исследовании.
Клинико-рентгенологически различают три стадии (степени) пилородуоденального стеноза: 1) стеноз компенсированный, 2) субкомпенсированный и 3) декомпенсированный.
Не подлежит сомнению, что органический стеноз выходного отдела желудка язвенной этиологии любой степени подлежит хирургическому лечению. Операция выбора при язвенных стенозах — резекция желудка. Однако в последние годы производятся дренирующие желудок операции или экономные резекции желудка, сочетающиеся с ваготомией.
Помимо рубцово-язвенного стеноза в клинике мы имеем дело с раковым стенозом или стенозом при органном туберкулезном поражении желудка. Раковый стеноз чаще удел старших возрастных групп, выраженность проявлений его быстро нарастает. Следует иметь в виду возможность раковой трансформации пилорической язвы желудка. При значительном раковом стенозе может наблюдаться относительно хорошее состояние мышц желудка.
Bockus указывает, что ахлоргидрия в сочетании с выраженным пилорическим стенозом свидетельствует в 95% о новообразовании желудка и в 5% о пилорической мышечной гипертрофии, внежелудочных новообразованиях, доброкачественных опухолях желудка, сифилисе, туберкулезе, спаечном процессе.
При развитии в молодом возрасте быстро нарастающего пилорического стеноза возможен пилорический органный туберкулез желудка.
В клинике осложненной язвенной болезни важное место занимает (раковая трансформация (перерождение) язвы — переход язвы желудка в рак (раковая трансформация язв двенадцатиперстной кишки практически не наблюдается).
Как и в отношении других осложнений статистика ракового перерождения язвы желудка весьма вариабельна. По данным отечественных авторов, полученных в разное время, от 4,6% до почти 28%: Н. Н. Петров — 27,8%, А. И. Раков — 20%, А. В. Мельников — 18,5%, Л. Н. Стародубцева — 25%, И. И. Сивков — 8,6%, В. А. Самсонов — 4,6%.
Данные зарубежных авторов также неоднородны: от 3,0% до 8,0%. Есть и более высокие цифры — до 60% среди язв кардиального отдела желудка.
Патогистологические изменения при злокачественной трансформации доброкачественной язвы характеризуются как признаком морфологической картины хронической пептической язвы, так и наличием неопластических элементов в органическом участке края язвы. Следует учитывать значительную частоту первичных раков большой кривизны желудка, как и возможность развития доброкачественных язв этого отдела желудка.
Особенно опасными, потенциально злокачественными являются нерубцующиеся язвы желудка, требующие оперативного вмешательства.
Ряд авторов, особенно японские эндоскописты, считает, что в клинике мы имеем дело не с раковой трансформацией язвы, а с первично-раковыми поражениями. На наш взгляд, проблема остается спорной. По мнению Н. В. Эльштейна, «решающую роль приобретают клиническая картина, течение язвы, возраст больного», некоторое изменение привычного стереотипа болезни.
Не следует игнорировать важный для диагностики рака желудка «синдром малых признаков». Однако не следует и переоценивать его значение, так как некоторые из этих признаков могут иметь место и при язвенной болезни желудка. Важна суммарная оценка клинической картины, динамика. С этой точки зрения определенную роль играет отсутствие благоприятных сдвигов в состоянии язвенного дефекта при энергичном длительном лечении или отчетливые «ножницы» между заметным улучшением общего состояния и отсутствием местной динамики язвенной «ниши». Всегда подозрительны в отношении возможного ракового перерождения язвы быстрые изменения секреторной функции желудка в сторону ее снижения, хотя этот процесс может развиваться и на фоне нормальной или повышенной секреторной функции желудка.
Определенное диагностическое значение имеют изменения тромбоцитарной формулы, увеличение количества «старых» тромбоцитов, т. е. сдвиг этой формулы вправо.
Исключительно важна роль эндоскопического исследования с прицельной биопсией.
По данным О. Б. Федорука с соавт., при малигнизации язвы не менее чем у 80% больных в сыворотке крови обнаруживается активность гексокиназы.
В. X. Василенко и М. Ю. Мелнкова подчеркивают, что «каждую язву желудка следует рассматривать как потенциально злокачественную до тех пор, пока тщательное повторное комплексное исследование больного не подтвердит доброкачественной природы заболевания». Первично-язвенная форма рака желудка встречается примерно в 10-15% всех язв желудка. По мнению В. X. Василенко и М. Ю. Меликовой, дифференциация язвенной болезни и первично-язвенной формы рака желудка представляет большие трудности, так как последнему свойствен нишический язвенный синдром и рентгенологическая картина «ниши» (плоская или глубокая ниша, вал инфильтрации, ригидность стенки желудка и пр.), то же может относиться и к данным эндоскопии; иногда лишь гистологическое исследование может установить характер язвы. М. Ю. Мелнкова подчеркивает диагностическое значение цитологического исследования при язвенном раке желудка.
В сомнительных случаях можно проследить за тем, что после пробного лечения пенициллином (1 млн. ед. в сутки в течение 10 дней) воспалительная инфильтрация вокруг язвы исчезает или уменьшается, раковая остается без изменений.
Сложна дифференциальная диагностика раковой трансформации доброкачественной язвы и возникающей при распаде рака желудка раковой язвы. При переходе язвы в рак показано срочное хирургическое лечение.
Наконец, следует остановиться на описании хронической каллёзной язвы, осложняющей течение язвенной болезни. Пронизанные соединительной тканью края язвы создают порой непреодолимые трудности для рубцевания язвы. Наиболее часто каллёзные язвы локализуются в антральном или субкардиальном отделах желудка, но наблюдаются и в двенадцатиперстной кишке.
Весьма значительна опасность перехода этих язв в рак; при диагнозе каллёзной язвы необходимо хирургическое лечение.
Раковая трансформация наиболее часто возникает в старых каллезных язвах, в больших язвах размером более 2-3 см. Как справедливо указывают Hardonin и Blanc, наиболее сложно оценивать «старые язвы», так как эндоскопические критерии доброкачественности язвы не надежны, в связи с чем необходима мультифокальная гастробиопсия (желательно получение нескольких фрагментов из краев и дна язвы). Точность диагноза даже при повторных биопсиях не абсолютна и составляет 95%.
Одной из причин, обусловливающей недостаточный непосредственный терапевтический эффект и раннее наступление обострения у больных язвенной болезнью является наличие аксиальной грыжи пищеводного отверстия диафрагмы и рефлюкс-эзофагитов, часто осложняющих течение основного заболевания. Рефлюкс-эзофагиты наблюдаются у 15-60% больных язвенной болезнью.
У больных язвенной болезнью возникновению рефлюкс-эзофагита способствуют: а) значительное нарушение моторной функции желудка, ведущее к повышению внутрижелудочного давления и снижению тонуса кардии; б) несоответствие между сопротивляемостью слизистой оболочки пищевода к агрессивным действиям попадающего в него желудочного сока и вовлечение в процесс блуждающего нерва; г) наличие сопутствующей грыжи пищеводного отверстия диафрагмы.
Рефлюкс-эзофагит ухудшает клиническую картину и течение язвенной болезни: к типичной клинике язвенной болезни добавляются боли под мечевидным отростком, за грудиной во время или непосредственно после еды, часто распространяющиеся вверх по пищеводу, в шею, в левую половину грудной клетки.
Как указывают Л. А. Серебряна и В. М. Мавродий, в клинике рефлюкс-эзофагита, протекающего у больных язвенной болезнью, преобладает диспепсический синдром — изжоги (особенно при переедании, наклонах, лежачем положении), отрыжки воздухом, постоянные загрудинные боли, возникающие одновременно с изжогой, иногда во время еды. Усилению болей и изжог способствует прием холодной или горячей пищи, прием пряностей.
Женский журнал www.BlackPantera.ru:
Игорь Абасов
Источник