Статистические данные по панкреатиту
В ходе эфира обсудим по каким симптомам можно заподозрить нарушение работы поджелудочной железы. Какая суточная доза алкоголя может привести к панкреатиту. Что является золотым стандартом в диагностике и современные рекомендации по лечению хронического панкреатита
Хронический панкреатит — это целая группа заболеваний поджелудочной железы, которые имеют различную этиологическую составляющую. Эти заболевания имеют воспалительный генез, который приводит к замещению ткани поджелудочной железы соединительной тканью, вследствие чего развивается атрофия поджелудочной железы. Конечным итогом является то, что поджелудочная железа теряет свои экзокринные и эндокринные функции. В результате поджелудочная железа выходит из активно функционирующего состояния.
Статистика заболеваемости хроническим панкреатитом
Хронический панкреатит намного омолодился. Частота встречаемости хронического панкреатита в детском возрасте в России — 9-12 случаев на 100000 человек населения. Среди взрослого населения — от 27,5 до 50 случаев на 100000 населения.
Симптомы панкреатита
Клинически это проявляется двумя главными симптомами: болями и нарушениями внешнесекреторной функции.
Симптом боли в основном проявляется двумя типами: боль типа А (кратковременная, с длительными безболевыми промежутками) и боль типа Б (длительная боль, мучительная и изнуряющая, длящаяся целыми днями, месяцами и годами). Именно пациенты с типом боли Б чаще всего начинают задумываться, что же у них происходит в организме, и идут за помощью к доктору.
Внешнесекреторная функция поджелудочной железы обычно проявляется расстройствами пищеварения, когда происходит нарушение всасывания белков, жиров и углеводов. Что касается нарушения внешнесекреторной функции и нарушения переваривания жиров, то основным проявлением этого вида нарушения является появление жира в стуле. Стул становится блестящим, жирным, липким, пациенты начинают жаловаться на послабление стула, снижение веса. Основными проявления нарушения экзокринной функции являются расстройства стула и снижение массы тела.
Безболевая форма панкреатита проявляется тошнотой, вздутием, тяжестью после приема пищи, быстрым наступлением чувства насыщения, расстройствами стула. В дальнейшем это ведет к потере массы тела.
При панкреатите эти изменения носят прогрессирующий и необратимый характер, имеющий рецидивирующие проявления.
Рецидивирующие проявления панкреатита
Часто рецидивирует именно боль А. Часто это обострения, случающиеся два и более раза в год. Обострение хронического панкреатита два и более раза в год является рецидивирующим состоянием.
Причина этого состояния двоякая. С одной стороны, пациенты верят в свои силы и пытаются победить это состояние самостоятельно, не обращаясь к врачу, тем самым запуская этого процесс в те состояния, которые и проводят к длительным болевым синдромам.
Вторая причина – агрессивность самого воспалительного процесса. Эта агрессивность тоже зависит от нескольких факторов, самый частый из которых – образ жизни пациента. Если пациент не прислушивается к мнению врача, не соблюдает пищевой рацион, характер и правила приема лекарственных препаратов, это только усугубляет течение болевого синдрома, являющегося проявлением внутренних изменений в поджелудочной железе (воспалений, отеков, инфильтрации, сдавления протоковой системы, сдавления нервных корешков, повышения давления в протоковой системе, повышения давления в двенадцатиперстной кишке). Поэтому, если что-то не так, то лучше прийти к доктору и проконсультироваться.
Факторы развития панкреатита
На первом месте — алкоголь. Следом за ним стоит курение. Именно эти два этиологических фактора, алкоголь и курение, на сегодняшний день являются основоположниками как возникновения первичного, начального приступа, так и поддержания течения заболевания в виде часто рецидивирующей или непрерывно рецидивирующей его формы.
Что касается алкоголизма, то он является причиной возникновения хронического панкреатита в 40 -70% случаев.
Панкреатит зависит и от нутритивных факторов, то есть от того, что мы употребляем в пищу. Первое место среди неблагоприятных нутритивных факторов занимают недоброкачественные продукты, консерванты, активаторы и стабилизаторы вкуса, то есть основные сейчас ингредиенты пищевых продуктов, которыми изобилуют прилавки наших магазинов.
Панкреатит – фактор риска возникновения рака поджелудочной железы
Для лиц, страдающих панкреатитом и продолжающих курить, риск развития рака поджелудочной железы увеличивается в 25 раз.
Сам хронический панкреатит увеличивает риск развития рака поджелудочной железы в 16 раз.
Механизм поражения поджелудочной железы алкоголем
Алкоголь – это спирт. А спирт – это жирорастворитель. Ему не важно, где и какой жир растворять. Также мы знаем, что любая клетка нашего организма имеет два жировых слоя. Получается, что спирт будет растворять жировые клетки как в печени, так и в сердце, или в поджелудочной железе. Если мы говорим о первичном поражении алкоголем, то спирт – первичное поражающее звено и для поджелудочной железы тоже.
Характеристики боли при панкреатите
Поджелудочная железа имеет головку, тело и хвост. Боль при болезнях поджелудочной железы локализуется в верхнем отделе живота. Если в воспалительном процессе больше участвует головка поджелудочной железы, боль больше смещается в правое подреберье. Если воспалением охвачено тело поджелудочной железы, то боль локализуется по центру, в так называемой эпигастральной области. Если поражение захватывает хвост поджелудочной железы, то боль локализуется в левом подреберье с возможной иррадиацией боли в спину, в место соединения 12 ребра с позвонком.
Также болевой синдром иногда проявляется в виде полупояса, как бы обручем охватывая весь верхний «этаж» живота.
Такая боль мешает человеку спать, выполнять свои функциональные обязанности.
Страдает тут и половая функция, так как болезненность влияет на все среды.
80% -90% случаев на первой стадии панкреатита — это болевая форма. То есть, первым проявлением заболевания является боль. Есть еще 10-20% так называемых «безболевых» панкреатитов, где на первом месте будут выступать среди клинических проявлений экзокринные нарушения.
Диагностика панкреатита
Как только человек начинает чувствовать боль, пусть и не интенсивную, надо посетить врача, в частности того, кто занимается проблемами желудочно-кишечного тракта.
Хронический панкреатит составляет примерно 6-8% от всех гастроэнтерологических проблем.
Первоначальная диагностика – УЗИ, которое позволит оценить форму и размеры поджелудочной железы. Выполняя УЗИ, мы можем определить, связано ли данное состояние с отеком, тогда будут увеличены размеры поджелудочной железы, или же состояние связано с атрофией поджелудочной железы, тогда, напротив, она будет уменьшена в размерах.
Атрофия поджелудочной железы – необратимое состояние. Имея по результатам УЗИ атрофию, мы понимаем, что имеем дело с внешнесекреторной недостаточностью. В этом случае делаются функциональных пробы для выявления внешнесекреторных нарушений поджелудочной железы.
Критерием является амилаза и липаза в крови. Повышение амилазы панкреатической и липазы в крови выше 3 норм от верхней границы дает основания поставить диагноз «обострение хронического панкреатита».
Рутинным методом диагностики также является рентгенография живота, которая позволяет выявить осложненные формы, а именно, кальцификаты в протоках и паренхиме поджелудочной железы
Если мы говорим о более технологических методах, то это эндоскопическая ультразвуковая эхография (ЭндоУЗИ). Проводится такое исследование при помощи эндоскопа через двенадцатиперстную кишку.
Лечение панкреатита
При приступе панкреатита необходимо обеспечить покой, положение сидя с прижатыми к груди коленями, строгое голодание. Каждые полчаса-час можно выпивать по стакану воды. На область поджелудочной железы со стороны спины положите пузырь со льдом.
Замечу, что обезболивающие и противовоспалительные препараты принимать нельзя. Это затруднит постановку диагноза.
Если боль интенсивная, врач может назначить спазмолитики (Но-шпа, Дротаверин).
Показания для госпитализации. Такими показаниями является выраженный болевой синдром и наличие осложнённых форм заболевания.
Первое — это правильный режим питания. В первые три дня обострения заболевания пациента целесообразно оградить от приема пищи, то есть назначить «диету 0». Это нужно для того, чтобы обеспечить покой поджелудочной железе, дать ей возможность не так активно участвовать в выработке ферментов.
Далее проводится терапия, направленная на устранение болевого синдрома.
Применяются ингибиторы протонной помпы, задача которых в том, чтобы заблокировать секрецию соляной кислоты. Соляная кислота является активным стимулятором выработки пищеварительных ферментов и бикарбонатов. На втором месте ферментативные препараты. Мы помогаем поджелудочной железе справиться с пищевой нагрузкой.
Дальше мы действуем по пути улучшения оттока ферментов. Если причиной болевого синдрома является нарушение в работе протоковых структур, то мы подключаем мало- и мини-инвазивные эндоскопические методы, такие как стентирование. Эти методы помогают раскрыть непроходимость. Если там камешек, то его надо убрать, если стриктура – то ее надо рассечь, то есть дать возможность поджелудочной железе активно продуцировать ферменты и обеспечить им свободный отток по протоковой системе.
Для облегчения оттока также активно применяются различные спазмолитики.
Если имеет место метаболическое нарушение, то проводится витаминотерапия, если дисэлектролитное нарушение – хорошая инфузия, хорошие электролиты.
Этот комплекс мероприятий позволяет за 1-3 дня помочь справиться с болевым синдромом и наладить проходимость протоков.
Первоисточник
Источник
Панкреатит дает о себе знать специфическими симптомами, основным из которых являются сильные болевые ощущения в верхней части живота. Избежать появления патологии помогут профилактические мероприятия.
 Панкреатит — болезнь современности
Панкреатит — болезнь современности
Заболеваемость панкреатитом, при котором воспаляется поджелудочная железа, провоцируется сбоем пищеварительных процессов. Ферменты, вырабатываемые этим органом, активизируются в нем и разрушают его ткани, не выделяясь в двенадцатиперстную кишку. Происходит переваривание поджелудочной железой самой себя.
Патология бывает острой и хронической. Первая разновидность редка, но опасна. Хронической форме подвержены люди:
- среднего или пожилого возраста;
- злоупотребляющие алкоголем;
- неправильно питающиеся;
- имеющие проблему лишнего веса;
- пребывающие под влиянием сильного стресса.
У женщин патология встречается чаще, чем у мужчин.
Данные статистики говорят, что заболеваемость хроническим панкреатитом в разы выше, чем острым. В Европе каждый год его диагностируют у 25 человек из 1000. Число заболевших в РФ в течение 1 года в среднем составляет 60000 человек.
Хроническое воспаление поджелудочной железы бывает первичным и вторичным. В первом случае орган пищеварительной системы, расположенный забрюшинно, воспаляется сразу. Во втором патология провоцируется другим заболеванием:
- гастритом;
- язвенной болезнью;
- желчнокаменной болезнью;
- холециститом.
При поражении острым панкреатитом адекватная и своевременная терапия дает возможность полностью восстановить нормальную работу поджелудочной железы. Хроническая форма патологии, при которой периоды обострений чередуются с ремиссией, дает постоянное снижение функции органа пищеварения.
Панкреатит — болезнь современности. Развитие ее провоцируется:
- приемом некоторых медикаментов (острая разновидность патологии возникает вследствие побочного действия препарата);
- сильным отравлением продуктами питания, химическими веществами;
- злоупотреблением алкогольными напитками;
- постоянным перееданием;
- несбалансированностью рациона;
- инфекционными заболеваниями;
- аллергией;
- травмами живота;
- наследственными факторами;
- беременностью (есть риск развития острой формы патологии).
Первые симптомы. На что обратить внимание
Острая форма патологии проявляется симптоматикой, включающей в себя:
- сильные болевые ощущения в верхней части живота, носящие опоясывающий характер и отдающие в спину;
- тошноту, рвоту, не дающую облегчения;
- общую слабость;
- учащенный пульс;
- стул кашицеобразной консистенции, содержащий частицы не до конца переваренной пищи.
При появлении первых симптомов, говорящих об остром панкреатите, требуется незамедлительно вызвать на дом скорую помощь. Состояние опасно для жизни.
До приезда врачей потребуется:
- отказаться от пищи и питья во избежание дополнительного раздражения больного органа;
- пребывать в лежачем положении;
- расслабить мышцы живота, чтобы снизить болевые ощущения;
- приложить к животу холод (лед, завернутый в полотенце);
- не принимать медикаментозных средств (их действие влияет на клиническую картину и затрудняет диагностику).
Хроническому панкреатиту присуща смазанная симптоматика. Течение болезни имеет 2 периода: первоначальный и фаза выраженного поражения органа пищеварения.
Начальному периоду свойственно длиться в течение 10 лет. Заболевание проявляет себя болями, возникающими спустя четверть часа после приема пищи. Также страдающего хроническим панкреатитом начальной стадии беспокоит тошнота, проблема вздутия живота и послабления стула.
Длительная заболеваемость хронической формой патологии грозит гибелью ткани, из которой состоит поджелудочная железа. При ней наблюдается снижение способности органа пищеварительной системы, расположенного забрюшинно, к выработке ферментов и гормонов. Болевые ощущения становятся слабо выраженными. Могут отсутствовать.
Страдающего хроническим панкреатитом отличает сухая и бледная кожа. Он быстро утомляется, теряет вес, имеет признаки гиповитаминоза. Больной также имеет проблему частых поносов, метеоризма. На отсутствие аппетита он может не жаловаться.
Наличие симптомов, говорящих о заболеваемости хроническим панкреатитом, требует срочного обращения за врачебной помощью. Следует побывать на приеме у гастроэнтеролога.
Профилактика (питание, образ жизни)
Профилактика патологии заключается в:
- отказе от употребления алкоголя и вредной пищи;
- необходимости соблюдать режим питания, питаться полноценно;
- необходимости следить за своим весом (давать адекватную физическую нагрузку телу);
- своевременно лечить воспалительные процессы в области желчевыводящих путей и желудочно-кишечного тракта;
- проходить профилактическое обследование у врача каждый год.
Минимизировать риск развития панкреатита несложно. Для этого следует придерживаться основных правил:
- Питаться дробными порциями 4-5 раз в течение дня, не переедать. Употреблять пищу в теплом виде.
- Отказаться от жирного, жаренного и острого. Жиры следует употреблять лишь те, которые входят в состав продуктов, а также нерафинированное растительное и сливочное масло в свежем виде, но в ограниченном количестве;
- Не пить спиртные и сладкие напитки, в том числе сладкую газировку.
- Исключить из меню наваристый бульон, консервы, майонез, фруктовый нектар, кофейные напитки и шоколад.
- Забыть про фаст-фуд, бобовые, белокочанную капусту, колбасы, редиску, черемшу, копчения и соления.
- Избегать стрессовых ситуаций.
Панкреатит является опасным заболеванием. При выявлении первых его симптомов следует обратиться к специалисту, заниматься самолечением недопустимо.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Черданцев Д.В.
1
Строев А.В.
1
Первова О.В.
1
Михайлова А.В.
1
Строева М.С.
1
1 Красноярский государственный медицинский университет им. проф. В.Ф.Войно-Ясенецкого Минздрава России
На сегодняшний день острый панкреатит является лидирующей патологией в структуре заболеваний хирургического профиля. Несмотря на разработку новых этиопатогенетических методов лечения острого панкреатита, усовершенствование тактики ведения и диагностики данного заболевания, показатели смертности и летальности неизменно остаются на высоком уровне. Показатель заболеваемости острым панкреатитом не имеет тенденцию к снижению. Исход заболевания во многом зависит от сроков начала лечения, а также от ранней диагностики осложнений острого панкреатита и выбора грамотной тактики ведения больного с данной патологией. В представленной статье продемонстрирован анализ основных медико-статистических показателей (заболеваемость, смертность, летальность) при остром панкреатите на территории Красноярского края за 2009–2017 годы по данным Красноярского краевого информационно-аналитического центра. Средняя заболеваемость острым панкреатитом на территории Красноярского края колеблется в пределах 1,14–2,23 на 1000 населения. С 2011 года отмечается положительная динамика к снижению заболеваемости на 48,9%. Однако, учитывая стойкую высокую смертность 2 на 1000 населения, отмечается стабильный рост показателя летальности, достигшего показателя 4.4% в 2017 году. Острый панкреатит как проблема ургентной хирургии до сих пор актуальна. Благоприятных изменений исходов осложнений этого угрожающего заболевания не намечается. Вопрос поиска оптимальных методов лечения и диагностики острого панкреатита продолжает оставаться в центре внимания специалистов.
острый панкреатит
заболеваемость
смертность
летальность
Красноярский край.
1. Савельев В.С., Филимонов М.И., Бурневиг С.З. Острый панкреатит. Эпидемиология, профилактика, классификация. [Электронный ресурс]. URL: https://medbe.ru/materials/khirurgiya-podzheludochnoy-zhelezy/ostryy-pankreatit-differentsialnaya-diagnostika/ (дата обращения: 12.03.2019).
2. Roberts S., Morrison-Rees S., John A., Williams J., Brown T. & Samuel D. The incidence and aetiology of acute pancreatitis across Europe. Pancreatology. 2017. vol. 17 no. 2. P. 155-165. DOI: 10.1016/j.pan.2017.01.005.
3. Kurti F., Shpata V., Kuqo A., Duni A., Roshi E., Basho J. Incidence of acute pancreatitis in Albanian population. Mater Sociomed. 2015. vol. 27. no. 6. P. 376-369. DOI: 10.5455/msm.2015.27.376-379.
4. Munigala S., Yadav D. Case-fatality from acute pancreatitis is decreasing but its population mortality shows little change. Pancreatology. 2016. vol. 16 no. 4. P. 542-550. DOI: 10.1016/j.pan.2016.04.008.
5. Karakayali F.Y. Surgical and interventional management of complications caused by acute pancreatitis. World J. Gastroenterol. 2014. vol. 20 no. 37. P. 13412-13423. DOI: 10.3748/wjg.v20.i37.13412.
6. Черданцев Д.В., Арутюнян А.В., Арутюнян А.В. Состояние проблемы острого панкреатита в г. Красноярске и Красноярском крае // Бюллетень ВСНЦ СО РАМН. 2011. № 4 (80). С. 310-313.
7. Винник Ю.С., Савченко А.А., Миллер С.В., Теплякова О.В., Якимов С.В., Цедрик Н.И. К вопросу о ранней диагностике и прогнозировании течения панкреонекроза // Сибирское медицинское обозрение. 2009. № 1 (55). С. 42-46.
8. Подолужный В.И. Острый панкреатит: современные представления об этиологии, патогенезе, диагностике и лечении // Фундаментальная и клиническая медицина. 2017. № 4. С. 62-71.
9. Бородин Н.А., Мальцева О.В., Гиберт Б.К., Зайцев Е.Ю. Современные подходы в лечении деструктивных форм панкреатита, пути снижения летальности // Медицинская наука и образование Урала. 2015. Т. 16. № 2-1 (82). С. 70-73.
10. Имаева А.К., Мустафин Т.И., Шарифгалиев И.А. Острый деструктивный панкреатит // Сибирский медицинский журнал (Иркутск). 2014. Т. 131. № 8. С. 14-20.
До настоящего времени одной из важнейших и нерешенной проблемой неотложной хирургии остаются заболевания поджелудочной железы, и в первую очередь, несомненно, острый панкреатит. На протяжении последних не менее двадцати лет, по данным различных литературных источников, пациенты с острым панкреатитом составляют от 3 до 10% среди числа всех больных, госпитализированных с ургентной хирургической патологией [1].
В настоящий момент нет общепринятого определения понятия острого панкреатита. Объяснить разнообразие и отсутствие единого определения острого панкреатита можно существующими пробелами в понимании его патогенеза. Объединяя исследования многих авторов, можно дать следующее определение категории для острого панкреатита: полиэтиологическое заболевание, включающее широкий спектр клинических и патологических признаков и характеризующееся острым повреждением ацинарных клеток с развитием местной и общей воспалительной реакции.
Эксперты «Международного симпозиума по острому панкреатиту» и «IX Всероссийского съезда хирургов» дали единое определение острому панкреатиту — это острое асептическое воспаление поджелудочной железы, в основе которого лежат процессы ферментативного аутолиза, некроза и эндогенного инфицирования с вовлечением в процесс окружающих ее тканей забрюшинного пространства, брюшной полости и комплекса органных систем внебрюшинной локализации.
Этиологические факторы, приводящие к развитию острого панкреатита, многочисленны и достаточно хорошо изучены. Среди них лидирующую позицию занимает алкогольно-алиментарный фактор. Патологии желчевыводящей системы — 35% (по причине желчного рефлюкса в панкреатические протоки в связи с билиарной гипертензией, чаще всего возникающей в результате холедохолитиаза). Травматическое повреждение поджелудочной железы (в том числе при хирургических вмешательствах или в результате проведенной процедуры ретроградной холангиопанкреатографии) — 2-4%. Другие этиологические причины, включающие: аутоиммунные патологии, инфекционные заболевания, сосудистую недостаточность, приводящую к ишемии железы, воздействие лекарственных препаратов, гормональные изменения, связанные с беременностью и менопаузальным периодом, патологии соседних органов (гастродуоденит, пенетрирующая язва желудка или двенадцатиперстной кишки, опухоли гепатопанкреатодуоденальной области) – 6–8%. Так, на территории субъектов Российской Федерации основная этиологическая причина развития острого панкреатита (56%) — это употребление алкоголя, в том числе отравления суррогатами [2].
Острый панкреатит входит в число самых распространенных заболеваний органов пищеварительного тракта. По данным мировой статистики, общая заболеваемость острым панкреатитом варьирует от 4,6 до 100 первичных случаев на 100 тысяч населения. По темпам прироста количество пациентов с диагнозом острый панкреатит в разы опережает рост остальных неотложных заболеваний органов брюшной полости [3-5]. За последние несколько лет в части регионов Российской Федерации, в том числе и в Красноярском крае, эта патология является лидером в структуре острой хирургической патологии органов брюшной полости [6; 7].
Необходимо также отметить, что между заболеваемостью острым панкреатитом и этиологическим фактором, приводящим к данной патологии, существует непосредственная зависимость. Таким образом, наибольшее количество случаев острого панкреатита сопряжено с употреблением алкоголя, а пик заболеваемости приходится на возрастную группу от 25 до 55 лет [2; 7]. Высокая распространённость заболевания носит не только медико-статистический характер, но и является значимой социально-экономической проблемой, так как большая часть больных острым панкреатитом – это люди трудоспособного возраста. Сроки временной нетрудоспособности составляют от 14 дней до 3 месяцев. Пациенты, которые перенесли тяжелую форму панкреатита, зачастую признаются инвалидами и имеют ограничения к труду. Средняя стоимость лечения одного случая острого панкреатита в стационаре составляет 300 тыс. руб. В свою очередь в месяц на лечение пациентов с тяжелым панкреонекрозом в отделении реанимации затрачивается не менее 2 млн руб.
Существуют гендерные отличия в этиологии возникновения панкреатита; так, в статистике этиологических факторов, вызывающих острый панкреатит у мужчин, первую позицию занимает употребление алкоголя (25–35%), а у женщин наиболее часто к данному заболеванию приводит желчнокаменная болезнь (40–70%) [8].
Несмотря на разработку новых патогенетически обусловленных методов лечения острого панкреатита, летальность от данной патологии, не только в России, но и за рубежом, остаётся высокой и не имеет тенденции к снижению. Панкреонекроз является одним из самых тяжелых проявлений острого панкреатита. Таким образом, по данным ряда авторов, летальность при стерильном панкреонекрозе составляет порядка 12%, а при инфицировании количество смертельных исходов доходит до 75% [5; 9; 10].
Цель исследования
Проанализировать основные медико-статистические показатели при остром панкреатите на территории субъектов Красноярского края и регионального центра — города Красноярска в период с 2009 по 2017 год, на основании данных, представленных Красноярским краевым медицинским информационно-аналитическим центром.
Материал и методы исследования
Проведен ретроспективный анализ 36 952 учётных форм № 066/у, относящихся к диагнозу острый панкреатит (МКБ 10 К85), представленных в Красноярский краевой медицинский информационно-аналитический центр лечебными учреждениями г. Красноярска и Красноярского края.
Результаты исследования и их обсуждение
По материалам информационно-аналитического отдела общая заболеваемость (количество случаев впервые выявленного заболевания) на территории Красноярского края острым панкреатитом (МКБ К85) за период с 2009 по 2017 год варьирует от 1,14 до 2,23 на 1000 населения (рисунок 1). При этом отмечается положительная тенденция к снижению заболеваемости с 2011 по 2017 г. на 48,9%. Так, абсолютное количество больных, проходивших стационарное лечение в Красноярском крае с диагнозом острый панкреатит, сократилось примерно вдвое: с 6.3 до 3.2 тыс. случаев в год. Аналогичная ситуация наблюдается и в краевом центре в городе Красноярск, где заболеваемость снизилась на 63.6%, с 2.9 до 1.2 тыс. человек в год (рисунок 2).
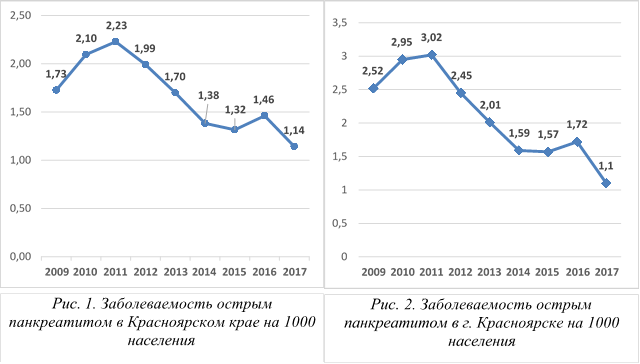
Согласно проведенному анализу данных заболеваемости из 44 административных территориальных единиц Красноярского края и 17 городских округов выявлены 10 территориальных образований, где средняя заболеваемость с 2009 по 2017 г. более 2.5 случаев острого панкреатита на 1000 населения (рисунок 3). Наиболее неблагополучными по данному показателю явились: Эвенкийский район – 5.52 на 1000 населения, Тасеевский район – 5.45 на 1000 населения, а также город Боготол – 4.71 на 1000 населения.
Производя оценку смертности (количество летальных случаев на 1000 населения) от острого панкреатита и его осложнений за период с 2009 по 2017 г. выявлены следующие неблагоприятные закономерности. Несмотря на устойчивое снижение заболеваемости и практически двукратное снижение общего абсолютного числа случаев острого панкреатита, отмечаются стабильные показатели смертности со средним значением 0.4 на 1000 населения. Из чего выходит прогрессирующее увеличение летальности, как процентное отношение числа умерших пациентов к общему количеству случаев острого панкреатита. Максимальный показатель летальности 4.4% приходится на 2017 г. (рисунок 4).
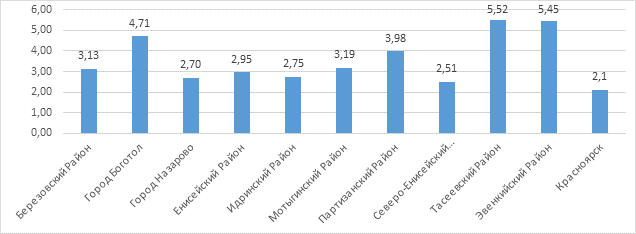
Рис. 3. Средняя заболеваемость на 1000 населения по территориальным единицам Красноярского края
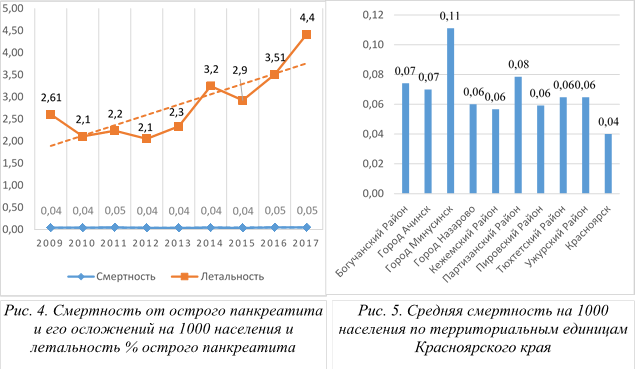
Общее число летальных случаев от острого панкреатита и его осложнения — панкреонекроза на территории Красноярского края за представленный период составило 1255 человек.
Произведены расчеты смертности от острого панкреатита на 1000 населения по муниципальным единицам Красноярского края (рисунок 5). Данный показатель превысил значение 0.06 на 1000 населения у девяти региональных субъектов края. Максимальный данный показатель пришелся на районный центр — город Минусинск с 0.11 летальными случаями от острого панкреатита на тыс. населения, или 69 пациентов за 9 лет.
Произведена оценка показателей краевых учреждений здравоохранения. В период с 2009 по 2017 г. в КГБУЗ «Краевая клиническая больница» проходил лечение 881 пациент с диагнозом: К85 Острый панкреатит. Среднее количество пациентов с острым панкреатитом составило 97.8.
Анализируя количество летальных исходов, подсчитан процент летальности от острого панкреатита, усредненное значение которого составило 20.6%. При этом статистически значимого увеличения данного показателя за изучаемый период не обнаружено, однако процент летальности в ККБ значительно превосходит общерегиональный уровень (таблица). Высокий показатель летальности в краевом учреждении здравоохранения можно объяснить исключительно тяжелыми случаями острого панкреатита, поступившими в стационар силами санитарной авиации.
Показатели летальности от острого панкреатита в Краевой клинической больнице
Абсолютное количество случаев острого панкреатита | Число летальных исходов | Летальность КГБУЗ ККБ (%) | Летальность по региону (%) | |
2009 | 86 | 16 | 18,6 | 2,61 |
2010 | 102 | 18 | 17,65 | 2,1 |
2011 | 101 | 20 | 19,8 | 2,2 |
2012 | 128 | 20 | 15,63 | 2,1 |
2013 | 98 | 19 | 19,39 | 2,3 |
2014 | 77 | 20 | 25,97 | 3,2 |
2015 | 81 | 23 | 28,4 | 2,9 |
2016 | 130 | 20 | 15,38 | 3,51 |
2017 | 78 | 19 | 24,36 | 4,4 |
Среднее значение | 97,8 | 19,4 | 20,6 | 2,81 |
Выводы
1. За последние 9 лет отмечается положительная динамика в виде снижения частоты заболеваемости острым панкреатитом в Красноярском крае на 48.9%, такая же динамика наблюдается и в краевом центре в городе Красноярске.
2. Несмотря на проводимую модернизацию лечебных учреждений региона, эволюцию этипатогенетических методов лечения, смертность при остром панкреатите и его осложнениях остается стабильно высокой, со средним показателем по региону — 0.4 на 1000 населения.
3. Учитывая снижение заболеваемости и неизменный показатель смертности, отмечается пугающая тенденция к росту летальности от острого панкреатита на территории Красноярского края, так и в городе Красноярске. Уровень летальности на конец 2017 года в регионе составил 4.4%. В краевом центре данный показатель составил 3.83%.
4. Выявлены десять наиболее неблагополучных территориальных единиц края с высокими показателями заболеваемости и девять единиц с высоким показателем смертности, примечательно, что совпадение между административно-территориальными единицами с высоким показателем заболеваемости и смертности всего лишь одно – город Назарово с показателем заболеваемости – 2.7 и смертности – 0.06 на тыс. населения.
5. Средний уровень летальности от острого панкреатита в Краевой клинической больнице составил 20.6%. Данный показатель в 7 раз превосходит аналогичный региональный показатель. При этом динамического увеличения летальности в ККБ от острого панкреатита не обнаружено. Учитывая предполагаемую высокую степень тяжести пациентов, проходивших лечение в ККБ, с анализируемой нозологией, можно предположить, что основное число летальных исходов приходится на деструктивные формы панкреатита.
Вопрос о ведении пациентов с такой ургентной патологией, как острый панкреатит, до сих пор не теряет своей актуальности. И, несмотря на длительное и углубленное изучение данного заболевания, знания этиологических факторов, выявление основных звеньев патогенеза и применение новых этиопатогенетических методов лечения, значительная тенденция к снижению смертности от острого панкреатита не прослеживается. Рост уровня летальности демонстрирует увеличение доли тяжелых случаев острого панкреатита. Ведение пациентов с данным диагнозом является одной из сложнейших задач современного врача-хирурга. На сегодняшний день вопрос поиска новых эффективных методов лечения и лечения острого панкреатита остается одной из центральных проблем современной хирургии.
Исследование выполнено при поддержке Красноярского краевого фонда науки в рамках проведения конкурса научно-технических исследований, разработок, инновационных программ и проектов для обеспечения конкурентных преимуществ экономики Красноярского края 2018-2019 гг., для реализации проекта: «Разработка и внедрение системы поддержки в принятии решений при диагностике и лечении острого панкреатита на территории Красноярского края».
Библиографическая ссылка
Черданцев Д.В., Строев А.В., Первова О.В., Михайлова А.В., Строева М.С. ПРОБЛЕМА ОСТРОГО ПАНКРЕАТИТА В КРАСНОЯРСКОМ КРАЕ // Современные проблемы науки и образования. – 2019. – № 2.;
URL: https://science-education.ru/ru/article/view?id=28731 (дата обращения: 23.01.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник

