Статьи острый деструктивный панкреатит
В этой статье в сжатом концентрированном виде изложены представления об оптимальном объеме лечебных мероприятий при лечении острого деструктивного панкреатита.
Причем выбор тактики ориентируется на фазность течения заболевания.
Общепризнано, что оптимальные результаты лечения любого заболевания, в том числе и острого деструктивного панкреатита, достигаются, когда лечение обеспечивает коррекцию всех звеньев патогенеза. Согласно современным воззрениям на сущность патогенеза и патоморфоза острого деструктивного панкреатита, очаги панкреонекробиоза, панкреонекроза и демаркационная зона первично асептичны. Дальнейшее течение процесса может пойти как по септическому, так и по асептическому пути (В.С. Савельев, 1986). Более-менее отчетливое секвестрирование некротических тканей наступает лишь спустя 3-4 недели от начала острого панкреатита (С.А. Шалимов и соавторы, 1990). Поэтому раннее вмешательство (в фазе некроза и асептической секвестрации) не является радикальным, а скорее относится к методам «хирургической детоксикации» (В.И. Филин и соавторы, 1994).

Развитие медицинских технологий и хирургической техники открыли новые возможности в диагностике и лечении острого деструктивного панкреатита. Прежде всего, речь идет о возможности круглосуточного УЗ-контроля у каждого пациента с подозрением на острый деструктивный панкреатит. Это позволяет выделить группу больных с наиболее тяжелой формой заболевания. Последующая ФГДС надежно исключает заболевания желудка и двенадцатиперстной кишки и дает дополнительные косвенные признаки патологии поджелудочной железы. Наконец, возможно выполнение лапароскопии с прямой визуализацией органов брюшной полости. Лапароскопия в ряде случаев из диагностической трансформируется в лечебную — с аспирацией экссудата для его исследования и дренированием брюшной полости, а в некоторых ситуациях и билиарной системы.
Не менее существенным является включение в комплексное лечение больных острым деструктивным панкреатитом методов экстракорпоральной детоксикации, в частности гемосорбции на биоспецифическом антипротеазном гемосорбенте «Овосорб». Его применение наиболее патогенетически оправданно, так как хорошая гемосовместимость сорбента делает операцию гемокоррекции нетравматичной. Опыт свидетельствует, что рано начатая интенсивная терапия, дополненная сочетанным применением биоспецифической гемосорбции и гемокарбоперфузией, позволяет, как правило, относительно быстро купировать воспалительный процесс в поджелудочной железе и избежать неоправданных оперативных вмешательств. Ранние операции, проводимые на высоте интоксикации, связаны с высоким риском, а польза от них в фазе формирования некроза и асептической секвестрации невелика: радикальные операции типа обширных резекций поджелудочной железы травматичны и плохо переносимы, паллиативные же операции травмируют железу, разрушают демаркационный вал и усугубляют эндотоксикоз. Послеоперационный период протекает тяжело даже при отсутствии на момент вмешательства выраженной интоксикации. Неизбежное инфицирование при этом зоны поврежденной железы и брюшной полости нередко делают ситуацию драматичной, а перспективы лечения — сомнительными.
 Биоспецифический антипротеазный гемосорбент «Овосорб»
Биоспецифический антипротеазный гемосорбент «Овосорб»
Поэтому показаниями к ранним вмешательствам (до развития гнойных осложнений) служат нарастающая механическая желтуха при вклиненном в большой дуоденальный сосочек конкременте, если эндоскопическая трансдуоденальная папиллосфинктеротомия и экстракция камня невозможны, и сочетание острого деструктивного панкреатита с деструктивным холециститом — в этой ситуации необходимость вмешательства определяет деструкция стенки пузыря.
Во всех остальных ситуациях упорная интенсивная консервативная терапия на фоне продленной перидуральной анестезии, после лапароскопического дренирования брюшной полости, при проведении экстракорпоральной детоксикации позволяет направить процесс по асептическому пути секвестрации. Формирование при этом постнекротической кисты следует считать благоприятным исходом. Вынужденные вмешательства при напряженном оментобурсите, которые заканчиваются наружным дренированием сальниковой сумки и широкой вирсунготомией — сознательным формированием наружного панкреатического свища, также позволяют выиграть время, купировать нарастающую интоксикацию и затем лечить (консервативно или оперативно) больного в более благоприятных условиях. Нередкий вариант исхода острого деструктивного панкреатита, леченного консервативно, — формирование хронического рецидивирующего панкреатита с дилатацией вирсунгова протока, — также позволяет в дальнейшем достигать благоприятного исхода путем выполнения в плановом порядке продольной широкой панкреатикоеюностомии.
 Панкреатикоеюностомия
Панкреатикоеюностомия
Самая тяжелая ситуация возникает в случаях развития гнойных осложнений острого деструктивного панкреатита. Здесь главную роль играет хирургическая операция — широкая лапаротомия, обнаружение, вскрытие и дренирование всех имеющихся гнойных очагов, наложение лапаростомы, налаживание проточно-промывного дренирования. В послеоперационном периоде проводится массивная антибактериальная и дезинтоксикационная терапия с методами экстракорпоральной детоксикации и квантовой терапии.
И все же возможный путь улучшения результатов лечения больных острым деструктивным панкреатитом лежит в плоскости максимально раннего интенсивного лечения в условиях палаты интенсивной терапии, желательно стационаров, специализирующихся на лечении пациентов с патологией поджелудочной железы — отделений хирургической панкреатологии.
Источник
Острым деструктивным панкреатитом называется заболевание поджелудочной железы, характеризующееся разрушением тканей, некрозом и проявляющееся диспепсическими расстройствами. Данная патология иначе называется панкреонекрозом. При отсутствии должной помощи она приводит к полиорганной недостаточности и другим опасным осложнениям вплоть до летального исхода. На долю деструктивного панкреатита приходится до 20% случаев воспаления поджелудочной железы.

Операция нужна в том случае, если поджелудочная железа кровоточит.
Фазы заболевания
Выделяют следующие фазы развития заболевания:
- ферментативную;
- реактивную;
- секвестрации.
Для каждой из них характерны специфические изменения в тканях и клинические симптомы.
Первая
В 1 фазе деструктивного панкреатита на фоне воздействия неблагоприятного фактора нарушаются местные защитные механизмы. Усиливается выработка панкреатических ферментов, и одновременно нарушается отток секрета поджелудочной железы. Ферменты начинаются переваривать железу изнутри, вызывая воспаление. При отсутствии лечения появляются зоны некроза (омертвения тканей).
При активации липазы наблюдается некроз жировых клеток, а при усиленной выработке эластазы поражаются сосуды. Эта фаза панкреатита длится около 3 дней, после чего наступает светлый промежуток. Ферментативная стадия переходит в реактивную.

В 1 фазе деструктивного панкреатита усиливается выработка панкреатических ферментов, и одновременно нарушается отток секрета поджелудочной железы.
Вторая
Эта фаза (промежуточная) характеризуется поступлением в кровоток ферментов и продуктов распада клеток, признаками поражения других органов и образованием инфильтрата вокруг поджелудочной железы. Реактивная фаза начинается со 2 недели развития острого панкреатита.
Контрикал — инструкция по применению при панкреатите.
Третья
На 3 стадии некроза происходит секвестрация. Это отторжение омертвевшего участка поджелудочной железы. У таких людей часто образуется киста. Реже происходит рассасывание, что приводит к выздоровлению человека. 3 фаза деструктивного панкреатита начинается с 3 недели заболевания.
Причины
Нарушению функционирования поджелудочной железы и ее некрозу способствуют следующие факторы:
- употребление в большом количестве алкогольных напитков и суррогатов алкоголя;
- гельминтозы (описторхоз, фасциолез);
- отравление;
- пристрастие к жирной пище (свинине, чипсам, салу, колбасе);
- избыток в меню острой пищи;
- желчнокаменная болезнь;
- муковисцидоз (заболевание, поражающее экзокринные железы);
- травмы живота;
- интоксикация лекарствами (диуретиками, цитостатиками, эстрогенами);
- острый холецистит;
- воспаление тканей печени;
- гастродуоденит;
- нарушение кровоснабжения органа.
Предрасполагающими факторами развития деструктивной формы панкреатита являются отягощенная наследственность и врожденные аномалии развития поджелудочной железы.
Симптомы
Для панкреатита характерны:
- постоянная опоясывающая боль, выраженность которой зависит от степени деструкции тканей, отдает в левую часть живота, плечо и поясницу (при разрушении нервных волокон болевой симптом может уменьшаться, что является плохим признаком);
- неукротимая и многократная, не облегчающая самочувствие человека рвота (в рвотных массах присутствуют пища, желчь и сгустки крови);
- сухость кожи и слизистых оболочек является признаком обезвоживания организма на фоне потери жидкости во время рвоты.
- тошнота, белый налет на языке, привкус горечи во рту;
- нарушения работы ЖКТ: задержка стула и газов, уменьшение перистальтики (сократимости) кишечника плоть до пареза, метеоризм, ощущение вздутия живота;
- подкожные кровоизлияния и гематомы в области живота;
- серый с желтушным оттенком цвет кожи;
- частое сердцебиение, падение артериального давления, возможно состояние коллапса, лихорадка;
- частое дыхание, что свидетельствует о выраженной интоксикации;
- спутанность сознания в виде возбудимости, сонливости или комы по причине поражения головного мозга (энцефалопатия) на фоне колебания уровня глюкозы и токсинемии (попадания токсинов в кровь);
- наличие уплотнения в полости брюшины, что определяется при пальпации или визуально спустя 5 дней с начала панкреатита (указывает на наличие инфильтрата, т.е. участка уплотнения тканей).

Для панкреатита характерно частое сердцебиение, а также падение артериального давления.
Данные симптомы деструктивного панкреатита обусловлены нарушением пищеварения, интоксикацией организма и некрозом тканей.
Диагностика
Диагноз ставится врачом (гастроэнтерологом). При необходимости требуется консультация инфекциониста, хирурга и реаниматолога. Перед лечением больных понадобятся:
- опрос пациента;
- внешний осмотр;
- пальпация;
- аускультация (выслушивание);
- измерение температуры тела, артериального давления, подсчет частоты дыхания и сердцебиения;
- УЗИ брюшной полости;
- визуальный осмотр органов посредством лапароскопии;
- общий и биохимический анализы крови и мочи;
- определение уровня ферментов поджелудочной;
- КТ или МРТ;
- бактериологический посев крови.

Диагноз ставится врачом (гастроэнтерологом), который обязательно проводит опрос пациента.
Деструктивный панкреатит нужно уметь отличать от аппендицита, желчной колики, острой кишечной непроходимости, тромбоза сосудов, аневризмы и атипичной формы инфаркта миокарда.
Анализы
При исследовании крови выявляются следующие нарушения:
- ускорение СОЭ;
- высокий уровень лейкоцитов;
- повышение активности ферментов поджелудочной железы в крови;
- высокий уровень амилазы и липазы.
Возможно повышение билирубина и печеночных ферментов, что указывает на дисфункцию печени и желчного пузыря.
Лапароскопия
Лапароскопия — это инвазивный (травматичный) метод обследования больных, с помощью которого проводится осмотр органов брюшной полости. Делается небольшой (1-1,5 см) прокол в брюшной стенке, через который вводится лапароскоп (трубка с видеокамерой).

Лапароскопия — это инвазивный метод обследования больных, с помощью которого проводится осмотр органов брюшной полости.
При помощи лапароскопии можно оценить состояние поджелудочной и окружающих тканей.
Лечение
Лечение деструктивного панкреатита сочетает в себе применение медикаментов и проведение операции. Главными аспектами терапии являются:
- обезболивание;
- устранение провоцирующих факторов;
- снижение секреторной активности органа;
- очищение крови;
- восстановление ОЦК (объема циркулирующей крови), кислотно-щелочного и электролитного состояния;
- дезинтоксикация организма;
- удаление очага деструкции тканей.
При приступе острого панкреатита может потребоваться оказать человеку первую помощь. Она включает в себя вызов скорой помощи, обеспечение покоя, придание человеку позы сидя с наклоном туловища вперед, отказ от пищи и алкоголя и применение обезболивающих.

При приступе острого панкреатита больной должен полностью отказаться от пищи.
Прием медикаментов
При деструктивных процессах на фоне панкреатита назначаются следующие лекарства:
- ингибиторы протеиназ (Апротекс);
- антибиотики (карбапенемы, цефалоспорины);
- наркотические и ненаркотические обезболивающие (Баралгин, Анальгин, Трамадол);
- спазмолитические средства (Но-Шпа, Спазмалгон, Дротаверин, Папаверина Гидрохлорид МС, Спарекс, Дюспаталин);
- антигистаминные (Димедрол-Виал);
- противорвотные (Церукал, Перинорм);
- дезинтоксикационные, белковые и солевые растворы.
Дополнительно могут использоваться симптоматические препараты (жаропонижающие, транквилизаторы, блокаторы дофаминовых рецепторов), гепатопротекторы и желчегонные.

При остром панкреатите противопоказано принимать препарат Креон.
При остром панкреатите противопоказаны любые ферменты (Панзинорм, Креон, Пангрол) ввиду риска опаснейшего патологического процесса.
Хирургическое вмешательство
В большинстве случаев при данной патологии требуется операция. Она помогает восстановить отток панкреатического сока и ликвидировать некротический участок органа. Наиболее эффективно пункционно-дренирующее лечение.
Операция показана и в случае выявления камней, абсцессов или кист.
Больному устанавливается дренаж, проводится некрэктомия (удаление омертвевших тканей). Реже требуется резекция. Методика выполнения операции может быть пункционной, лапаротомической (со вскрытием брюшной полости) и лапароскопической (посредством прокола). Хирургическое вмешательство проводится не ранее 5 дня с начала развития панкреатита.
Диета
При деструктивном панкреатите в первые сутки назначается стол №0. Он предполагает временный отказ от пищи.

При деструктивном панкреатите в первые сутки больной должен пить чистую воду.
Рекомендуется питье чистой воды, морсов, негазированной минеральной воды и отвара шиповника. Через 3-5 дней в меню включают каши на воде и супы. Постепенно рацион расширяется. Больным с острым панкреатитом показан стол №5.
Диета предполагает:
- отказ от запрещенных продуктов (жирных рыбы и мяса, желтков яиц, сала, чипсов, специй, солений, колбасы, сливок, кофе, шоколада, газированной воды, бобовых, грибов, выпечки и сладостей);
- дробное питание 4-6 раз в день с соблюдением интервалов в 3-3,5 часа;
- правильный способ приготовления блюд (тушение, запекание, отваривание).
Диетическое питание при деструктивном панкреатите разрешает употребление:
- блюд из овощей (после их предварительного отваривания);
- сладких фруктов и ягод;
- пюре;
- вегетарианских супов;
- нежирных кисломолочных продуктов;
- постной рыбы (трески, щуки);
- киселей, сладкого сока, чая;
- круп.

Диетическое питание при деструктивном панкреатите разрешает употребление вегетарианских супов.
Осложнения деструктивного панкреатита
Несвоевременная терапия и самолечение приводят к тяжелым последствиям. Осложнениями деструктивного панкреатита являются:
- внутрибрюшное кровотечение;
- переход заболевания в хроническую формы с ферментативной недостаточностью;
- шок;
- гиповолемия (снижение объема крови);
- перитонит (воспаление брюшины);
- анемия;
- образование полости с капсулой;
- абсцесс (полость с гноем);
- фиброз (разрастание соединительной ткани);
- флегмона (разлитое гнойное воспаление тканей);
- закупорка сосудов (воротной вены) тромбом;
- образование стрессовой язвы;
- сепсис (заражение крови).

Несвоевременная терапия и самолечение приводят к тяжелым последствиям. Осложнением деструктивного панкреатита является анемия.
Наиболее часто встречаются гнойные осложнения. Они могут развиваться параллельно с некрозом тканей или через 1-2 недели.
Панкреонекроз 2 степени
При некрозе 2 (средней) степени наблюдаются выраженные симптомы интоксикации в сочетании с местными осложнениями. Системные расстройства при панкреатите выражены слабо или отсутствуют. Адекватное лечение позволяет добиться выздоровления.
Прогноз жизни
На исход деструктивного панкреатита влияют следующие факторы:
- степень разрушительного действия на ткани ферментов;
- величина очага некроза;
- наличие местных и системных осложнений;
- возраст больных;
- наличие сопутствующей патологии;
- своевременность операции.
Наиболее плохой прогноз наблюдается при таких факторах:
- человек старше 50 лет;
- повышение уровня лейкоцитов в крови более 16*109/л;
- высокая концентрация мочевины;
- повышение активности печеночных ферментов;
- гипергликемия (развитие сахарного диабета);
- обезвоживание.
В тяжелых случаях вероятность летального исхода превышает 50%. Раннее лечение позволяет снизить риск и улучшить прогноз.
Источник
Комментарии
Опубликовано в журнале:
«ХИРУРГИЯ» 9, 2017
М.А. Барская1, В.А. Завьялкин1, Д.В. Быков2, А.В. Варламов2, А.И. Кузьмин1, М.И. Терехина1, В.В. Щуклова1
1ФГБОУ «Самарский государственный медицинский университет Министерства здравоохранения Российской Федерации»; 2ГБУЗ СОКБ им. В.Д. Середавина, Самара, Россия
Ключевыеслова: деструктивныйпанкреатит, панкреонекроз, дети, реамберин.
Острый панкреатит у детей, являясь достаточно редкой патологией детского возраста [1—3], врачами первичного звена диагностируется лишь у 19,6% больных [4]. Причины острого панкреатита у детей многообразны. Часто эта патология развивается после травмы поджелудочной железы, в результате нарушения диеты, лекарственного воздействия [4—8].
По данным литературы, общая летальность при остром панкреатите в детском возрасте составляет 2,1%, а при деструктивных формах (панкреонекроз), являющихся тяжелым гнойно-септическим заболеванием, уровень смертности возрастает до 50% [4, 5, 7, 9].
Диагностика и лечение острого деструктивного панкреатита у детей является сложной проблемой. В лечебно-диагностическом алгоритме значительная роль принадлежит использованию таких методов, как компьютерная томография (КТ), прокальцитониновый тест (РСТ), диагностическая и лечебная лапароскопия, а также применение в комплексном лечении современных антибактериальных препаратов, ингибиторов протеаз (сандостатин) и экстракорпоральной детоксикации. Большое значение в терапии острого панкреатита приобретает инфузионная терапия, направленная на устранение нарушений обмена веществ на фоне эндогенной интоксикации, обеспечение транспорта кислорода к клеткам, а также поддержание оптимальных условий для его утилизации [10].
Любая гипоксия независимо от причин ее возникновения сопровождается повреждением дыхательной цепи митохондрий и энергодефицитом, поэтому даже при достаточном поступлении кислорода клетка не способна его использовать, что свидетельствует о необходимости введения дополнительных энергетических субстратов, способных восстановить функционирование дыхательной цепи митохондрий и поддержать жизнедеятельность клетки в целом.
Одним из инфузионых препаратов комплексного действия, обладающим выраженным цитопротекторным эффектом, является реамберин (ООО «НТФФ «ПОЛИСАН», Санкт-Петербург) — инфузионный антигипоксант на основе сукцината, что доказано в достаточно большом количестве исследований как у взрослых, так и у детей [10].
Цель исследования — изучение особенностей течения и результатов лечения острого деструктивного панкреатита у детей, лечившихся в детских хирургических отделениях Самары.
Материалиметоды
С 1999 по 2016 г. под нашим наблюдением в детских хирургических отделениях ЛПУ Самары находился 61 ребенок с различными формами панкреонекроза. В диагностике патологии применялись клинические, лабораторные, ультразвуковые методы исследования (УЗИ), компьютерная томография (КТ), диагностическая лапароскопия. Консервативное лечение острого панкреатита включало купирование болевого синдрома, подавление неукротимой рвоты, борьбу с парезом кишечника и нарушениями кислотно-щелочного равновесия, детоксика-цию, антиферментную и антибактериальную терапию. Пациенты были разделены на две группы: основную группу составили 17 пациентов, в программу инфузионной терапии которых входил антигипоксант реамберин в дозировке 10 мл на килограмм в сутки внутривенно, суточная доза распределялась на 2 введения в течение 5—7 дней. Контрольная группа состояла из 44 детей, у которых проводилась стандартная инфузионная терапия. Всем детям проводилась санация и сквозное дренирование полости сальниковой сумки трубчатым дренажем из ПВХ. У 53 (86,9%) пациентов в качестве доступа использовалась ла-паротомия, у 8 (13,1%) детей выполнено лапароскопическое вмешательство. Сквозные дренажи в послеоперационном периоде использовались для фракционного промывания сальниковой сумки, в дальнейшем через 7—14 дней (по уменьшению отделяемого детрита) дренаж менялся на леску, с последующем ее удалением через 1—1,5 мес. У 35 детей проводились наложение холецистостомы.
Распределениеразличныхформострогопанкреатитаввозрастномаспекте
| Форма панкреатита | 3—6 лет | 7—11 лет | 11—15 лет | Всего |
| Панкреонекроз жировой | 1 | 7 | 7 | 15 |
| Панкреонекроз геморрагический | 1 | 9 | 7 | 17 |
| Панкреонекроз смешанный | 1 | 8 | 20 | 29 |
Результатыиобсуждение
При панкреонекрозе выявлены следующие этиологические факторы:
- закрытая травма живота — 19 детей;
- открытая травма живота — 1;
- алиментарный фактор — 16;
- после операции по поводу ВПС (тетрады Фалло) — 1.
В 24 наблюдениях причина панкреонекроза не уста
новлена.
В работе использована классификация, предложенная на IХ Всероссийском съезде хирургов, основанная на известной классификации, принятой на международном съезде панкреатологов в Атланте в 1992 г.
Распределение пациентов по формам панкреонекро-за представлены в таблице.
Оперативные вмешательства выполнялись по следующим показаниям:
- перитонит;
- инфицированный панкреонекроз;
- аррозивное кровотечение;
- забрюшинная флегмона.
При панкреонекрозе отмечены следующие осложнения:
- ферментативный перитонит — 31;
- параколическая флегмона — 2;
- аррозивное кровотечение — 2;
- панкреатогенный абсцесс — 2;
- флегмона толстой кишки — 2;
- тяжелый сепсис с ПОН — 3.
Панкреонекроз у детей сопровождался выраженной
симптоматикой и тяжелым течением. Дети младшего возраста были беспокойными, отказывались от еды, появлялась рвота. Двигательное беспокойство сменялось адинамией, отсутствием реакции на окружающих. Старшие дети жаловались на боли в эпигастральной области, опоясывающую боль, иррадиацию боли в левую лопатку, левое надплечье, многократную рвоту, не приносящую облегчения. В рвотных массах в начале определялось желудочное содержимое, а затем — «застойное». Быстро развивались признаки интоксикации: головная боль, слабость, повышение температуры тела до субфебрильной или фебриль-ной, озноб, спутанность сознания, тахикардия, олигурия.
При клиническом исследовании определялось вздутие живота в эпигастрии, болезненность и напряжение в этой же области, положительный симптом Щеткина— Блюмберга, положительный симптом Воскресенского (исчезновение пульсации брюшной аорты), положительный симптом Мейо—Робсона (болезненность в реберно-позвоночном углу слева).
Прогрессирование панкреонекроза клинически выражалось в нарастании симптомов интоксикации, появлении гектической лихорадки.
Диагностика острого деструктивного панкреатита основывалась на детальной оценке клинической картины, лабораторных показателей, данных УЗИ, КТ, лапароскопии.
У всех больных с панкреонекрозом при поступлении отмечался гиперлейкоцитоз, увеличение ЛИИ, гипергликемия, повышение амилазы крови и мочи в 3—10 раз, значительное увеличение липазы в сыворотке крови, повышение С-реактивного белка до 150 мг/л, повышение РСТ больше 10. Ультразвуковое исследование позволяло выявить изменение эхогенности поджелудочной железы, выпот в сальниковой сумке и брюшной полости. При КТ выявлялись: изменение структуры поджелудочной железы, перипанкреатогенная инфильтрация, выпот в сальниковой сумке. У 2 (3,2%) больных с панкреонекрозом выявлены абсцессы железы.
Оперирован 61 пациент с панкреонекрозом. Хирургическая тактика заключалась в срединной лапаротомии (у 53 (86,9%) больных) или лапароскопии (у 8 (13,1%) пациентов), ревизии сальниковой сумки с осмотром поджелудочной железы, сквозном дренировании сальниковой сумки и дренировании брюшной полости. При наличии напряженного желчного пузыря производилась холеци-стостомия. У 4 (6,5%) больных во время оперативного вмешательства обнаружено вовлечение в воспалительный процесс брыжейки поперечной ободочной кишки. Этим пациентам выполнено дополнительное дренирование брюшной полости силиконовым перфорированным дренажем из свободной брюшной полости через mesocolon, сальниковую сумку с выведением дренажа через контрапертуру в левом подреберье. В 2 (3,2%) наблюдениях диагностирована флегмона ободочной кишки, произведена резекция толстой кишки с выведением терминальной илеостомы.
У 9 (14,8%) пациентов с посттравматическим деструктивным панкреатитом диагностировано повреждение селезенки. В 3 (4,9%) наблюдениях выполнена спленэкто-мия, у 6 (9,8%) больных произведены органосохраняющие операции (ушивание области повреждения с использованием ТахоКомба). Затем были выполнены сквозное дренирование сальниковой сумки и дренирование брюшной полости. Сквозные дренажи в послеоперационном периоде использовались для фракционного промывания сальниковой сумки.
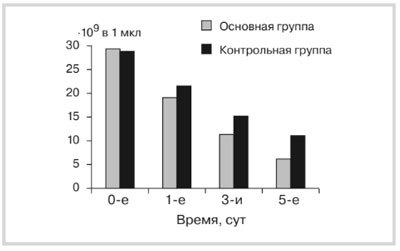
Рис. 1. Динамикалейкоцитозаудетейспанкреонекрозом.
Рис. 2. ДинамикаЛИИдетейспанкреонекрозом.
При уменьшении или исчезновении в промывных водах секрета поджелудочной железы и некротических масс сквозные трубчатые дренажи менялись на трубчатые дренажи меньшего диаметра, затем на леску, которая удалялась через 1—1,5 мес. Трубчатый дренаж из холецистосто-мы удаляли по мере уменьшения или исчезновения выделения желчи. Все пациенты с панкрео некрозом получали интенсивную терапию с применением тропных к ткани поджелудочной железы антибиотиков (карбапенемы, аминогликозиды, цефалоспорины III, IV поколений), сандостатин, местную гипертермию, инфузионную терапию, гипербарическую оксигенотерапию.
Изучение уровня лейкоцитов у детей с панкреонекро-зом при поступлении в стационар выявило его значимое увеличение во всех группах сравнения. Динамика лейкоцитоза обнаружила статистически достоверное снижение показателей на 3-и сутки у пациентов основной группы по сравнению с контрольной (p≤0,5). Изучение динамики уровня лейкоцитов показало статистически достоверное снижение этого показателя на 3-и сутки в основной группе пациентов (11,3·109±1,3) по сравнению с контрольной (15,5·109±1,2) при p=0,005 и на 5-е сутки в основной группе (до нормы: 7,6·109±0,9) по сравнению с контрольной (11,7·109±1,1) при p=0,001 (рис. 1).
Анализ динамики показателя лейкоцитарного индекса интоксикации по Кальф—Калифу у детей с панкреоне-крозом выявил статистически значимое увеличение в основной (до 3,2±0,2) и контрольной (3,3±0,4) группах, p≤0,5. Через 1 и 3 дня обнаружено более значимое достоверное снижение ЛИИ у пациентов основной группы (до 1,8±0,2, p=0,01 и 1,3±0,3 соответственно) по сравнению с детьми контрольной группы (до 2,5±0,3 и 1,7±0,2 соответственно). Через 5 дней результаты сравнения ЛИИ у больных основной группы достоверно подтвердили снижение данного показателя практически до нормы (1,07±0,2) в отличие от ЛИИ у детей контрольной группы (1,3±0,2) (p≤0,5) (рис. 2).
Изучение изменений СОЭ выявило через 1 и 3 дня значимое снижение данного показателя у детей основной группы до 12,3±1,2 и 9,7±0,9 мм/ч соответственно по сравнению с детьми контрольной группы (до 15,7±0,9 и 13,2±1,1 мм/ч соответственно), p≤0,5. Через 5 сут результаты анализа СОЭ выявили достоверное уменьшение практически до нормы у детей основной (6,3±0,3 мм/ч) и контрольной групп до 9,5±0,9 мм/ч, p=0,01.
Исследование динамики регрессии кишечной недостаточности кишечника обнаружило достоверно значимое ее купирование у пациентов основной группы уже на 2-е сутки по сравнению с контрольной группой, у которых нормализация данного показателя происходила на 3—5-е сутки, в среднем на полтора дня позже p≤0,5.
Анализ динамики показателей ферментов поджелудочной железы не выявил статистически значимых различий в основной и контрольной группах.
Среднее пребывание больных с панкреонекрозом составило 40,5 дня.
Умерли 3 (4,9%) детей с панкреонекрозом: 1 ребенок с забрюшинной флегмоной, тяжелым сепсисом с полиорганной недостаточностью; 2 (3,8%) детей с флегмоной толстой кишки, тяжелым сепсисом с полиорганной недостаточностью.
В 4 наблюдениях сформировались кисты поджелудочной железы, которые дренированы под контролем УЗИ. Дети выздоровели.
Заключение
Исследование сравнимых показателей основной и контрольной групп обнаруживают более быстрое снижение симптомов интоксикации, таких как лейкоцитоз, лейкоцитарной индекс интоксикации, исчезновение эн-теральной недостаточности, в инфузионной терапии которых применялся Реамберин.
Вывод
Несмотря на редкость острого панкреатита у детей, следует помнить о возможности развития деструктивного процесса в поджелудочной железе (панкреонекроза).
В этиологии острого панкреатита имеет значение закрытая травма живота, нарушение диеты, хронические заболевания ЖКТ, печени, желчного пузыря.
В диагностике деструктивного панкреатита наряду с клиникой большое значение имеют лабораторные данные, УЗИ, КТ, диагностическая лапароскопия.
При инфицированном панкреонекрозе необходимо адекватное дренирование и санация сальниковой сумки.
Применение в инфузионной терапии антигипоксанта реамберин позволяет быстрее добиться снижения симптомов интоксикации и, как следствие, уменьшить сроки пребывания больных с панкреонекрозом в стационаре.
Авторы заявляют об отсутствии конфликта интересов.
ЛИТЕРАТУРА/REFERENCES
1. Болезниподжелудочнойжелезыудетей. Под ред. Бельмера С.В., Разумовского А.Ю., Корниенко Е.А., Приворотского В.Ф. М.: Медпрактика-М; 2015. [Diseases of the pancreas in children. Eds. Bel’mer S.V., Razumovskogo A.Yu., Kornienko E.A., Приворотско-го V.F. M.: Medpraktika-M; 2015. (In Russ.).]
2. Гасилина Т.В., Бельмер С.В. Панкреатиты у детей. Лечащийврач. 2009;1. [Gasilina TV, Belmer SV. Pancreatitis in children. Lechashchii vrach. 2009;1. (In Russ.).]
3. Cofini M, Favoriti P, Quadrozzi F. Acute pancreatitis in pediatric age: our experience on 52 cases. Minerva Pediatr. 2014;66:4:275-280.
4. Цуман В.Г., Римарчук Г.В., Шербина В.И., Семилов Э.А., На-ливкин А.Е., Сивенкова Н.В. и др. Острыйпанкреатитудетей (клиника, диагностика, лечение). Пособие для врачей. Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского. 2001. [Tsuman VG, Rimarchuk GV, Sherbina VI, Semilov EA, Nalivkin AE, Sivenkova NV. Acute pancreatitis in children (clinic, diagnosis, treatment). Manual for doctors. And others — Moscow Regional Scientific Research Clinical Institute M.F. Vladimirsky. 2001. (In Russ.).]
5. Баиров Г.А. Хирургияподжелудочнойжелезыудетей. <


