Стадии развития язвы желудка
(по
А.И. Мартынову, Н.А.Мухину, В.С. Моисееву
с соавт. 2004).
По |
Ассоциированная Не |
По |
Язвы
Язвы
Сочетанные |
По |
Одиночные, |
По |
Малые, Средние, Большие, Гигантские, |
По |
Типичные Атипичные:
|
По |
с |
По |
Впервые Рецидивирующее
|
По |
Обострение Ремиссия:
-эпителизация -рубцевание
|
По |
Кровотечение, |
Этиология
Основную
роль в развитии язвенной болезни сейчас
отводят Helicobacter pylori. Существует несколько
механизмов, с помощью которых этот
микроорганизм вызывает развитие
заболевания.
1. Воздействие
вакуолизирующего цитотоксина VacA, который
вырабатывает большинство штаммов H.
pylori, и аммиака, образующегося при
расщеплении мочевины уреазой, приводит
к вакуолизации эпителиальных клеток и
их гибели. В результате действия
бактериальных ферментов нарушается
целостность мембран эпителиальных
клеток и снижается их резистентность
к повреждающим факторам. Кроме того,
фосфолипазы способны нарушать защитную
функцию желудочной слизи.
2. Воспалительная
реакция, развивающаяся в слизистой
оболочке желудка в ответ на внедрение
H. pylori, сама по себе способствует нарушению
целостности желудочного эпителия.
3. У
больных, инфицированных H. pylori, повышаются
концентрации сывороточного гастрина
(пептидный гормон, секретируемый
антральными G-клетками и стимулирующий
желудочную секрецию) и пепсиногена
(вырабатывается главными клетками
фундальных желез слизистой оболочки
дна желудка), что считают важным фактором
риска развития хронического гастрита
и язвы двенадцатиперстной кишки.
Кроме
этого выделяют также предрасполагающие
факторы:
1)
отягощенная наследственность,
2)
неблагоприятные условия внешней среды,
среди которых ведущее место занимает
нерегулярное питание, а также курение,
прием алкоголя, частые стрессы и
нервно-психические травмы.
Выделяют
также генетические маркеры:
1) наличие
О (I) группы крови;
2) неспособность
секретировать аглютиногены крови АВ в
желудок;
3) врожденный
дефицит α1-антитрипсина, р2-макроглобулина,
которые в норме обеспечивают защиту
слизистой оболочки желудка и
двенадцатиперстной кишки от агрессии
ацидопептического фактора и участвуют
в процессах регенерации;
4) дефицит
в желудочной слизи фукогликопротеинов
и гликозаминов, входящих в состав
желудочной и дуоденальной слизи и
являющихся основным химическим
протектором слизистой оболочки желудка
и двенадцатиперстной кишки;
5) генетически
обусловленное увеличение количества
обкладочных клеток (до 2 млрд, при норме
1 млрд), обусловливающей существенное
повышение кислотной продукции.
Генетические
маркеры отягощенности ЯБ примерно в 3
раза чаще выявляются у кровных
родственников больных по сравнению с
общей популяцией. У больных ЯБ чаще
всего определяются антигены HLA В5, В14 и
В15; при их наличии частота развития язв
возрастает примерно в 3 раза. Хотя женщины
болеют в 3-4 раза реже, чем мужчины, тем
не менее, у них определяется большая
генетическая предрасположенность к ЯБ
(женщины являются носителями гена). При
наличии полигенного блока наследственных
факторов ЯБ у конкретного человека ее
развитие возможно только при воздействии
на организм комплекса неблагоприятных
влияний окружающей среды. Среди них
основное значение имеют нервно-психические
факторы, неправильное питание, вредные
привычки, пилорический хеликобактер и
лекарственные воздействия.
Пусковым
механизмом развития ЯБ могут быть
длительные психоэмоциональные перегрузки,
повторные психические травмы, трудные
жизненные ситуации. Вместе с тем
психические воздействия являются лишь
кофакторами, которые взаимодействуют
с генетической предрасположенностью.
Нарушения
ритма и характера питания, быстрая еда
и еда всухомятку, различные приправы и
специи способны вызвать раздражение и
секреторные изменения слизистой оболочки
желудка.
В
возникновении ЯБ имеют значение вредные
привычки, такие как курение, злоупотребление
алкоголем и кофе. Известно, что никотин
способствует гиперплазии париетальных
клеток и вызывает гиперацидность
желудочного сока, повышает уровень
пепсиногена в крови, угнетает
слизеобразование в результате снижения
синтеза простагландинов и кровотока,
способствует дуоденогастральному
рефлюксу. Алкоголь повреждает
слизисто-бикарбонатный барьер, усиливая
обратную диффузию ионов водорода. Кофе
стимулирует секрецию соляной кислоты
и пепсина.
Нестероидные
противовоспалительные средства вызывают
резкое торможение синтеза местных
простагландинов группы Е с ослаблением
их цитопротекторного действия на
слизистую оболочку желудка и
двенадцатиперстной кишки.
В
основе патогенеза язвенной болезни
лежит нарушение динамического равновесия
между факторами агрессии и защиты
слизистой оболочки желудка и
двенадцатиперстной кишки.
Клиническая
картина
Клинические
проявления язвенной болезни разнообразны
и зависят от многих факторов, например,
возраста, пола, давности заболевания
и, что особенно важно, от локализации
язвы.
Ведущим
симптомом является боль в эпигастральной
области. Боль, как правило, периодическая,
связанная с приемом пищи. Различают
ранние боли – боли, возникающие через
15-20 минут после еды, они типичны для
локализации язвы в желудке. Поздние
боли — это боли, возникающие на высоте
пищеварения, через 1,5-2 часа после еды.
Эти боли характерны для язвы расположенной
около привратника и в 12-перстной кишке.
Болевые ощущения могут отмечаться и по
утрам, натощак (так называемые «голодные
боли»), а так же ночные боли, которые
так же характерны для язвы в 12-перстной
кишке. Важно отметить, что после приема
пищи, особенно жидкой (молока и др.) боли
могут исчезать или уменьшаться, а
возобновляются они через 1,5-2 часа.
Что
касается точной локализации болей, то
следует отметить, что при язве желудка
боли ощущаются в подложечной области
выше пупка, при язве 12-перстной кишки —
справа от средней линии живота (в области
проекции луковицы 12-перстной кишки).
Боли могут иррадиировать в левый сосок,
за грудину, в левую лопатку, грудной
отдел позвоночника.
Болевой
приступ возникает вследствие раздражающего
действия желудочного сока на язву,
рефлекторного усиления перистальтики
желудка, спазма его мускулатуры в зоне
язвы или спазма привратника. Боли могут
отмечаться в связи с перигастритом,
перидуоденитом или пенетрацией язвы в
соседние органы. Но тогда они становятся
постоянными.
Рвота.
Наблюдается у 70% больных. Возникает она,
как правило, без предшествующей тошноты,
на высоте болей, принося чувство
облегчения. Вот почему некоторые больные
ее вызывают искусственно. Рвота
объясняется сильным спазмом привратника
и мощной антиперистальтической волной.
Открывается кардиальная часть пищевода
и содержимое желудка выбрасывается
наружу.
Нередки
жалобы на отрыжку кислым и изжогу.
Появление изжоги связано с забрасыванием
желудочного содержимого в нижнюю треть
пищевода вследствие недостаточности
кардиального сфинктера. Она чаще
наблюдается при повышенной кислотности
желудочного сока, но может быть и при
нормальной или даже пониженной кислотности
желудочного содержимого.
Аппетит
при язвенной болезни 12-перстной кишки
нередко повышен. Однако связь болей с
приемом пищи вызывает иногда у больных
страх перед едой (citofobia).
Уменьшение
массы тела наблюдается при осложнении
язвенной болезни — стенозе привратника
или раковом перерождении язвы.
Запоры
при язвенной болезни обусловлены
снижением перистальтики кишечника и,
по-видимому, снижением секреторной его
функции, чаще наблюдается при повышенной
кислотности желудочного содержимого.
Общие
симптомы заболевания: слабость,
сердцебиение, реже боли в области сердца,
которые у молодых людей связаны с
нарушением функции вегетативной нервной
системы, у пожилых — с рефлекторной
стенокардией. Артериальное давление у
большинства больных несколько понижено.
При
физикальном обследовании в связи с
преобладанием тонуса парасимпатической
нервной системы может отмечаться цианоз
кистей и влажность ладоней, усиленное
потоотделение, выраженный красный, реже
белый, дерматографизм. Язык обложен
беловатым налетом при локализации язвы
в желудке, а при язве в 12-перстной кишке
— чист. На коже живота нередко обнаруживается
коричневая пигментация кожи от длительного
применения грелок.
При
поверхностной или глубокой пальпации
эпигастрия определяется болезненность
обычно справа и несколько выше пупка.
У ряда больных отмечается мышечное
напряжение вследствие вовлечения в
процесс брюшины, что подтверждается
симптомом Менделя (боль при отрывистых
ударах пальцем кисти по подложечной
области). Обнаружение позднего шума
плеска справа от средней линии (симптом
Василенко) свидетельствует о нарушении
эвакуаторной функции желудка. У ряда
больных определяются болевые точки на
уровне тел и остистых отростков грудных
и поясничных позвонков (симптом Боаса,
Опенховского).
Секреторная
функция желудка. Высокие показатели
секреции характерны для пилородуоденальных
язв. Секреция в межпищеварительный
период (базальная, ночная) нередко
достигает значительной величины. У
страдающих язвенной болезнью 12-перстной
кишки повышено кислото- и пепсиногеновыделение.
При язве тела и кардиального отдела
желудка в большинстве случаев показатели
секреции либо понижены, либо не отличаются
от нормы.
Рентгенологическое
исследование. Прямым признаком язвы
является наличие язвенной «ниши»
(дефекта стенки желудка или 12-перстной
кишки, заполняющегося контрастным
веществом и выступающего за линию
контура желудка). Иногда ниша выявляется
не на контуре, а на рельефе слизистой
оболочки в виде контрастного пятна, в
котором задерживается некоторое
количество контраста после прохождения
его основной части в дистальные отделы
кишечника.
Однако,
синдром «ниши» выявляется в 80-85% случаев.
Причиной этого являются маленькие
размеры язвы, наличие воспалительного
вала вокруг язвы, резкая гипертрофия
складок слизистой.
Фиброгастроскопическое
исследование играет огромную роль в
постановке диагноза. Оно позволяет не
только обнаружить язву, но и произвести
биопсию области язвы, что позволит не
пропустить ее озлокачествление. Это
особенно важно при локализации язвы в
желудке. В настоящее время
фиброгастроскопический метод позволяет
производить и лечебные манипуляции
такие, как облучение лазерным излучением,
орошение лекарственными препаратами.
Течение
заболевания
В
течении хронической язвенной болезни
можно выделить три стадии:
• I
стадия — функциональных расстройств
(предъязва);
• II
стадия — органических изменений в
желудке, 12-перстной кишке;
• III
стадия — рубцевания и послеязвенных
осложнений.
Из
особенностей язвенной болезни у женщин
следует отметить то, что язвы имеют
меньшие размеры, чем у мужчин, и течение
у них более благоприятное. Меньше частота
осложнений и лучшие результаты
консервативного лечения.
Осложнения.
Их целесообразно разделить на две
группы:
1)
связанные непосредственно с
прогрессированием процесса, углублением
язвы, ее трансформацией;
2)
связанные с реакцией ряда органов и
систем на патологические изменения,
развивающиеся в га-стродуоденальной
зоне.
К
осложнениям первой группы относятся:
кровотечение, перфорация или прободение
язвы, стеноз привратника, пенетрация
язвы, озлокачествление (малигнизация).
К
осложнениям второй группы относятся:
спастическая дискинезия кишечника,
дискинезия желчевыводящих путей,
реактивный панкреатит, реактивный
гепатит.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
- Читайте по теме:
Лечение язвы двенадцатиперстной кишки - Диета при язве желудка
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| Вследствие приема медикаментов | Вторая по частоте причина появления патологии. К таким лекарствам относятся:
|
| Как осложнение различных хронических заболеваний |
|
| В результате острых заболеваний и состояний (так называемые «стрессовые язвы») |
|
| Социальные причины |
|
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе, возникающее после еды;
- быстрое насыщение;
- ощущение вздутия живота.
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 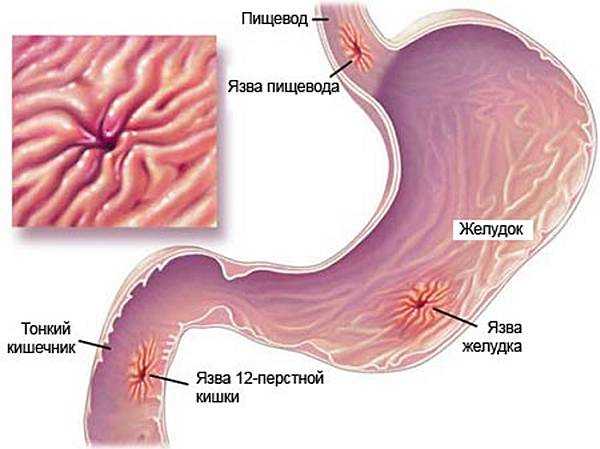
Пенетрация
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Кровотечение
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы (см. причины кровотечения из заднего прохода). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
Методы обнаружения язвы желудка:
- Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
- Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
- рН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Способы выявления хеликобактера:
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н+/К+-АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Подробно см. Диета при язве желудка, меню, продукты.
Питание больных
К пище выдвигаются два основных требования: она должна быть полноценной и щадить слизистую оболочку от химического и физического повреждения. Рекомендуется кушать 5-6 раз в сутки, небольшими порциями. Блюда должны быть мелко измельченными или жидкие, не горячие и не холодные, в вареном или пареном виде (см. подробную статью о питании — что можно есть при язве и гастрите).
Что можно есть? | Что нужно категорически исключить? |
|
|
Лечение народными средствами
Изжогу помогут снять свежее молоко, сода, отвар из корня аира, все виды орехов, порошок гороха и сок моркови (см. лекарства от изжоги). Для нейтрализации соляной кислоты, содержащейся в желудочном соке, используют свежий картофельный сок. Для этого необходимо натереть корнеплод на терке и процедить полученную массу через марлю. Принимают картофельный сок по пол стакана за час до завтрака в течение недели.
Способствуют выздоровлению и лечение травами. Лекари рекомендуют настои кипрея, тысячелистника, сушеницы болотной, листьев земляники и яблони, семян льна, почек осины, березового гриба чаги.
Целебными свойствами обладает также особый травяной сбор, в который входят корневище девясила, цветки ромашки, тысячелистник, чистотел, сушеница болотная, семя льна, корень солодки, плоды шиповника. Все травы нужно хорошо промыть, просушить и залить кипятком. Принимать желательно по столовой ложке за 10 минут до приема пищи. Положительный результат не заставит себя ждать.
Источник