Стадии и диагностика панкреатита
Диагностика панкреатита (pancreatitis, лат.) – это сложный и многоэтапный процесс, включающий в себя сбор жалоб, подробного анамнеза, проведение ряда лабораторных и инструментальных исследований. Такое разнообразие диагностических методов обусловлено тем, что панкреатит может протекать под «маской» заболеваний других органов брюшной полости. Чтобы провести точную диагностику и дифференциальный диагноз, необходимо комплексное обследование пациента. Начнём по порядку.
Жалобы больного
Уже по первым жалобам пациента можно достаточно точно диагностировать острое или хроническое воспаление в поджелудочной железе, тем самым провести дифференциальный диагноз на этапе опроса. На заболевание указывают следующие жалобы:
- Боли интенсивные, возникающие через полчаса после приёма жирной или жареной пищи, после употребления алкогольных напитков. Они носят опоясывающий характер, распространяются по всему животу с иррадиацией в поясницу, лопатку. Болевой синдром сохраняется длительное время, не купируется приёмом привычных анальгетиков.
Важно! Не у всех пациентов отмечаются боли. В 15% случаев патология протекает безболезненно или бессимптомно, что приводит к ошибкам в постановке диагноза.
- Жалобы на отрыжку, рвоту, метеоризм, жидкий, частый стул. Нарушения пищеварения обусловлены атонией двенадцатиперстной кишки и обратным забрасыванием панкреатического сока в протоки. И для острого, и для хронического панкреатита специфична рвота, не приносящая облегчения состояния. Напротив, больной продолжает ощущать тошноту. При этом отмечается горький привкус во рту или горький привкус рвотных масс.
- Потеря массы тела, мышечная слабость, авитаминоз. Данные жалобы обусловлены ферментной недостаточностью поджелудочной железы.
- Жажда, сухость во рту, «голодные» обмороки – симптомы, характерные для сахарного диабета. Связаны они с тем, что пораженный орган не вырабатывает достаточного количества сахароснижающего гормона инсулина.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Сбор анамнеза
Не менее важный этап для постановки диагноза. У пациента выясняют время возникновения болей, связано ли их появление с приёмом пищи. При хроническом панкреатите боли носят постоянный характер либо возникают после приёма жирных и жареных блюд, а также других погрешностей в диете. Первые болевые ощущения появляются уже через 30-40 мин. после приёма пищи. Также важно, чем купировал пациент болевой приступ, помогло ли это ему. При остром процессе – боли более интенсивные.
Врач интересуется, было ли снижение аппетита накануне обострения, ощущение сухости или горечи во рту. При остром панкреатите все эти симптомы у пациента присутствуют. Время возникновения диспепсический расстройств и характер рвотных масс также значимы для постановки диагноза. Ещё один критерий диагноза – характер стула. И при остром, и при хроническом панкреатите стул жидкий, жёлтого цвета, с примесью в кале жиров (стеаторея).

Внешний осмотр
При осмотре обращают внимание на кожные покровы. При хроническом билиарнозависимом панкреатите из-за механической желтухи кожа, склеры, слизистая оболочка рта могут быть окрашены в желтушный цвет.
Затем врач пальпирует живот, при этом больной отмечает боль в точке проекции желчного пузыря на брюшную стенку. Увеличенный желчный пузырь, который легко можно пальпировать, также поможет заподозрить диагноз хронического билиарнозависимого панкреатита.
При осмотре отмечаются следующие симптомы: отсутствие пульсации брюшной аорты при пальпации (из-за отёкшей поджелудочной железы), положительный френикус-симптом (болезненность, возникающая в ответ на пальпацию между ножками грудинно-ключично-сосцевидной мышцы), истончение подкожно-жировой клетчатки в области проекции поджелудочной железы.

Лабораторные методы диагностики
Определение содержания амилазы в крови
Не достаточно информативное исследование, так как в крови амилаза при остром панкреатите определяется только в первые сутки заболевания. Амилаза попадает в кровь из разрушенных клеток поджелудочной железы. Увеличение данного фермента не всегда говорит в пользу патологии, так как большая часть этого соединения поступает в кровь из слюны, а не из железы. Тем не менее, если больной поступил в первые часы от начала болевого синдрома и биохимический анализ крови показал повышение уровня амилазы, то это позволяет заподозрить заболевание.
Определение в анализе крови ферментов поджелудочной железы
Основные исследуемые ферменты – липаза и эластаза.
Важно! Все показатели (при воспалении повышаются). Это более чувствительный анализ, однако, не разрешает с полной гарантией говорить об остром или хроническом панкреатите, так как данные соединения содержатся в большом количестве и в других органах.
Функциональные тесты
Призваны оценить экскреторную функцию поджелудочной железы. Выделяют прямые (зондовые) и непрямые исследования. При этом в заключении указывается, какой тип секреции преобладает у пациента. При остром pancreatitis ферментная функция резко снижается, что приводит к гипосекреции всех гормонов и пищеварительных ферментов.
Анализ кала
Производится с целью определения количественного содержания в нём жиров. В условиях гипосекреции пищеварение нарушается, что приводит к нарушениям распада и всасывания нутриентов. Признаком, указывающим на хронический панкреатит, будет содержание в кале непереваренных жиров (стеаторея). После этого определяют количественное соотношение жиров к другим непереваренным нутриентам. Применяют тест для определения содержания в кале эластазы. Данные исследования — высокоспецифичные для заболевания поджелудочной железы.
Биохимический анализ мочи
Определение содержания амилазы (диастазы) в моче. Также высокоспецифичный анализ, который прост и недорог в применении. Его назначают сразу же, как только пациент с острым или хроническим панкреатитом поступил в стационар. Чётких границ повышения диастазы в моче нет, так как уровень фермента будет зависеть от степени тяжести заболевания и того, какой объём органа подвергся некрозу и распаду. При остром процессе количество амилазы превышает в 5-10 раз нормальный уровень.

Клинический анализ крови
Входит в клинический минимум анализов. При остром и хроническом панкреатите будут отмечаться воспалительные изменения: увеличение количества лейкоцитов вплоть до юных форм, С-реактивного белка, ускорение скорости оседания эритроцитов.
Биохимический анализ крови
Производится с целью определения уровня всех остальных ферментов (трансфераз (АлАТ, АсАТ), ЛДГ и др.), уровня белка (общего белка и соотношение фракций альбуминов и глобулинов), уровня билирубина (прямого и непрямого).
Имеет смысл провести анализ для определения уровня алкоголя в крови. При хроническом алкогольном панкреатите обострение наступает после принятия даже небольших количеств спиртных напитков. При увеличении уровня алкоголя у больного наблюдается алкогольная интоксикация, что позволит предположить наличие pancreatitis.

Таблица основных показателей крови изменяющихся при панкреатите
| Показатель | Значения при панкреатите |
| Амилаза В крови: В моче (диастаза): | ≥150 ед/л ≥320 ЕД |
| Липаза | ≥ 60 МЕ/л |
| Эластаза в 1 г кала | ≤ 200 мкг |
| Лейкоциты крови | ≥9х109 |
| АсАТ | ≥37 ЕД/л |
| АлАТ | ≥45 ЕД/л |
| Общий белок | ≥83 г/л |
| С-реактивный белок | ≥5 мг/л |
| СОЭ | ≥20 мм/ч |
| Прямой билирубин | ≥8 мкмоль/л |
| Непрямой билирубин | ≥19 мкмоль/л |
Инструментальные методы диагностики
По большому счёту всем пациентам с данным заболеванием из инструментальных исследований проводят только ультразвуковое обследование органов брюшной полости. Связано это с тем, что диагноз без труда может быть поставлен уже после опроса, осмотра пациента и получения лабораторных анализов. УЗИ – качественное и надёжное исследование первой линии, так как является недорогим, при этом высокоинформативным. Все другие исследования – малоинформативны и не несут высокой эффективности для диагностики. Их применение обоснованно только тогда, когда не удаётся визуализировать поражённые отделы с помощью ультразвукового обследования или при подозрении на наличие в органе объёмного образования (раковая опухоль, киста, псевдокиста). В этом случае встаёт вопрос о хирургической операции и объёме резекции.
УЗИ-обследование
«Золотой стандарт» постановки диагноза. Врач без лишних затруднений увидит диффузные изменения в ткани поражённого органа, утолщение и отёк капсулы поджелудочной железы. При хроническом панкреатите обнаруживаются кальцификаты и петрификаты, участки деструкции паренхимы. Преимущество данного исследования в том, что он даёт возможность оценить состояние других органов (желчного пузыря, печени и их протоков). Это важно при нарушении оттока секрета из-за конкрементов и наличии холецистита, так как в этом случае создаются все условия для развития заболевания.
Важно! В настоящее время разработаны новые методы ультразвуковой диагностики. В частности, эндоскопическое УЗИ и внутрипротоковое УЗИ поджелудочной железы. Эти исследования позволяют заводить датчики в желудок или в сами протоки, и врач может более детально изучить и дать заключение о состоянии органа. Недостаток этих исследований – инвазивность, что усугубляет воспаление и деструкцию органа.

Компьютерная томография
Чаще всего это исследование назначается уже при возникновении осложнений. Рентгенологическое исследование позволяет подробно изучить структуру органа (в том числе кровеносную систему), оценить степень поражения деструкции, определить количество живой и здоровой ткани.

Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
При билиарнозависимом панкреатите проводят ЭРХПГ. Специальный зонд заводят в главный проток, отверстие которого открывается на большом дуоденальном сосочке, и подают контрастное вещество. После этого больному делают рентгенологический снимок. Такое обследование позволяет оценить проходимость многих (даже самых мелких) протоков, определить наличие или отсутствие конкрементов и других возможных препятствий (стриктуры, спайки, перегибы). В ходе обследования можно производить удаление камней небольших размеров, которые потом выведутся естественным путём. Такой оперативный метод является малоинвазивным, поэтому сейчас ему отдают предпочтение.
Редко используемые методы инструментальной диагностики
- Фиброгастродуоденоскопия (ФГДС) – позволяет оценить состояние большого сосочка двенадцатиперстной кишки, оценить конечные отделы самого протока, оценить функциональность сфинктера Одди.
- Обзорная рентгенография брюшной полости – исследование, применяемое для дифференциального диагноза. Зачастую при данном заболевании изменений на снимке никаких нет, за исключением тех случаев, когда в поджелудочной железе уже образовались петрификаты (участки обызвествления). Данный признак разрешает с полной гарантией говорить о наличии у больного хронического панкреатита.
- Лапароскопия. Больше лечебный, а не диагностический метод. Применяется при спорных ситуациях, когда вышеперечисленные исследования не смогли полностью визуализировать поражённый орган. В ходе диагностики могут применяться различные хирургические манипуляции в лечебных целях.

Заключение
Панкреатит – один из немногих диагнозов, который может быть выставлен уже на этапе опроса пациента. Лабораторные и инструментальные данные подтверждают наличие данного заболевания. При поступлении пациента в стационар или приёмный покой, ему проводят полный спектр лабораторных анализов и УЗИ. При трудностях постановки диагноза и при тяжёлых формах заболевания, когда требуется оперативное вмешательство, пациенту проводят дополнительные инструментальные методы обследования (КТ или МРТ, ЭРХПГ, ФГДС, лапароскопию). После постановки диагноза больному назначается терапия, и он ещё две недели находится под наблюдением врачей.
Полезное видео: Главные методы и способы диагностики панкреатита
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник

Панкреатит — воспаление поджелудочной железы, протекающее в острой или хронической форме. Повреждение клеток органа приводит к разрушению оболочки, выходу в ткани ферментов, некрозу. Выявить панкреатит в ранней стадии и своевременно начать терапию — путь сохранения функционирования органа и предотвращения тяжелых осложнений.
Заболевание называют «аутоагрессией», железа страдает от собственного секрета. В дальнейшем к процессу воспаления присоединяется гнойная инфекция.
Что такое панкреатит?
Воспаление поджелудочной железы при панкреатите имеет асептический характер, другими словами — не связано с внедрением инфекции. Наиболее часто встречающиеся варианты внесены в Международную статистическую классификацию.
Код по МКБ учитывает разные формы и причины патологии:
- К 85 — включает острые процессы с некрозом, абсцедированием, рецидивы, подострое течение болезни, гнойный и геморрагический вид поражения.
- К 86.0 — подчеркивает алкогольное происхождения панкреатита.
- К 86.1 — хроническое воспаление без дополнительных уточнений.

История изучения механизма болезни (в медицине называется патогенезом) первоначально связывала его с поступлением пищи, содержащей значительное количество животных жиров, алкоголя. Следствием сочетания этих факторов воздействия являются:
- резкое усиление секретирующей функции панкреатических желез;
- отек внутренней оболочки двенадцатиперстной кишки в устье главного протока поджелудочной железы, из-за которого затрудняется вывод секрета;
- повышение давления и застой в мелких протоках органа.
В 1901 году появилась теория «общего канала» Опие. Она объяснила поражение поджелудочной железы возможностью заброса желчи в панкреатические протоки. Анатомически они выходят вместе через фатеров сосок в двенадцатиперстную кишку. Связь с билиарной (желчевыделительной) системой подтверждается почти у 80% пациентов.
В дальнейшем к причинам присоединены:
- аномалии развития железы (сужение протоков);
- сдавление соседними органами;
- нарушение местной иннервации.
Большинство гастроэнтерологов основой поражения поджелудочной железы при панкреатите считают негативное воздействие собственных ферментов, их выход в кровоток и отравление всего организма.
При длительном течении болезни придается значение истощению резервных возможностей поджелудочной железы, сгущению панкреатического сока из-за выпадения белкового осадка.
Виды панкреатита
Врачи различают острую и хроническую форму панкреатита. Единой классификации заболевания не существует. Наиболее популярно выделение следующих видов острого воспалительного процесса в поджелудочной железе.
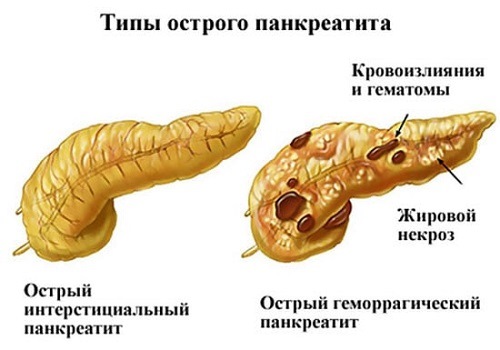
Отечный или интерстициальный — легкая форма, характеризуется отеком, увеличением долек органа при сохранении структуры. Возможны единичные мелкие очаги некроза и появление жидкости в брюшной полости.
Деструктивный или некротический — тяжелая форма воспаления с развитием некроза, начиная с поверхностных слоев органа. Бывает двух типов.
На фоне стерильного воспаления. Различают:
- по характеру — жировой, геморрагический и смешанный;
- в зависимости от распространенности — мелко-, крупноочаговый, субтотальный;
- по расположению — в головке, хвостовой части, с диффузным распространением на всю железу.
Инфицированный – присоединение инфекции, поступившей гематогенно или через желчные протоки.
Среди случаев хронического панкреатита различают:
- первичный — воспалительные и дистрофические явления изначально появились в поджелудочной железе;
- вторичный — панкреатит стал последствием других заболеваний (желчекаменной болезни, гастродуоденита, сахарного диабета).
Клинические формы патологии
Острый панкреатит имеет 5 клинических форм. Они выделяются по характерным симптомам, длительности течения, результатам обследования, требуют неодинаковой лечебной тактики.
Интерстициальный панкреатит
Отличается быстрым и относительно легким течением. Отечность железы исчезает за 4–7 дней. Спустя 2 недели, полностью восстанавливаются разрушенные структуры органа.
В клиническом течении не бывает шокового состояния, болевой синдром выражен умеренно, рвота быстро купируется. Температура у пациентов нормальная. Нет изменений со стороны других органов (очень редко возникает плеврит, ателектазы в легочной ткани).

Лабораторные показатели: лейкоцитоз в крови умеренный, СОЭ в первый день нормальна, ферменты в сыворотке крови незначительно повышены (спустя 3 дня, нормализуются). Не выявляется нарушений метаболизма, водно-электролитного баланса. Диагноз подтверждается УЗИ и компьютерной томографией.
Некротический панкреатит
Ранним проявлением является выраженный болевой синдром. У пациента состояние расценивается как тяжелое. Беспокоит многократная рвота, резкая слабость. Температура в пределах 37–38°C. Обращает внимание бледность, синюшность губ, желтушность кожи и склер. Возможен панкреатогенный токсический шок, нарастание сердечной, печеночно-почечной недостаточности. В редких случаях — психоз.
Пальпация живота в верхних отделах болезненна, отечность на пояснице и животе. Мышцы брюшной стенки напряжены.
Тяжелая клиническая картина длится до месяца, а изменения в поджелудочной железе сохраняются дольше шести недель.
В лабораторных показателях резко увеличен лейкоцитоз, лимфопения. О поражении почек говорит белок и эритроциты в моче. СОЭ повышается с третьего дня одновременно с С-реактивным белком, уровнем трипсина, липазы, билирубина.
Изменяются показатели метаболизма: падает количество белка в крови (альбумина), растут ферментные тесты (трансаминазы, щелочная фосфатаза, альдолаза, лактатдегидрогеназа).
На ЭКГ — признаки миокардиодистрофии, в легких выпотной плеврит, ателектазы, пневмония, отек. Возникает поражение соседних органов (реактивный гастродуоденит, язвы, эрозии). Возможен перикардит, внутреннее кровотечение.
Панкреанекроз подтверждается данными лапароскопии, визуально при операции и осмотре брюшной полости.
Геморрагический панкреонекроз
Диагноз ставится на основании выявления при лапароскопическом исследовании поджелудочной железы, пропитанной кровью. У пациента симптоматика тяжелого ферментного перитонита. Выпот в брюшной полости коричневого цвета.

При жировом некрозе железа уплотнена, некротические изменения обнаруживают на всех органах, содержащих жировую клетчатку.
Инфильтративно-некротический панкреатит
Разновидность острого воспаления диагностируется, если на фоне некротических изменений отсутствуют признаки инфицирования и нагноения.
Клинические проявления начинаются с 5–7 дня. Пациентов больше беспокоят не боли, а мучительная тошнота, резкая слабость, потеря аппетита. В зоне эпигастрия иногда удается пропальпировать болезненный инфильтрат.
Температура невысокая, умеренно выражен лейкоцитоз, нейтрофилез, рост СОЭ. Значительно повышен уровень фибриногена. В диагностике помогает рентгеноконтрастное исследование желудка, двенадцатиперстной кишки, фиброгастроскопия, УЗИ.
Гнойно-некротический панкреатит
Развивается в связи с расплавлением и секвестрацией некротизированной ткани поджелудочной железы и присоединением гнойной инфекции. Основной симптом — тяжесть состояния пациента: ознобы с высокой лихорадкой, резкая слабость, анемия, тошнота и рвота, невозможность самостоятельно двигаться из-за слабости.
Состояние может появиться через неделю от начала заболевания или спустя месяц на фоне лечения. Лабораторно выявляют выраженные признаки воспаления, белковую недостаточность, анемию с падением уровня гемоглобина, эритроцитов, сывороточного железа, снижение калия и кальция.
Местно — вздутие живота, отечность на пояснице, болезненная пальпация в зоне эпигастрия. Перистальтика кишечника вялая. При фиброгастроскопии обнаруживают эрозии, кровоизлияния, язвы, отек слизистой на задней поверхности желудка. При колоноскопии можно увидеть гнойно-некротические очаги в толстом кишечнике.

При хроническом панкреатите чередуются:
- обострения — активируются воспалительные процессы, резко нарушаются функции поджелудочной железы;
- ремиссии — с помощью лечения удается снять острые явления, симптоматика дает о себе знать только при нарушении диеты, после физического напряжения.
По клиническим особенностям и преобладающим симптомам у пациентов-хроников различают:
- латентную форму (бессимптомную);
- болевую — боли ночные, утренние, приступообразные, опоясывающего типа, локализованы в верхней части живота;
- псевдоопухолевую — выявляются признаки нарушения работы желудка и двенадцатиперстной кишки, застоя желчи;
- диспептическую — тошнота и упорная рвота, понос, повышение газообразования, в тяжелых случаях парез кишечника;
- полисимптомную (включая рецидивирующий панкреатит) — смешанная.
Степени тяжести панкреатита
Течение хронического панкреатита имеет степени тяжести, их также представляют, как последовательные стадии воспаления:
- легкую степень (I стадия) — редкие обострения, отсутствие выраженного болевого синдрома;
- средней тяжести (II стадия) — обострения повторяются по 3–4 раза в год, больной худеет, с калом выделяется непереваренная жировая масса, возможно выявление сахарного диабета;
- тяжелую (III стадия, кахексии или терминальная) — длительные и частые обострения, потеря веса, сужение двенадцатиперстной кишки из-за сдавливания головкой поджелудочной железы, сахарный диабет.
Основные лабораторные показатели тяжести повреждения функции поджелудочной железы — уровень специфических ферментов. Наблюдается значительный рост амилазы (участвует в расщеплении углеводов), липазы (перерабатывает жиры), трипсина и эластазы (действуют на связи аминокислот в белковых соединениях).
Важен анализ на наличие ингибиторов трипсина, он указывает на прогноз болезни: чем меньше показатель, тем хуже исход.
Оценка проводится на основании клинической симптоматики, нарушения функции железы, вовлечения в патологический процесс других органов и систем.

Исходом хронического панкреатита могут быть:
- недостаточность внешнесекреторной и эндокринной деятельности железы, тяжелый инсулиноустойчивый сахарный диабет, необратимые нарушения метаболизма;
- раковое перерождение развивается у 4% больных.
Современные стандарты по ведению пациента с подозрением на острый панкреатит требуют провести оценку его состояния в течение двух суток после госпитализации. На основании заключения выбирается объективная тактика и предполагается исход заболевания.
На первом этапе проводится клиническая диагностика, определяется форма болезни. Ученые установили, что прогноз, основанный только на клинических данных, имеет вероятность 50%.
Второй этап заключается в объективных лабораторных показателях состояния больного, работы внутренних органов. При этом точность прогнозирования осложнений и исхода повышается до 70–80%.
Последний этап заключается в заполнении шкалы из 9 признаков, включая возраст и имеющиеся изменения. Подсчет баллов считается максимально объективной оценкой.
Согласно различным модификациям:
- менее 3 баллов — означает легкое течение, прогноз летальности в таких случаях менее 5%;
- оценка от 3 до 5 баллов — соответствует состоянию средней тяжести, летальный исход предполагается в 15–20%;
- 6–11 баллов — это крайне тяжелое течение, летальность достигает 50%.
Особенности течения заболевания
Поджелудочная железа с 45 лет начинает изменяться. В 55 лет уже имеются нарушения, которые отражаются на течении панкреатита. У пожилых пациентов заболевание развивается на фоне атрофии работающих клеток паренхимы, вызванной атеросклерозом сосудов и нарушением питания железистой ткани.
В паренхиме образуются кисты. Секреторная функция снижается. Болезнь чаще всего становится вторичным поражением в результате камней в желчном пузыре, длительного употребления лекарств, несоблюдения диеты, алкоголизма.

Острый панкреатит у пожилых возникает в форме геморрагического некроза. Рвота и интоксикация выражены сильнее, чем у молодых пациентов. Обычно появляется желтуха, снижение артериального давления, аритмии, температура понижается, беспокоит одышка.
Обострение хронического процесса провоцируют заболевания кишечника, желчного пузыря, атрофия желудка.
Стадии панкреатита
При остром воспалении железы местный процесс имеет фазовое развитие. Начальная патология представлена серозной фазой. Прогрессирование переходит в геморрагический отек, затем в паренхиматозный и жировой некроз. Крайняя степень поражения представлена расплавлением и секвестрацией омертвевших зон паренхимы поджелудочной железы и участков в забрюшинной клетчатке.
Фазы воспаления образуют стадии патологического деструктивного процесса.
Ферментативная
Протекает первые 5 дней. В железе образуется некроз (отмирание клеток), зоны поражения различной распространенности. Выход ферментов в общий кровоток проявляется признаками интоксикации. У части пациентов на этом этапе уже имеется недостаточность внутренних органов (полиорганная), токсический шок.
Обычно панкреанекроз формируется за 36–72 часа. В 95% случаев течение панкреатита нетяжелое. Участки некроза либо не образуются, либо ограничены очагом до 10 мм в диаметре. Преобладает отечность паренхимы.
У 5% пациентов формируется крупноочаговый распространенный панкреанекроз. Соответственно, проявляется тяжелым токсикозом, поражением внутренних органов. Летальный исход достигает 50–60%.
Реактивная
Стадия характеризует реакцию организма на образовавшиеся некротические очаги в поджелудочной железе. Соответствует второй неделе острого течения болезни или обострения хронического. Результатом служит формирование инфильтрата вокруг железы в окружающих тканях (перипанкреатический).
Стадия секвестрации
Расплавление и секвестрация начинаются с третьей недели и способно продолжаться 5–6 месяцев. В поджелудочной железе образуются кистозные полости, свищевые ходы.

Течение процесса происходит по двум вариантам:
- асептический — панкреонекроз стерилен, инфекция отсутствует;
- септический — присоединение инфекции способствует гнойным осложнениям от абсцедирования до сепсиса.
Стадия исхода болезни
Период исходов длится полгода и более. Возможно постепенное обратное развитие нарушений, если лечение начато своевременно. При отсутствии медицинской помощи формируются опасные осложнения:
- околопанкреатический инфильтрат;
- абсцедирование;
- ферментативный перитонит (стерильный или бактериальный);
- флегмона в забрюшинной клетчатке;
- кровотечение из поврежденной стенки сосудов;
- механическая желтуха;
- формирование в поджелудочной железе псевдокисты (стерильной или инфицированной);
- образование внутренних и наружных свищевых ходов.
Методы лечения патологии в зависимости от стадии (кратко)
Наиболее благоприятен прогноз, если пациент получает лечение в начальной (ферментативной) стадии панкреатита в условиях стационара.
Требуется комплексное воздействие на поджелудочную железу:
- на область эпигастрия кладется грелка со льдом;
- на 2–3 дня с целью максимальной разгрузки запрещается питание, производится отсасывание тонким зондом содержимого двенадцатиперстной кишки и желудка, в дальнейшем диета назначается в соответствии со столом № 5п;
- для снятия интоксикации внутривенно вводятся растворы Гемодеза, Полиглюкина, с целью предотвращения ацидоза — бикарбонат натрия;
- чтобы заблокировать выработку собственных ферментов, показаны сильные препараты типа Креона (Панкреатин назначают в стадию выздоровления, при ремиссии хронического процесса, поскольку его состав недостаточен для острой фазы воспаления);
- для снятия отека железы рекомендуются мочегонные средства;
- боли купируются спазмолитиками, наркотическими аналгетиками, паранефральной блокадой.

Лечить реактивную стадию необходимо:
- продолжением подавления синтеза ферментов;
- для борьбы с токсикозом применяется гемо- и лимфосорбция, дренирование и промывание брюшной полости с помощью лапароскопа;
- антибиотиками для предотвращения присоединения и распространения инфекции;
- препаратами, улучшающими проходимость крови по капиллярному руслу, нормализующими свертываемость;
- компенсацией потери электролитов и негативного действия на миокард, расстройств гемодинамики.
В патогенетическую терапию входят средства:
- снимающие кислородное голодание органа;
- нормализующие работу кишечника;
- улучшающие проходимость панкреатического и желчного протоков.
При отсутствии результатов консервативной терапии, подозрении на секвестрацию и осложнения выбирается хирургический способ лечения. Производятся 2 типа операций:
- органосохраняющие — заключаются во вскрытии капсулы с целью снятия отека, тампонаде сальниковой сумки для дренирования и вывода содержимого;
- резекционные — необходимы для удаления участков некроза (если на УЗИ выявлено более 50% некротизации органа), секвестров.
Инфицирование панкреонекроза с последующими осложнениями требует удаления части железы или одновременно двенадцатиперстной кишки и поджелудочной железы.
При вторичном панкреатите, вызванном желчекаменной болезнью, когда состояние пациента стабилизируется, производится удаление желчного пузыря.

При хроническом панкреатите назначают:
- строгую диету;
- ферментативные препараты для поддержки пищеварения;
- при болях — спазмолитики;
- курсы противовоспалительной терапии во время обострений;
- витамины и иммуномодуляторы для поддержки тканей железы, метаболизма.
Учет стадии панкреатита позволяет назначить пациенту оптимальное лечение, вовремя перейти к хирургической тактике, снизить риск смертельного исхода.
Список литературы
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Мед. книга Н. Новгород Изд-во НГМА, 2003 г.
- Кучерявый Ю. А., Маев И. В. Болезни поджелудочной железы. В 2 томах (комплект из 2 книг) Медицина, Шико М. 2008 г.
- Пигаревский В. Е. Исследование эпителия поджелудочной железы (к проблеме метаплазии эпителия). Автореферат диссертации Л., 1950 г.
- Саркисов Д. С, Саввина Т. В. Патологическая анатомия хронического панкреатита. В книге «Хронический панкреатит» под ред. М. И. Кузина, М. В. Данилова, Д. Ф. Благовидова. М. Медицина, 1985 г. стр. 29–46.
Источник


