Современное лечение о панкреатита
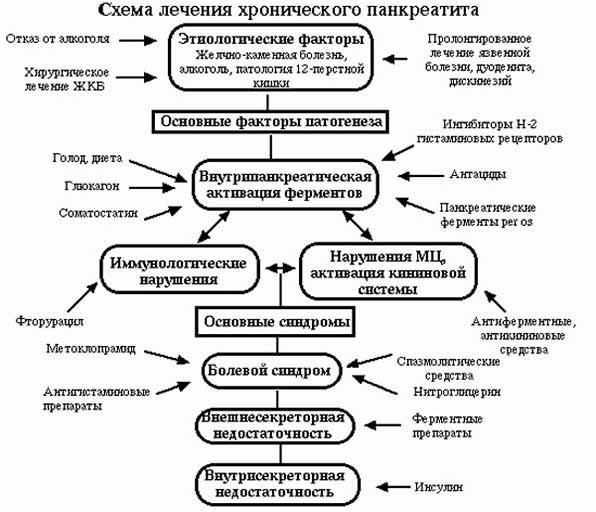
Лечение хронического панкреатита включает в себя целый комплекс мероприятий, направленных на снятие болевого синдрома, восстановление секреторной активности поджелудочной железы и предупреждение развития осложнений заболевания.
Основной метод лечения хронического панкреатита – консервативная терапия. По показаниям проводят хирургическую операцию, в ходе которой целиком или частично удаляется поджелудочная железа и её протоки. Терапия хронического панкреатита назначается в зависимости от фазы заболевания (фазы обострения или ремиссии).
Лечение хронического панкреатита в период обострения
В период обострения лечение хронического панкреатита преследует следующие цели:
- Купирование болевого синдрома.
- Снижение давления в протоках поджелудочной железы.
- Коррекция водно-электролитных расстройств.
- Снижение секреторной активности поджелудочной железы.
- Стимуляция перистальтики кишечника.
Обезболивание
Чтобы уменьшить болевой синдром, пациенту в первые дни обострения показан голод. Затем назначается щадящая диета (стол №5). В первую очередь из рациона питания исключаются блюда, увеличивающие ферментативную активность железы. Это острая, жареная, солёная, жирная пища. Питаться лучше 5 раз в день, упор делается на белковую пищу (постные сорта мяса и рыбы, кисломолочные продукты). Чтобы пища усваивалась легче, её подают небольшими порциями, тёплой, но не горячей, в жидком или полужидком состоянии.
Важно! У пациентов, соблюдающих все принципы щадящей диеты, в 3 раза реже наблюдаются обострения, реже проводятся хирургические вмешательства, быстрее наступает выздоровление.
Если в первые дни болевой синдром не купируется, в лечение добавляют нестероидные противовоспалительные препараты (парацетамол, диклофенак и др.) и антигистаминные препараты (супрастин, димедрол, пипольфен и др.). Такое сочетание препаратов снимает воспаление и боль, уменьшает токсическое влияние воспалительных агентов на организм человека.
При упорном болевом синдроме в лечение добавляют наркотические анальгетики (тримеперидин или октреотид). В качестве альтернативного метода лечения боли возможна блокада нервных стволов и сплетений.

Снижение внутрипротокового давления
При своевременном лечении гипертензии быстрее уходит боль и воспаление, а значит проходит острая фаза панкреатита. Снятие застоя в протоках поджелудочной железы возможно только при расслаблении сфинктера Одди (он располагается между главным протоком и полостью двенадцатиперстной кишки). Для лечения и снятия спазма применяются спазмолитики (но-шпа, папаверин, баралгин, атропин, платифиллин, метацин).
Коррекция водно-электролитных расстройств
Применяется с целью детоксикации и восполнения электролитных и водных потерь организма. Для этого в лечение добавляют коллоидные и белковые растворы для инфузионных вливаний. Если панкреатит протекает с распадом ткани, то возможно применение форсированного диуреза в сочетании с инфузионной терапией. В этом случае выведение воспалительных токсинов из организма больного ускоряется.
Анти секреторная терапия
Сами ферменты железы очень токсичны для неё самой. При панкреатите это токсическое влияние усиливается. Для нейтрализации применяются препараты, уменьшающие секреторную активность, что в сочетании с голодом и диетой даёт ощутимый эффект. Препараты выбора: контрикал, трасилол, гордокс, сандостатин.

Усиление перистальтики
Так как при панкреатите угнетается деятельность желудка и двенадцатиперстной кишки, пищеварение может быть затруднено. Для усиления и стимуляции перистальтики в лечение добавляют метоклопрамид, церукал, домперидон. Эти препараты не только усиливают перистальтику, но и устраняют другие диспепсические расстройства (изжога, тошнота, рвота и др.).
Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Лечение хронического панкреатита в фазу ремиссии
Вне обострения лечение хронического панкреатита преследует следующие цели:
- Продлить фазу ремиссии, тем самым предотвращая очередное обострение.
- Замедлить прогрессирование заболевания.
- Предотвратить возможные осложнения.
Основной метод лечения – щадящая диета с ограничением жирной, жареной, острой и солёной пищи. Трудноперевариваемые продукты и блюда, усиливающие ферментативную активность железы, исключаются. Рацион должен состоять преимущественно из белковой пищи (нежирные сорта рыбы и мяса, кисломолочные продукты), из круп и овощей. Вся пища должна отвариваться или готовиться на пару, подавать её нужно тёплой, в жидком или полужидком состоянии. Питаться лучше по часам, пять раз в день, маленькими порциями.
На завтрак употребляют сложные углеводы (каши из круп на молоке), допускается употребление мясных продуктов. Обед обязательно должен включать суп и второе блюдо. Ужин состоит из лёгкой, некалорийной пищи (обезжиренный творог, овощное рагу). На ночь для улучшения перистальтики и работы желудочно-кишечного тракта лучше выпивать стакан кефира или другого кисломолочного напитка.
Общие правила питания при хроническом панкреатите следующие:
- Супы готовят на овощных бульонах или на бульонах из постного мяса (курица, индейка, телятина, кролик, постная говядина).
- Овощи подаются на гарнир или в виде рагу, их отваривают или готовят на пару.
- Фрукты подают в печеном виде, предпочтение отдают яблокам и грушам.
- Цельное молоко употреблять не рекомендуется, так как в нём содержится достаточно большое количество жиров.
- Исключаются алкогольные и газированные напитки. Допускаются чаи, отвары трав, компоты из сухофруктов и кисели.
- Хлеб лучше употреблять в подсушенном виде, не свежим.
- Из сладкого разрешаются пудинги, творожные запеканки.
Важно! Для лечения хронического панкреатита в период ремиссии достаточно лишь соблюдения диеты. Это полностью избавляет больного от симптомов заболевания, а значит, предотвращает обострение. Медикаментозные препараты в эту фазу назначаются только по показаниям и после консультации у специалиста.

Симптоматическое лечение
При наличии симптомов секреторной недостаточности больному в лечение добавляется препараты ферментов поджелудочной железы. Это панзинорм, фестал, панкреатин.
Если наблюдается быстрая потеря веса (до 15 кг), то показано введение растворов аминокислот, белков, жировых эмульсий, а также витаминотерапия.
При возникновении сахарного диабета в срочном порядке назначаются пероральные сахароснижающие препараты или инъекции инсулина.
Не менее важный этап терапии хронического панкреатита – санаторно-курортное лечение. Направление в санаторий можно получить у своего лечащего врача. Стоит отметить, что все больные, страдающие хроническим панкреатитом, находятся под диспансерным наблюдением и проходят обследование и противорецидивное лечение два раза в год. При запущенных формах хронического панкреатита госпитализация может доходить до 4 раз в год.
Хирургическое лечение хронического панкреатита
Хирургическое вмешательство по поводу хронического панкреатита показано в двух ситуациях:
- При неэффективности консервативного лечения (нестерпимые боли, прогрессирование заболевание, тотальный или субтотальный панкреонекроз);
- При возникновении осложнений.
Все оперативные вмешательства можно разделить на 2 вида: радикальные и паллиативные.
При радикальной операции выполняется тотальное (полностью), субтотальное (часть) или лобарное (дольчатое) удаление поджелудочной железы. При этом удаляются наркотизированные (отмершие, нефункционирующие) участки органа. Чаще всего такое вмешательство проводится экстренно, по жизненным показаниям. Это продлевает жизнь пациента, замедляет дальнейшее развитие заболевания, снимает явления интоксикации организма. Однако после такой операции больному показана пожизненная заместительная ферментная терапия, также достаточно часто возникают серьёзные осложнения.
Паллиативные операции облегчают состояние больного, снимают симптомы хронического панкреатита, однако не излечивают само заболевание. Здесь выбор операции зависит от конкретной ситуации и особенностей каждого отдельного случая. Применяют различные операции дренирования наружных и внутренних протоков поджелудочной железы и её кист, выполняют блокады симпатического ствола, чревного сплетения и других крупных нервных образований, проводят криотерапию, различные эндоскопические вмешательства и операции под контролем УЗИ. Все эти вмешательства улучшают общее состояние, облегчают течение хронического панкреатита.
Важно! Хирургическое вмешательство – крайняя мера, предпринятая врачами для лечения хронического панкреатита. Поджелудочная железа выполняет целый рад важных функций, поэтому операцию проводят строго по показаниям, чаще всего экстренно, при жизнеугрожающих ситуациях. Чтобы не запустить заболевание, важно следовать всем рекомендациям врача и соблюдать диету, тогда хирургического вмешательства можно будет избежать.

Заключение
Лечение хронического панкреатита – многокомпонентный процесс, включающий в себя диету, терапию медикаментозными препаратами, санаторно-курортное лечение. Хирургическая операция применяется крайне редко и выполняется только по показаниям. В подавляющем большинстве случаев используется консервативная терапия, направленная на купирование симптомов хронического панкреатита, снятие воспаления, удлинения периода ремиссии, увеличение продолжительности жизни больного и предупреждение развития осложнений. Важно не запускать своё состояние, а прислушиваться к советам врача и следовать всем рекомендациям. В этом случае, возможно, добиться стойкой ремиссии хронического панкреатита, а значит забыть о симптомах столь неприятного недуга навсегда.
Видео: Как вылечить свою поджелудочную железу
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник
На сегодняшний день гастроэнтерологи отмечают рост такого тяжелого заболевание, как хронический панкреатит. Обусловлено это многими факторами, которые не лучшим образом влияют на состояние поджелудочной железы.
Современная медицина использует целый ряд лечебных методов, помогающих снизить активность дальнейшего развития патологического процесса. Итак, как лечить хронический панкреатит, по какой схеме выполняются медицинские мероприятия, и какие при этом используются методы?
Немного об этиологии хронической формы панкреатита
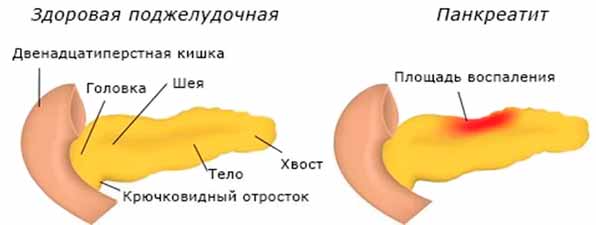
Под хроническим панкреатитом подразумевается воспалительное явление, локализующееся в поджелудочной железе. Для этой формы болезни характерно медленное развитие, при котором отмечаются патологические трансформации в структуре органа, при их наличии нормальные ткани железы замещаются жировыми. Понижается производство ферментов, гормонов, начинают образовываться кистеобразные опухоли, в протоках появляются жировые и белковые пробки.
Как правило, заболевание развивается в следствии:
- Желчнокаменной патологии.
- Чрезмерного употребления алкоголя.
Кроме этого, спровоцировать панкреатит могут:
- Гепатит B, C.
- Гастрит.
- Колит.
- Цирроз.
- Хронический энтерит.
- Холецистит.
- Курение.
- Травма железы.
- Язва.
- Болезни почек.
- Патологии 12-ти перстной кишки.
- Присутствие камней.
- Паротит.
- Повышенное присутствие жиров в крови.
- Некоторые лекарства.
- Наследственность.
Воспаление ПЖ хронической формы чаще всего диагностируется у людей среднего, либо пенсионного возраста, однако в последнее время этот недуг значительно «помолодел».
Хронический панкреатит может быть:
- Первичным.
- Вторичным.
В результате негативного воздействия вышеуказанных факторов на железу, запускается воспалительный механизм. При этом его присутствие имеет постоянный характер, а само течение болезни обладает крайним непостоянством: периоды ремиссий сменяются обострениями. Основной негативный смысл этого процесса в том, что он затрагивает здоровые ткани поджелудочной железы, которые подвергаясь этому агрессивному влиянию, рано или поздно понемногу отмирают. Вместо них формируется соединительная субстанция, которая несет вред человеческому организму.
Через некоторое время, в зависимости от того, насколько уменьшилось число нормальной ткани железы, существенно ослабевает и рабочая активность органа, а при тяжелом течении недуга они могут исчезнуть полностью.
На вопрос пациентов, восстанавливается ли поджелудочная железа при хроническом панкреатите, врачи отвечают однозначно — с каждым последующим обострением болезни возникает осложнение, а сам патологический процесс является необратимым.
Какие симптомы характерны для болезни?
Самый первый и основной симптом панкреатита, вне зависимости от его формы (острый, хронический), это – боль. Место ее локализации во многом зависит от того, в какой части поджелудочной железы происходит воспаление. Поэтому болезненность может чувствоваться как в правом, так и левом подреберье, либо под ребрами посередине (под ложечкой).
Болезненная симптоматика чаще всего дает о себе знать приблизительно через час после употребления жирной либо острой пищи. При попытке лечь в постель, дискомфорт усиливается, при этом может отдавать вниз живота, плечо или в область сердца. Уменьшить болезненное проявление помогает сидящая поза с легким наклоном туловища вперед, при этом ноги поджимаются к грудной клетке.
Ввиду того, что при панкреатите нарушается работа железы, соответственно уменьшается производство ферментов, необходимых для нормального пищеварительного процесса. Вследствие этого наблюдается цепная реакция – отмечается сбой в функционировании всех органов ЖКТ, поэтому при рецидиве болезни проявляется следующая клиника:
- Рвота.
- Тошнота.
- Изжога.
- Отрыжка.
- Снижение аппетита.
Врачи подчеркивают, что боль при хроническом воспалении может и отсутствовать. Как правило, она бывает у тех больных, которые постоянно плотно кушают. Переедание провоцирует отечность тканей больной железы.
Также стоит учитывать и такой фактор, как наличие других патологий, к примеру, гастрит, язва. Их характерные симптомы также могут наблюдаться и при обострении хронического воспаления.
Современные методы и схемы лечения хронического панкреатита
Следует сказать, схема лечения этой патологии имеет индивидуальный подход для каждого конкретного случая, исходя из особенностей ее протекания и состояния самого пациента. Только после обстоятельного обследования, гастроэнтеролог и, возможно, хирург предопределят возможные эффективные способы лечебного вмешательства.
Цель всех лечебных методов и схем направлена:
- На снижение симптоматических проявлений болезни.
- На предупреждение возникновения осложнений.
- На поддержание функций железы ферментативными препаратами.
- На укрепление организма при помощи витаминотерапии.
- На стабилизацию эндокринной функции.
- На профилактику последующих обострений.
Основные методы лечения панкреатита хронической формы:
- Медикаментозная терапия.
- Диета с малым присутствием жиров.
- Оперативное вмешательство (по показаниям).
- Рецепты нетрадиционной медицины.
Лечение патологии осуществляется в условиях стационара в отделении терапии либо хирургии.
Лекарственный метод

Консервативное лечение хронического воспаления железы во многом зависит от самочувствия больного. Медицинская помощь при рецидиве хронического панкреатита немного отличается от той, которая предоставляется врачами при присутствии острого панкреатита, хотя обе патологические формы имеют одинаковую этиологию, однако их дальнейшее развитие отличается. Исходя из этого, лечебная методика выполняется по различным схемам.
Медикаментозное лечение хронической формы панкреатита целесообразно, если у человека отсутствуют осложнения, при которых показана хирургическая операция. К таковым относят:
- Уменьшение протока железы.
- Наличие кисты.
- Присутствие камней в протоке органа.
Если у больного присутствует вторичный панкреатит, важным моментом является грамотно подобранная комплексная терапия, которая поможет убрать провоцирующий фактор, приведший к заболеванию, например, холецистит, язва, гастрит и так далее.
Для снятия мускулатурного спазма ЖКТ назначаются средства спазмолитического воздействия:
- Спазмалгон.
- Но-шпа.
- Кетанов.
Для купирования боли рекомендованы анальгетики:
- Трамадол.
- Седалгин-нео.
- Буторфанол.
- Фортал.
Для снижения воспаления прописываются противовоспалительные препараты, и принимаются меры по воздействию на иннервацию:
- Диклофенак.
- Амитриптилин.
- Анальгин.
- Доксепин.
- Пироксикам.
Если это необходимо, осуществляется блокировка солнечного сплетения, кроме этого допустимо назначение антиоксидантов, действие которых направлено на подавление секреторной функции железы и устраняющие обструкцию желчного протока. Очень хорошо зарекомендовал себя препарат Сандостатин, который эффективно задерживает секрецию ПЖ, уменьшает количество выбрасываемого секретина и холецистокинина.
В первое время приступа болезни показано полное голодание. Для поддержания организма назначается энтеральное питание (при помощи капельниц внутривенно вводят глюкозу и физиологический раствор, которые помогают устранить интоксикационный синдром).
Для понижения вероятности развития различных инфекций рекомендуется прием антибиотиков, однако перед их употреблением в обязательном порядке выполняется тестирование организма на их восприимчивость.
Медицинские шаблоны подразумевают применение заместительного лечения, помогающее снять излишнюю нагрузку на железу. Препараты этого типа должны:
- Содержать повышенное количество липазы.
- Иметь достаточно крепкую оболочку.
- Быть небольшого размера.
- Не содержать в себе желчных кислот.
В том случае, когда ферментозаместительная терапия не дает ожидаемого эффекта, то для устранения болезненности назначаются:
- Парацетамол.
- Мелоксикам.
- Ибупрофен.
- Напроксен.
- Целекоксиб
В случае наличия сахарного диабета, больному показаны инсулиновые инъекции, а также лекарства, понижающие присутствие сахара в кровяной жидкости.
Лечение оперативным путем
Операции при хроническом панкреатите назначаются, если недуг сопровождается серьезнейшими осложнениями. В данном случае оперативный метод используется:
- Если у больного диагностированы кистеобразные опухоли, выполняется оперативная манипуляция по их раскрытию и удалению их содержимого.
- Если необходимо провести отсечение некоторой части железы, которая была поражена воспалением.
- Если требуется дренирование кисты при помощи лапароскопической фенестрации.
- Если расширен проток ПЖ и присутствуют камни. Оперативный метод позволяет убрать камни, тем самым обеспечивая корректный отток сока в кишечник.
В случае развития панкреатита в головке ПЖ хирургическое вмешательство направлено на стабилизацию вывода желчи в кишечник. По терапевтическим стандартам показана лапароскопия, исключающая традиционное рассечение брюшной полости. Вместе этого производят несколько маленьких проколов, их размер не больше 1 см, через которые вводится камера и при помощи специальных инструментов выполняется операция.
В послеоперационный период пациент находится под врачебным присмотром. Если у него наличествует сахарный диабет, то понадобится контроль со стороны эндокринолога, который будет наблюдать за присутствием сахара в крови.
Метод диеты и народных рецептов

Важную роль в лечении хронического воспаления играет соблюдение строжайшей диеты, полный отказ от жареных, острых и жирных блюд. Прием пищи должен быть частым и маленькими порциями до 5-6 раз в сутки.
В период обострения некоторое время рекомендуется придерживаться лечебного голодания и принципов диеты №5П.
Блюда готовят с небольшим количеством соли, исключая острые и пряные специи, соусы и маринады. Для приготовления супов за основу берут овощной отвар или диетический бульон из куриного филе. На второе подают тушеные, отварные или приготовленные на пару блюда, исключая добавление запрещенных продуктов: жирные сорта рыбы и мяса, бобовые культуры, кислые ягоды и фрукты в свежем виде, соленья и консервы, свежую выпечку, сладости и пр.
Наиболее полезны блюда из картофеля, цветной капусты, свеклы, сладких яблок, кабачков и тыквы, не жирные кисломолочные продукты, а так же кисели из овса или не кислых ягод.
Хорошо себя зарекомендовали свежевыжатые соки некоторых овощей:
- Капусты.
- Картофеля.
- Моркови.
Курение и алкоголь абсолютно противопоказаны.
В отношении вопроса, можно ли вылечить хронический панкреатит с помощью народных средств, врачи делают акцент на том, что все настойки, отвары и тому подобное призваны укреплять эффект медикаментозных средств и диеты. Навсегда исцелиться от хронической патологии невозможно, но убрать, снизить частоту ее обострений вполне под силу, как медицине, так и самому пациенту.
Среди трав следует отметить одуванчик, фиалка трехцветная, чистотел, ромашка, горец птичий, но лучше всего действуют комплексные сборы на основе разных растений. Так, хорошо зарекомендовал себя монастырский сбор с уникальным составом.
- В течение трех недель перед приемом пищи выпивают по ½ стакана настоя из смеси 1 ст.л. бессмертника и цветков ромашки на 200-250 мл. кипятка. Травы нужно настоять в течение 30 минут, после чего процедить.
- В течение четырех недель ежедневно принимайте по стакану настоя из бессмертника. Для его приготовления 5-7 грамм сухоцветов заливают 500 мл. крутого кипятка и настаивают всю ночь.
- В течение двух месяцев принимайте натощак по 0,5 чайной ложки порошка семян расторопши, но не более трех раз в сутки. Курс повторяют два раза в год.
- В течение месяца натощак принимают по 50 мл. теплого настоя из листьев золотого уса. На 2,5-3 стакана кипятка берут три листа растения, проваривают 10 минут и оставляют настаиваться на всю ночь.
Однако в моменты обострения болезни любой формы необходимо приостановить прием всех этих растительных лекарств. Дело в том, что некоторые из них способны раздражать воспаленный орган, тем самым усугубляя самочувствие человека и течение рецидива. Варианты нетрадиционной медицины следует использовать только после устранения обострения и только с разрешения врача.
Вероятность положительного прогноза
При тщательном соблюдении всех предписаний специалистов по профилактике хронического панкреатита, болезнь протекает в более легкой форме, тем самым создавая предпосылки для благоприятного исхода.
Если пациент легкомысленно относится к рекомендациям врачей, не придерживается ограничений в питании, употребляет спиртные напитки, не принимает назначенные лекарства, то риск развития осложнений и осложнений возрастает в несколько раз, в некоторых случаях способны привести не только на операционный стол, а и к летальному исходу.
Как уже упоминалось выше, развитию панкреатита хронической формы способствует ряд заболеваний ЖКТ, печени, почек и кишечника, поэтому при их наличии не следует запускать их течение, а своевременно лечить.
Заключение
При первых же симптомах, указывающих на воспаление ПЖ, следует немедленно обращаться за консультацией к гастроэнтерологу или другим специалистам.
Только своевременное диагностирование при помощи лабораторных и аппаратных способов могут помочь обстоятельно изучить течение болезни, на основании которого и будет назначено максимально эффективное лечение, подразумевающие применение медикаментозных, хирургических и других методов.
Загрузка…
Источник

