Снижение иммунитета при панкреатите
Симптомы аутоиммунный панкреатита
Главные особенности аутоиммунного панкреатита – умеренная выраженность всех симптомов и отсутствие острых атак (эпизодов резкого ухудшения состояния пациента). В ряде случаев симптомов может не быть, и диагноз устанавливается только при развитии осложнений.
- Болевой абдоминальный синдром (устойчивая совокупность симптомов): боль или дискомфорт в верхней половине живота, реже в поясничной области, возникает примерно у половины пациентов, может продолжаться в течение нескольких минут или часов. Интенсивность боли умеренная или незначительная. Как правило, боль провоцируется приемом острой, жирной и жареной пищи.
- Желтуха – окрашивание в желтый цвет кожи, слизистых оболочек (например, полости рта) и биологических жидкостей (например, слюны, слезной жидкости и др.). Развивается в результате нарушения поступления желчи в двенадцатиперстную кишку (начальный отдел тонкого кишечника) при сужении протоков поджелудочной железы и желчевыводящих путей:
- кал светлее, чем обычно;
- моча темнее, чем обычно;
- окрашивание в желтый цвет слюны, слезной жидкости, плазмы (жидкой части) крови и др.;
- кожный зуд.
- Диспептические проявления (расстройства пищеварения):
- снижение аппетита;
- тошнота и рвота;
- вздутие живота;
- горечь и сухость во рту по утрам;
- неприятный запах изо рта.
- Нарушение экзокринной функции поджелудочной железы (выделение ферментов, участвующих в переваривании пищи) в большинстве случаев не имеет проявлений, выявляется при специальном лабораторном исследовании.
- Сахарный диабет (нарушение обмена углеводов — сахаров) быстро развивается в результате ухудшения эндокринной функции поджелудочной железы (выработки гормонов, регулирующих обмен углеводов). Особенностью сахарного диабета при аутоиммунном панкреатите является его благоприятное течение с возможным обратным развитием (выздоровлением) на фоне полноценного лечения.
- Снижение массы тела.
- Астенический синдром:
- снижение работоспособности;
- повышенная утомляемость;
- слабость;
- сонливость днем;
- снижение аппетита;
- подавленное настроение.
- Поражение других органов.
- Легких. Проявляется одышкой (учащенным дыханием), чувством нехватки воздуха за счет образования участков уплотнения легочной ткани.
- Почек. Проявляется почечной недостаточностью (нарушением всех функций почек) и появлением белка в моче (в норме этого быть не должно).
- Печени (псевдоопухоль печени) — развитие уплотнения ткани печени без опухолевых клеток. Выявляется при пальпации (прощупывании) или при инструментальных методах исследования. Может сопровождаться длительной тяжестью в правом подреберье, не связанной с приемом пищи.
- Слюнных желез (склерозирующий сиалоаденит) — воспаление слюнных желез с заменой нормальной ткани на рубцовую. Проявления:
- сухость во рту;
- боли в области слюнных желез;
- затруднения при глотании, дыхании и речи за счет сухости во рту.
Формы
По гистологической картине (изменениям структуры поджелудочной железы, выявленным под микроскопом) выделяют два типа аутоиммунного панкреатита:
- 1 тип — лимфоплазмацитарный склерозирующий панкреатит;
- 2 тип — идиопатический протоково-концентрический панкреатит с гранулоцитарными эпителиальными повреждениями.
Различия между этими вариантами только гистологические (то есть выявляются при гистологическом исследовании – изучении кусочков органа под микроскопом).
В зависимости от наличия прочих аутоиммунных заболеваний (развивающихся при повреждении различных органов силами собственного иммунитета – системой защитных сил организма) выделяют два типа аутоиммунного панкреатита:
- изолированный аутоиммунный панкреатит – развивается у пациента, у которого отсутствуют другие аутоиммунные заболевания;
- синдром аутоиммунного панкреатита – развивается у пациента, у которого имеются другие аутоиммунные заболевания.
В зависимости от локализации (расположения) поражения выделяют:
- диффузную форму (поражение всей поджелудочной железы);
- очаговую форму (поражение отдельных участков поджелудочной железы, чаще всего ее головки, при инструментальном исследовании напоминает рак (злокачественную опухоль) поджелудочной железы).
Причины
Причины данного заболевания на настоящий момент неизвестны. Предполагается, что причиной возникновения заболевания может быть повышенная активность иммунитета (системы защитных сил), который начинает действовать против клеток собственного организма.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли в верхней половине живота, желтуха (появление желтой окраски кожи, слизистых оболочек (например, ротовой полости), биологических жидкостей (например, слюны, слезной жидкости и др.)), снижение массы тела, увеличение объема каловых масс и другие симптомы, с чем пациент связывает их возникновение).
- Анализ анамнеза жизни. Есть ли у пациента какие-либо хронические заболевания, отмечаются ли наследственные (передаются от родителей к детям) заболевания, есть ли у пациента вредные привычки, принимал ли он длительно какие-нибудь препараты, выявлялись ли у него опухоли, контактировал ли он с токсическими (отравляющими) веществами.
- Физикальный осмотр. Определяется сниженная или нормальная масса тела, возможна желтушность кожных покровов и слизистых. При пальпации (прощупывании) живота возможна болезненность в верхних отделах. При перкуссии (простукивании) живота определяются размеры печени, селезенки, поджелудочной железы.
- Лабораторные методы исследования.
- Общий анализ крови может выявить увеличение скорости оседания эритроцитов — красных клеток крови (показатель, отражающий соотношение белков крови), реже – увеличение количества лимфоцитов или эозинофилов (особые виды лейкоцитов – белых клеток крови).
- Уровень глюкозы (простого углевода) крови. При нарушении внутрисекреторной функции поджелудочной железы (выработки гормонов, регулирующих углеводный обмен) глюкоза в крови, взятой натощак, повышается.
- Гликозилированный гемоглобин (показатель, отражающий среднее содержание глюкозы в крови за длительный период — до трех месяцев) может повышаться.
- Липидограмма (содержание жироподобных веществ в крови) может выявить нарушение соотношения потенциально опасных и защитных разновидностей липидов.
- Биохимический анализ крови. Определяется уровень креатинина (продукта распада белка), мочевой кислоты (продукта распада веществ из ядра клетки), щелочной фосфатазы (ЩФ), гамма-глутамил-транспептидазы (ГГТ), аланин-аминотрансферазы (АлАТ или АЛТ), аспартат-амиминотрасферазы (АсАТ или АСТ), билирубина (желчный пигмент – красящее веществ, продукт распада эритроцитов – красных клеток крови), электролитов (калий, натрий, кальций, магний).
- Онкомаркеры (вещества, повышающиеся в крови при возникновении опухоли): СА 19-9 и раковоэмбриональный антиген – признаки рака (злокачественной, то есть растущей с повреждением окружающих тканей, опухоли) поджелудочной железы.
- Общий анализ мочи выявляет более темное окрашивание мочи, чем оно должно быть в норме, в моче обнаруживаются желчные пигменты (красящие вещества, выделяемые желчью) и иногда – протеинурия (белок в моче). Также общий анализ мочи необходим для контроля состояния мочевыводящих путей и органов мочеполовой системы.
- Содержание иммуноглобулина G4 (IgG4 – особый вид белка, повышающийся при аутоиммунных реакциях – повреждении собственных клеток силами иммунитета – системы защитных сил организма) в крови повышается более чем в 2 раза.
- Копрограмма – анализ кала (можно обнаружить непереваренные фрагменты пищи и жира, грубые пищевые волокна, может снижаться уровень эластазы и химотрипсина (ферментов поджелудочной железы, расщепляющих белки) при биохимическом анализе кала).
- Инструментальные методы исследования.
- Ультразвуковое исследование (УЗИ) органов брюшной полости позволяет оценить размеры и структуру печени, поджелудочной железы и селезенки, наличие препятствий оттоку желчи на различных уровнях в виде сужения протоков, камней, опухолей и др.
- Спиральная компьютерная томография (СКТ) – метод, основанный на проведении серии рентгеновских снимков на разной глубине. Позволяет получить точное изображение исследуемых органов (поджелудочной железы, печени и др.). Важным признаком аутоиммунного панкреатита является диффузное (то есть во всех участках) увеличение поджелудочной железы и сужение ее выводного протока.
- Магнитно-резонансная томография (МРТ) – метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов. Позволяет получить точное изображение исследуемых органов (поджелудочной железы, печени и др.). Важным признаком аутоиммунного панкреатита является диффузное увеличение поджелудочной железы и сужение ее выводного протока.
- Ретроградная холангиография — рентгенологический метод исследования желчевыводящей системы, при котором контраст (красящее вещество, делающее участки, где оно находится, видимыми на рентгене) вводится в Фатеров сосок (отверстие, через которое в двенадцатиперстную кишку поступает желчь и панкреатический сок). Позволяет выявить причины ухудшения оттока желчи и панкреатического сока (жидкость, вырабатываемая поджелудочной железой, содержащая пищеварительные ферменты – вещества, способствующие перевариванию пищи), чаще всего в виде сужения протоков. Не является обязательным методом исследования. Применяется в сложных случаях для уточнения диагноза.
- Биопсия (взятие кусочка на исследование) поджелудочной железы или при необходимости других органов (например, печени, слюнных желез) выполняется в сложных случаях для уточнения диагноза, выявляет характерные признаки заболевания. Биопсия поджелудочной железы не является необходимым методом исследования, так как в этом органе чередуются участки с нормальной и измененной структурой, и материал для исследования может быть взят из нормального участка. Отличительной особенностью аутоиммунного панкреатита является наличие в пораженном органе большого количества плазмоцитов (активных лимфоцитов – варианта лейкоцитов – белых клеток крови), содержащих IgG4.
- Возможны также консультации терапевта, эндокринолога.
Диагностические критерии аутоиммунного панкреатита включают:
- визуализацию (осмотр поджелудочной железы, например, при помощи ультразвукового исследования или магнитНо-резонансной томографии);
- серологию (исследование крови, выявляющее повышение IgG4);
- гистологию (результаты биопсии поджелудочной железы).
Особый диагностический критерий аутоиммунного панкреатита – положительный ответ (то есть уменьшение симптомов и улучшение лабораторных и инструментальных показателей) на терапию глюкокортикоидами (синтетическими аналогами гормонов коры надпочечников).
Лечение аутоиммунный панкреатита
В редких случаях происходит самоизлечение (то есть без применения медикаментов).
Основы лечения аутоиммунного панкреатита.
- Диетотерапия.
- Диета №5 – прием пищи 5-6 раз в сутки, исключение из рациона острой, жирной, жареной, копченой, грубой (богатой клетчаткой – трудно перевариваемой частью растений) пищи, ограничение поваренной соли до 3 граммов в сутки. Еда должна содержать в достаточное количество витаминов, соли кальция и фосфора (например, рыба, отварное мясо, супы на овощных бульонах, молочные продукты умеренной жирности и др.). Цель этой диеты – уменьшить нагрузку на поджелудочную железу.
- При развитии сахарного диабета (нарушения обмена углеводов — сахаров) как проявления аутоиммунного панкреатита следует резко ограничить потребление сахара, можно заменить его на подсластители.
- При развитии сахарного диабета существует высокий риск возникновения гипогликемии (резкого падения в крови уровня глюкозы (простого углевода), сопровождающегося нарушениями сознания). Поэтому больной при себе обязательно должен иметь сладкие продукты (кусковой сахар или конфеты) для восстановления уровня глюкозы в крови.
- Консервативное (безоперационное) лечение.
- Глюкокортикоиды (синтетические аналоги гормонов коры надпочечников) – прием этих препаратов лежит в основе лечения. Большинству больных необходимо применять глюкокортикоиды в течение нескольких недель. Некоторым пациентам может потребоваться длительное применение малых доз этих препаратов.
- Иммунодепрессанты – группа препаратов, подавляющих избыточную активность иммунной системы (системы защитных сил организма), повреждающую собственные органы. Иммунодепрессанты применяются при недостаточной эффективности глюкокортикоидов или невозможности их применения (например, при развитии осложнений).
- Спазмолитики (препараты, расслабляющие гладкую мускулатуру внутренних органов и сосудов) применяются для лечения боли, возникающей при сужении протоков поджелудочной железы.
- Ферменты поджелудочной железы используются для улучшения переваривания пищи.
- Препараты урсодезоксихолевой кислоты применяются для улучшения оттока желчи и восстановления клеток печени.
- Ингибиторы протонной помпы (препараты, уменьшающие выработку соляной кислоты желудком) применяются для восстановления поверхности желудка при наличии ее повреждений.
- Простой (короткий) инсулин (раствор гормона инсулина без специальных добавок, увеличивающих продолжительность его действия) обычно используется для нормализации содержания глюкозы в крови при развитии сахарного диабета.
- Инсулины продленного действия (растворы гормона инсулина со специальными добавками, замедляющими его всасывание) может использоваться для нормализации содержания глюкозы в крови при развитии сахарного диабета.
- Хирургическое лечение. Хирургическая декомпрессия (восстановление нормального просвета) протоков поджелудочной железы и желчных протоков применяется при значительном сужении протоков, не поддающемся лечению глюкокортикоидами. Предпочтительнее стентирование протоков (введение внутрь сужения протока стента – сетчатого каркаса, расширяющего просвет), так как эта операция обычно легко переносится пациентами.
Осложнения и последствия
Осложнения аутоиммунного панкреатита.
- Нарушение всасывания питательных веществ в кишечнике.
- Белковая недостаточность (состояние, развивающееся вследствие сокращения или прекращения поступления в организм белков).
- Гиповитаминозы (недостаточное содержание в организме витаминов), особенно жирорастворимых (А, Д, Е, К).
- Снижение массы тела вплоть до кахексии (состояния глубокого истощения и слабости организма).
- Нарушения водно-электролитного баланса в организме.
- Жажда.
- Отеки.
- Обезвоживание организма (сухость кожи и слизистых оболочек).
- Судороги (приступообразные непроизвольные сокращения мышц).
- Подпеченочная желтуха — окрашивание в желтый цвет кожи, видимых слизистых оболочек и биологических жидкостей (например, слюны, слезной жидкости и др.) за счет нарушения оттока желчи.
- Инфекционные осложнения:
- воспалительные инфильтраты (увеличение объема и плотности некоторых участков органа за счет скопления в них несвойственных клеток – например, микроорганизмов, клеток крови и др.) поджелудочной железы;
- гнойный холангит (воспаление желчных протоков);
- сепсис (заражение крови – заболевание, вызванное наличием в крови болезнетворных микроорганизмов и их токсинов (продуктов жизнедеятельности));
- перитонит — воспаление брюшины (оболочки, выстилающей внутреннюю поверхность брюшной полости и покрывающей расположенные в ней органы).
- Эрозии (поверхностные дефекты) и язвы (глубокие дефекты) различных отделов пищеварительного тракта (пищевода, желудка, кишечника).
- Подпеченочная портальная гипертензия (повышение давления в системе воротной вены (сосуд, приносящий кровь в печень от органов брюшной полости) за счет препятствия оттоку крови от печени).
- Хроническая непроходимость двенадцатиперстной кишки из-за ее воспаления и сдавления увеличенной поджелудочной железой.
- Абдоминальный ишемический синдром (нарушение притока крови к органам брюшной полости) в результате сдавления сосудов.
- Панкреатогенный асцит (скопление свободной жидкости в брюшной полости).
- Рак (злокачественная опухоль – опухоль, растущая с повреждением окружающих тканей) поджелудочной железы.
Последствия аутоиммунного панкреатита.
- При своевременном полноценном лечении при небольшой длительности заболевания возможно полное восстановление структуры и деятельности поджелудочной железы.
- При длительном течении заболевания рубцовые изменения поджелудочной железы приводят к необратимым изменениям ее структуры и деятельности, но даже у этих больных полноценное лечение позволяет остановить прогрессирование (дальнейшее развитие) процесса.
Прогноз при аутоиммунном панкреатите зависит от тяжести осложнений, сопутствующих аутоиммунных заболеваний (поражений собственных органов иммунной системой – системой защитных сил организма) и сахарного диабета (нарушения обмена углеводов – сахаров).
Профилактика аутоиммунный панкреатита
Профилактика аутоиммунного панкреатита не разработана, так как неизвестны причины и факторы, провоцирующие его возникновение.
Источник

Хронический панкреатит – это безмикробное воспалительное поражение поджелудочной железы с прогрессирующим течением, которое длится более 6 месяцев и характеризуется дистрофией ее клеток (замещением соединительной тканью), нарушением ферментативной активности.
При негативном сценарии через несколько лет поджелудочная железа (ПЖ) либо не способна выделять достаточно ферментов для переваривания пищи, либо развивается диабет, либо может случиться острый панкреатит, который требует операции.
Прочтите, почему так часто в современном мире стали ставить данный диагноз и какие есть пути, чтобы избежать отказа поджелудочной.
Если воспринимать панкреатит как самостоятельный диагноз и принимать лишь ферменты, вы так и не научитесь влиять на его причины. Собственно, так вопрос гастроэнтеролог и не ставит: в чем причины. Он обычно, сразу лечит… А мы с Вами, давайте разберемся
Почему возникает панкреатит? Версия из учебника
В зависимости от причины хронический панкреатит делится на первичный и вторичный. Первичным считается воспаление, которое изначально возникает в поджелудочной железе. Вторичный панкреатит является сопутствующим и развивается на фоне какой-либо патологии органов пищеварения.
Одна из самых частых причин первичного хронического панкреатита — это злоупотребление алкоголем (70% случаев по данным 2016 года). Употребление даже 100 г алкоголя или 2 литров пива в день в течение 5 лет приводит к изменению в тканях поджелудочной железы. Вторичный панкреатит в 63% случаев возникает из-за патологии желчевыводящих путей и печени.
Несмотря на воспалительный процесс, симптомы хронического панкреатита начинают беспокоить через 10 и более лет после начала болезни.
Повторные обострения постепенно вызывают замену железистой ткани рубцовой, сужением или закрытием протоков поджелудочной железы, в результате чего ферменты накапливаются в ней и начинают переваривать собственные ткани.
Реальная причина панкреатита. Немного физиологии
Мне очень нравится высказывание одного из уникальных современных русских хирургов проф. В. А. Тарасова по поводу нарушений в ПЖ. Он использует для подобной ситуации термин «синдром агрессивной желчи».
Настоящая причина панкреатита не в том, что мало ферментов. Это следствие!
Истоки – глубже, в строении органов верхнего этажа брюшной полости и их физиологии.
Вот как связаны между собой печень, поджелудочная, кишечник и желчный пузырь и почему нарушение работы именно этих органов приводит к болям в поджелудочной.
Четыре этапа формирования панкреатита у человека:
1 этап. Вследствие повышенной нагрузки от различных токсических веществ страдают клетки печени. На них негативно влияют:
лекарства, химикаты, которыми обрабатывают пищу, алкоголь, микробные токсины, которые проникают через кишечный барьер при нарушении микрофлоры, при процессах брожения и гниения на фоне дивертикулеза, колита, хронических запоров и т.п.
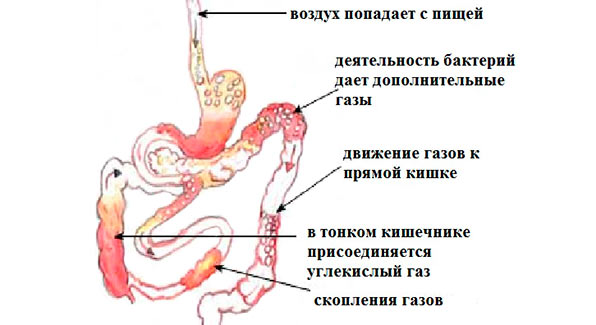
2 этап. Вторым фактором связанным с первым и также с дефицитом растительной клетчатки в пище, является постоянный застой желчи. Периодически она потоком изливается в 12-перстную кишку, где повышено давление на фоне избыточного газообразования
3 этап. Печень и поджелудочная имеют общий желчный проток, по которому в нее может забрасываться желчь с измененными свойствами, вызывающая активацию ферментов поджелудочной прямо в ней самой. Она как бы самопереваривается. Особенно этот процесс сильно выражен, когда структура желчи была изменена в течение длительного периода или уже образовались камни желчного пузыря.
4 этап. Раздражение протоков агрессивной желчью приводит к развитию вялотекущей воспалительной реакции и со временем развивается фиброз — клетки ПЖ замещаются соединительной тканью.
Вот так это происходит на самом деле! Данный механизм объясняет почему ПЖ остро реагирует на алкоголь, избыток мясной и жирной пищи, разные отравления и т.п, несмотря, на то, что, непосредственно с ней они не контактируют.
Вот почему Ваши проблемы с поджелудочной – только на 50% результат неправильного питания, а на 50% следствие того, что система детоксикации не справляется с уровнем химических загрязнений. И слабое звено здесь печень и нарушенная микрофлора кишечника. Восстановите их и ПЖ будет легче, и она простит даже не идеальность в питании.
Именно поэтому почти никогда не бывает хронического панкреатита без хронического холецистита, жирового гепатоза и застоя желчи. А при камнях в желчном пузыре — панкреатит и вовсе гарантирован!
Поэтому главная идея «Системы Соколинского» не в том, чтобы просто пожизненно пить ферменты, а помочь связанным органам – поддержать клетки печени, очищать кровь, наладить микрофлору кишечника, чтобы она на месте обезвреживала многие токсины и не допускала повышения нагрузки на печень.
Как убедиться, что натуральные средства при панкреатите работают?
Проконтролируйте после месячного курса, дает ли данная стратегия результат, не худший, чем прием ферментов при панкреатите можно на основании УЗИ, по анализам на уровень амилазы, билирубина, щелочной фосфатазы, ГГТП.
Также Вы можете следить за ситуацией прямо из дома: по ощущениям в правом и левом подреберье, реакции на обычную пищу (и редкие нарушения диеты), по стулу, который должен быть регулярным, оформленным, не выглядеть жидким и маслянистым.
К чему приводит хронический панкреатит?
При хроническом панкреатите постепенно уменьшается масса действующих клеток железы. Это состояние характеризуется дефицитом панкреатических ферментов или экзокринной (внешнесекреторной) недостаточностью поджелудочной железы. [Ферментная терапия хронического панкреатита с внешнесекреторной недостаточностью поджелудочной железы Будзяк И.Я].
На первом этапе возникает дефицит липазы — фермента, который расщепляет жиры, далее возникает дефицит амилазы (расщепляет углеводы) и протеаз (расщепляет белки), а также эластазы (расщепляющей соединительную ткань).
В результате у человека развивается белковая и витаминная недостаточность (особенно водорастворимых витаминов).
Экзокринная недостаточность поджелудочной железы приводит к глубоким расстройствам пищеварения:
— Неполное расщепление особенно белка и жира нарушает процессы всасывания в тонкой кишке (мальабсорбция).
— Изменяется темп продвижения пищевого комка (химуса) и снижается сократимость стенки кишечника;
— Возникает сильный болевой синдром после приема пищи из-за повышения давления в протоках железы;
— Возникает дефицит питательных веществ в организме, что нарушает все виды метаболизма.
Эндокринная недостаточность – снижение образования инсулина и как следствие риск превращения сахарного диабета второго типа с контролируемым течением (на таблетках) в инсулинозависимую форму.
Также при поражении поджелудочной в значительном количестве случаев наблюдается спазм сфинктера Одди (проявляется болями) и заброс желчи в желудок – рефлюкс. Что, безусловно, не связано непосредственно с поджелудочной, но эти проявления нельзя игнорировать, поскольку иначе набор симптомов кажется хаотическим.
Иногда человек списывает болевые ощущения в эпигастральной области, слева под ребрами на другие заболевания, а на самом деле это симптомы панкреатита
Диета при панкреатите
Продукты, содержащие свободные жирные кислоты и триглицериды вызывают нейрогормональную стимуляцию выделения ферментов в железе [Колганова К.А. Роль энзимов в лечении хронического панкреатита]. Этот вызывает болевой синдром и застой панкреатического сока в протоках. Правильное питание способно ослабить выраженность этих симптомов [P. Layer с соавт. (1994)].
Нутритивная поддержка включает следующие рекомендации:
— Исключить алкоголь и курение (они стимулируют перекисное окисление липидов, воспалительную реакцию, усиливая “самопереваривание”);
— Поддерживать умеренное содержание белка в рационе, увеличивать его можно до 150 г/сутки при нормальной ферментативной активности и микрофлоре. Есть при панкреатите много мяса – одно из самых опасных физиологических заблуждений;
— Снизить на 50% от нормы количество жирных продуктов;
— Употреблять полиненасыщенные жирные кислоты, которые легче перевариваются панкреатической липазой, защищают клетки;
— Обогатить пищевой рацион витаминами, в первую очередь жирорастворимыми.
— Принимать витаминно-минеральные комплексы, содержащие высокие дозы витаминов и микроэлементов с антиоксидантными свойствами. [Заместительная ферментная терапия при панкреатической недостаточности Маев И.В. И др]
Когда и зачем принимать ферменты?
Цель заместительной терапии — обеспечить необходимый уровень фермента липазы в двенадцатиперстной кишке и устранить болевой синдром.
Из-за дефицита ферментов у больных нарушается пищеварение, постоянно наблюдается понос, вздутие, потеря веса и боль.
Эти симптомы значительно уменьшаются или исчезают полностью, если пациент принимает ферменты извне в виде таблеток или капсул. Однако заместительная терапия ферментами показана не всегда.
Показаниями к заместительной ферментной терапии при хроническом панкреатите с внешнесекреторной недостаточностью являются [Dominguez-Munoz JE, Drewes AM, Lindkvist B, et al, Научно-обоснованные клинические рекомендации по диагностике и лечению хронического панкреатита от общества. Объединение Европейских Гастроэнтерологов 2017]:
— Стеаторея — потеря с калом более 15 г жира в день;
— Прогрессирующее похудание;
— Стойкий понос и нарушение пищеварения.
Назначение ферментов при указанных симптомах считается рациональной терапией. Также доказано, что назначение ферментов тормозит рубцовые и дистрофические изменения при хроническом панкреатите, поэтому может быть назначена в качестве профилактики и снижения болевого синдром [Колганова К.А. Роль энзимов в лечении хронического панкреатита].
Врачи рекомендуют при тяжелой панкреатической недостаточности принимать ферментные препараты в следующей дозировке:
— 40 000 — 50 000 ЕД липазы на большой прием пищи (завтрак, обед, ужин;)
— 20 000 — 25 000 для перекуса.
|Dominguez-Munoz JE, Drewes AM, Lindkvist B, et al, Научно-обоснованные клинические рекомендации по диагностике и лечению хронического панкреатита от общества. Объединение Европейских Гастроэнтерологов 2017|
Однако доза зависит от степени внешнесекреторной недостаточности, и при невыраженном дефиците может начинаться с 10 000 ЕД.
Прием ферментных препаратов поджелудочной железы в больших дозах подавляет высвобождение холецистокинина – панкреозимина из слизистой двенадцатиперстной кишки, и тем самым уменьшает секрецию ферментов поджелудочной железы [Колганова К.А. Роль энзимов в лечении хронического панкреатита].
При наличии внешнесекреторной недостаточности поджелудочной железы устранить ее проявления способна доза ферментов менее 10% от их нормального уровня. В значительной мере такая недостаточность восполняется за счет протеолитической активности желудочного сока, а также кишечных пептидаз [Колганова К.А. Роль энзимов в лечении хронического панкреатита]. Поэтому ферменты поджелудочной железы назначают не всегда.
Растительные ферменты не вызывают привыкания
Выделяют следующие группы ферментных препаратов:
— Препараты животного происхождения, содержащие панкреатин (липаза, амилаза, трипсин);
— Комбинированные препараты, в состав которых включены гемицеллюлоза, куркума;
— Ферменты растительного происхождения;
Препараты, содержащие и животные, и растительные ферменты.
При начальных формах ферментопатии, прием растительных форм: папаина (направлен на улучшение переваривания белков) и бромелайна (противовоспалительные эффекты) может быть более выгодным с точки зрения перспективы. Поскольку организм не воспринимает их как замену собственных ферментов и соответственно нет биохимической команды на угнетение ПЖ.
Если все же приходится пить классические аптечные ферменты, то для повышения их эффективности ферментной терапии с целью снятия болевого синдромапоказаны антиоксиданты [Ahmed Ali U et al., библиотека Cochrane, 12 рандомизированных исследований]:
— Витамины C, E, A;
— Флавоноиды (например содержится в АльфаМаксиэл);
— Селен (например, в Спирулина Сочи Селен);
Кроме того, при заместительной терапии ферментами часто встречается синдром избыточного бактериального роста, поэтому при экзокринной недостаточности необходимо обязательно назначить пробиотики для восстановления микрофлоры кишечника [Заместительная ферментная терапия при панкреатической недостаточности Маев И.В. И др].
В «Системе Соколинского» мы всегда используем программу восстановления микрофлоры, поскольку, с одной стороны, это защита печени от постоянной бомбардировки токсинами из кишечника, а в результате избегать «синдрома агрессивности желчи».
С другой стороны, пробиотик позволяет стабилизировать явления метеоризма и т.п.
Еще одна польза, это возможность использовать в «Системе Соколинского» лактобактерии с подтвержденными противовоспалительными свойствами. Это, например, лактобактерия ферментум МЕ3 в формуле «Баланса. Адвансед Пробиотик» и пропионовокислые бактерии в «Унибактер. Особая Серия».
Как восстановить микрофлору
Особенности растительных ферментов и дополнительных препаратов
[Колганова К.А. Роль энзимов в лечении хронического панкреатита]
Растительный компонент | Действие | Особенность |
Папаин | Папаин – протеолитический фермент, полученный из сока незрелых плодов папайи (Carica Papaya). Эффект папаин похож на эффект природного фермента пепсина (выделяется в желудке). Папаин способствует расщеплению белков, в том числе трудноусваиваемых. | Папаин способен действовать как в кислой, так и в щелочной среде (при значениях рН от 5,0 до 8,0), в отличие, от ферментов животного происхождения (желудочный сок снижает их эффективность, они действуют только при нейтральной среде двенадцатиперстной кишки). Вследствие этого папаин используется как при повышенной, так пониженной кислотности желудка. |
Грибковые ферменты | Включают грибковую липазу и диастазу. Чаще всего используется последняя. Диастаза получена при выращивании штамма культуры Aspergillus oryzae и представлена двумя видами амилазы, обладающими выраженными ферментативными свойствами в отношении расщепления крахмала. | В отличие от панкреатической амилазы, грибковая эффективна в более широком диапазоне рН: от 3,5 до 8,5. Она сохраняет свои свойства как в кислой среде желудка, так и в щелочной среде тонкой кишки. Кроме того, фермент проявляет легче контактирует с молекулами. |
Никотинамид | Участвует в углеводном обмене, улучшает сокращение кишечника | Этот витамин необходим для жизнедеятельности нормальной микрофлоры, которая также участвует в процессе обработки пищи и ее всасывания в кровь. |
Гемицеллюлоза | Растительная клетчатка, необходимая для улучшения пищеварения в кишечнике. | Предупреждает процессы гниения и брожения в кишечнике, стимулирует деятельность кишечника и нормализует состав микрофлоры. Также гемицеллюлоза облегчает связывание минералов и витаминов. |
Куркума | Обладает желчегонными свойствами. | Также предупреждает нарушение микрофлоры при хроническом панкреатите. |
Также общим преимуществом растительных ферментов является их низкий аллергический профиль. Животные ферменты, полученные из органов свиньи, могут вызвать у некоторых людей аллергические реакции.
Как принимать натуральные средства по «Системе Соколинского»
Результатом наших многолетних наблюдений стал Комплекс при панкреатите Актив на 2 месяца
В его состав которого входят четыре 100% натуральных и безопасных для вашего здоровья средства и это выводит защиту органа и поддержку его работы сразу на несравненно большую физиологическую глубину, чем просто возмещение недостающих ферментов.
Почему именно эти средства? Потому, что здесь есть физиологическая логика!
Мы устраняем причину повреждения тканей поджелудочной:
1. Поддерживаем печень, нормализуем структуру желчи и ее свободное отделение в ответ на прием пищи.
2. Для снятия токсической нагрузки одновременно придерживаемся разумной диеты (см. далее),
3. Очищаем кровь эффективным и безопасным гемосорбентом, поскольку внутренние интоксикации более всего негативно влияют на печень и поджелудочную
4. Устран