Сколько длиться больничный при панкреатите
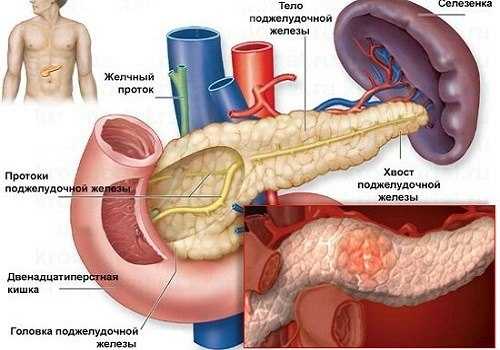
 Хронический панкреатит – тяжелое заболевание, развивающееся по разным причинам. В результате длительно протекающего воспалительного процесса в поджелудочной железе начинаются атрофические процессы, замещение паренхиматозной железистой ткани соединительнотканными структурами. В связи с развитием выраженных нарушений функций железы, многих больных беспокоит вопрос, положена ли им инвалидность при панкреатите, сколько можно находиться на больничном, и другие моменты, касающиеся экспертизы нетрудоспособности при данной патологии.
Хронический панкреатит – тяжелое заболевание, развивающееся по разным причинам. В результате длительно протекающего воспалительного процесса в поджелудочной железе начинаются атрофические процессы, замещение паренхиматозной железистой ткани соединительнотканными структурами. В связи с развитием выраженных нарушений функций железы, многих больных беспокоит вопрос, положена ли им инвалидность при панкреатите, сколько можно находиться на больничном, и другие моменты, касающиеся экспертизы нетрудоспособности при данной патологии.
Трудоспособность при заболевании панкреатитом
В зависимости от тяжести заболевания, времени лечения в стационаре, эффективности этого лечения и дальнейшего прогноза определяется длительность временной нетрудоспособности пациента.
Можно ли работать при панкреатите?
Острый реактивный панкреатит или обострение хронического воспаления поджелудочной железы сопровождается тяжелой симптоматикой болевого, диспепсического, интоксикационного синдрома:
- сильные боли в животе опоясывающего характера с иррадиацией в грудную клетку, спину,
- тошнота, неукротимая рвота, которая не облегчает состояние больного,
- повышенное газообразование в животе, вызывающее его вздутие,
- профузный понос,
- повышение температуры тела,
- общая слабость,
- снижение артериального давления,
- бледность кожных покровов, холодный пот,
- головокружение, головная боль.
При подобном состоянии больной абсолютно неспособен работать, он нуждается в немедленной медицинской помощи: его нужно положить в больницу и провести курс лечения. Лечение в домашних условиях при таком состоянии противопоказано.
После купирования приступа, прохождения курса полноценной терапии, стихания воспаления поджелудочной железы достигается этап стойкой, длительной ремиссии панкреатита. Это означает восстановление трудоспособности пациента, и он может вернуться к своей привычной работе, при условии соблюдения всех рекомендаций врача по образу жизни и питанию.
Сколько длится больничный с панкреатитом?
При развитии острого панкреатита пациент обычно поступает в хирургическое, терапевтическое или гастроэнтерологическое отделение многопрофильного стационара, где лечащий врач выписывает ему первичный лист нетрудоспособности (больничный) на весь этап стационарного лечения. После выписки из больницы больничный при панкреатите продлевается врачом поликлиники, у которого пациент в дальнейшем амбулаторно наблюдается и лечится.
При консервативной терапии временная нетрудоспособность обычно длится от 14 дней до 3 месяцев. Сколько дней пациент проведет на больничном, зависит от степени тяжести панкреатита.
Если была проведена операция, то длительность нахождения на больничном определяется с учетом вида хирургического вмешательства, эффективности такого лечения и от состояния поджелудочной железы (степени снижения функциональной активности органа).
Многих интересует, дают ли больному инвалидность после проведенной операции на поджелудочной железе. Здесь следует учитывать эффект, полученный после оперативного лечения. В случае благоприятного прогноза на восстановление работы поджелудочной листок временной нетрудоспособности можно продлевать вплоть до 10 месяцев.

Если же операция оказалась неэффективной или функции органа необратимо нарушены, то больничный лист максимально продлевают до 120 дней. Затем пациента направляют на медико-социальную экспертизу (МСЭ) для определения ему группы инвалидности, так как больной работать полноценно на прежнем месте работы и полностью восстановить свое здоровье уже не сможет.
Формы тяжести заболевания
В зависимости от того, сколько раз в год развиваются обострения, от степени тяжести панкреатита, наличия осложнений диагностируются разные стадии хронического воспалительного процесса:
Инвалидность при воспалении поджелудочной железы
Инвалидность или стойкая утрата трудоспособности при панкреатите устанавливается нередко. Эта патология находится на 3 месте среди всех заболеваний системы пищеварения, при которых дают инвалидность. Большая часть пациентов в результате первичного прохождения экспертизы (МСЭ) сразу же признаются инвалидами второй группы.
Дают ли инвалидность при хроническом панкреатите?
При продолжительном течении хронического панкреатита у пациента (взрослого или ребенка), неэффективности лечения, частых обострениях поджелудочная железа претерпевает серьезные изменения – меняется строение органа, нарушаются его функции в разной степени.
Возможность установления инвалидности появляется при развитии сахарного диабета и симптомов экзокринной недостаточности.
Инвалидность при панкреонекрозе
Панкреонекроз – это разрушение тканей железы из-за острого воспаления и патологического воздействия собственных панкреатических ферментов. Развитие этого состояния представляет серьезную опасность для жизни пациента и требует немедленной консультации хирурга и проведения операции (резекции поджелудочной железы). После этой инвалидизирующей операции больной вынужден пожизненно принимать разные лекарственные препараты в качестве заместительной терапии (постоянные инъекции инсулина, прием ферментных препаратов).
Такие пациенты в обязательном порядке направляются для прохождения МСЭ, определения степени нетрудоспособности и присвоения соответствующей группы инвалидности.
Противопоказанные виды и условия труда
Если больному дается 3 группа инвалидности, ему разрешено устроиться на работу с легкими, подходящими ему условиями труда.
Противопоказанными для инвалидов являются места работы с определенными характеристиками условий труда:
- средней тяжести и тяжелый физический труд,
- работа, связанная с интенсивными психоэмоциональными нагрузками,
- невозможность соблюдения рекомендаций врача по лечебному питанию на работе (труд, подразумевающий пропуски приемов пищи или отсутствие возможности употреблять только разрешенные врачом блюда),
- контактирование с токсическими соединениями, негативно воздействующими на печень и поджелудочную железу (гепатотропные и панкреатотропные яды).
Как и где назначается экспертиза на установление инвалидности?

При наличии показаний для установления инвалидности лечащий врач (терапевт, гастроэнтеролог или хирург) направляет пациента с хроническим панкреатитом в региональное бюро МСЭ по месту жительства.
Предварительно врач готовит посыльный лист – пакет документов, подтверждающих диагноз, наличие осложнений, результаты всех необходимых исследований, консультации смежных специалистов.
Показания к МСЭ и методы исследования
В бюро медико-социальной экспертизы направляются пациенты со 2 и 3 стадией хронического панкреатита, у которых установлено наличие следующих проявлений:
- обнаружение венозных тромбов в брюшной полости, малом тазу, нижних конечностях, нарушение работы тазовых органов, нижних конечностей,
- рецидивирующие внутренние кровотечения,
- частые обострения панкреатита (более 5 раз за год),
- наличие свищей после проведенного оперативного вмешательства на поджелудочной железе,
- установление диагноза сахарного диабета,
- тяжелое или средней тяжести снижение пищеварительной функции после проведенной операции по удалению железы.
Перед тем как получить направление на МСЭ, больной проходит стандартное обследование:
Критерии установления групп инвалидности
Специалисты разного профиля, входящие в состав врачебной комиссии в бюро МСЭ, изучают историю болезни, результаты обследования пациента и выносят вердикт (присваивают какую-либо группу инвалидности) по определенным критериям.

Если дали первую (самую тяжелую) группу, это означает, что у пациента резко ограничена жизнедеятельность, отсутствует трудоспособность, ему требуется постоянный посторонний уход:
- из-за выраженных нарушений работы системы пищеварения,
- из-за развития дистрофии, кахексии,
- из-за тяжелого сахарного диабета панкреатогенного характера,
- из-за развития тонкокишечной непроходимости, свищей в поджелудочной железе после проведенных операций.
Вторая группа инвалидности дается при серьезном ограничении нормальной жизнедеятельности пациента:
- из-за образования наружных стойких свищей,
- из-за формирования больших псевдокист (образования, похожие на опухоли) в поджелудочной железе,
- из-за регулярно рецидивирующих внутренних кровотечений.
Третья группа при хроническом панкреатите присваивается больным со 2 стадией болезни: при умеренно выраженном ограничении жизнедеятельности после консервативного лечения или операции без серьезных осложнений. Эту группу дают и людям с легким снижением функциональной активности поджелудочной, которые не могут работать более по своей привычной профессии: им требуется трудоустройство на особых условиях.
Хронический панкреатит – тяжелое заболевание, течение которого нередко осложняется развитием тяжелых состояний (панкреонекроз, абсцессы, панкреатические свищи, нарушения пищеварения). После проведенного медикаментозного или хирургического лечения и необходимого периода реабилитации лечащий врач определяет прогноз и целесообразность дальнейшего нахождения пациента на листе временной нетрудоспособности. При имеющихся показаниях к определению какой-либо группы инвалидности больного отправляют в территориальное бюро медико-социальной экспертизы после необходимого обследования.
Тест: на определение риска сахарного диабета 2 типа

Источник
Нередко при первых приступах панкреатита человеку требуется немедленная госпитализация, особенно если боли в животе становятся невыносимыми.
В связи с этим приходится откладывать запланированную деятельность, поэтому многие пациенты интересуются, сколько лежат в больнице с панкреатитом. Ответ на данный вопрос может зависеть от типа воспаления поджелудочной железы, скорости проведения диагностики и многих других факторов.
Что делать при остром приступе панкреатита?
Если у человека обнаруживаются симптомы приступа панкреатита, в первую очередь необходимо вызвать бригаду скорой помощи. Пока врачи добираются до пациента, важно быстро оказать ему первую помощь. Для этого следует выполнить следующие шаги:
- Разместить больного на диване или кровати.
- Приложить к болевому очагу грелку, наполненную холодной водой или мокрую салфетку. Греть брюшную область категорически нельзя.
- Открыть окно в помещении. Проветрить его.
Когда врач прибудет на место, он проведет необходимые процедуры, исходя от представленной клинической картины. Чаще всего при приступах боли вводят Папаверин. Далее ,пациента кладут в больницу, при этом от госпитализации нельзя отказываться.
При первых же приступах боли в брюшной области необходимо вызывать врача или отправляться в больницу. Промедление даже в несколько часов может серьезно сказаться на состоянии пациента и стать причиной осложнений. Кроме того, острый панкреатит без правильного лечения может быстро перерасти в хронический.
Госпитализация
Сколько лечится панкреатит после госпитализации? При обострении обычно требуется инфузионное лечение, после которого пациента выписывают для продолжения терапии на дому. Как только пациент поступает в больницу, ему измеряют артериальное давление и он отправляется на первичный осмотр к врачу. Далее, необходимо провести следующие меры диагностики:
- анализ крови на определение лейкоцитов и энзимов;
- лапароскопия;
- ультразвуковое обследование.
После проведения всех необходимых процедур врач оценивает поджелудочную железу и состояние пациента и выявляет форму панкреатита. На основании полученных данных выбирается метод и план терапии и осуществляется подбор лекарственных препаратов. Лечение при средней тяжести проводится в отделении интенсивной терапии, при сильных болях и интоксикации может потребоваться реанимация.
Лечение в стационаре
Острый панкреатит у взрослых лечат в стационаре с помощью следующих мероприятий:
- В первую очередь необходимо снять болевой синдром. Для этого применяют такие лекарства, как Баралгин, Новокаин, Анальгин, Промедол в виде таблеток и инъекций.
- Вторым шагом необходимо провести гипертензию каналов вывода желчи. Для этого подойдет такой препарат, как Но-Шпа.
- Обязательно снятие нагрузки с поджелудочной железы и обеспечение покоя. В этом поможет водное голодание. В первые несколько дней после начала лечения можно пить обычную питьевую и минеральную воду.
- Нередко важной является профилактика тромбообразования.
Как долго проводятся экстренные меры? Обычно на это уходит от нескольких минут, но иногда это занимает целый день. После их проведения наступает период интенсивной терапии.
Он включает в себя прием сорбентов (Смекта, Альмагель) и противовоспалительных медикаментов (Гордокс и Маннитол капельным путем, Контрикал). Для уменьшения гидролиза назначаются диуретики (Фуросемид).
Для предотвращения ухудшения состояния пациента необходимо очистка и дренирование желудка, а также проверка состояния других внутренних органов, но полное медицинское обследование не проводится из-за его опасного состояния. Для облегчения работы поджелудочной железы делаются уколы инсулина.
Таким образом, на устранение приступа острого панкреатита или обострения его хронической формы обычно уходит около 7–10 дней, при этом первые 2-3 дня являются периодом наиболее интенсивной терапии. После выписки из больницы пациент должен находиться под присмотром врачей от полутора месяцев до полугода.
Хронический панкреатит должен купироваться с прохождением периодических осмотров, соблюдением режима и самостоятельным приемом рекомендованных медикаментов.
Хирургическое вмешательство
Сколько лежат в больницах с панкреатитом, если необходима операция? Такая форма лечения может занять разное количество времени, сроки зависят от масштаба проблемы.
Лечение панкреатита хирургической операцией может быть назначено при диагностировании осложнений. Она показана при желтухе, отсутствии пользы от медикаментов, обнаружении образований в поджелудочной железе на УЗИ.
В таком случае время понадобится не только на подготовку и непосредственное проведение хирургического вмешательства, но и на период реабилитации. Таким образом, пациент проводит после него около недели в стационаре и еще около 1,5-2-х месяцев проводит на домашнем лечении.
Ему назначают специальную диету, медикаментозную терапию, физические упражнения, а также составляют план режима дня. Класть в стационар снова необходимо при первых же признаках осложнения.
Заключение
Когда у человека возникает сильная боль и признаки острого панкреатита, появляется высокая вероятность того, что его положат в больницу. В таких случаях нельзя медлить и важно сразу же обращаться за квалифицированной помощью.
В наиболее удачных случаях избавиться от болезни, таким образом, можно уже за неделю, однако, при промедлении и нарушении режима терапия может затянуться вплоть до нескольких месяцев.
Временная нетрудоспособность
Атака ОП или обострение ХП обусловливает временное освобождение больных от работы на различные сроки, которые зависят от выраженности клинической симптоматики, тяжести течения заболевания, изменений других органов и систем, своевременного проведения лечебных и организационных мероприятий, возрастных особенностей, а также видов и условий труда больного.
При лёгком течении, своевременной госпитализации в хирургическое отделение и комплексной консервативной терапии трудоспособность восстанавливается довольно быстро. Временная утрата составляет не менее 9-10 дней.
Отёчно-геморрагические изменения ПЖ определяют бурное начало заболевания и более выраженную клиническую картину. При небольшом кровоизлиянии в ПЖ и массивной консервативной терапии в условиях хирургического отделения патологические изменения претерпевают обратное развитие. Торпидное течение заболевания и восстановление нарушенных функций организма определяют большую продолжительность временной нетрудоспособности (не менее 25-30 дней).
Тяжёлое течение заболевания может усугубляться присоединением различных осложнений (перитонит, абсцедирование ПЖ, образование свищей, кист), которые в связи с неэффективностью консервативной коррекции служат показанием к неотложному оперативному вмешательству. В случае благоприятного исхода при таком течении заболевания процесс реконвалесценпии продолжается длительное время, в связи с чем временная нетрудоспособность составляет 1,5-2 мес.
Критерии выписки больных, перенёсших ОП или обострение ХП — нормализация температуры тела, показателей активности ферментов и числа лейкоцитов в периферической крови, резкое уменьшение или исчезновение болевого синдрома, интоксикации и астенизации.
ХП может протекать с частыми рецидивами, выраженными различными симптомами, имитирующими поражение других органов и систем. Ни при одном заболевании гастроэнтерологического профиля не допускают такое количество экспертных ошибок, как при ХП. Часто больным выдают больничные листы на 3-7 дней с такими диагнозами, как пищевая токсикоинфекция, обострение хронического гастрита, холецистита, колита, пояснично-крестцового радикулита, невралгии и других заболеваний.
Решение о трудоспособности больных и эффективности трудового устройства зависит от правильно поставленного диагноза. Для правильной оценки трудоспособности больных и определения показаний к рациональному трудоустройству необходимо обязательно учитывать поражение других органов пищеварения, на фоне которых протекает ХП, частоту, тяжесть, длительность обострения, выраженность болевого синдрома в период обострения и ремиссии, функциональное состояние ПЖ, степень нарушения питания, характер работы и условия труда. Немаловажное значение имеют также личностные особенности больного, его эмоционально-волевая установка на продолжение трудовой деятельности, сопутствующие заболевания.
Определение трудоспособности
Определение трудоспособности зависит в основном от тяжести течения заболевания. Так, при лёгком течении наблюдают редкие обострения (1-2 раза в год), связанные, как правило, с погрешностями в диете, перееданием, употреблением алкогольных напитков. В период обострения ХП больных госпитализируют. При этом проведение своевременной консервативной терапии способствует восстановлению трудоспособности больных в сравнительно короткие сроки.
Пациентов освобождают от работы не менее чем на 2-3 нед. Для лёгкого течения характерно, что вне периода обострения больные чувствуют себя практически здоровыми или вполне удовлетворительно, болевой синдром и диспепсические явления выражены умеренно либо отсутствуют, нарушений в питании нет, отсутствуют изменения при лабораторных методах исследования. Большинство больных сохраняют профессиональную трудоспособность. Тем не менее этой категории больных противопоказаны трудовые процессы, которые требуют тяжёлого физического напряжения и связаны с сотрясением, длительным вынужденным положением тела.
Кроме того, противопоказан контакт с промышленными вредностями (производные бензола, металлы и их соединения). В тех случаях, когда изменения условий или видов труда происходит без снижения квалификации, указанные ограничения по работе предоставляют в медико-социальную экспертную комиссию. Лишь в отдельных случаях, когда рациональное трудовое устройство больных ХП связано со значительным снижением профессиональной трудоспособности, устанавливают III группу инвалидности.
При ХП средней тяжести обострения возникают до 3-5 раз в год. При этом выражены местные и общие клинические признаки обострения, нарушения внешнесекреторной функции ПЖ, углеводного и белкового обмена.
Продолжительность временной нетрудоспособности в таком случае составляет не менее 30-40 дней. Это обусловлено медленным обратным развитием патологического процесса и замедленной компенсацией функциональной недостаточности ПЖ, что связано не только с тяжестью морфологических изменений её ткани, но и с функциональными расстройствами других органов пищеварения (реактивный гепатит). В период ремиссии у данной категории, несмотря на длительное стационарное лечение, чаще сохраняется стойкий болевой синдром, внешнесекреторная, а в ряде случаев и инкреторная недостаточность ПЖ. Отмечают похудание на фоне мальдигестии и мальабсорбции, закономерно сопровождающихся диарейным синдромом, стеатореей, нарушением углеводного обмена, вторичным нарушением аппетита и резко редуцированным по энергетической ценности, макро- и микронутриентам рациона питания больных.
Нередко существенную роль в развитии синдрома трофической недостаточности играют пограничные расстройства психики больных, длительно страдающих ХП. Эти функциональные нарушения у ряда пациентов — основание для перевода на более лёгкие работы, что значительно изменяет условия труда. Если это связано со снижением квалификации или сокращением объёма работы, то им устанавливают III группу инвалидности.
III группа инвалидности может быть установлена пожилым больным с предоставлением им облегчённых условий труда по своей профессии в виде сокращённого рабочего дня или дополнительного выходного дня в неделю.
При тяжёлой форме ХП, для которой характерно прогрессирующее течение, частые (6-7 раз в году и более), длительные и резко выраженные обострения, нарушения внешнесекреторной функции ПЖ и тяжёлая инкреторная недостаточность, развитие механической желтухи, наличие упорных поносов с резким упадком питания, сроки временной нетрудоспособности могут составлять 2,5-3 мес и более. В период относительной ремиссии внешнесекреторная и инкреторная недостаточность ПЖ, болевой синдром и другие функциональные нарушения остаются резко выраженными, поэтому любая профессиональная деятельность становится недоступной для больных. Больным устанавливают II, а иногда I группу инвалидности (при необходимости постоянного постороннего ухода).
Если причиной развития ОП или обострения ХП и сопутствующих заболеваний пищеварительного тракта послужило непосредственное употребление алкогольных напитков, выдают не больничный лист, а справку. Справку выдают до полного восстановления трудоспособности или до направления на медико-санитарную экспертную комиссию.
Ошибки при экспертизе временной нетрудоспособности бывают связаны с отсутствием чёткой преемственности в деятельности врачей стационаров, поликлиник и санаториев, что без достаточных оснований ведёт к удлинению продолжительности временной нетрудоспособности.
Экспертиза трудоспособности больных, перенёсших операции на ПЖ, более сложна. В каждом случае следует учитывать результаты оперативного лечения—достигнуты ли уменьшение болевого синдрома, улучшение оттока панкреатического секрета, восстановление функции ПЖ, удалось ли добиться закрытия свища, ликвидировать псевдокисту и т.д. Важно также учитывать наличие или отсутствие ранних и поздних осложнений оперативных вмешательств, так как эти осложнения — основание дня пребывания в стационаре или амбулаторного лечения. Больным, перенёсшим резекцию ПЖ, как правило, дают инвалидность II или I группы в связи с тяжёлыми нарушениями пищеварения и углеводного обмена.
Прогноз
При ХП, в отличие от ОП, отсутствуют какие-либо общепринятые прогностические критерии. Прогноз для жизни больного при ХП определяют возможным развитием осложнений, требующих хирургического вмешательства с высокой интра- и послеоперационной летальностью, Десятилетняя выживаемость больных алкогольным ХП составляет 80% при условии прекращения приёма алкоголя и снижается более чем в 2 раза, если пациент продолжает употреблять алкоголь.
Прогноз в отношении качества жизни определяют развитием хронической боли и тяжестью внешнесекреторной и инкреторной недостаточности ПЖ в исходе заболевания.
Заболевание любого характера создают любому работнику препятствия полноценно исполнять обязанности по занимаемой должности.
В таких случаях человек имеет право прервать свою деятельность в связи с необходимостью прохождения курса лечения. При этом характер заболевания роли не играет. Подробнее о больничном при заболеваниях ЖКТ узнаете в нашей статье.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения юридических вопросов, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — обращайтесь в форму онлайн-консультанта справа или звоните по телефону +7 (499) 653-64-25 . Это быстро и бесплатно !
Основания для выдачи бюллетеня
Дают ли больничный лист при гастрите или отравлении, панкреатите или язве желудка?
При этом оформляется листок о временной нетрудоспособности. Освобождение дается в случаях, когда человек физически не может исполнять должностные обязанности и нуждается в лечении, заболевания ЖКТ сопровождаются:
- диареей;
- рвотой;
- болями в желудке;
- головокружением;
- повышенной температурой.
А бывает ли такое, что больничный, например, при гастрите, не дали по какой-либо причине?
Действующим законодательством не указан четкий перечень симптомов, при наличии которых больничный оформляется либо нет. В каждом конкретном случае решение принимает квалифицированный медик. Симулировать не получится, поскольку человек всегда сдает необходимые анализы. По результатам принимается решение. Больничный лист будет открыт только в том случае, если человек по причине заболевания утратил возможность полноценно трудиться.
Сколько дней в среднем длится оплачиваемый лист нетрудоспособности?
Длительность любого освобождения от работы зависит от характера и тяжести заболевания. Это касается и проблем с желудочно-кишечным трактом.
На сколько же дней дают больничный при язве желудка или кишечника, гастрите, панкреатите и отравлениях?
- При отравлении человек может быть освобожден на период от 2 до 60 дней. Максимальный срок связан с тяжелыми случаями. В качестве примера выступает отравление этиловым спиртом.
- При гастрите длительность освобождения составит от 18 до 20 дней. Аналогичная продолжительность больничного будет при язве желудка или кишечника.
- При панкреатите освобождение продлиться от 12 до 14 суток.
На практике больничный открывается на 3 суток. Такое время необходимо, чтобы человек сдал анализы. После этого врач принимает решение.
По общим правилам лечение в амбулаторных условиях не превышает 15 суток. Больший период может быть установлен только по решению комиссии. После этого, как правило, человека могут поместить в стационарные условия. В большинстве случаев это связано с необходимостью операционного вмешательства.
Что влияет на продолжительность?
Длительность освобождения от работы определяется несколькими факторами. Прежде всего это вид заболевания. Тяжесть напрямую влияет на продолжительность курса лечения. Например, при обычном отравлении человеку достаточно просто промыть желудок и через два-три дня он сможет полноценно работать. А вот при язвенной болезни может потребоваться госпитализация.
Продолжительность больничного зависит и от тяжести наступивших последствий. Нередки случаи, когда проблемы с ЖКТ могут нарушить работу других органов.
В некоторых случаях срок больничного может быть продлен. Это касается ситуаций, когда лечение не дало положительного эффекта либо появились осложнения. В таких ситуациях врач вправе продлить лечение на срок до 15 дней без решения комиссии. Последняя в свою очередь может увеличить освобождение до 10-12 месяцев (каждый раз по 15 дней).
Об оформлении и оплате
Лечащий врач открывает больничный и указывает в нем код причины нетрудоспособности «01» – заболевание. Оплата производится в обычном режиме — первые 3 дня за счет работодателя, остальные за счет ФСС, в зависимости от стажа меняется размер.
Большинство нарушений работы желудочно-кишечного тракта являются заболеваниями, вследствие которых человек должен быть временно освобожден от исполнения должностных обязанностей. Длительность лечения зависит от тяжести заболевания. Человеку следует обратиться в медицинское учреждение по месту проживания при появлении первых симптомов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Не нашли ответа на свой вопрос? Узнайте, как решить именно Вашу проблему — позвоните прямо сейчас:
+7 (499) 653-64-25 (Москва)
+7 (812) 313-25-95 (Санкт-Петербург)
No related posts.
No related posts.
Источник