Симптомы раздражения брюшины при язве желудка
Симптом Дзбановского-ЧугуеваПоперечные втянутые бороздки на передней
брюшной стенке, соответствующие
перемычкам прямых мышц живота. Определяют
визуально в первые часы после перфорации
язвы желудка или 12-перстной кишки.
Симптом
Крымова Исследование
пупка кончиком пальца вызывает боль
вследствие раздражения брюшины при
прободных гастродуоденальных язвах.
Симптом
Спижарского
Исчезновение печёночной тупости, высокий
тимпанит над печенью при прободении
гастродуоденальных язв. При аускультации
живота- гробовая тишина.
Пневмоперитонеум
При рентгенологическом исследовании
больного в положении стоя наблюдается
ограничение подвижности диафрагмы и
свободный газ определяют под диафрагмой
в виде серповидной полоски просветления.
Травмы живота.
Симптом ФинстерераБрадикардия при
травме печени, возникающая вследствие
всасывания вытекающей желчи.
Симптом
Тренделенбурга
Малый пульс, бледность кожи и слизистых
оболочек, рефлекторное напряжение
брюшных мышц, подтянутая кверху мошонка
и выпрямленный половой член указывают
на внутрибрюшное кровотечение. Наблюдается
при разрыве селезёнки.
Симптом
Куллена
Синевато-чёрный цвет кожи в области
пупка при внематочной беременности.
Симптом
Джонса
Перкуторно определяемая тупость в
боковых облостях живота, не смещающаяся
при повороте туловища. Характерен для
забрюшинных гематом и кровоизлияния в
корень брыжейки.
Перитонит
Лицо
Гиппократа
Мерттвенно-бледное с синюшным оттенком
кожа лица, глубоко запавшие глаза,
тусклые роговицы, заострённый нос.
Наблюдают у больных с тяжёлым острым
перитонитом, кишечной непроходимостью.
Симптом
Менделя
Боль, возникающая при лёгком постукивании
кончиками пальцев по передней брюшной
стенке признак раздражения брюшины.
Симптом
Сейля
Ослабление дыхания на стороне острого
воспаления брюшины, возникает при
ограничении движения диафрагмы.
Симптом
Тренделенбурга
Резко напряжённая передняя брюшная
стенка с подтянутыми к паховым отверстиям
яичками. Наблюдается при перитоните.
Правило
Коупа Если
сильная острая боль в животе, возникающая
на фоне полного благополучия, продолжается
более 6 ч требуется срочная операция.
Причина боли острое хирургическое
заболевание.
Правило
Лежара
Поводом для экстренной операции на
органах брюшной полости являются три
признака, изменяющиеся в течение
ближайшего часа: нарастание боли,
учащение пульса и раздражение брюшины.
Синдром
перитонеальный
Отставание в акте дыхания брюшной
стенки. Напряжение мышц брюшной стенки.
Симптом Щёткина-Блюмберга. Эксудат в
брюшной полости.
Грыжи
1 симптом ЛотоцкогоПри очень широких
грыжевых воротах пальцем, введённым в
паховый канал, удаётся пальпировать
стенку толстой кишки в виде мягкой
складки, увеличивающейся при натуживании
больного. Определяют при скользящей
грыже толстой кишки.
2
симптом Лотоцкого
Позывы к мочеиспусканию при исследовании
грыжевых ворот. Определяют при скользящей
грыже мочевого пузыря.
Грыжа
Майдля
Ретроградное ущемление брыжейки, кишки,
находящейся в брюшной полости, а не в
грыжевом мешке, с развитием гангрены
внутрибрюшной петли.
Грыжа
Рье Ущемление
петли тонкой кишки в ретроцекальном
пространстве.
Грыжа
Ложье Грыжа
проходит через щель жимбернатовой
связки.
Грыжа
РихтераПристеночное ущемление
кишечной петли, в грыжевом мешке
ущемляется только часть окружности
кишечной стенки, чаще противоположная
линии прикрепления брыжейки.
Грыжа
Трейца
(околодвенадцатиперстная) Внутренняя
(ложная) грыжа, связанная с ущемлением
кишки в трейцевом канале.
Грыжа
Литтре Грыжа
(чаще паховая или бедренная), содержащая
в грыжевом мешке дивертикул Меккеля.
Он может находится в грыжевом мешке в
свободном состоянии, может быть сращен
с ним или ущемлён в грыжевом кольце.
Синдром
Лорта-Якоба
Сочетание дивертикула пищевода,
диафрагмальной грыжи и ЖКБ.
Грыжа
Шмерла
Выпадение студенистого ядра из
межпозвоночного диска со сдавлением
нервных корешков. Симптомокомплекс
зависит от локализации грыжи. Нередко
передние грыжи протекают бессимптомно,
а задние сопровождаются явлением
радикулита.
Симптом
Хаушипа
Режущая острая боль в нижней конечности
поражённой стороны при ущемлённой
бедренной грыже.
Соседние файлы в предмете Хирургические болезни
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Брюшина представляет собой тонкую серозную оболочку, которая сформирована на соединительной ткани. С внутренней стороны она состоит из одинарного слоя мезотелия. Такие клетки также формируют внутренние органы, размещенные в брюшной полости. Здесь находится огромное количество нервных окончаний. При развитии любого воспаления появляются признаки синдрома раздражения брюшины.
Общее описание проблемы
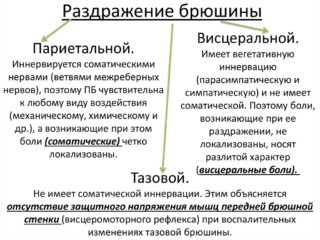 Брюшную полость человека принято разделять на париетальную и висцеральную. В среднем ее площадь составляет 1,7 кв. м. У мужчин брюшина замкнута, а у женщин контактирует с внешней средой через отверстия в фаллопиевых трубах. Благодаря присутствию мезотелия выделяется особая жидкость, которая способствует нормальному функционированию внутренних органов. В ее составе содержатся компоненты, обеспечивающие поддержку здоровья человека: антитела, иммуноглобулины, макрофаги.
Брюшную полость человека принято разделять на париетальную и висцеральную. В среднем ее площадь составляет 1,7 кв. м. У мужчин брюшина замкнута, а у женщин контактирует с внешней средой через отверстия в фаллопиевых трубах. Благодаря присутствию мезотелия выделяется особая жидкость, которая способствует нормальному функционированию внутренних органов. В ее составе содержатся компоненты, обеспечивающие поддержку здоровья человека: антитела, иммуноглобулины, макрофаги.
Здоровая брюшина выполняет ряд важных функций:
- Экссудативная. Обеспечение образования и выделения фибрина, различных жидкостей.
- Всасывающая. Некоторые жидкости способны проникать в ткани брюшины.
- Защитная. Создает надежный барьер для органов, размещенных в брюшной полости, вырабатывает вещества для уничтожения патогенных организмов.
Синдром раздражения брюшной полости возникает на фоне отека, что приводит к нарушению обменных процессов в определенном органе. В результате развивается патология, которая сопровождается ухудшением самочувствия человека.
Каждая из областей брюшины имеет свои особенности. На париетальную воздействуют нервные окончания межреберного пространства, поэтому она чувствительна к любым внешним влияниям – химическим, механическим, физическим. Боли, возникающие в результате подобного воздействия, отличаются четкой локализацией.
Висцеральная область характеризуется присутствием вегетативной взаимосвязи с центральной нервной системой. При возникновении в ней патологических изменений определить локализацию боли трудно. В тазовом отделе брюшины воспаление также сопровождается неприятными ощущениями, которые не имеют четкого расположения. Данная область характеризуется высоким напряжением мышц, поэтому при развитии воспаления боль не имеет острого характера.
Неприятные ощущения в животе, вызванные раздражением брюшины, принято разделять на несколько типов:
- Висцеральная боль. Неприятные ощущения локализуются в области пупка или эпигастрии. Боль характеризуется как острая.
- Соматическая. Негативные признаки проявляются при раздражении париетальной области брюшины. Боль достаточно сильная и четко определяется больным.
- Отраженная. Самая сложная в диагностике. При появлении отраженной боли может раздражаться любой соседний орган в теле или головной мозг.
После воздействия негативного фактора на орган, размещенный в брюшной полости, начинает образовываться фибрин. В результате склеиваются петли кишечника и поверхность сальника. Это приводит к развитию инфильтрата или абсцесса.
Характерные признаки
 Развитие признаков раздражения брюшины при панкреатите или других заболеваниях происходит внезапно и одновременно. Обязательно проявляется боль, которая локализована в области живота, являющейся проекцией воспаленного органа. На данном этапе развития заболевания запрещено принимать обезболивающие средства. Они скрывают симптомы патологии, что существенно затрудняет диагностику. Постепенно боль становится более выраженной и доставляет пациенту значительный дискомфорт. Без своевременного лечения воспаление в конкретном органе переходит в перитонит, затрагивающий всю брюшную полость.
Развитие признаков раздражения брюшины при панкреатите или других заболеваниях происходит внезапно и одновременно. Обязательно проявляется боль, которая локализована в области живота, являющейся проекцией воспаленного органа. На данном этапе развития заболевания запрещено принимать обезболивающие средства. Они скрывают симптомы патологии, что существенно затрудняет диагностику. Постепенно боль становится более выраженной и доставляет пациенту значительный дискомфорт. Без своевременного лечения воспаление в конкретном органе переходит в перитонит, затрагивающий всю брюшную полость.
К другим признакам раздражения, которое возникает при беременности, холецистите, панкреатите, аппендиците относятся:
- тошнота и рвота;
- повышение показателей температуры тела;
- вздутие живота;
- учащенное дыхание;
- тахикардия;
- ограниченная подвижность брюшной стенки во время дыхания.
При развитии подобного состояния алгоритм действий пациента стандартный. Больной пытается принять такое положение тела, при котором наблюдается минимальное напряжение брюшины. Чаще всего пациенты ложатся на спину, на бок, подогнув ноги к животу. При этом любая попытка изменить положение тела сопровождается болью.
Механизм развития симптомов раздражения брюшины при холецистите или других заболеваниях внутренних органов, размещенных в данной области, связывают с появлением отечности. Серозная оболочка утолщается, наблюдается гиперемия. Постепенно ее цвет тускнеет, что объясняется образованием большого количества экссудата.
Если на данном этапе развития воспалительного процесса сделать общий анализ крови, зафиксируется существенное повышение лейкоцитов и увеличение СОЭ. Наблюдаются значительные изменения и в биохимических показателях. Врачи диагностируют повышение реактивного белка, оглавление фибриногена.
Постепенно наблюдается повышение проницаемости сосудов, плазма крови проникает в ткани, появляются гемодинамические расстройства. Кровь попадает в полость желудка и кишечника, что вызывает кровавую рвоту. Непроходимость кишечника приводит к его переполнению каловыми массами и газами. На фоне появления метеоризма боль в животе только усиливается.
Параллельно наблюдают резкое снижение показателей давления. Кожа больного становится бледной, приобретает голубоватый оттенок, повышается ЧСС, заостряются черты лица. На внутренней поверхности щек и на языке появляется желтый налет. Если через 3 суток после появления первых признаков патологии не начать лечение, запустятся необратимые изменения. В таком случае существует высокий риск летального исхода.
Методика определения симптомов раздражения брюшины
 Существует большое количество методик для определения симптомов патологии. Самые распространенные:
Существует большое количество методик для определения симптомов патологии. Самые распространенные:
- Розанова. При развитии острого воспаления, вызванного апоплексией яичника или другими причинами, больной не способен совершить надувание и выпячивание живота.
- Менделя. При выполнении перкуссии проявляется болезненность в передней брюшной стенке. Это является явным признаком наличия язвенной болезни.
- Раздольского. При легком постукивании легко определяются зоны максимальной чувствительности.
- Щеткина-Блюмберга. Врач интенсивно нажимает на область предполагаемого воспаления и резко убирает руку, после чего появляется выраженная боль. Присутствие подобного признака четко указывает на воспаления аппендикса.
При ярко выраженном напряжении стенок брюшины врачи не используют контактные методики определения источника боли. Если живот имеет ладьевидную форму, для установления места воспаления применяется способ пальпации. Указанные методики используются в гинекологии, гастроэнтерологии и других отраслях медицины.
Источник
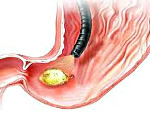
Прободная язва желудка – сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Общие сведения
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. е. до перфорации никак клинически не проявляются.
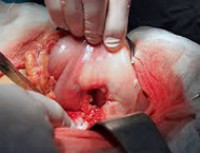
Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
- этиологии (прободение хронической или острой язвы);
- расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
- клинической форме (классическая – прорыв в свободную брюшную полость; нетипичная – в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
- стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы прободной язвы желудка
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
При осмотре обращает на себя внимание вынужденное положение с приведенными к животу коленями, страдальческое выражение лица, усиление боли при движениях. Поперечные борозды на прямых мышцах живота становятся более выраженными, происходит втягивание живота на вдохе (парадоксальное дыхание). Артериальная гипотония сопровождается брадикардией, одышкой. В первые часы заболевания отмечается выраженная болезненность при пальпации в эпигастральной области, которая в последующем распространяется на всю переднюю брюшную стенку. Симптомы раздражения брюшины резко положительные.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости). Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение прободной язвы желудка
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Прогноз и профилактика
Прогноз при прободной язве желудка зависит от многих факторов. Риск летального исхода значительно повышается при возрасте пациента старше 65 лет, тяжелой сопутствующей патологии (онкозаболевания, СПИД, цирротическая трансформация печени), больших размерах перфоративного отверстия, длительном анамнезе прободной язвы желудка до операции. 70% летальных исходов при язвенной болезни желудка обусловлены прободной язвой желудка. Единственным методом профилактики данного состояния является своевременное выявление и лечение язвенной болезни желудка.
Источник


