Симптомы при панкреатите поджелудочной железы при обострении
Обострение хронического панкреатита или острый панкреатит встречаются в клинической практике чаще других заболеваний.
В связи со своей сложностью, быстрым развитием и прогрессированием финал в 40-70 % случаев смертелен.
Симптомы связаны с воспалением тканей поджелудочной железы. Оно вызывает нарушение целостности клеточных мембран. В результате этого и запускается каскад ферментативных реакций, когда ферменты разрушают вторично собственные же клеточные структуры железы. Лечение многоэтапное и довольно сложное. Возможно консервативное ведение и оперативное вмешательство.
Виды заболевания
Самые часто встречающиеся разновидности: это хронический и острый панкреатит. Отличие в том, что острое воспаление поджелудочной железы встречается впервые, протекает быстро, иногда молниеносно.
Хронический панкреатит протекает со сменой фаз ремиссии и обострения. Межприступный период протекает, как правило, без клинических проявлений. Обострение хронического панкреатита протекает так же, как и острый. И тактика ведения у этих двух клинических ситуаций одинаковая.
Стадии и степени
Обострение панкреатита (симптомы и лечение которого зависят от степени тяжести) протекает со сменой фаз. В течении заболевания выделяют несколько этапов или стадий.
| Первая фаза | Представляет собой панкреатическую колику. Это обратимая ситуация, когда на первое место выходят проявления болевого синдрома. При его адекватном купировании с помощью спазмолитиков или ганглиоблокаторов клиника не нарастает. |
| Ранняя эндогенная интоксикация | Повышается температура, возможно появление тошноты. |
| Стадия общих воспалительных изменений | Могут наблюдаться подъемы температуры тела фебрильного уровня, снижается уровень артериального давления за счет избыточной активации калликреин-кининовой системы. Учащается ритм сердца. |
| Стадия местных гнойно-воспалительных изменений | Сопровождается разрушением тканей поджелудочной железы и присоединением инфекции. Может сформироваться местный или распространенный перитонит. На этом же этапе развиваются абсцессы или флегмоны расположенных по соседству клетчаточных пространств. |
Симптомы
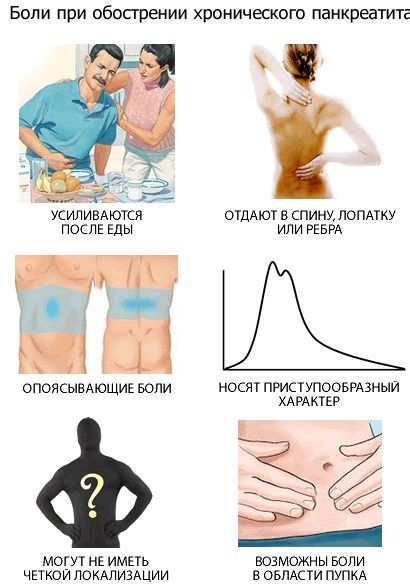
Клинически заболевание проявляется картиной острого живота. Это выраженный болевой синдром. Он может иметь четкую локализацию. Как правило, это верхний отдел живота, а точнее, левая подреберная область. Здесь находится проекция хвоста поджелудочной железы.
 Симптомы при обострении хронического воспаления поджелудочной железы(панкреатита).
Симптомы при обострении хронического воспаления поджелудочной железы(панкреатита).
Диагностически значимой при панкреатите является триада Мондора. Кроме боли, для нее характерны вздутие и тошнота с рвотой.
Сочетание этих признаков с высокой долей вероятности говорит о поражении поджелудочной железы.
Обострение панкреатита (симптомы и лечение многообразны) сопровождается патогномоничными пятнами на лице, коже туловища и живота.
Так называемый симптом Мондора встречается часто. Он проявляется фиолетовыми пятнами в области лица.
Появление таких же пятен по бокам на животе относят к симптому Грея-Тернера.
Пальпаторно доктор также может определить ряд специфических симптомов. В первую очередь это выраженная болезненность в области пересечения последнего ребра с позвоночником, больше слева.
Симптом носит название Мейо-Робсона. Различают также признак Воскресенского. Доктор не ощущает пульсирующий брюшной отдел аорты. Вызван этот феномен увеличением поджелудочной железы за счет отека и инфильтрации.
Особое внимание уделяют признакам, свидетельствующим о начале перитонита. Симптом Щеткина-Блюмберга наиболее часто встречающийся специфичный для этого состояния синдром. Когда доктор резко отводит руку после пальпации от живота, пациент испытывает резкую боль. При аускультации перестают выслушиваться кишечные шумы.
Причины появления
Обострение хронического панкреатита (или острый панкреатит) в большей части случаев связаны с избыточным употреблением алкоголя. На втором месте среди этиологических факторов, вызывающих симптомы воспаления поджелудочной железы, алиментарные факторы. Это потребление избытка жиров, углеводов, соленой и острой пищи. Лечение требует соблюдения строгих диетических рекомендаций.
У женщин на первом месте по частоте встречаемости среди этиологических факторов панкреатита является холецистит. Особенно это касается калькулезных форм (в сочетании с желчнокаменной болезнью).
Среди других факторов вирусная патология, травматическое повреждение органа. Не исключено реактивное поражение при заболеваниях других органов желудочно-кишечного тракта.
Диагностика
В первую очередь при подозрении на панкреатит следует оценить биохимический анализ крови и общий анализ крови и мочи. Выполнимы они даже в ночное время, если скорая помощь доставляет пациента в приемное отделение больницы. Поэтому если фельдшер или врач скорой помощи подозревает острый панкреатит и предлагает госпитализацию, ни в коем случае не следует отказываться.
Общий анализ крови выявляет высокий уровень лейкоцитов, в лейкоформуле обнаруживают сдвиг влево, появляются юные формы гранулоцитов, что говорит об активном и интенсивном воспалительном процессе. Увеличивается показатель СОЭ (РОЭ).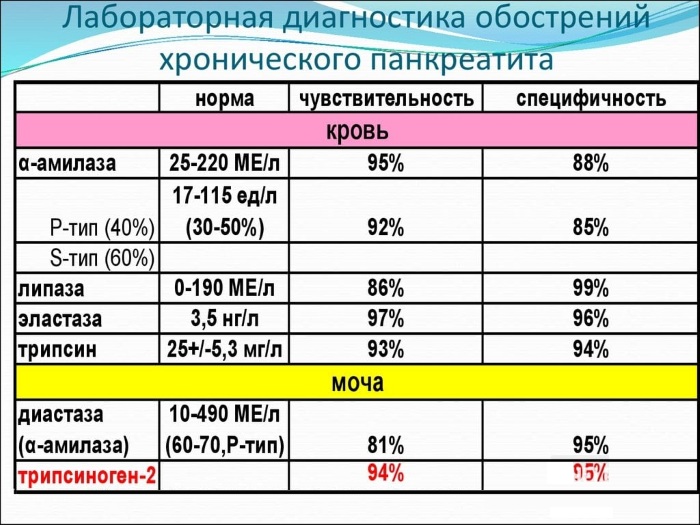
При выраженном панкреонекрозе кровь сгущается, увеличивается показатель гематокрита (выше 55% у мужчин, выше 50% у женщин). Анализ мочи должен быть дополнен определением диастазы. При превышении показателей выше 64 Ед/л следует думать о воспалении поджелудочной железы и дальше проводить исследование в направлении исключения именно этой патологии.
Биохимический анализ крови должен быть довольно широким. При этом важны не только показатели, специфичные при патологии поджелудочной железы, но и другие, ведь очень важно провести дифференциальную диагностику других состояний, сопровождающихся сходными симптомами.
Определяют амилазу крови, фосфолипазу А2, альфа — антитрипсин, а также уровень прокальцитонина и концентрацию кальция крови. Для исключения патологии печени рассматривают содержание АлАТ, АсАТ, уровень общего билирубина и его фракций, проводят тимоловую или другие осадочные пробы.
Если имеются проявления, при которых сложно исключить заболевание желчного пузыря и других желчевыводящих путей, определяют ГГТП, щелочную фосфатазу. С-реактивный белок при выраженном превышении нормальных показателей говорит о некрозе тканей поджелудочной железы.
Следующая методика обследования заключается в проведении УЗИ. Ультразвуковое исследование позволяет оценить состояние, топографию, взаиморасположение органов брюшной полости, забрюшинного пространства, а также малого таза. Это позволяет косвенно судить о том, какой орган вовлечен в патологический процесс и вызывает соответствующую симптоматику.
При наличии панкреатита обнаруживается выраженное увеличение размеров органа, а также отдельных его частей. При этом эхогенная структура неоднородная. Контуры железы и ее протоков неровные, нечеткие. Иногда при наличии осложнений визуализируется жидкостное образование в проекции клетчаточных пространств.
Дифференциальной диагностике состояния “острого живота” помогает обзорная рентгенография брюшной полости. Необходимо исключить перфоративную язву желудка, кишечную непроходимость. Контрастные методики призваны исключить сосудистые заболевания, а также наличие камней желчного пузыря.
“Золотым” стандартом в диагностике панкреатита является лапароскопия. Это метод миниинвазивного вмешательства. Именно он призван провести максимально четкую дифференциальную диагностику, в том числе в стадии процесса воспаления поджелудочной железы. Проводится под анестезией, через 4 протокола в брюшную полость вводят эндоскопы или другую визуализирующую технику.
Оценивается внешний вид органа, а также клетчаточных пространств и других органов по соседству, его окружающих. Эта методика позволяет увидеть, какой вид панкреатита имеет место в данном случае: геморрагический или жировой. При наличии воспаления клетчаточных пространств лапароскопическое вмешательство позволяет увидеть его признаки.
Не менее чувствительной методикой в диагностике панкреатита является томография. При проведении КТ удается дифференцировать кистозные и гнойные полости от плотных инфильтратов. Это важно в плане тактики дальнейшего ведения пациента.
Для лучшей визуализации используют внутривенное введение контрастного соединения (Ультравист). Меньшей чувствительностью и меньшей лучевой нагрузкой обладает магнитно-резонансная томография. Однако МРТ помогает лучше рассмотреть плотные структуры, не подвергшиеся разрушению и расплавлению.
Когда необходимо обратиться к врачу
Воспаление поджелудочной железы чревато постепенным снижением функции органа, необходимостью в последующем постоянно принимать заместительную ферментную терапию. Еще одно возможное негативное последствие — нарушение секреции инсулина. Это значит, что при панкреатите под угрозой весь углеводный обмен, что увеличивает вероятность развития сахарного диабета.
Обострение панкреатита (симптомы и лечение могут быть определены только в стационаре) должно стать поводом немедленно обратиться к доктору.
Если беспокоят следующие симптомы, следует вызывать скорую помощь:
- выраженная боль в верхних отделах живота, больше слева;
- тошнота и рвота, которые не приносят никакого облегчения;
- подъем температуры фебрильного или субфебрильного уровня;
- неустойчивый учащенный стул, с непереваренными кусочками пищи;
- учащение сердцебиения и снижение артериального давления на фоне вышеперечисленных симптомов.
К гастроэнтерологу или терапевту обращаются с ухудшением при хроническом воспалении поджелудочной железы. Корректируется диета, заместительная терапия, при необходимости назначается дообследование.
Профилактика
В основе лежит устранение провоцирующих обострение факторов. Большей частью это касается алиментарных привычек. Необходимо исключить острые, жареные и соленые продукты. Стоит придерживаться диеты №5 по Певзнеру.
Исключается полностью алкоголь и алкогольсодержащие напитки. Любая провокация может вызвать обострение, которое снова приведет к госпитализации и, возможно, к оперативному вмешательству. При наличии проблем с желчным пузырем их следует решать как можно скорее. Желчнокаменная болезнь — один из факторов риска развития обострений хронического панкреатита.
Методы лечения
При подозрении на воспаление поджелудочной железы показана госпитализация в отделение хирургического профиля. Необходимо комплексно подходить к лечению. Оно включает диетические рекомендации, медикаментозная патогенетическая терапия. При необходимости выполняется оперативное вмешательство.
Лекарственные препараты
В случае обострения хронического воспаления поджелудочной железы, равно как и при остром панкреатите, подход к лечению сходный. При наличии подтвержденного заболевания назначается патогенетическое лечение. В первую очередь необходимо снизить явления интоксикации. С этой целью вводится большое количество коллоидных и кристаллоидных растворов.
Это растворы:
- глюкозы;
- хлорида натрия;
- реополиглюкина;
- гидроксиэтилкрахмала.
Для снижения ферментной агрессии вводятся так называемые антикикиновые средства. Это Гордокс, Контрикал, либо Трасилол. В основе лежит апротинин, который блокирует выработку ферментов клетками поджелудочной железы.
Дозировка подбирается в зависимости от тяжести состояния. С этой же целью эффективно назначение Октреотида или Сандостатина. Эти медикаменты назначают 2-3 раза в сутки подкожно, максимальная суточная доза 150-300 мкг.
Когда есть угроза присоединения инфекции, целесообразно присоединение антибиотиков. Опытные доктора не рискуют и поэтому даже при низкой вероятности инфицирования назначают превентивно антибактериальные средства широкого спектра действия.
Кроме вышеуказанных препаратов при панкреатите показаны антисекреторные препараты. Они сводят к минимуму секрецию желудочного сока, соляной кислоты.
Используются:
- Квамател;
- Омез;
- Ранитидин;
- Нексиум.
Также используются их аналоги. Сначала для достижения большей эффективности препараты вводят в вену капельно. Затем после стабилизации состояния продолжают пероральный прием.
Болевой синдром купируется спазмолитическими средствами. Это Но-Шпа, Дротаверин, Баралгин. Возможно как внутримышечное, так и внутривенное введение. Иногда назначают капельницы с добавлением Новокаина. Это позволяет уменьшить болевую импульсацию и избежать болевого шока.
С этой же целью используют ганглиоблокаторы, холинолитики. Эффективен Платифиллин, атропин. Несмотря на то что использование нестероидных противовоспалительных средств не рекомендовано при обострении заболеваний поджелудочной железы, иногда для снижения болевой импульсации используют обычный Анальгин (Метамизол натрия).
Народные методы
Нетрадиционные методы в острой ситуации противопоказаны. На эксперименты в этом случае просто нет времени и ресурсов. Лучше положиться на доказанные методы лечения в условиях хирургического отделения.
При хроническом течении заболевания есть несколько действенных народных рецептов. Обволакивающим, успокаивающим действием обладает кисель из проросших семян овса. Их измельчают, добавляется небольшое количество воды, и полученную смесь варят. Употреблять ее можно до месяца.
Отвар листьев лопуха, ягод шиповника также снимают спазм, уменьшают выраженность воспаления в пораженном органе, улучшают пищеварение в целом.
Диета
Острая фаза панкреатита требует соблюдения голодного режима на 1-3 суток. Когда опасность развития серьезных инфекционных осложнений и панкреонекроза миновала, можно потихоньку расширять меню. Сначала можно слизистые супы и протертые каши. Все блюда делают исключительно на воде без добавления молока. В том числе омлет. Ни в коме случае не разрешается мучное, свежий хлеб. Альтернатива — белые сухарики.
Дальнейшее расширение лечебного стола подразумевает включение в рацион нежирных сортов рыбы и мяса. Продукты готовятся на пару. Острые специи запрещены. Их можно заменить травами. Кратность приема пищи — до 6 раз в течение суток. Для щажения желудочно-кишечного тракта блюда не должны быть очень холодными или очень горячими.
Среди запрещенных продуктов те, которые вызывают избыточное газообразование и вздутие живота. Это капуста, бобовые, а также ингридиенты с большим количеством клетчатки. Крепкий кофе и газировку исключают из рациона, равно как и алкоголь.
Прочие методы
Хирургическое вмешательство оправдано при гнойных осложнениях: абсцессе, флегмонах клетчаточных пространств, перитоните. В противном случае неизбежен летальный исход.
Когда имеет место асептический некроз или отсутствие инфекционного поражения тканей поджелудочной железы, хирургами принято выдерживать наблюдательную, выжидательную позицию. Когда на фоне адекватной патогенетической терапии состояние больного не улучшается, гемодинамика нестабильна, прибегают к операции.
Это может быть резекция части органа, а может быть абдоминизация (щадящий вариант). В любом случае проводится дренирование брюшной полости, чтобы не допустить вторичного инфицирования и формирования поддиафрагмальных и тазовых абсцессов, перитонита.
Возможные осложнения
Когда условно патогенная флора еще не активировалась, и процесс воспаления все еще асептический (неинфекционный), возможно формирование таких осложнений, как инфильтрат клетчатки, которая окружает поджелудочную железу. Это ограниченное асептическое воспаление, но оно может распространиться на близлежащие клетчаточные пространства. Речь идет о флегмонах таза, околопочечной клетчатки.
Без участия инфекционного агента развивается без лечения воспаление брюшинных листков. Иначе ситуация называется перитонитом. Из асептического он быстро становится бактериальным, гнойным. И тогда нарастает угроза сепсиса и полиорганной недостаточности, когда отказывают все жизненно важные органы и системы.
Ферментная аутоагрессия опасна тем, что под влиянием агрессивной среды могут сформироваться перфорации расположенных по соседству органов и сосудистых структур. Развиваются кишечные свищи.
Но более опасны повреждения сосудов. Если это артерия или вена в стенке желудка или кишечника, то это менее опасное кровотечение. Но когда задеты крупные ветви брюшной аорты, нарастает угроза геморрагического шока и летального исхода от массивной кровопотери.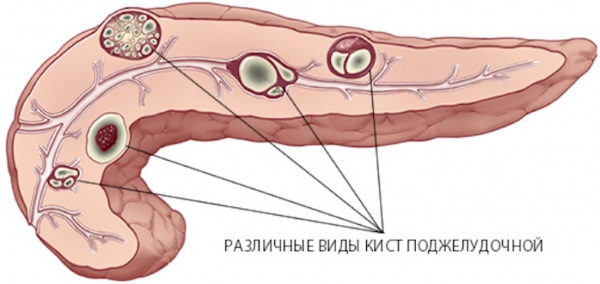
Обострение панкреатита (симптомы и лечение зависят от наличия осложнений и их характера) нередко вызывает формирование кист поджелудочной железы. С течением времени при присоединении бактериального компонента возможно нагноение этих изначально жидкостных и стерильных образований. Воспалившиеся кисты подлежат хирургическому лечению.
Более опасны без лечения системные осложнения. Чаще всего развивается так называемый панкреатогенный шок. Это выраженное нарушение гемодинамики в результате выраженной болевой импульсации. Немалую долю вносит инфекционно-токсический фактор и ферментная аутоагрессия.
Септический шок — логическое продолжение перитонита или осложненного инфекцией панкреатита. При нем также нарушается кровоснабжение жизненно важных органов. Как один из этапов шокового состояния рассматривается полиорганная недостаточность. На этой стадии спасти пациента обычно не удается даже в условиях специализированного реанимационного отделения.
Обострение хронического панкреатита представляет собой состояние, требующее динамического наблюдения и активного лечения по аналогии с острой формой. Симптомы перитонита и присоединения инфекции требуют хирургического лечения. В межпристпуный период назначают заместительную терапию и диетические рекомендации.
Оформление статьи: Владимир Великий
Видео о панкреатите
Малышева расскажет как лечить панкреатит:
Источник
Приступы боли в животе, подташнивание, метеоризм и диарея — одни из симптомов, которые могут встретиться при воспалении поджелудочной железы, или панкреатите. Но иногда проявления этой болезни совсем нетипичны и могут напоминать симптоматику аппендицита или даже сердечного приступа. Об отличительных признаках панкреатита, его формах, диагностике и лечении мы и поговорим в статье.
Симптомы панкреатита
Проявления панкреатита, как и его последствия для организма, зависят от формы заболевания. Острый панкреатит протекает стремительно и угрожает развитием необратимых изменений в структуре поджелудочной железы. Панкреатит в хронической форме — это воспалительное заболевание, протекающее с периодами обострений и ремиссий. По мере прогрессирования болезни железистая ткань замещается соединительной, что приводит к недостатку ферментов и, как следствие, сбоям в работе пищеварительной системы.
Острый панкреатит (ОП)
Первый и основной признак острого панкреатита — это боль. Как понять, что причина — воспаление поджелудочной, а не невралгия или почечные колики, например? Болевые ощущения при панкреатите очень сильные, стойкие. Они не проходят после приема спазмолитиков и обезболивающих. Обычно боль возникает в верхней части живота, отдает в спину, опоясывает тело. Часто возникает после приема алкоголя или острой жирной пищи.
Приступ, как правило, сопровождается тошнотой и рвотой, потом к ним присоединяются вздутие живота и жидкий стул. В 80–85% случаев острого панкреатита симптомы этим и ограничиваются, и болезнь проходит в течение недели. Это проявления ОП легкой степени, так называемого интерстициального или отечного панкреатита. У 15–20% больных ОП может переходить в среднюю степень с различными осложнениями: инфильтратом вокруг поджелудочной, образованием абсцессов и псевдокист, некрозом участков железы и последующим присоединением инфекции. Острый панкреатит тяжелой степени, который часто развивается при панкреонекрозе, сопровождается интоксикацией и поражением многих органов.
Опасность ОП еще и в том, что он может маскироваться под другие заболевания. В одном из исследований[1] был сделан вывод, что первые признаки панкреатита были типичными только у 58% пациентов. У других же ОП имел какую-либо «маску».
- В 10% случаев панкреатит проявлялся в виде печеночной колики (боли в правом подреберье) и даже желтухи.
- У 9% больных ОП начинался как кишечная колика — боли в нижней части живота.
- Еще 9% случаев имитировали приступ стенокардии или инфаркт — боль ощущалась выше, отдавала за грудину и под лопатку, иногда возникала одышка.
- Около 6% эпизодов ОП были похожи на приступ аппендицита.
- Другие 6% сопровождались резкой болью и напряжением стенки живота, как при перфорации желудка или кишечника.
- Наконец, 2% приступов панкреатита были похожи на острую инфекцию — с повышением температуры, головной болью, слабостью, тошнотой, рвотой и диареей.
Иногда симптомы сочетались или вообще проявлялись очень слабо. Во всех этих случаях для того, чтобы отличить панкреатит, потребовалось дополнительное обследование.
Хронический панкреатит (ХП) и его обострения
Лишь 10–20% пациентов переносят ХП в безболевой форме, у остальных 80–90% он проявляется типичным болевым приступом. Причем наблюдается два сценария. Первый, или тип А, — это короткие болевые приступы, повторяющиеся на протяжении десяти дней (не дольше), с последующими долгими безболевыми периодами. Второй, или тип В, чаще встречается при хроническом алкогольном панкреатите и представляет собой более долгие и тяжелые приступы боли с перерывами на один–два месяца. При обострении панкреатита симптомы обычно напоминают симптоматику острого процесса. Кроме этого, ХП сопровождается признаками дефицита панкреатических ферментов, о которых мы поговорим дальше.
Причины панкреатита
В целом ОП и ХП возникают под действием схожих факторов. Так, для острого панкреатита причины распределяются следующим образом[2]:
- лидирует злоупотребление алкоголем: 55% случаев ОП вызваны передозировкой спиртных напитков, а также неправильным питанием. Еще необходимо отметить, что нарушение диеты и алкоголь могут провоцировать обострение;
- на втором месте (35%) — попадание желчи в поджелудочную железу (острый билиарный панкреатит);
- 2–4% приходится на травмы поджелудочной, в том числе из-за медицинских вмешательств;
- остальные 6–8% случаев — отравление, аллергии, инфекции, прием лекарств, различные болезни пищеварения.
Причины хронического панкреатита наиболее точно отражены в специальной классификации TIGAR-O. Она была предложена в 2001 году и представляет собой первые буквы всех пунктов: Toxic-metabolic, Idiopathic, Genetic, Autoimmune, Recurrent and severe acute pancreatitis, Obstructive[3].
- Токсико-метаболический панкреатит связан с неумеренным употреблением спиртного (60–70% случаев), курением, приемом лекарств, нарушением питания и обмена веществ.
- Идиопатический панкреатит возникает по непонятным причинам и нередко сопровождается отложением кальция в поджелудочной железе.
- Наследственный панкреатит развивается, например, при мутациях в генах панкреатических ферментов.
- Аутоиммунный панкреатит вызван атакой собственного иммунитета на клетки железы, может идти в союзе с другими аутоиммунными болезнями.
- В хроническую форму может перейти повторяющийся или тяжелый острый панкреатит.
- Обструктивный панкреатит возникает при нарушении оттока желчи и секрета поджелудочной. Причиной может быть камень в желчном протоке, опухоль, аномалия развития.
Причины появления панкреатита могут различаться, но механизм развития всегда похож. Дело в том, что поджелудочная железа вырабатывает сильные ферменты, способные расщеплять поступающие с пищей белки, жиры и углеводы. Но из похожих соединений состоит и организм человека. И чтобы не произошло самопереваривание, существуют механизмы защиты: в поджелудочной железе ферменты находятся в неактивной форме, и работать они начинают только в двенадцатиперстной кишке, которая покрыта специальной слизистой оболочкой (как и вся внутренняя поверхность кишечника).
При панкреатите эта защита, как правило, не срабатывает (речь не идет о некоторых хронических формах, когда железа сразу подвергается склерозу или фиброзу). И в ситуации, когда ферментов слишком много, или они не могут выйти в кишечник, или имеют генетический дефект, происходит превращение из проферментов в активную форму, которая и рушит собственные клетки поджелудочной железы. Дальше происходит лавинообразная реакция: чем больше клеток погибает, тем больше из них при гибели высвобождается ферментов, которые тоже активируются. При этом железа отекает, возникает боль, а вслед за ней и все остальные проявления панкреатита.
Это важно
При ежедневном употреблении от 60 до 80 миллилитров алкоголя в течение 10–15 лет практически со стопроцентной вероятностью разовьется хронический панкреатит. Курение усугубляет действие спиртного, а наследственность, пол и другие факторы только определяют предрасположенность к болезни. Поэтому в любом случае врачи советуют отказаться от сигарет и злоупотребления алкоголем.
Диагностика панкреатита
Своевременное выявление и лечение панкреатита поможет избежать множественных осложнений. При возникновении «классических» симптомов на фоне приема алкоголя, нарушения питания или наличия камней в желчном пузыре стоит незамедлительно обратиться к гастроэнтерологу. Диагностика панкреатита, как правило, начинается с осмотра, опроса пациента, после чего назначают ряд дополнительных исследований.
- Лабораторные анализы. При подозрении на ОП специалисты могут назначить анализ крови или мочи. В крови можно обнаружить повышение активности ферментов, которые попадают туда при гибели клеток поджелудочной железы. В первую очередь это амилаза и липаза. Диагноз подтверждается, если норма превышена в три раза и более. Также можно определить амилазу в моче, иногда этот анализ называют диастазой. В случае ХП повышение ферментов практически не выявляется. Кстати, лабораторная диагностика панкреатита помогает подтвердить недостаточность работы поджелудочной, но об этом мы поговорим отдельно.
- Ультразвуковое исследование. Его преимущество — доступность, минус — в необходимости подготовки к исследованию, которая заключается в строгой диете на протяжении двух–трех дней. При панкреатите УЗИ-диагностику можно проводить и без подготовки, но тогда из-за наличия газов в кишечнике поджелудочную железу будет почти не видно. Также результат сильно зависит от возможностей УЗИ-аппарата и квалификации специалиста.
При ОП можно обнаружить увеличение размеров железы, снижение эхогенности и нечеткость контуров, а также наличие свободной жидкости в брюшной полости. Для диагностики ХП гораздо эффективнее эндоскопическое УЗИ, но его проведение требует оборудованного эндоскопического кабинета.
Трансабдоминальное УЗИ (через поверхность живота) при хроническом процессе имеет меньшую чувствительность и специфичность. Так, диффузные изменения в поджелудочной железе, трансформация ее размеров и контура не позволяют подтвердить хронический панкреатит. Диагноз подтверждают такие признаки, как псевдокисты или кальцинаты в поджелудочной железе, значительное расширение протока железы, уплотнение его стенок и наличие в нем камней. - Рентгенограмма брюшной полости — пожалуй, самое недорогое и доступное исследование. Рентгенограмма может помочь отличить кишечную непроходимость или обнаружить камни в желчном пузыре, что косвенно способствует постановке диагноза, но для определения панкреатита этот метод далеко не так информативен. В этом случае самым достоверным из рентгенологических методов является МСКТ — мультиспиральная компьютерная томография.
- Компьютерная томография при остром панкреатите обычно выполняется в сложных случаях, на 4–14 день болезни. КТ помогает найти очаги панкреонекроза, оценить состояние забрюшинной клетчатки, увидеть изменения в грудной и брюшной полости. Часто диагностику проводят накануне операции. О наличии хронического панкреатита говорят такие показатели, как атрофия железы, расширение протока и присутствие в нем камней, кисты внутри и вокруг железы, утолщение внешней оболочки. Косвенными признаками будут увеличение размеров железы, ее нечеткий контур или неоднородный рисунок.
- Еще один часто используемый метод при подозрении на острый панкреатит — диагностическая лапароскопия. Это хирургическая операция, которая позволяет достоверно оценить состояние органов в брюшной полости, а при необходимости сразу поставить дренаж или перейти к расширенному вмешательству.
Симптомы и диагностика ферментной недостаточности поджелудочной железы
Кроме самого панкреатита, обследование может обнаружить его последствия. Одним из основных будет нехватка ферментов поджелудочной железы, то есть экзокринная панкреатическая недостаточность. Что же она собой представляет?
Поджелудочная железа уникальна тем, что способна одновременно к внешней и внутренней секреции. Внешняя секреция — это выделение ферментов для пищеварения в кишечник, а внутренняя секреция — это выброс гормонов в кровь. В результате воспаления, некроза, склероза или наследственных болезней работа поджелудочной может нарушаться. И если повреждена эндокринная (гормональная) функция железы, у человека снижается уровень инсулина, что в конечном счете может привести к диабету. А если не работает экзокринная функция, то в кишечник не поступают панкреатические ферменты: амилаза, липаза и трипсин.
Памятка
Ферменты поджелудочной железы помогают переваривать почти все основные питательные вещества: трипсин расщепляет белки на аминокислоты, амилаза превращает сложные углеводы в простые ди- и моносахариды, а липаза отвечает за переваривание жиров.
Внешние признаки экзокринной недостаточности проявляются довольно поздно, когда уровень ферментов на 90–95% ниже нормы. В первую очередь виден дефицит липазы: нерасщепленные жиры выделяются с калом, стул становится жидким, жирным и частым. Такое состояние называется стеатореей. Также присутствует вздутие, метеоризм, возможны боли в животе, колики. Так как питательные вещества не перевариваются, они не могут усвоиться, и человек постепенно теряет вес. К тому же плохо усваиваются витамины. Их дефицит проявляется сухостью и шелушением кожи, ломкостью волос и ногтей и другими подобными симптомами. Обследование при ферментной недостаточности можно условно разделить на три направления:
- исследование трофологического статуса;
- определение содержания жира в кале;
- анализ активности ферментов.
Трофологический статус показывает, достаточно ли человек получает полезных веществ. Для этого определяют индекс массы тела, исследуют процентное соотношение жировой и мышечной ткани на специальных весах или измеряют толщину подкожно-жировой складки. Дефицит питания можно оценить и по анализам крови, которые показывают уровень общего белка, альбумина, гемоглобина, железа, витаминов и минералов.
Содержание жира в кале можно определить различными способами. Самый простой — это исследование кала под микроскопом при помощи окрашивания суданом III: капли нейтрального жира приобретают ярко красный цвет. «Золотым стандартом» считается определение количества жира в кале за 3–5-дневный период. В эти дни пациент ест специально подобранную пищу, содержащую ровно 100 граммов жира. Затем при анализе выясняют, сколько жира усвоилось, а сколько вышло. Если теряется более 15%, это подтверждает стеаторею. К сожалению, собирать и хранить кал три дня, потом везти его в лабораторию очень неудобно для пациента, а исследование такого количества кала технически сложно для лаборатории.
Самым логичным при диагностике ферментной недостаточности является измерение активности ферментов. Во-первых, с помощью зонда можно получить для анализа секрет поджелудочной железы. При этом выделение ферментов стимулируют или пищей, или уколом стимулятора. Во-вторых, можно выяснить активность ферментов по продуктам их работы. Так, существует дыхательный триолеиновый тест, который определяет метаболиты жира в выдыхаемом воздухе, а также бентирамидный тест, при котором продукты распада бентирамида обнаруживаются в моче. Наконец, третий путь — это определение ферментов в кале. Искомые ферменты должны быть стабильными и проходить через кишечник без изменений. Одна из методик — измерение содержания химотрипсина: его количество будет значительно снижено при нарушениях экзокринной функции. Наиболее часто в настоящее время используется тест на определение активности эластазы 1 с помощью иммуноферментного анализа.
Помимо соблюдения специальной диеты, исследования, как правило, требуют отмены ферментных препаратов, но все зависит от решения лечащего врача.
Клинические эффекты ферментных препаратов
«Формулу» лечения острого панкреатита легко запомнить — это «голод + холод + покой». Так, постельный режим помогает снизить болевые ощущения, прикладывание холода уменьшает нагрузку на железу, а благодаря временному отказу от пищи снижается выработка фе?