Симптомы при остром панкреатите при пальпации живота
Пальпация при панкреатите — один из методов диагностирования болезни. При проблемном состоянии поджелудочной железы эта процедура является важной и обязательно входит в список клинических исследований этого органа. От того, насколько грамотно будет выполнена пальпация, зависит установление правильного диагноза и дальнейшее лечение.
Как же осуществляется мануальное обследование поджелудочной, какие существует методы пальпации, особенности их проведения, о чем говорят ее результаты, разберем далее.
В каких ситуациях выполняется пальпирование поджелудочной железы
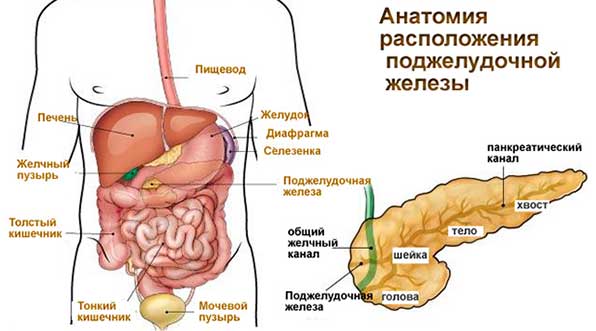
Полноценно прощупать поджелудочную железу возможно лишь у небольшого количества людей, так как орган расположен достаточно глубоко в брюшине и труднодоступен.
Обследование железы пальпаторно показано в следующих случаях:
- Проявление систематической болезненности в зоне ее нахождения и соседних с ней органах.
- При предположении на острый панкреатит.
- При рецидиве хронического воспаления для исключения других болезней.
- При аномалиях в желчевыводящих путях.
- При подозрении на развитие онкологии различной этиологии.
Стоит отметить некоторые важные нюансы:
- Острое воспаление – пальпирование сильно неприятно и затрудненно из-за чрезмерного напряжения мышц живота.
- Хронический панкреатит – прощупывается у 50% больных. В начале развития болезни для железы характерно увеличение в размерах, по мере усугубления патологии прощупывание ПЖ осложняется.
- Нормальная ПЖ – прощупать удается только в единичных случаях.
Как грамотно подготовиться к процедуре
Если человек знает, что при посещении гастроэнтеролога будет проведено пальпирование панкреатического органа, необходимо заранее подготовиться к его выполнению.
- Накануне визита к врачу принять слабительное средство, чтобы утром полностью опорожнить кишечник, так как пальпация выполняется только на свободный кишечник.
- Если с утра не удалось опорожнить кишечник, обязательно сказать об этом доктору. В этом случае будет назначена клизма.
- Перед самой процедурой запрещается принимать любую еду.
- Воду разрешается пить только в крайних случаях и в небольшом количестве.
Обязательное опорожнение и воздержание от еды объясняется тем, что при переполненном кишечнике практически невозможно нащупать ПЖ.
Распространенные способы пальпации
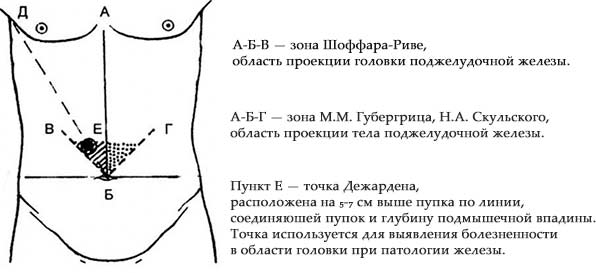
Область для проведения пальпации – это зона большой извилины желудка и поперечно-ободочной кишки. Данные места врач определяет заранее, чтобы ошибочно не принять эти органы за железу.
В момент проведения манипуляции специалист внимательно исследует состояние ПЖ в определенных ее точках:
- Точка Дежардена.
- Точка Мейо-Робсона.
- Точка Шоффара.
В нижеприведенной таблице можно посмотреть, где расположены основные точки пальпации поджелудочной железы и на что указывает их болезненность:
Точки пальпации | Характерные особенности и место нахождения |
| Дежардена | Располагается на предполагаемом перекрещивании линий, которые исходят от пупка и подмышечных ямочек. |
| Если при надавливании на нее чувствуется дискомфорт, то это указывает на воспаление головки ПЖ. | |
| Мейо-Робсона | Размещена за линией, которая визуально объединяет пупок и левую подмышечную ямку. |
| Наличие боли свидетельствует о патологии хвоста ПЖ. | |
| Шоффара | Располагается в нижней части брюшины ниже пупка. |
| Болевые проявления указывают на панкреатический процесс в головке ПЖ. |
Этапы обследования состояния ПЖ
Перед тем, как непосредственно начать проведение пальпации поджелудочной железы при панкреатите, доктор может задать вопросы, которые помогут ему создать более полную клиническую картину болезни.
Пальпация поджелудочной железы выполняется различными способами, самыми распространенными являются:
- Обычный.
- Грота.
- Образцова-Стражеску.
Обычный способ

Исследование органа начинается с головки железы, так как она имеет более выраженную конфигурацию, чем остальные отделы панкреатического органа.
Итак, разберем основные этапы пальпации этого способа.
Головка
В момент изучения головки железы человек лежит на спине, правая рука согнута и находится под спиной. Необходимо постараться предельно расслабить брюшные мышцы. При такой позе достигается максимальная доступность железы:
- Врач кладет ему на живот свою правую руку, таким образом, чтобы кончики пальцев располагались над головкой ПЖ.
- Если специалист чувствует напряжение мышц живота, то для увеличения воздействия пальпирования на правую руку кладет левую.
- Затем слегка смещает вверх кожу, как бы делая из нее складку и неспешно (с каждым выдохом пациента) вдавливает пальцы внутрь брюшины, достигая ее задней стенки.
- Погружение заканчивается в момент очередного выдоха больного плавными движениями пальцев вниз по задней полостной стенке брюшины.
- Головка ПЖ чувствуется как гибкое мягкое образование диаметром 3 см, имеющая гладкую, равномерную поверхность, не способная к каким-либо смещениям.
Тело
После обследования головки специалист приступает к изучению тела ПЖ, которое выполняется точно так же:
- Кожа смещается вверх.
- Пальцы понемногу углубляются в живот, при выдохе больного — плавные движения к низу брюшины.
- Передвижение пальцев – неспешное, так как сверху железу закрывает желудок, поэтому при более быстрых движениях невозможно получить обстоятельную информацию о ПЖ.
- Тело – поперечный мягкий с ровной поверхностью цилиндр диаметром в 1-3 см, который не двигается и не проявляет признаков болезненности.
Хвост
Вследствие того, что данная область поджелудочного органа располагается намного глубже в левом подреберье, ее пальпация невозможна.
Изучение пальпаторного состояния головки и тела ПЖ выполняется при вертикальной позе человека с легким наклоном вперед и немного влево, что способствует максимальному расслаблению мышц брюшины и лучшей доступности самой ПЖ. Принцип осуществления прощупывания аналогичен процедуре в горизонтальной позе.
Пальпирование по Гроту
 При манипуляции по Гроту выполняется нанесение точечных болезненных приемов по всей зоне поджелудочной железы. Человек принимает лежачую позу на спине или на правом боку, при этом ноги подогнуты в коленях, правая рука согнута и закладывается за спину.
При манипуляции по Гроту выполняется нанесение точечных болезненных приемов по всей зоне поджелудочной железы. Человек принимает лежачую позу на спине или на правом боку, при этом ноги подогнуты в коленях, правая рука согнута и закладывается за спину.
Пальцы доктора двигаются в сторону позвоночника, достигнув точки перекреста ПЖ и позвоночника, отодвигают прямую мышцу к срединной линии, что существенно упрощает процесс пальпации:
Особенности алгоритма пальпации по этому способу:
- Проявление боли справа пупка – поражена головка.
- Неприятный дискомфорт в эпистрагальной области – воспалено тело.
- Болезненность под левым ребром и во всей пояснице – больна вся железа.
Процедура по Образцову-Стражеску
 Данный способ пальпации позволяет определить расположение органа, степень эластичности железы, печени и селезенки.
Данный способ пальпации позволяет определить расположение органа, степень эластичности железы, печени и селезенки.
Выполнение процедуры:
- Врач располагает пальцы на некотором расстоянии выше пупка.
- Затем делает складку из кожи, а обследуемый выполняет максимальный вдох животом.
- После первого вдоха доктор глубоко погружает пальцы в брюшину.
- При втором вдохе выполняет скольжение пальцами вниз живота. Такой алгоритм действий позволяет определить головку железы. Если она отчетливо прощупывается, значит, воспалена.
- Повышенная упругость железы свидетельствует о присутствии панкреатита.
Узнать состояние поджелудочной можно и при помощи постукивания ребром ладони по левой стороне поясницы. Если человек ощущает боль, следовательно, в ПЖ происходят аномальные процессы.
Результаты пальпации
В момент пальпации врач акцентирует внимание на конкретных местах проявления болезненного дискомфорта, так как его наличие – первый признак воспаления в ПЖ.
Области поджелудочной железы | О чем свидетельствует болезненность |
| Головка | Панкреатит головки. |
| Тело | Воспаление тела. |
| Хвост | Воспаление. Онкология. |
| Аорта | Пульсирование в норме – чувствуется четко. Отек ПЖ – пульсация отсутствует или эпизодическая. Опухоль — сильно выраженное трепетание и периодическое ощущение пульсации сквозь уплотненные ткани поджелудочной. |
Специалист во время проведения пальпации также пристально наблюдает и за рефлексными движениями больного:
- Прямая поза на спине – острое воспаление с сильной болью.
- Сидящая поза с опущенными с кушетки ногами и прижатыми к брюшине руками – злокачественная онкология железы.
- Тяжелая стадия воспаления либо развитие рака – снижение не только веса, а и мышечной массы.
- Бледный оттенок кожи – острый панкреатит.
- Желтый цвет кожных покровов – присутствие опухоли в головке железы либо произошло передавливание желчных путей.
- Синий оттенок кожи лица свидетельствует о рефлекторных нарушениях кожного кровотока. Однако признаки цианоза могут проявляться в эпигастральной зоне (локальное нарушение кровообращения кожи). Также синюшные проявления могут присутствовать на брюшине и конечностях.
- Наличие эхиноз возле пупка и по бокам живота – неправильная проницаемость сосудистых стенок.
- Размер эпигастральной области – при болезненном состоянии железы ее габариты, конфигурация и цвет кожи отличается от остальных участков брюшной полости.
Пальпирование поджелудочной обычно выполняется по методу глубокоскользящих надавливаний. Как правило, во время процедуры больной человек лежит, реже – стоит либо лежит на правом боку.
Симптомы пальпирования разных участков железы
Очень часто люди с панкреатитом спрашивают, по каким именно признакам врач определяет, что отыскал именно поджелудочную железу, а не другой брюшной орган?
Если специалист в момент процедуры действительно нашел нужный орган, то у него возникает ощущение, что он прикасается к валику, диаметр которого примерно 2-3 см. Характерным признаком органа является:
- Отсутствие урчания.
- Неспособность увеличиваться в объеме.
- Отсутствие каких-либо реакций на пальпацию.
При проведении осмотра пациента врач старается определить степень воспаления в поджелудочной железе и форму болезни (острая или хроническая).
На первых стадиях развития болезнь часто протекает бессимптомно, и только по мере своего усугубления начинают проявляться болезненные симптомы, зачастую указывающие не только на запущенность панкреатического процесса, а и развитие осложнений: скопление гноя, некроз тканей ПЖ, злокачественные опухоли.
Сравнительная характеристика пальпации железы при нормальном здоровье и при панкреатите.
Нормальная ПЖ | Воспаленная ПЖ |
| Практически не прощупывается. Расположена неподвижно горизонтально. Имеет мягкую структуру. Безболезненна. Имеет цилиндрическую конфигурацию диаметром 1,5-2 см. | Хронический панкреатит: Увеличена. Структура – уплотненная. Болезненна. Чувствуется свободно. Наличие опухоли: структура – бугорчатая, болезненна. Изменение формы живота. |
Признаки панкреатита при пальпировании
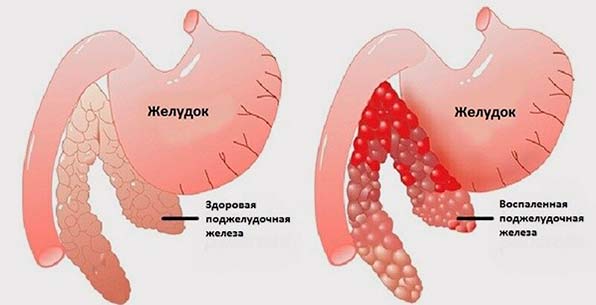
Многие пациенты спрашивают, должно ли болеть при пальпации при панкреатите? Проявление боли в момент пальпаторного мониторинга ПЖ зависит от формы болезненного состояния, а также от того, какая именно область панкреатического органа затронута патологическим процессом.
Симптомы панкреатита при пальпации | Острая форма | Хроническая форма |
| Воскресенского | Ложная нечувствительность (при проведении пальпации какой-либо дискомфорт не наблюдается). Отсутствие пульсирования аорты в брюшине. | — |
| Мейо-Робсона | Проявление болезненность: В левом подреберье. В пояснице. В полости живота. | Болезненность при панкреатите хвоста ПЖ. |
| Керте | Возникновение дискомфорта в брюшине на 5 см выше пупка. Сильная напряженность стенок живота. | Поперечная боль. Напряжение передней стенки живота. |
| Грота | Гипотрофические изменения подкожно-жировой прослойки в левой области от пупка (место расположения ПЖ). | Снижение жировой клетчатки ПЖ. Багровые пятнышки на животе, груди и спине. Коричневатый окрас кожи над местом расположения ПЖ. |
| Тернера | Присутствие экхимоз (кровоизлияний) на кожном покрове левой боковой стороны живота | Присутствие имбибиции на коже по бокам брюшины. |
| Кача | Болезненность в зоне нахождения поперечных отростков позвонков (8, 9, 10 и 11). Повышенная восприимчивость кожи в данной зоне. | Гиперестезия кожного покрова в зоне 8-10 грудных секций – единственный признак злокачественного повреждения хвоста поджелудочной. |
| Шоффара | — | В районе головки чувствуется самая сильная болезненность. |
| Губергрица-Скульского | — | Сильное проявление боли в теле ПЖ. |
| Губергрица | — | Болезненность при панкреатите хвоста железы. |
| Дежардена | — | Яркая боль при повреждении головки. |
| Левый реберно-позвоночный угол | — | Болезненность при воспалении тела и хвоста ПЖ. |
Заключение
Несмотря на то, что процедура пальпирования поджелудочной железы не совсем приятная, она считается одним из ключевых способов диагностирования, позволяющего определить особенности патологически процесса. Особенно важна она при начальном развитии панкреатита, когда воспалительный процесс протекает практически бессимптомно, и человек вообще не знает о его наличии, списывая эпизодические проявления дискомфорта в эпигастрии на погрешности в питании.
Изучая пальпаторно отделы железы, по возникновению боли в определенной ее части можно установить, где именно запущен патологический процесс.
Загрузка…
Источник
Острый панкреатит — это воспалительно-некротическое поражение поджелудочной железы, в основе которого лежат процессы ферментного аутолиза («самопереваривания») панкреатоцитов с последующим развитием некроза, дегенерации железы и возможным присоединением вторичной инфекции.
Классификация (по Савельеву В.С.).
Формы острого панкреатита:
Отечный панкреатит.
Стерильный панкреонекроз:
по характеру поражения: жировой, геморрагический, смешанный;
по масштабу поражения: мелкоочаговый, крупноочаговый, субтотальный, тотальный.
Осложнения острого панкреатита включают: парапанкреатический инфильтрат, инфицированный панкреонекроз, панкреатогенный абсцесс, псевдокисту, панкреатогенный ферментативный асцит-перитонит, инфицированный перитонит, септическую флегмону забрюшинной клетчатки, механическую желтуху, аррозивное кровотечение, внутренние и наружные дигестивные свищи.
Этиология и патогенез. Острый панкреатит возникает из-за нарушения оттока панкреатического сока в поджелудочную железу. В результате этого растет давление в панкреатических протоках, повреждаются ацинозные клетки поджелудочной железы, что ведет к выходу из этих клеток протеолитических и липолитических ферментов, вызывающих ферментативный некроз и процесс «самопереваривания» панкреатоцитов с последующим возможным присоединением гнойной инфекции. Таким образом, острый панкреатит в не осложненной его форме – процесс асептический, не связанный с какими-либо микробами. Он может начаться и закончиться без присоединения инфекции. Но в некоторых тяжелых осложненных случаях некротизированные ткани поджелудочной железы могут инфицироваться кишечной микрофлорой, что значительно ухудшает состояние больного и оставляет меньше шансов на его выздоровление.
Причинами развития острого панкреатита являются желчнокаменная болезнь, стеноз фатерова сосочка, прием алкоголя и потребление обильной жирной пищи, травма поджелудочной железы и др.
Ведущая роль в патогенезе острого панкреатита принадлежит ферментам поджелудочной железы. Происходит ферментативный аутолиз ткани железы с развитием воспалительной реакции и образованием микротромбов. Прогрессирующее течение острого панкреатита характеризуется панкреатогенной токсемией, гемодинамическими нарушениями, угнетением функции паренхиматозных органов и постнекротическими осложнениями.
Многими поддерживается следующая схема динамики развития тяжелого приступа панкреатита – неделя за неделей.
1-я неделя – воспаление, когда образуется воспалительный инфильтрат, который состоит из поджелудочной железы и окружающих структур (так называемая панкреатическая флегмона);
2-я неделя – некроз, когда в некротический процесс вовлекаются поджелудочная железа и окружающие структуры. Тяжесть состояния при этом зависит от глубины и распространенности некротического процесса, от присоединения вторичной инфекции, от образования в сальниковой сумке так называемых острых перипанкреатических жидкостных скоплений, которые могут рассосаться самостоятельно или трансформироваться в панкреатическую ложную кисту;
3-я неделя – инфицирование, когда микрофлора может проникнуть из близлежащей толстой кишки и вызвать инфицирование некротических масс или ложной кисты;
4-я неделя – исход заболевания, который при благоприятном течении может выразиться в рассасывании неинфицированной некротизированной ткани с выздоровлением больного или в формировании панкреатического абсцесса как результата вторичного инфицирования этой некротизированной ткани поджелудочной железы и окружающих ее структур.
Анамнез Острый панкреатит начинается внезапно, после приема острой, жирной пищи или алкоголя. У большинства больных в анамнезе имеются указания на желчнокаменную болезнь, гастрит, дуоденит, язвенную болезнь или травму живота. Большинство приступов острого отечного панкреатита протекают в слабовыраженной или умеренной форме и разрешаются самостоятельно. Неосложненный приступ острого панкреатита – это, как правило, «болезнь одной недели». Отсутствие тенденции к выздоровлению и сохраняющиеся более 7 дней симптомы воспаления поджелудочной железы могут свидетельствовать о развивающихся осложнениях.
Жалобы на интенсивные, порой очень сильные боли в эпигастрии, опоясывающего характера. Боли иррадиируют в спину, левую и правую лопатку, в область сердца. Наблюдается мучительная многократная рвота с примесью желчи. Рвота не приносит облегчения.
Обследование больного. Особенности клинических проявлений зависят от степени и распространенности морфологических изменений в железе.
При остром отечном панкреатите общее состояние средней тяжести. Больные беспокойны, мечутся в постели, иногда принимают коленно-локтевое положение. Кожные покровы бледные. Нередко наблюдается иктеричность склер и желтуха, обусловленные нарушениями оттока желчи. Температура тела нормальная. Наблюдается умеренная тахикардия. Артериальное давление обычно нормальное. Язык суховат, обложен белым или зеленоватым налетом. Осмотр живота выявляет умеренное вздутие в эпигастральной области, незначительное отставание в акте дыхания. Перкуторно определяется тимпанический звук. При поверхностной пальпации живот мягкий, слегка или умеренно болезненный в эпигастрии (в виде поперечной полосы). Глубокая пальпация выявляет более значительную болезненность в проекции поджелудочной железы. Иногда пальпируется увеличенный и болезненный желчный пузырь. Аускультативно отмечается некоторое ослабление перистальтики кишечника.
Специальные симптомы острого панкреатита:
Симптом Воскресенского — исчезновение пульсации брюшной аорты в эпигастральной области при глубокой пальпации.
Симптом Керте — легкое напряжение брюшных мышц или ригидность их в эпигастрии и болезненность по ходу поджелудочной железы.
Симптом Мейо — Робсона — болезненность при пальпации в реберно-позвоночном углу слева.
Симптомы Ортнера, Мюсси обычно положительны слева.
При панкреонекрозе общее состояние тяжелое. Больные обычно лежат в полусогнутом положении, малоподвижны. При выраженной интоксикации может наблюдаться возбуждение, бред, развитие делириозных психозов. Кожные покровы бледные, выявляется акроцианоз, сосудистые пятна, мраморный рисунок на коже туловища. Температура тела повышена, при гнойно-септических осложнениях она приобретает гектический харак茥ер. Пульс значительно учащен, при тяжелой интоксикации — 120 и более ударов в минуту. Артериальное давление снижено, иногда у больных наблюдается коллапс. Отмечается одышка, наиболее выраженная у больных с тяжелой интоксикацией. Язык сухой, обложен. При осмотре живота определяется значительное его вздутие, причем в основном в эпигастральной области за счет пареза поперечной ободочной кишки, корень брыжейки которой вовлекается в воспалительный процесс. Перкуторно определяют тимпанический звук, иногда в боковых отделах живота — притупление за счет свободной жидкости в брюшной полости (ферментативный перитонит). Поверхностная пальпация выявляет выраженную болезненность и ригидность брюшных мышц в эпигастрии. Глубокая пальпация позволяет обнаружить панкреатогенный инфильтрат в эпигастральной области в проекции поджелудочной железы. Иногда выявляется увеличение печени и желчного пузыря. Аускультативно перистальтика резко ослаблена, при тяжелом перитоните — отсутствует. Симптомы Воскресенского, Керте, Мейо — Робсона, Ортнера, Мюсси положительны.
Кроме того, могут выявляться следующие симптомы, связанные с нарушением проницаемости сосудистой стенки на фоне гиперферментемии, имбибиции подкожной жировой клетчатки эритроцитами и продуктами химических превращений гемоглобина.
Симптом Куллена — желтовато-цианотичная окраска в области пупка.
Симптом Грея — Тернера — цианоз кожи живота.
Симптом Мондора — появление фиолетовых пятен на коже лица и туловища.
При наличии панкреатогенного перитонита появляется симптом Щеткина — Блюмберга.
Диагностика. При легком течении острого панкреатита (отечной его форме) выявляется умеренный лейкоцитоз, сдвиг лейкоформулы влево. Характерно повышение содержания в крови амилазы. При повышении давления в системе желчных путей из-за сдавления их увеличенной головкой поджелудочной железы определяется гипербилирубинемия. В моче наблюдается повышение содержания диастазы свыше 128 ед., уменьшается суточный диурез. Также в моче можно выявить наличие трипсиногена, который в норме не определяется.
При тяжелом течении острого панкреатита (панкреонекрозе) исследование крови выявляет выраженный лейкоцитоз, значительный сдвиглейкоформулы влево, лимфоцитопению. При затяжном течении заболевания, гнойно-септических осложнениях наблюдается анемия. Повышается содержание в крови ферментов поджелудочной железы (амилазы, трипсина, липазы), сахара. Значительное повышение уровня сахара крови можно объяснить обширным некрозом поджелудочной железы, включая островки Лангерганса, поврежденные клетки которых не в состоянии вырабатывать инсулин. При нарушении оттока желчи в двенадцатиперстную кишку увеличивается содержание билирубина в крови. У больных наблюдается олигурия вплоть до анурии при развитии острой почечной недостаточности, появляется трипсиноген и повышается содержание диастазы в моче. Исключением является полное расплавление железы, когда содержание диастазы в моче не только не повышено, но может быть снижено. Кроме того, в моче выявляется наличие сахара, белка, эритроцитов, цилиндров.
Из инструментальных методов исследования при остром панкреатите основным является УЗИ, которое выполняется всем больным с этой патологией. Основными признаками острого панкреатита при этом являются увеличение поджелудочной железы в объеме (переднезадний размер головки поджелудочной железы – более 30 мм), неоднородность ее структуры и нечеткость, размытость ее контуров.
Компьютерная томография – очень информативный метод при остром панкреатите, позволяющий более достоверно судить о состоянии поджелудочной железы, окружающей ее клетчатки и соседних анатомических структур. Метод особенно ценен при тяжелых и осложненных формах заболевания, формировании панкреатогенных инфильтратов и гнойников сальниковой сумки, забрюшинных флегмон.
Лапароскопия при панкреонекрозе позволяет увидеть в брюшной полости характерный геморрагический выпот, при лабораторном исследовании которого находят высокое содержание ферментов поджелудочной железы. О жировом некрозе свидетельствуют характерные «стеариновые бляшки», которые в виде мелких белесых пятен покрывают поверхность анатомических структур брюшной полости, содержащих жир в большом количестве – большой и малый сальник, кишечную брыжейку. Иногда обнаруживается растянутый, увеличенный в размере желчный пузырь – признак желчной гипертензии вследствие сдавления холедоха увеличенной головкой поджелудочной железы.
На обзорной рентгенограмме при панкреонекрозе в левой плевральной полости нередко определяют жидкость в реберно-диафрагмальном синусе (за счет распространения воспаления с поджелудочной железы на диафрагмальную плевру). Экскурсия диафрагмы слева ограничена.
Лечение. Основной метод лечения острого панкреатита – консервативный. Он проводится во всех случаях легкого течения панкреатита (отечный панкреатит) и в большинстве случаев стерильного панкреонекроза. К хирургическому вмешательству приходится прибегать при развитии осложнений – гнойно-септических, аррозионно-геморрагических, механической желтухе, сопутствующем деструктивном холецистите, а также в случае обширных неинфицированных панкреатических и парапанкреатических некрозов, при формировании ложных кист.
1. Консервативное лечение острого панкреатита заключается, прежде всего, в создании «функционального покоя» поджелудочной железе, чтобы свести к минимуму ее экзокринную функцию и тем самым разорвать порочный круг процесса аутолиза железы. С этой целью применяются постельный режим, полный голод, холод на эпигастральную область, назогастральный зонд в случае пареза желудка с аспирацией его содержимого, парентеральное введение октреотида (сандостатина, соматостатина), снижение кислотности желудочного сока (блокаторы «протонной помпы» — омепразол, лосек, или блокаторы Н2-гистаминовых рецепторов – квамател), атропин подкожно.
2. Другим направлением консервативной терапии является ингибиция циркулирующих в крови протеолитических ферментов путем в/в введения контрикала или его аналогов.
3. Очень важным компонентом лечения является сбалансированная инфузионная терапия (в/в введение физиологического раствора хлорида натрия, 5% раствора глюкозы и др.), которая бы восполняла дефицит циркулирующей крови, оказывала дезинтоксикационное действие и улучшала микроциркуляцию.
4. С первого же дня течения тяжелой формы панкреатита (панкреонекроза) показано в/в введение антибиотиков широкого спектра действия с целью профилактики гнойно-септических осложнений. Оптимальным является применение имипенема (тиенама) илиᕻмеронема.
5. Для профилактики синдрома диссеминированного внутрисосудистого свертывания крови показано введение гепарина, лучше в виде низкомолекулярных его форм (клексана, фраксипарина или фрагмина).
6. В случае выраженной и нарастающей интоксикации организма показаны внепочечные способы очищения крови – плазмаферез, гемосорбция и др.
Хирургическое лечение тяжелых форм острого панкреатита – будь то инфицированный или неинфицированный панкреонекроз – заключается в удалении некротизированных тканей. Основные цели при операции:
· эвакуировать некротические и инфицированные субстраты,
· дренировать токсические продукты, гной,
· предотвратить дальнейшее накопление этих продуктов,
· избежать повреждения соседних органов и сосудов.
В настоящее время используется 3 оперативных подхода в зависимости от распространенности инфицированного панкреонекроза и тяжести заболевания:
1. Очищение, широкое дренирование и закрытие живота. Дальнейшие вмешательства выполняются «по необходимости»,
2. Локальная ирригация сальниковой сумки через дренажные трубки в течение нескольких недель, с последующей повторной операцией «по необходимости»,
3. Метод лапаростомии, когда живот оставляют открытым, и планируют релапаротомии для повторного очищения от некротизированных тканей.
Если до или во время операции выявляется желчная гипертензия с механической желтухой, вызванная сдавлением увеличенной отечной головкой поджелудочной железы общего желчного протока, появляются показания для наложения декомпрессионной холецистостомы.
Дата добавления: 2015-04-01; просмотров: 3733; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8359 — | 7979 — или читать все…
Читайте также:
Источник

