Результат при диагнозе хронического панкреатит
Анализы на панкреатит – важнейший этап диагностики состояния поджелудочной железы. Постановка диагноза – трудоемкий процесс. Схожая симптоматика вносит путаницу в клиническую картину. Чтобы достоверно узнать о самочувствии органа требуется сдать мочу, кал и кровь, пройти УЗИ и т.д. В статье освещены ключевые моменты диагностики: перечень анализов с расшифровкой результатов.
Панкреатит: какие анализы нужно сдать?
woman working on a microscope Eine Anwenderin sitzt an dem Mikroskop
Воспалительный процесс, прогрессирующий в поджелудочной железе, во многих случаях сопровождается симптомами, которые легко можно списать на загруженность, усталость, недосыпание. Слабость, утомляемость, снижение веса, сбои в работе пищеварительной системы – все это сопровождает будни жителей мегаполиса, которые перекусывают на лету, пьют кофе на голодный желудок, мало отдыхают и много времени оставляют в дорогах.
Диагностика панкреатита включает анализы крови, кала, мочи. Коварность заключается в том, что железа может стерпеть пагубные привычки, пренебрежение к приемам пищи, стрессы, но однажды «взорваться» и острым приступом напомнить о себе. Подавив сильнейшие боли, вы более никогда не вернетесь к прежнему образу жизни. С тех пор диета и медикаменты станут вашими вечными спутниками. Любое отхождение от рациона выльется в новые приступы или еще хуже – тяжелейшие осложнения.
Какие анализы нужно сдать при панкреатите в первую очередь? Как правило, при обращении к специалисту пациент получает ряд направлений в исследовательскую лабораторию. В зависимости от полученных результатов врач уже принимает решение о том, надо ли делать более глубокое обследование и отталкивается от индивидуальных аспектов каждого больного. В обязательном порядке сдаются вышеуказанные анализы, а более сложные исследования (МРТ, УЗИ и т.д.) назначаются уже при необходимости позже.
Анализ крови при панкреатите: показатели и их значение
Общий клинический анализ крови позволяет заподозрить воспаление в железе. Однако выносить диагноз исключительно из его результатов – неверно.
При панкреатите в анализе крови отмечается:
Снижение эритроцитов;
Упадок гемоглобина;
Увеличение СОЭ;
Завышенное во много раз число лейкоцитов;
Повышение гематокрита.
Показатели крови при панкреатите изменяются в большую или меньшую сторону. В норме данные критерии составляют:
Эритроциты у мужчин – от 3.9*1012 до 5,5*1012, у женщин – 3.9*1012 до 4,7*1012 клеток/л.
Гемоглобин у мужчин от 135 до 160, у женщин – от 120 до 140 г/л.
СОЭ у мужчин – от 0 до 15, у женщин – от 0 до 20 мм/ч.
Лейкоциты у мужчин и женщин – от 4 до 9 * 109 литр.
Гематокрит у мужчин – от 0,44 до 0,48, у женщин – от 0,36 – 0,43 л/л.
Клинический анализ крови на панкреатит – это вспомогательная мера. Для достоверной диагностики его могут назначать повторно. Естественно, внимание уделяется и другим исследовательским методикам, о которых пойдет речь ниже.
Биохимический анализ крови при панкреатите
Самочувствие всего организма оказывается, как на ладони, при сдаче биохимического анализа крови. При воспалительном процессе следующие показатели отходят от нормы:
Амилаза поджелудочной железы – панкреатический фермент, отвечающий за расщепление крахмала, повышается.
Также повышаются и другие представители ферментной группы, такие как трипсин, эластаза, фосфолипаза, липаза.
Недостаточный синтез инсулина вызывает увеличение глюкозы в сыворотке крови.
В большую сторону от нормы изменяется билирубин, если отекшая железа преграждает желчевыводящие пути.
В ряде случаев повышается трансаминаз.
Понижается общий белок.
Повышенная амилаза – первостепенный признак при панкреатите в его хроническом или остром проявлении. Этот фермент способствует расщеплению углеводов. Липаза ответственна за расщепление жиров. Трипсин и эластаза – представители группы протеазов, функция которых заключается в расщеплении в белках пептидной связи аминокислот.
Биохимия при панкреатите делается в течение суток со дня доставления пациента в лечебное учреждение при остром приступе. В ходе госпитализации изучают динамику амилазы, предупреждая дальнейшие приступы и осложнения. Об этом врачу подсказывает ее продолжающееся повышение вкупе с сильнейшими болевыми ощущениями.
Какие анализы сдают при панкреатите и холецистите еще?
Врач может порекомендовать сдать и другие анализы, например, на определение в сыворотке крови иммунореактивного трипсина. Лишь в 4 из 10 случаев положительный результат будет свидетельствовать о поражении поджелудочной. В других – о том, что нарушения коснулись других органов (почечная недостаточность, холецистит, гиперкортицизм и др.). Концентрация в крови ингибиторов трипсина – еще один анализ крови на панкреатит, который показывает степень дисфункции железы. Чем меньше число ингибиторов, тем менее благоприятен прогноз.
Анализ мочи при панкреатите назначают редко ввиду его стоимости. Информативен не распространенный общий, а тот, который определит наличие трипсиногена в моче. Трипсиноген – это профермент, являющий собой неактивную форму трипсина. Его содержание в моче достоверно подтверждает воспалительный процесс.
Сбои в работе пищеварительной системы непременно отразятся на стуле, поэтому прибегают к сдаче анализа на кал. Внимание уделяется таким критериям, как:
Присутствует ли жир в кале;
Каков его цвет;
Имеются ли не переваренные фрагменты пищи.
Все это указывает на неполадки в системе пищеварения, а обесцвеченный стул означает, что желчевыводящие пути перекрыты. При воспалении кал плохо смывает со стенок унитаза. Из-за избытка жиров имеет блестящую поверхность. Его консистенция жидкая, позывы к испражнению частые. Дефекация сопровождается резким и неприятным запахом.
Теперь вы знаете, как по анализам определить панкреатит. Однако лучше предоставьте эту обязанность своему лечащему врачу, который обладая профессионализмом и медицинскими знаниями не только поставит правильный диагноз, но и верно составит схему лечения.
Источник
 Хронический панкреатит
Хронический панкреатитСогласно медицинской статистике, около 10% пациентов с заболеваниями органов пищеварения имеют диагноз хронический панкреатит. Сегодня возрастной барьер заболевания резко изменился. Совсем недавно патология поражала пациентов старше 50 лет, сегодня зафиксированы пациенты 33-35 лет.
Мужское население заболевание поражает чуть чаще, нежели женщин. Было установлено, что у более 60% пациентов (мужчин) хронический панкреатит развился на фоне алкогольной зависимости.
Важно! Патология имеет прямое отношение к развитию сахарного диабета и может спровоцировать онкозаболевания поджелудочной.
Давайте более подробно разберемся, о каком заболевании идет речь, и как себя вести, если поставили диагноз хронический панкреатит.
Хронический панкреатит: причины болезни
Основные причины, которые могут спровоцировать хронический панкреатит, — злоупотребление алкоголем и желчнокаменная патология.
Алкогольные напитки для железы выступают в роли токсического фактора. Желчнокаменная патология провоцирует переход инфекции в поджелудочную через лимфосистему. Также выброс желчи в железу становится фактором развития панкреатита.
 Злоупотребление алкоголем является стимулятором к возникновению панкреатита
Злоупотребление алкоголем является стимулятором к возникновению панкреатита
Помимо этого, существуют и другие причины, способствующие развитию заболевания. Так, панкреатит может развиваться на фоне следующих факторов:
- повышенное содержание в крови ионов кальция;
- генетическая патология, поражающая экзокринные железы (муковисцидоз);
- чрезмерное содержание в крови триглицеридов;
- лечение с применением гормональных препаратов, а также диуретиков определенной фармакологической группы;
- дисфункция сфинктера Одди;
- системный панкреатит с поражением железы и других органов;
- панкреатит генетического типа;
- панкреатит, этиология которого не определен.
 Гормональные препараты способствуют развитию болезни
Гормональные препараты способствуют развитию болезни
Хронический панкреатит и его классификация
Панкреатит хронического типа классифицируют следующим образом:
- по этиологии: первичный (токсическое поражение железы и на фоне чрезмерного употребления алкоголя) и вторичный (на фоне желчнокаменной патологии);
- по симптоматике: постоянный болевой синдром, не ярко выраженные признаки или несколько симптомов, носящих выраженный характер;
- по характеру функциональных нарушений: недостаток или избыток выработки ферментов, недостаточность секреторного характера, патологические изменения в выработке инсулина.
Дополнительно заболевание делят по степени тяжести, а также по структурным изменениям эпителия железы. На протяжении развития патологии выделяют периоды ремиссии (стойкая и не стойкая) и периоды обострения.
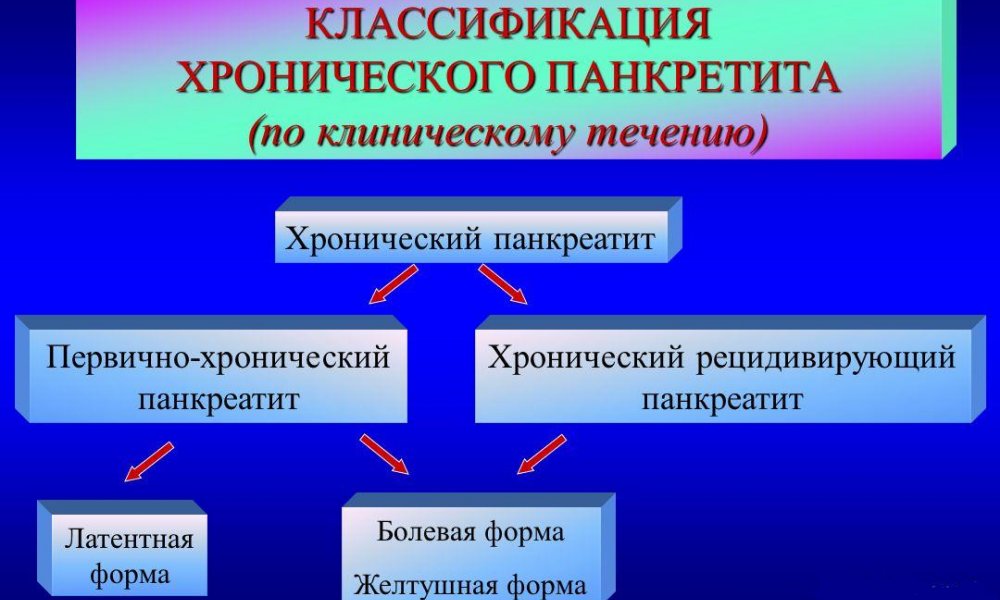 Классификация панкреатита по клиническому течению болезни
Классификация панкреатита по клиническому течению болезни
Симптоматика патологии: как себя проявляет панкреатит?
Начальная стадия развития заболевания, как правило, знать о себе не дает, какие-либо выраженные признаки болезни отсутствуют. В некоторых случаях первые симптомы настолько незначительны, что пациент и не подозревает о возможном заболевании поджелудочной железы. Наиболее яркое проявление болезни начинается на стадии, когда патологические нарушения уже имеют значительный характер.
 Первый признак панкреатита — боль в животе
Первый признак панкреатита — боль в животе
Первый симптом, который наблюдается у пациентов, — болевой синдром, локализующийся в верхней части живота, ближе к левому боку. При этом боль может носить постоянный ноющий характер или проявляться приступами. Именно это первым и запишут в истории болезни при постановке диагноза хронический панкреатит.
Нередко боль может мигрировать в область груди, имитируя патологии сердца. Дополнительно может наблюдаться тошнота, изжога, нарушения моторики кишечника. В случае обострения панкреатита возникает рвота, имеющая частый характер. Нарушается процесс дефекации, диарея чередуется с запорами. На фоне данной симптоматики возникает потеря аппетита, значительно снижается вес пациента.
По ходу развития патологии частота обострений увеличивается, каждый новый приступ может иметь все более выраженную симптоматику. Заболевание может повреждать не только саму железу, но и ткань рядом находящихся органов. Отметим, что яркая симптоматика может появится не сразу, в некоторых случаях она развивается спустя несколько лет после диагностирования панкреатита.
Если учитывать визуальный осмотр пациента, то врачи часто отмечают желтушность кожных покровов, сухость кожи и небольшие красноватые пятна в области живота.
При пальпации в области эпигастрия будет наблюдаться умеренная вздутость, а также болезненные ощущения вокруг пупка и в левом боку под ребрами.
 Пальпация живота
Пальпация живота
Диагностические методы хронического панкреатита
С целью установить точный диагноз хронический панкреатит лечащий врач (гастроэнтеролог) назначает ряд диагностических мероприятий. Методы исследования будут включать и сдачу лабораторных анализов, и функциональную диагностику.
Общий и развернутый анализ крови в полной мере может выявить наличие воспалительного процесса. Анализ кала определяет количество жиров, что позволяет определить возможную ферментную недостаточность железы.
 Анализ крови показывает наличие воспалительных процессов
Анализ крови показывает наличие воспалительных процессов
В обязательном порядке проводятся методы диагностики, позволяющие визуализировать поджелудочную железу. К данным исследованиям относят УЗИ органов ЖКТ, МРТ-диагностику и КТ железы. Дополнительно проводится ЭУС, что позволяет более детально исследовать структуру железы и ее патологические изменения.
Также проводят ряд специальных тестов, которые определяют способность органа вырабатывать инсулин и ферменты. Окончательным этапом в диагностировании хронического панкреатита станет изучение врачом результатов и формулировка диагноза.
Хронический панкреатит: возможные осложнения болезни
Ранним осложнением заболевания принято считать развитие желтухи, которая возникает на фоне нарушения оттока желчи. Чуть позже к данному осложнению присоединяются тонус сосудов железы, патологические процессы в желудочно-кишечном тракте, патологии инфекционного характера. В более тяжелом случае возможно развитие кровотечения в органах ЖКТ.
Важно! В ходе развития заболевания к основным осложнения могут присоединиться системные: нарушение работы печени и почек, сахарный диабет на фоне нарушения выработки инсулина, онкопатология поджелудочной.
Методы терапии панкреатита
На сегодня применяют 2 метода лечения: консервативное, куда входит медикаментозная терапия и диеты, и оперативное вмешательство. Вид терапии будет зависеть от стадии заболевания, его тяжести и осложнений, вызванных патологией.
 При болезни обязательно устанавливают диету
При болезни обязательно устанавливают диету
Метод консервативного лечения будет включать следующие мероприятия:
- Диета. Пациенты, имеющие диагноз хронический панкреатит в обязательном порядке должны придерживаться диетического питания №5. Запрещается прием алкогольных и слабоалкогольных напитков, острой, жирной, копченой и кислой пищи. Сводится к минимуму потребление соли и сахара.
- При обострении хронического панкреатита проводится медикаментозная терапия с целью устранить интоксикацию, болевой синдром, воспаление и восстановить моторику кишечника.
- При алкогольном панкреатите требуется полный и пожизненный отказ от алкоголя. Именно это и будет являться ключевым фактором в лечении патологии.
Оперативное вмешательство целесообразно при:
- осложнениях, которые сопровождаются гнойным процессом;
- дисфункции сфинктера Одди;
- новообразованиях (кисты, опухоли);
- ситуациях, когда медикаментозная терапия не дает положительных терапевтических результатов.
Совет! Диагноз хронический панкреатит требует серьезного отношения, заболевание в некоторых случаях может иметь непредсказуемое течение. Поэтому пациенту важно понимать, что следование всем рекомендациям врача, соблюдение диеты максимально увеличивают шансы на благоприятный прогноз.
Источник
Панкреатит представляет собой группу заболеваний поджелудочной железы, которые очень сложны в диагностике. Дело все в том, что симптоматическая картина, которая появляется при их развитии, имеет большое сходство с клиническими проявлениями других заболеваний ЖКТ, поэтому для постановки точного диагноза потребуется пройти ряд диагностических мероприятий. Анализ крови при панкреатите дает наиболее обширную информацию о состоянии поджелудочной и организма в целом, поэтому он является обязательным в процессе диагностики болезни.
Кратко о заболевании
Панкреатит представляет собой заболевание, при котором в поджелудочной железе начинают развиваться воспалительные процессы. При этом наблюдается нарушение оттока панкреатического сока и активизация процессов «самопереваривания». Развитию панкреатита могут способствовать различные факторы. Среди них наиболее распространенными являются:
- вредные привычки;
- неправильное питание;
- прием некоторых препаратов;
- стрессы и недосыпы;
- холецистит;
- воспаление желчных протоков;
- дуоденит;
- сердечно-сосудистые заболевания;
- цирроз печени и т.д.
Основными симптомами этого недуга являются:
- постоянная тошнота, сопровождающаяся рвотой, после которой не наблюдается облегчения;
- снижение аппетита и массы тела;
- опоясывающие болезненные ощущения в области левого подреберья;
- повышение температуры;
- частые отрыжки;
- икота;
- повышение слюноотделения;
- белесоватый налет на языке;
- нарушение стула.

Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота
При появлении хотя бы одного признака развития панкреатита необходимо незамедлительно обратиться к врачу и сдать анализы, которые позволят подтвердить или опровергнуть наличие этого заболевания.
Какие анализы крови сдаются при подозрениях на панкреатит?
Диагностика панкреатита – сложный и трудоемкий процесс. Воспалительные процессы, развивающиеся в поджелудочной, часто проявляются симптомами, которые можно легко списать на усталость человека, недосыпы или стрессы. Жители крупных городов, где преобладает ускоренный темп жизни, часто жалуются на быструю утомляемость, усталость, снижение веса и появление различных расстройств ЖКТ. А ведь именно эти симптомы являются первыми признаками развития панкреатита и требуют незамедлительного обращения к врачу.
Следует понимать, что панкреатит является коварным заболеванием. Поджелудочная железа может на протяжении долгого времени терпеть погрешности в питании, вредные привычки и стрессы. Но в определенный момент она может не выдержать и напомнить человеку о себе острым болевым приступом. А пережив его один раз, человек уже никогда не сможет вернуться к привычному образу жизни и любые погрешности в питании или в образе жизни могут стать причиной постоянных приступов и развития тяжелых осложнений.
Именно по этой причине врач, как только слышит от больного жалобы на постоянную усталость, быструю утомляемость и расстройства ЖКТ, сразу же проводит осмотр пациента и назначает анализы. И после получения результатов исследования он принимает решение о необходимости дальнейшего обследования.
Как правило, в первую очередь пациенту назначаются такие анализы:
- биохимический анализ крови;
- общий анализ крови;
- общий анализ мочи и кала.
Если по результатам этих исследований были выявлены нарушения со стороны поджелудочной железы, назначаются более сложные диагностические мероприятия, которые включают в себя ультразвуковое исследование, компьютерную томографию, МРТ и т.д.

Для постановки точного диагноза потребуется пройти полное обследование
Общий анализ крови
При подозрениях на развитие хронического или острого панкреатита всегда назначается общий анализ крови. Он дает наиболее обширную информацию о состоянии поджелудочной железы. Однако ставить диагноз только на основании результатов данного исследования нельзя. Потребуется дополнительное обследование пациента.
При холецистите или панкреатите общий анализ крови показывает следующие результаты:
- снижение уровня эритроцитов;
- уменьшение уровня гемоглобина;
- увеличение скорости оседания эритроцитов;
- сильное увеличение уровня лейкоцитов (при этих заболеваниях уровень лейкоцитов в 2-3 раза выше нормы);
- повышение гематокрита.
Показатели анализа крови при панкреатите у женщин и мужчин могут повышаться или уменьшаться. Такие изменения обуславливаются развитием воспалительных процессов в поджелудочной железе и выбросе токсичных веществ в кровь. И чтобы понять, какие показатели указывают на развитие этого заболевания, необходимо для начала узнать их норму. Нормальные показатели крови указываются в таблице ниже.

Нормальные показатели общего исследования крови
Биохимический анализ крови
Самым информативным методом диагностики панкреатита является биохимический анализ крови. Он дает полноценную картину о состоянии организма и поджелудочной железы. При остром и хроническом панкреатите биохимическое исследование крови позволяет получить следующие данные:
- Амилаза. Представляет собой панкреатический фермент, который является ответственным за расщепление крахмала в организме. При развитии панкреатита отмечается его повышение, что свидетельствует о застое панкреатического сока в протоках поджелудочной железы.
- Фосфолипаза, трипсин, липаза и эластаза. Также являются ферментами панкреатического сока. И при развитии этого недуга их уровень в крови тоже повышается.
- Глюкоза. Уровень этого вещества в крови при панкреатите повышается из-за того, что поврежденные клетки поджелудочной железы перестают вырабатывать в нужном количестве инсулин, ответственный за расщепление и транспортировку глюкозы в клетки и ткани организма.
- Билирубин. Уровень данного вещества при панкреатите также превышает норму. Обуславливается это застоями в желчных путях, возникающими вследствие отека поджелудочной железы.
- Белок. При развитии этого недуга уровень белка понижен.
- Трансаминаза. Это вещество также повышается при воспалении поджелудочной железы, но не во всех случаях.
Следует отметить, что при получении результатов биохимического анализа крови врач первым делом смотрит на уровень амилазы, так как именно ее повышение свидетельствует о развитии острого или хронического панкреатита. Далее внимание врача переключается на уровень других ферментов.

Нормальные показатели биохимического исследования крови
Нужно сказать, что все они выполняют свою роль в организме, и их снижение или повышение говорит о серьезных расстройствах. Так, например, амилаза является ответственной за расщепление углеводов, липаза – жиров. Эластаза и трипсин обеспечивают пептидную связь в белках аминокислот. Следовательно, при повышении или снижении уровня этих ферментов происходит нарушение обменных процессов, которые могут спровоцировать появление других проблем со здоровьем.
Биохимический анализ крови делается в первые сутки после того, как пациент поступает с болевым приступом в стационар. Если уровень амилазы повышен, анализ обязательно берут повторно на следующие сутки. Это позволяет отследить ее динамику и эффективность проводимого лечения.
Дополнительные анализы
Если у врача появились подозрения на развитие у пациента панкреатита, то, кроме ОАК и биохимического исследования, он может назначить и другие анализы крови. Среди них находится лабораторное исследование крови на иммунореактивный трипсин. Этот анализ является очень информативным, так как он позволяет получить данные не только о состоянии поджелудочной железы, но и других органов, что дает возможность своевременно выявить наличие у пациента осложнений на фоне панкреатита, например, гиперкортицизма, почечной недостаточности и т.д.

Для исследования иммунореактивного трипсина берется венозная кровь
Следует сразу отметить, что главным показателем развития панкреатита является снижение уровня трипсина в крови. И чем он ниже, тем менее благоприятен прогноз. Однако данный анализ в медицинской практике проводится очень редко, так как он является платным и стоит немалых денег.
Нужно также сказать, что при диагностике панкреатита довольно часто назначается анализ мочи. Но не общий, а тот, который позволяет выявить уровень трипсиногена в исследуемом материале. Этот фермент представляет собой неактивную форму трипсина и появляется он в моче только при наличии в поджелудочной железе воспалительных процессов.
Развитие панкреатита негативным образом сказывается на работе всего пищеварительного тракта. Поэтому при его возникновении практически у 9 из 10 больных отмечаются нарушения стула. Именно по этой причине обязательным в диагностике этого заболевания является сдача анализа кала. При его исследовании особое внимание уделяется:
- наличию в каловых массах жира (при нормальной работе пищеварительной системы его не должно быть);
- цвету исследуемого материала;
- наличию в каловых массах непереваренных элементов пищи.
При присутствии каких-либо отклонений от нормы можно говорить о наличии различных расстройств со стороны пищеварительного тракта. Причем для их определения вовсе не обязательно проводить лабораторное исследование. Пациент и сам может выявить подобные нарушения, если внимательно рассмотрит кал. Его обесцвечивание свидетельствует о перекрытии желчевыводящих протоков. При этом сам кал плохо смывается со стенок унитаза, что также говорит о наличии воспалительных процессов в организме. Из-за большого содержания жиров кал становится блестящим и источает неприятный резкий запах.
Как уже говорилось выше, одних только лабораторных исследований крови, мочи и кала недостаточно для постановки диагноза. Чтобы удостовериться в развитии панкреатита у человека, необходимо в обязательном порядке провести ультразвуковое исследование поджелудочной железы, а также фиброэзофагогастродуоденоскопию, которая позволит выявить нарушения в местах впадения основного панкреатического протока в 12-перстую кишку. Как правило, инструментальная диагностика проводится в условиях стационара и позволяет дать полноценную оценку состояния организма и поджелудочной железы.
Источник


