Рекомендации при выписке хронического панкреатита
Панкреатит – если при обследовании вам поставили этот диагноз, придется срочно пересмотреть систему питания. Что можно есть при панкреатите? От чего придется отказаться? Рекомендации по питанию На протяжении дня
 Панкреатит – если при обследовании вам поставили этот диагноз, придется срочно пересмотреть систему питания. Что можно есть при панкреатите? От чего придется отказаться?
Панкреатит – если при обследовании вам поставили этот диагноз, придется срочно пересмотреть систему питания. Что можно есть при панкреатите? От чего придется отказаться?
Рекомендации по питанию
На протяжении дня рекомендуется поесть 5-6 раз (оптимальный интервал между трапезами – 2-3 часа). Продукты можно отваривать, готовить на пару, запекать (жарить нельзя). В приоритете протертая или измельченная пища. Противопоказано все горячее и холодное. Норма жиров ограничивается до 80 г/сутки, норма углеводов – до 300-350 г (из них – около 40 г сахара). Количество белка остается на уровне 100-120 г/сутки. На протяжении дня больной может использовать около 10 г соли. Норма свободной жидкости – 1.5 л.
На время обострения заболевания необходимо отказаться от любой пищи – в этот период нужно пить негазированную минеральную воду (нехолодную). На голодание отводится 2-3 дня.
Рацион питания
Что можно кушать при панкреатите? Ниже приведен список рекомендуемых продуктов и напитков.
• Яйца (белок – до 2-х шт. в день и желток – 0.5 шт. в день)
• Некрепко заваренный чай с добавлением заменителя сахара, молока или лимона
• Натуральные плодово-ягодные соки, разбавленные кипяченой водой
• Отвар шиповника
• Кисломолочные напитки
• Нежирный, свежий, некислый кальцинированный творог, а также творожные пудинги и пасты
• Молоко (при хорошей переносимости)
• Протертые компоты
• Муссы и желе на заменителе сахара
• Сухари, подсушенный или несвежий пшеничный хлеб
• Несладкое сухое печенье
• Слизистые и протертые каши на воде или на разбавленном молоке, приготовленные из гречневой крупы, риса, овсянки, манной крупы
• Крупяные запеканки, пудинги, суфле (их можно готовить с добавлением творога)
• Отварные макаронные изделия
• Отварное или приготовленное на пару мягкое, нежирное мясо без грубых частей (телятина, говядина, крольчатина, индейка, курятина)
• Блюда на основе мясного фарша (суфле, пюре, паровые котлеты, кнели)
• Нежирные виды рыбы в отварном виде или изделия из фарша
• Постные протертые супы с кабачками, тыквой, картофелем, морковью, вермишелью, хорошо разваренными крупами
• Некислые, хорошо вызревшие ягоды и фрукты (протертые)
• Печеные яблоки
• Запеченные и отварные крахмалистые овощи в протертом виде
При панкреатите норма жиров подлежит жесткому контролю. Сметану можно добавлять при приготовлении блюд, но в минимальном количестве (1 ч.л. на порцию). Сливочное масло также добавляют в блюда (на хлеб его намазывать нельзя – это может спровоцировать приступ). Разовая порция – 1/3 ч.л. Сливочное масло должно быть натуральным, без растительных добавок. Норма растительного масла также несколько ограничивается. Жирное молоко полагается разводить водой (1:1).
Продукты, находящиеся под запретом:
• Виноградный сок
• Газированные напитки
• Какао
• Алкогольные напитки
• Жирные молочные продукты
• Холодные напитки
• Блюда из цельных яиц
• Кофе
• Слоеная или сдобная выпечка
• Ржаной и любой свежий хлеб
• Жирные виды мяса
• Колбасы, копчености, консервы
• Жирная, соленая, копченая рыба
• Субпродукты
• Ячневая, перловая, кукурузная крупа, пшено
• Бобовые культуры
• Супы, приготовленные на рыбном, грибном, мясном бульонах
• Холодные супы, борщи, щи, супы на цельном молоке
• Инжир, бананы, виноград, финики
• Любые пряности
• Кондитерские изделия, мороженое, шоколад, варенье
• Непротертые фрукты и свежие овощи
• Редька, белокочанная капуста, шпинат, грибы, репа, редис, лук, баклажаны, чеснок, щавель, сладкий перец
• Любые жиры, кроме сливочного и растительного масла
Примерное меню при панкреатите
На протяжении дня:
• До 20 г сливочного масла
• 200 г хлеба вчерашней выпечки или подсушенного
• Около 30 г сахара
• До 8-10 г поваренной соли
Примерное меню:
• Завтрак: негустое картофельное пюре, паштет из отварного мяса, слабо заваренный чай
• Второй завтрак: паровой белковый омлет, ломтик хлеба, молоко
• Обед: суп-пюре, паровая рыба, протертые паровые кабачки, ломтик хлеба, компот
• Полдник: кисель
• Ужин: паровая котлета, овсяная каша, морковное пюре, чай с добавлением молока
Источник
Поджелудочная железа – орган, который синтезирует гормоны, участвующие в обменных процессах, например, инсулин, и ферменты, задействованные в пищеварительном процессе. В документах с клиническими рекомендациями указано, что болезни, поражающие поджелудочную, развиваются в связи с нездоровым образом жизни, злоупотреблением спиртным, неправильным питанием, реже могут быть вызваны травмой внутреннего органа или являться следствием патологии развития. Распространенным воспалительным заболеванием является хронический панкреатит. Клинические рекомендации по диагностике и лечению болезни включают врачебный опыт отечественной и зарубежной панкреатологии.
Общая информация
Национальные клинические рекомендации описывают панкреатит как длительное заболевание поджелудочной железы воспалительного характера. Согласно описанию, болезнь вызывает необратимые морфологические изменения, ведущие к снижению функции органа. Хронический панкреатит перетекает в острый, если человек не обращает внимания на основные признаки, свидетельствующие о развитии заболевания.
По статистике, приведенной в клинических рекомендациях, обострение панкреатита в 15-20% случаев заканчивается летальным исходом. К гибели могут привести и вторичные осложнения, инфекционные заболевания, развивающиеся вследствие обострения.
Этиология
В рекомендациях указано, что панкреатит возникает вследствие различных факторов. На развитие заболевания оказывают влияние неправильный образ жизни, например, злоупотребление алкоголем, жирной пищей, курение. Это токсический или метаболический панкреатит.
Другие варианты хронической болезни:
- Идиопатический, который характеризуется болевыми ощущениями в начале заболевания и быстрым развитием недостаточности ферментов, участвующих в пищеварении.
- Наследственный, развивающийся при наличии мутации n34s, CFTR, SPINK. Это гены, ответственные за регуляцию секреторной функции поджелудочной, проявление других заболеваний, например, муковисцидоза.
- Аутоиммунный, появляющийся на фоне других заболеваний. Характеризуется повышением уровня IgG 4 в сыворотке крови.
- Рецидивирующий, острый панкреатит.
- Обструктивный, развивающийся из-за травм, стеноза сфинктера Одди, опухолей, кист двенадцатиперстной кишки.
Согласно рекомендациям, за предрасположенность к болезни отвечают пол, наследственность и другие факторы.
Распространенность и кодирование по МКБ-10
Факторы, способствующие панкреатиту:
- употребление алкоголем и табакокурение;
- повреждение поджелудочной в результате травмы живота, хирургического вмешательства, диагностических процедур;
- неконтролируемый долговременный прием медикаментов, оказывающих пагубное воздействие на поджелудочную железу;
- пищевые отравления;
- генетическая предрасположенность или наследственность;
- неправильное питание.
Чаще всего встречается хронический панкреатит, вызванный употреблением алкоголя и табакокурением.
Хронический панкреатит вылечить полностью не удастся. В течение данного заболевания поджелудочная железа разрушается постепенно, медленно.
Примерно в каждом 4 случае причину панкреатита установить не удается.
Классификация
В клинических рекомендациях согласно МКБ-10 выделяют три вида панкреатита:
- хронический алкогольной этиологии;
- другие хронические панкреатиты, связанные с вышеописанными факторами, например, гормональной недостаточностью, наследственностью, аутоиммунными болезнями, другими заболеваниями кишечника;
- ложная киста поджелудочной железы.
По характеру болезни различают панкреатит:
- редко рецидивирующий;
- часто рецидивирующий;
- с симптоматикой, которая присутствует постоянно.
Острый панкреатит связан с осложненным течением заболевания. В рекомендациях указано, что обострение чаще всего связано с:
- нарушением оттока желчи;
- воспалительными процессами;
- другими патологиями, например, злокачественными или доброкачественными образованиями, холециститом, паранефритом, постоперационным периодом.
Основной симптом, по которому диагностируют панкреатит, – наличие болей в эпигастральной области.
Диагностика
Болевые ощущения при хроническом панкреатите – первичный признак заболевания. Важны такие факторы, как локализация и характер боли. Врач заподозрит хроническую болезнь, поражающую поджелудочную железу, если болевые ощущения:
- отдают в спину;
- ослабевают, когда человек занимает сидячее положение или наклоняется вперед.
В некоторых случаях боль может рецидивировать, перемежаться с безболевыми периодами, но может быть и постоянной. Так проявляется воспаление из-за злоупотребления алкоголем. В рекомендациях указано, что алкогольный панкреатит могут сопровождать приступы тошноты, метеоризм. Со временем возможно развитие нечувствительности к глюкозе, то есть диабета.
В зависимости от стадии патологии симптоматика будет отличаться. В рекомендациях отмечено, что для преклинического периода боль почти не характерна. На поздних стадиях у человека начнется эндокринная недостаточность, которая приведет к атрофированию поджелудочной железы.
Промедление с установкой точного диагноза может иметь трагические последствия. Поэтому при возникновении подозрений надо проконсультироваться с врачом срочно. Самому диагноз поставить нельзя.
При выборе методов диагностики играют роль:
- доступность исследования;
- навык или опыт проведения подобных процедур у медицинского персонала;
- степень инвазивности.
В рекомендациях изложен порядок обследования человека с подозрением на хроническое заболевание поджелудочной.
Жалобы, сбор анамнеза и обследование
Во время диагностики врач учитывает жалобы на наличие и характер болей в области живота. При сборе анамнеза важны наличие других заболеваний (хронических, наследственных, аутоиммунных), образ жизни, который ведет человек, количество употребляемого спиртного, степень развития гипогликемии, возможные операции на желудочно-кишечном тракте, травмы.
Лабораторные и инструментальные методы исследования
Врачи прибегают к следующим методам инструментальной диагностики, указанным в клинических рекомендациях:
- рентгенография эпигастральной области, которая выявляет кальцификацию органа;
- УЗИ – процедура может выявить панкреатит на поздних стадиях;
- компьютерная томография, на основании данных которой можно судить о степени атрофии железы;
- магнитный резонанс – современный точный метод исследования внутренних органов, который позволяет выявить панкреонекроз, опухоли железы.
Инструментальные методы, перечисленные в рекомендациях, позволяют исследовать физические характеристики, например, размер и контур поджелудочной, плотность ткани. Во время исследования обращают внимание на двенадцатиперстную кишку, состояние протоков (поджелудочного и желчного), селезеночную вену.
При панкреатите во всех этих органах происходят изменения, например, поджелудочная увеличивается, наблюдается расширение протоков, развивается тромбоз селезеночной вены.
Инструментальные исследования – не единственные методы диагностики. Рекомендации предписывают назначить человеку анализы крови (общий и биохимический), чтобы отследить возможное развитие гипогликемии.
При подозрении на воспаление железы рекомендации советуют проведение копрологических исследований. Цель анализов — определение содержания жира в кале. Оно повышается вследствие нарушения усвоения жиров и белков.
Функции печени у лиц, злоупотребляющих спиртным и питающихся неправильно, нарушены, поэтому человеку дополнительно могут назначить анализ на печеночные ферменты.
Тактика лечения
Клинические рекомендации по лечению панкреатита включают медикаментозную терапию, коррекцию образа жизни, в особенности питания. В редких случаях может быть показано оперативное вмешательство, резекция поджелудочной железы, но врачи в большинстве случаев пробуют обойтись замещающей ферментной терапией.
Хронический панкреатит у детей и взрослых можно лечить в амбулаторных условиях, если заболевание протекает легко. Согласно клиническим рекомендациям, лечение в стационаре показано во время обострения панкреатита. Главная цель – купировать болевой синдром, предупредить осложнения и добиться стойкой ремиссии.
Медикаментозная терапия
Рекомендации при хроническом панкреатите предписывают сочетать лекарственную терапию с диетой и придерживаться дробного питания. Если острая стадия миновала, в меню можно включать жиры, но в остальных случаях жирную пищу надо исключить, отдавая предпочтение белковым, углеводным блюдам.
При внешнесекреторной недостаточности поджелудочной железы врачи назначают заместительную ферментную терапию, ориентируясь на изменение уровня копрологической эластазы – энзима, который содержится в кале. Сниженная эластаза свидетельствует о воспалительных процессах, протекающих в поджелудочной железе. Целью заместительной терапии является купирование стеатореи и нормализация функции поджелудочной железы.
Панкреатит может быть вызван длительным приемом медикаментов, например, калия и витамина D, поэтому лечение включает мониторинг лекарственных средств, прописанных человеку в связи с наличием других заболеваний.
Открытые и эндоскопические операции
Согласно рекомендациям, показанием к хирургическому вмешательству или отказу от него могут служить стадии заболевания и сопутствующая симптоматика. Оперативное вмешательство проводят, если у человека наблюдают признаки развивающегося осложнения, если обострение не получается вылечить традиционными методами.
Проведение эндоскопических процедур назначается, если медикаментозная терапия не дает результатов, боль купировать не удается, и воспалительный процесс сопровождается стремительным ухудшением состояния.
Осложнения и прогноз болезни
Частое осложнение хронического панкреатита – псевдокисты поджелудочной железы, возникающие вследствие панкреонекроза на месте отмершей ткани. Новообразования могут сдавливать кровеносные сосуды, питающие внутренние органы, проявляться болью вверху живота. Из-за отека и фиброза поджелудочной у человека может начаться желтуха, потому что увеличившийся орган сдавливает желчный проток.
Другие осложнения, указанные в рекомендациях:
- тромбоз селезеночной вены;
- язвы и непроходимость двенадцатиперстной кишки;
- онкологические заболевания.
В рекомендациях сказано, что риск развития аденокарциномы увеличивается в связи с длительностью хронического панкреатита, и зависит от возраста человека.
Реабилитация и профилактика
Самым действенным методом профилактики воспаления поджелудочной железы является диетическое дробное питание. Человеку с панкреатитом следует полностью отказаться от алкоголя и курения. Врачи рекомендуют изменить образ жизни, больше бывать на свежем воздухе, совершать пешие прогулки, заниматься спортом.
В период реабилитации назначают строгую диету и лечебную гимнастику, которая помогает восстановить работоспособность.
Источник
Длительный по времени воспалительный процесс в тканях поджелудочной приводит к возникновению необратимых патологических изменений в органе – панкреатиту.
В настоящий момент эта разновидность болезни
Эта патология сопровождается рядом специфических признаков и симптомов.
Такие симптомы заключаются в следующем:
- появляются болевые ощущения;
- возникает чувство тошноты и приступы рвоты;
- наблюдается расстройство функционирования органа.
Медиками разработаны специальные рекомендации по хроническому панкреатиту, использование которых позволяет не только диагностировать наличие патологии у человека, но и проводить профилактические мероприятия для предупреждения появления ХП
Сущность патологии и этиологический механизм возникновения заболевания
При выявлении болезни следует выполнять все рекомендации специалистов.
Выполнение советов лечащего врача позволит правильно использовать выбранную схему лечения, учитывая наличие особенностей имеющихся в течении болезни и организме больного.
Рекомендации при хроническом панкреатите для медперсонала разрабатываются национальной и международной гастроэнтерологическими ассоциациями.
ХП является очень сложной патологией, как в плане осуществления терапии, так и в плане диагностики.
Особенностью заболевания является неоднородность течения патологического процесса и клинической картины проявления болезни. В некоторых случаях к выявленным сложностям могут добавляться неизвестные этиологические нюансы.
Неоднородности в течении болезни способствуют возникновению разногласий среди врачей по вопросам, как диагностирования патологии, так и ее лечения.
Появление таких разногласий требует выработки единого подхода к методам выявления и терапии болезни.
Такой подход к диагностике и терапии отражен в методиках разработанных международными и национальными ассоциациями гастроэнтерологов.
В настоящий момент исследованиями не установлены все этиологические процессы способствующие порождению болезни, а выявление причин развития патологии является очень важным фактором, влияющим на выбор метода терапии.
При анализе ХП и классификации патологии по этиологическим признакам используется классификация, предложенная международной ассоциацией гастроэнтерологов.
Выделяются следующие разновидности патологии:
- Токсическая, например, алкогольная или лекарственная форма. Выявляется у 2/3 всех случаев обнаружения заболевания.
- Идиопатическая форма.
- Инфекционная.
- Билиарнозависимая.
- Наследственная.
- Аутоиммунная.
- Обструктивная.
Чаще всего ХП является дальнейшим развитием острого панкреатита, но встречаются случаи, когда хроническая разновидность болезни развивается как самостоятельный недуг.
Кроме алкогольной интоксикации рекомендуется учитывать и дополнительные причины, которыми могут являться:
- желчекаменная болезнь;
- отравление токсическими соединениями;
- наличие инфекционных заболеваний;
- нарушения в рационе питания;
- нарушения кровообращения локального характера (спазмы и формирование тромбов);
- почечная недостаточность.
Помимо этого причиной развития ХП могут быть разнообразные воспалительные процессы.
Если у пациента выявлен и купирован острая разновидность патологии, рекомендации при выписке пациент получает такие, которые направлены против развития в организме заболевания в хронической форме.
В России ассоциацией гастроэнтерологов разработаны специальные национальные рекомендации по лечению панкреатита.
Целью таких рекомендаций является выработка единого подхода к диагностике и терапии ХП.
Проведение диагностических мероприятий
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
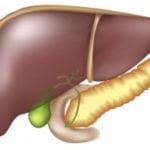 Наличие у больного ХП можно заподозрить у больного при наличии у него специфических приступов болевых ощущений в абдоминальной области и клинических признаков, возникновение которых характерно при внешнесекреторной недостаточности поджелудочной железы. Появление этих признаков характерно для больных регулярно употребляющих алкоголь и курящих табак.
Наличие у больного ХП можно заподозрить у больного при наличии у него специфических приступов болевых ощущений в абдоминальной области и клинических признаков, возникновение которых характерно при внешнесекреторной недостаточности поджелудочной железы. Появление этих признаков характерно для больных регулярно употребляющих алкоголь и курящих табак.
Фактором, способствующим появлению патологии, в соответствии с разработанными методическими рекомендациями, могут являться наличие сходных заболеваний у членов семьи.
Отличием ХП от острого, является редко наблюдаемое явление, заключающееся в повышении уровня ферментов в крови и моче.
Если такая ситуация наблюдается то, чаще всего она характерна для процессов формирования в организме псевдо кистозного формирования или развития панкреатического асцита.
При выявлении в организме повышенного уровня амилазы можно предположить влияние на организм внешних источников гиперамилаземии.
Для диагностирования применяются следующие методы диагностики:
- УЗИ органов брюшной полости.
- Мультиспиральная компьютерная томография.
- МРПХГ и ЭУЗИ.
- Эндоскопическая ретроградная холангиопанкреатография.
- Классические методы зондового определения объема панкреатического сока.
- Определение эластазы-1 в составе кала при помощи иммуноферментного метода
УЗИ органов брюшной полости может подтвердить наличие только тяжелой формы ХП с явными патологическими изменениями структуры ткани поджелудочной железы.
Руководство для врачей по диагностированию рекомендуетиспользование ультразвукового обследования в динамике для наблюдения за состоянием больного при установленном диагнозе и при наличии у человека псевдокист в поджелудочной.
Следует помнить, что отсутствие признаков развития болезни по данным УЗИ не исключает ее наличия в организме больного.
Мультиспиральная компьютерная томография представляет собой методику, являющуюся значительно более информативной по сравнению с УЗИ органов брюшной полости.
Максимально информативными и позволяющими провести визуальную диагностику изменений паренхимы поджелудочной на самых ранних стадиях прогрессирования недуга являются методы МРПХГ и ЭУЗИ с одновременной стимуляцией секретином, но на территории РФ секретин является не зарегистрированным.
Применение МРТ и МРХПГ без секретина не предоставляет преимуществ в диагностике ХП.
Проведение лечения болезни
Национальные рекомендации по лечению панкреатита советуют консервативные методы терапии применять для купирования симптомов заболевания и предупреждения прогрессирования, характерных для этого недуга, осложнений.
Устранение не тяжелой формы осуществляется на основе применения базового лечебного комплекса, включающего в себя лечебное голодание, диетическое питание,  осуществление зондирования желудка, использование холода на живот в области расположения поджелудочной железы, назначение обезболивающих лекарственных средств и спазмолитических препаратов.
осуществление зондирования желудка, использование холода на живот в области расположения поджелудочной железы, назначение обезболивающих лекарственных средств и спазмолитических препаратов.
В том случае, если положительный эффект от применения базисных методов лечения не достигнут на протяжении шести часов, констатируется наличие у пациента тяжелой формы заболевания.
В соответствии с рекомендациями выделяются шесть задач проведения терапии:
- прекращение потребления спиртных напитков и отказ от курения;
- определение причин появления болевых ощущений в области живота;
- устранение внешнесекреторной недостаточности поджелудочной железы;
- выявление и устранение эндокринной недостаточности на ранних стадиях;
- нутритивная поддержка;
- скрининг аденокарциномы поджелудочной.
Проведение лечебного процесса предполагает проведение интенсивной консервативной терапии. Максимально возможный положительный результат проведения лечения достигается только в случае раннего начала проведения терапии на самых первых стадиях развития заболевания.
Лечение консервативными методами следует начать в первые 12 часов после появления первых признаков заболевания. В такой ситуации вероятность получения положительного результата значительно возрастает.
В соответствии с указаниями, в разработанных рекомендациях, устранение осложнений, которые являются неустранимыми эндоскопическими методами, проводится путем использования хирургического метода – лапаротомии.
Показания к проведению оперативного вмешательства
 В случае выявления тяжелой формы показано хирургическое вмешательство. Дело в том, что развитие заболевания приводит к утрате органом своей эндокринной и экзокринной функции. Метод лапароскопии применяется как в качестве диагностики, так и в лечебных целях.
В случае выявления тяжелой формы показано хирургическое вмешательство. Дело в том, что развитие заболевания приводит к утрате органом своей эндокринной и экзокринной функции. Метод лапароскопии применяется как в качестве диагностики, так и в лечебных целях.
Применение этого метода хирургического вмешательства в организм пациента проводится в том случае если выявлено наличие перитонеального синдрома.
Помимо этого хирургом используется лапароскопия когда в брюшной полости выявлено наличие свободной жидкости.
В том случае если оперативное вмешательство методом лапароскопии невозможно, то показано использование лапароцентеза.
Лапароскопическая операция способна решить следующие поставленные задачи:
- Подтверждение наличия у больного патологии.
- Достоверное выявление признаков тяжелой формы заболевания.
- Проведение лечебного процесса.
В процессе развития болезни наблюдается возникновение экзокринной недостаточности поджелудочной железы. После операционного вмешательства указанное функциональное нарушение усиливается и для компенсации используется заместительная пожизненная терапия. Дозировка принимаемых ферментативных лекарственных средств зависит от степени развития панкреатической недостаточности.
В процессе осуществления заместительной терапии применяются препараты, содержащие в своем составе ферменты поджелудочной железы.
Дополнительно проводится сопутствующая терапия, которая заключается в приеме комплекса жирорастворимых витаминных комплексов, включающих в своем составе витамины А,D, Е, К и витамины группы В.
Также сопутствующая медикаментозная терапия предполагает использование препаратов кальция.
Возможные послеоперационные осложнения
 При устранении патологии для удаления пораженных участков применяются хирургические методы.
При устранении патологии для удаления пораженных участков применяются хирургические методы.
Послеоперационный период восстановления заключается в проведении комплексной медикаментозной терапии и соблюдении клинических рекомендаций для лечения патологии.
Возникновение послеоперационных осложнений является частым явлением при ХП. В соответствии со статистическими данными осложнения возникают в 40% случаев.
В послеоперационном периоде возможно формирование свищей, резекция головки поджелудочной способна спровоцировать появление раннего кровотечения.
Устранение осложнений острого панкреатита проводится в отделении реанимации с использованием антибактериальных лекарственных препаратов. Указанная группа лекарственных средств применяется для исключения возникновения септических осложнений.
Восстановительный послеоперационный период требует проявления большого внимания к рациону питания, особенно к соблюдению его режима.
Клинические рекомендации при панкреатите обязывают употреблять в пищу только протертые продукты. Приготовление блюд должно осуществляться только на пару или путем отваривания. Температура употребляемых в пищу продуктов должна быть не более 50 градусов Цельсия.
Слишком холодная и горячая еда способна нанести вред поджелудочной. Режим питания должен быть дробным, количество приемов пищи должно быть не менее шести раз в сутки.
Оперативное вмешательство по устранению осложнений ХП относится к сложным хирургическим процедурам, поэтому такие процедуры должны проводиться высококвалифицированными врачами с использованием современного оборудования.
О хроническом панкреатите рассказано в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник


