Рекомендации больным с хроническим панкреатитом
Панкреатит – если при обследовании вам поставили этот диагноз, придется срочно пересмотреть систему питания. Что можно есть при панкреатите? От чего придется отказаться? Рекомендации по питанию На протяжении дня
 Панкреатит – если при обследовании вам поставили этот диагноз, придется срочно пересмотреть систему питания. Что можно есть при панкреатите? От чего придется отказаться?
Панкреатит – если при обследовании вам поставили этот диагноз, придется срочно пересмотреть систему питания. Что можно есть при панкреатите? От чего придется отказаться?
Рекомендации по питанию
На протяжении дня рекомендуется поесть 5-6 раз (оптимальный интервал между трапезами – 2-3 часа). Продукты можно отваривать, готовить на пару, запекать (жарить нельзя). В приоритете протертая или измельченная пища. Противопоказано все горячее и холодное. Норма жиров ограничивается до 80 г/сутки, норма углеводов – до 300-350 г (из них – около 40 г сахара). Количество белка остается на уровне 100-120 г/сутки. На протяжении дня больной может использовать около 10 г соли. Норма свободной жидкости – 1.5 л.
На время обострения заболевания необходимо отказаться от любой пищи – в этот период нужно пить негазированную минеральную воду (нехолодную). На голодание отводится 2-3 дня.
Рацион питания
Что можно кушать при панкреатите? Ниже приведен список рекомендуемых продуктов и напитков.
• Яйца (белок – до 2-х шт. в день и желток – 0.5 шт. в день)
• Некрепко заваренный чай с добавлением заменителя сахара, молока или лимона
• Натуральные плодово-ягодные соки, разбавленные кипяченой водой
• Отвар шиповника
• Кисломолочные напитки
• Нежирный, свежий, некислый кальцинированный творог, а также творожные пудинги и пасты
• Молоко (при хорошей переносимости)
• Протертые компоты
• Муссы и желе на заменителе сахара
• Сухари, подсушенный или несвежий пшеничный хлеб
• Несладкое сухое печенье
• Слизистые и протертые каши на воде или на разбавленном молоке, приготовленные из гречневой крупы, риса, овсянки, манной крупы
• Крупяные запеканки, пудинги, суфле (их можно готовить с добавлением творога)
• Отварные макаронные изделия
• Отварное или приготовленное на пару мягкое, нежирное мясо без грубых частей (телятина, говядина, крольчатина, индейка, курятина)
• Блюда на основе мясного фарша (суфле, пюре, паровые котлеты, кнели)
• Нежирные виды рыбы в отварном виде или изделия из фарша
• Постные протертые супы с кабачками, тыквой, картофелем, морковью, вермишелью, хорошо разваренными крупами
• Некислые, хорошо вызревшие ягоды и фрукты (протертые)
• Печеные яблоки
• Запеченные и отварные крахмалистые овощи в протертом виде
При панкреатите норма жиров подлежит жесткому контролю. Сметану можно добавлять при приготовлении блюд, но в минимальном количестве (1 ч.л. на порцию). Сливочное масло также добавляют в блюда (на хлеб его намазывать нельзя – это может спровоцировать приступ). Разовая порция – 1/3 ч.л. Сливочное масло должно быть натуральным, без растительных добавок. Норма растительного масла также несколько ограничивается. Жирное молоко полагается разводить водой (1:1).
Продукты, находящиеся под запретом:
• Виноградный сок
• Газированные напитки
• Какао
• Алкогольные напитки
• Жирные молочные продукты
• Холодные напитки
• Блюда из цельных яиц
• Кофе
• Слоеная или сдобная выпечка
• Ржаной и любой свежий хлеб
• Жирные виды мяса
• Колбасы, копчености, консервы
• Жирная, соленая, копченая рыба
• Субпродукты
• Ячневая, перловая, кукурузная крупа, пшено
• Бобовые культуры
• Супы, приготовленные на рыбном, грибном, мясном бульонах
• Холодные супы, борщи, щи, супы на цельном молоке
• Инжир, бананы, виноград, финики
• Любые пряности
• Кондитерские изделия, мороженое, шоколад, варенье
• Непротертые фрукты и свежие овощи
• Редька, белокочанная капуста, шпинат, грибы, репа, редис, лук, баклажаны, чеснок, щавель, сладкий перец
• Любые жиры, кроме сливочного и растительного масла
Примерное меню при панкреатите
На протяжении дня:
• До 20 г сливочного масла
• 200 г хлеба вчерашней выпечки или подсушенного
• Около 30 г сахара
• До 8-10 г поваренной соли
Примерное меню:
• Завтрак: негустое картофельное пюре, паштет из отварного мяса, слабо заваренный чай
• Второй завтрак: паровой белковый омлет, ломтик хлеба, молоко
• Обед: суп-пюре, паровая рыба, протертые паровые кабачки, ломтик хлеба, компот
• Полдник: кисель
• Ужин: паровая котлета, овсяная каша, морковное пюре, чай с добавлением молока
Источник
Хронический панкреатит – серьезное заболевание ЖКТ, связанное, по большей части, с образом жизни больного и способное вызвать множество опасных осложнений.
 Под хроническим панкреатитом понимают группа заболеваний поджелудочной железы, для которых характерно возникновение в ней участков некроза на фоне сегментарного фиброза.
Под хроническим панкреатитом понимают группа заболеваний поджелудочной железы, для которых характерно возникновение в ней участков некроза на фоне сегментарного фиброза.
Все это вызывает ухудшение ее функции различной степени выраженности.
Дальнейшее прогрессирование патологии приводит к дефициту выработки пищеварительных ферментов, атрофии тканей ПЖ и замещению клеток ее паренхимы соединительной тканью.
Рассмотрим хронический панкреатит — клинические рекомендации по его диагностике и лечению.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Определение
Хронический панкреатит – это длительное воспаление поджелудочной железы, вызывающее со временем необратимые изменения в ее тканях, провоцирующие сильную боль и стойкое снижение ее функции.
Классификация
Выделяют следующие виды хронического панкреатита:
Токсический (метаболический), вызванный следующими факторами:
- злоупотребление спиртным;
- курение;
- повышенный уровень кальция в плазме крови;
- повышенный уровень паратиреоидного гормона в крови;
- хроническая почечная недостаточность;
- прием некоторых медикаментов;
- отравление сильнодействующими веществами;
- пищевые отравления.
✔ Определение клинической стадии ХП с оценкой прогноза в Системе Консилиум
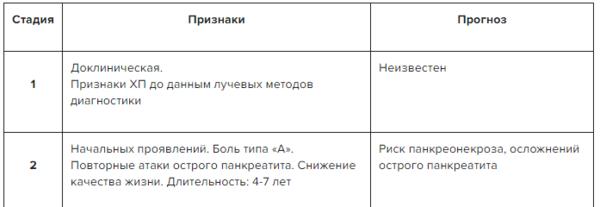 Скачать документ
Скачать документ
Идиопатический:
- раннего начала (проявляется сильной болью);
- позднего начала (боль отсутствует у половины больных, характерно развитие кальцификации, а также экзокринной и эндокринной недостаточности);
- тропический: тропический кальцифицирующий панкреатит; фиброкалькулезный панкреатический диабет.
Наследственный:
- аутосомно-доминантный тип (мутации катионического трипсиногена в кодонах 29 и 122);
- аутосомно-рецессивный тип: мутации CFTR; мутации SPINK1; мутации катионического трипсиногена (кодоны 16, 22, 23); a1-антитрипсин.
Аутоиммунный:
- изолированный;
- ассоциированный с другими аутоиммунными заболеваниями.
Возникший вследствие рецидивирующего и тяжелого острого панкреатита:
- постнекротический;
- рецидивирующий;
- ишемический;
- лучевой.
Обструктивный:
- стеноз сфинктера Одди;
- вызванный обструкцией протока (опухолью, кистами 12-перстной кишки и др.);
- возникший вследствие аномалий строения поджелудочной железы;
- посттравматические рубцы панкреатических протоков (осложнения после эндоскопических процедур, удаления конкрементов и др.).
Этиология и патогенез
Интоксикация
Исследования показывают, что в большинстве случаев токсического хронического панкреатита решающую роль играет употребление спиртных напитков.
Если человек ежедневно употребляет 60-80 мл алкоголя, то в течение 10-15 лет практически гарантированно у него разовьется хроническое воспаление поджелудочной железы.
Базовую роль, помимо алкоголизма, также играют половозрастные и наследственные факторы – поэтому понятие «токсический панкреатит» не обязательно означает хронический алкоголизм.
Доказано, что курение усиливает губительное воздействие этанола на клетки ПЖ, повышая тем самым риск развития и прогрессирования хронического панкреатита.
Значение курения в возникновении ХП может быть даже более существенным, чем злоупотребление алкогольными напитками.
Существуют два современных способа выявления лиц, злоупотребляющих спиртным:
- тест на нарушения, вызванные употреблением алкоголя (AUDIT);
- паддингтонский алкогольный тест;
- опросник CAGE.
Курение
Курение является независимым фактором развития хронического панкреатита. Относительный риск связан с количеством выкуриваемых в день сигарет – у лиц, расходующих в день пачку и более, он выше, чем у тех, кто курит менее пачки в день.
Также на риск развития ХП влияет стаж курильщика. У лиц, бросивших курить, риск снижается, и это подтверждает важность отказа от этой вредной привычки для предотвращения развития и прогрессирования хронического воспаления поджелудочной железы.
Питание
Не установлена связь между хроническим панкреатитом и белково-энергетической недостаточностью, присутствием в рационе каких-либо продуктов питания, а также гипертриглицеридемией и другими гиперлипидемиями.
✔ Обоснование протокола ведения пациента с хроническим панкреатитом в Системе Консилиум
 Скачать документ
Скачать документ
Наследственные факторы
Развитие наследственной формы хронического воспаления поджелудочной железы обусловлено наличием мутации гена катионического трипсиногена.
У пациентов с наследственным ХП симптомы возникают очень рано – в возрасте до 20 лет, заболевание прогрессирует стремительно, что, в свою очередь, повышает риск развития злокачественных опухолей поджелудочной железы.
Обструкция протоков ПЖ
Обструктивный хронический панкреатит провоцируют:
- Травмы поджелудочной железы.
- Конкременты.
- Ложные кисты.
- Опухоли.
Связь хронического панкреатита с аномалиями строения ПЖ и нарушением функции сфинктера Одди не установлена.
Эпидемиология
Распространенность хронического панкреатита в странах Европы – 25-26 случаев на 100 тысяч населения, в России – 27-50 случаев на 100 тысяч населения.
Заболеваемость ХП в экономически развитых странах с высоким уровнем жизни не превышает 5-10 случаев на 100 тысяч населения. Средний мировой показатель – 23 случая на 100 тысяч населения.
Смертность после первичного диагностирования ХП:
- 20% — в течение 10 лет;
- более 50% — в течение 20 лет.
15-20% пациентов умирают от осложнений, развивающихся при обострении хронического панкреатита, однако большая часть смертей от этого заболевания связана с инфекциями и вторичными расстройствами пищеварения.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Симптомы
Клинические рекомендации по хроническому панкреатиту разработаны экспертами Российской ассоциации гастроэнтерологов.
Это практическое руководство, в основу которого легли данные научной литературы и Европейских доказательных консенсусов по диагностике и лечению ХП.
Рекомендации предназначены для специалистов стационарных и амбулаторных лечебных учреждений
Типичными для хронического панкреатита клиническими проявлениями являются:
- боли в верхней части живота;
- недостаточность функции поджелудочной железы.
В ряде случаев заболевание манифестирует с клинической картины осложнений.
Основным симптомом хронического панкреатита является боль в животе – она присутствует у 80-90% больных.
У остальной части пациентов наблюдается так называемый «безболевой» вариант патологии. Боль локализуется в эпигастральной области, отдает в спину, усиливается после еды и уменьшается при наклоне и в положении сидя. Боль способна рецидивировать.
Признаки нарушения всасывания жиров:
- наличие жирных кислот в каловых массах;
- вздутие живота;
- потеря массы тела без дополнительных усилий.
При панкреатите алкогольного генеза признаки мальдигестии возникают, в среднем, через 10 лет после постановки диагноза.
Также в редких случаях имеет место явление мальабсорбции жирорастворимых витаминов и витамина В12.
Диагностика
Врач может заподозрить ХП на основании условно специфичных приступов боли в животе, а также клинических проявлений недостаточности функции поджелудочной железы у больного, злоупотребляющего курением или спиртными напитками.
На наличие заболевания указывает отягощенный семейный анамнез.
Исследование экзокринной функции поджелудочной железы
Исследование эндокринной функции ПЖ включает в себя:
- ЭУЗИ со стимуляцией секретином.
- Определение концентрации жирных кислот в каловых массах.
- Определение активности эластазы-1 в каловых массах.
- Дыхательный тест.
Согласно клиническим рекомендациям по панкреатиту, классические зондовые методы определения объема панкреатического сока и концентрации в нем ферментов и бикарбонатов следует применять ограниченно.
В ряде случаев их применение целесообразно при проведении дифференциальной диагностики стеатореи.
Исследование эндокринной функции поджелудочной железы
Диагностика эндокринной недостаточности включает:
- определение уровня гликогемоглобина;
- определение уровня глюкозы крови натощак;
- глюкозотолерантный тест.
☆ Диагностика хронического панкреатита. Стандарт медицинской помощи в Системе Консилиум.
Оценка нутритивного статуса
Клинические рекомендации по хроническому панкреатиту 2019 года предписывают проводить оценку нутритивного статуса всем пациентам с ХП.
Это позволяет увидеть тяжесть протекания воспалительного процесса, а также спрогнозировать риски осложнений и неблагоприятных исходов.
Оценка включает:
- расчет ИМТ;
- констатацию факта потери массы тела и ее выраженности;
- оценку косвенных факторов трофологической недостаточности – анемию, нарушения трофики кожного покрова, квашиоркор.
Инструментальная диагностика
При диагностике ХП рекомендовано применение следующих инструментальных методик:
- УЗИ органов брюшной полости;
- эндоскопическое УЗИ;
- мультиспиральная компьютерная томография;
- МРХПГ с секретиновым тестом;
- ЭРХПГ.
Обзорную рентгенографию брюшной полости сегодня считают устаревшим и малоинформативным методом – благодаря ему возможно выявить лишь кальцификацию поджелудочной железы.

Лечение
Как правило, лечение ХП носит консервативный характер. Оперативное лечение показано лишь при неэффективности медикаментозной терапии или развитии осложнений.
Консервативное лечение
Консервативная терапия ХП направлена на снятие симптомов и профилактику осложнений.
Ее задачи:
- Отказ от алкоголя и табака.
- Выявление причин абдоминальной боли, снижение ее выраженности.
- Устранение внешнесекреторной недостаточности поджелудочной железы.
- Коррекция эндокринных расстройств на ранних стадиях.
- Нутриционная поддержка.
- Скрининг аденокарциномы поджелудочной железы (особенно актуально при наследственном панкреатите, наследственном раке ПЖ, длительном анамнезе доказанного ХП и пожилом возрасте).
✔ Лечение хронического панкреатита из расчета 21 день. Стандарт медицинской помощи в Системе Консилиум
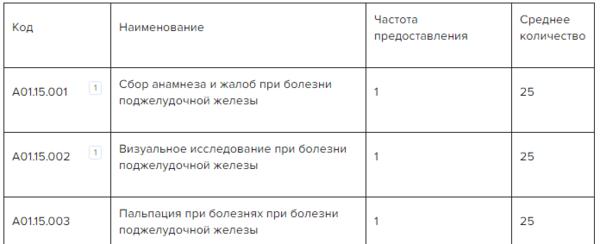 Скачать документ
Скачать документ
Хирургическое лечение
Согласно клиническим рекомендациям по панкреатиту 2019 года, оперативное вмешательство при ХП показано:
- для снятия болевого синдрома;
- при ХП с нарушением трудоспособности, вызванной сильной некупируемой гастралгией;
- при неэффективности консервативных терапевтических методик в течение трех месяцев и высоком риске развития лекарственной зависимости;
- при подозрении на онкологический процесс в поджелудочной железе;
- при наличии осложнений (псевдокист, обструкций, кровотечений, непроходимости 12-перстной кишки).
Осложнения
К осложнениям хронического панкреатита относят:
- псевдокисты;
- фиброз перипанкреатической клетчатки;
- эрозивный эзофагит;
- нарушение оттока желчи;
- синдром Маллори-Вейсса;
- гастродуоденальные язвы;
- хроническую дуоденальную непроходимость;
- абдоминальный ишемический синдром;
- портальную гипертензию;
- нарушение толерантности к глюкозе, панкреатогенный СД;
- панкреонекроз;
- протоковую аденокарциному поджелудочной железы.
Панкреонекроз и протоковая аденокарцинома – наиболее тяжелые и опасные для жизни осложнения панкреатита.
Профилактика
Категорический отказ от алкоголя и курения – фактор, существенно снижающий риск прогрессирования ХП.
Основные меры профилактики хронического панкреатита:
- дробное питание небольшими порциями;
- разнообразный рацион, включающий продукты с низким содержанием насыщенных жиров и холестерина;
- употребление достаточного количества пищевых волокон (овощи, фрукты, зелень, злаковые);
- соблюдение баланса между количеством употребляемой пищи и физическими нагрузками;
- контроль массы тела.
Материал проверен экспертами Актион Медицина
Источник
При хроническом панкреатите требуется строгая диета. Такой диагноз является противопоказанием к употреблению многих блюд, поэтому важно обсудить рацион в периоды обострения и ремиссии с врачом. Основу меню должны составлять легкоусвояемые продукты, богатые белками и витаминами, объем животных жиров следует сократить.

Легкая для переваривания и не создающая излишней нагрузки на поджелудочную железу пища — основа питания пациентов
Общие рекомендации
Больным придется отказаться от некоторых продуктов. Также при составлении меню следует придерживаться рекомендаций по режиму приема пищи и приготовлению блюд:
- Есть 4-5 раз в сутки, причем порции должны быть небольшими. Нельзя переедать, иначе повышенная нагрузка на поджелудочную железу может привести к обострению процесса. Желательно принимать пищу в одинаковое время, тщательно ее пережевывая. Еда не должна быть чересчур холодной или горячей.
- Употреблять свежие продукты натурального происхождения в вареном, печеном, сушенном виде.
- Чаще всего к обострениям патологии приводят алкогольные напитки, поэтому употреблять их категорически запрещено.
- Необходимо ограничить объем жирных блюд в меню, отказаться от жареных продуктов. Они приводят к обострению недуга.

Допускается употребление очищенного растительного масла без запаха
В блюдо можно класть максимум 80 г жира в день – стоит отдавать предпочтение рафинированному растительному и сливочному маслу. В случае превышения рекомендуемого количества следует дополнительно принимать лекарственные препараты с липазой.
- В меню должна присутствовать достаточная порция белковых продуктов – по 110-115 г в день. Причем 60% должны составлять рыба, мясо, яйца. Благодаря этому удается улучшить восстановление поджелудочной и остановить развитие болезни.
- Питаться нужно разнообразной пищей – это поможет насытить организм полезными элементами.
- От большого количества сладостей придется отказаться. Их потребление приводит к истощению инсулярного аппарата органа. Это увеличивает угрозу развития сахарного диабета.
Любые продукты следует добавлять в меню постепенно. Если возникают какие-либо сомнения, нужно получить врачебную консультацию. Помимо этого, важен постоянный контроль над переносимостью определенных блюд.

Изменения в меню лучше согласовать с врачом
Правила приготовления пищи
Пациентам нужно придерживаться принципа химического и термического щажения. Это подразумевает отказ от продуктов, которые способны раздражать рецепторы и слизистые, а также стимулировать секрецию пораженного органа. Под термическим щажением принято понимать введение в меню теплых продуктов. Их температура должна находиться в пределах 15-60 градусов.
Блюда лучше употреблять в вареном, печеном, тушеном виде или отваренные на пару. Жареное запрещено. Также стоит включить в меню орехи и ягоды в небольшом количестве.
Суточный объем соли не должен превышать 10 г, сахара – 30-40 г.

Специи нужно ограничить
Разрешенные продукты
При панкреатите допустимо включить в меню:
- Овощи – картофель, свекла, кабачки, морковь, цветная капуста, тыква. В виде супов и пюре. Помимо этого, допустимо запекать ломтики овощей. Морковь рекомендуется употреблять и сырой, натерев ее на терке.
Пару раз в неделю разрешается вводить в меню молодые бобовые, баклажаны и капусту, небольшими порциями добавлять помидоры, огурцы, зелень. Однако это нужно делать не каждый день.
- Фрукты и ягоды – бананы, виноград, абрикосы, сливы. Также в меню могут присутствовать некислые яблоки. Их добавляют в кисели, желе, компоты. Свежие ягоды нужно употреблять крайне осторожно, начиная с 2 штук.
- Молочные продукты – кефир, творог и т. д. Они должны присутствовать в каждодневном меню. Молоко допустимо добавлять в блюда. Также разрешается употреблять неострые сорта сыра. Объем сливок и сметаны не должен превышать столовой ложки – эти продукты добавляют в супы.
- Выпечка – подсушенный белый хлеб. От сдобы придется полностью отказаться. Макароны допустимо кушать не более 2 раз в неделю.

Разрешены только сухари из белого хлеба
- Злаки – овсянка, рис, гречка. Также допустимо включить в меню манную и пшеничную кашу. От ячневой крупы и пшена придется отказаться.
- Растительные масла – оливковое или подсолнечное. Их применяют для заправки блюд.
- Рыба нежирных сортов в вареном или запеченном виде.
- Птица – курица или индейка. Их едят без кожицы в тушеном, вареном или печеном виде.
- Мясо – кролик, говядина. Лучше употреблять блюда из фарша, которые нужно варить или готовить на пару.
- Яйца – не более 1 в день, сваренные всмятку или в виде парового омлета, запеканки, суфле.
- Напитки – компоты, чай, некислые соки, разбавленные с водой.

Мармелад и желе допускается включать в рацион
- Сладости – зефир, пастила. Иногда разрешается употреблять молочную карамель. В меню может присутствовать немного варенья. Шоколад и мед стоит ограничить.
Запрещенные блюда
Не рекомендованы:
- жирное мясо;
- сырые яйца;
- жареная и копченая рыба;
- супы на бульоне;
- грубая кукурузная мука;
- жирные молочные продукты;
- свежий хлеб, сдобная выпечка;
- бобовые;
- маргарин;
- кондитерские изделия с жирными кремами;
- крепкий алкоголь, пиво.

Спиртное категорически противопоказано даже в стадии ремиссии хронического панкреатита
Важно учитывать, что соблюдения диеты для профилактики рецидивов болезни мало. Пациентам с хроническим панкреатитом нужно систематически посещать гастроэнтеролога и проходить диагностические обследования. При необходимости врач назначит курс терапии ферментными средствами.
Многие люди с таким диагнозом ведут активный образ жизни. Важно обеспечить горячие обеды и перекусы в течение дня. Не следует допускать продолжительного чувства голода. Если нет возможности полноценно пообедать, нужно перекусить йогуртом, яблоком, сухариками.
Питание при хроническом панкреатите играет ключевую роль. Благодаря правильно составленному меню удается предотвратить рецидивы болезни и обеспечить хорошее самочувствие. При этом диету должен подбирать лечащий врач, учитывая особенности организма.
О правильном питании при панкреатите рассказывается в видео:
Источник

