Рецепты при панкреатите и после операции
Когда человеку ставят диагноз «панкреатит», это означает, что ему придется кардинально изменить свой образ жизни и рацион питания. Питаться правильно на протяжении оставшейся жизни – единственный способ поддерживать состояние своего здоровья на хорошем уровне. Однако, это совсем не означает, что человеку придется питаться пресной однообразной пищей. Если поискать, то можно найти массу вкусных и полезных блюд, разрешенных к употреблению при данном заболевании. А о том,какие лучше выбрать рецепты при панкреатите, следует спросить своего лечащего врача.
Влияние пищи на поджелудочную железу
Поджелудочная железа является главным органом пищеварения, так как она выделяет специальные ферменты, позволяющие переварить за сутки до 10 кг пищи. Это удивительно, ведь весит орган всего 100 г, и размер его не более 20 см.
Крайне важно, чтобы железа вырабатывала нужное количество ферментов – не более и не менее нормы. Она выполняет не только пищеварительную функцию, но и вырабатывает инсулин. Употребление полезной пищи повлияет хорошо на этот орган и человек не заболеет сахарным диабетом. Но жирная еда, никотин, алкоголь, а также камни в желчном пузыре оказывают самое сильное влияние на функционирование поджелудочной железы, постепенно ее «убивая». Именно поэтому очень важно относиться к ней бережно, и знать, какие продукты можно употреблять, а от каких, несмотря на их вкусность, лучше отказаться.
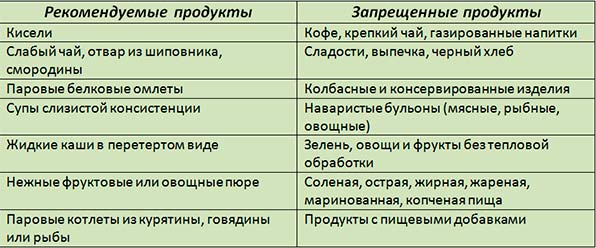
Что нельзя есть при панкреатите и холецистите?
В списке запрещенных продуктов питания при этих двух заболеваниях находятся:

- Крепкий черный чай;
- Кофе;
- Газированные напитки;
- Алкогольные напитки;
- Сало и мясо жирных сортов;
- Концентрированный мясной бульон;
- Кдобная свежая выпечка;
- Ггрибы;
- Крема и шоколад;
- Овощи – чеснок, лук, редиска, щавель;
- Острые приправы и соусы;
- Соленая и копченая еда.
Меню
При составлении меню для больных холециститом и панкреатитом важно учитывать такой пункт как разнообразие. Далее будет представлен примерный вариант меню на неделю. Цифрами обозначены: 1 – завтрак, 2 – перекус, 3 – обед, 4 – полдник, 5 – ужин, 6 – то, что можно позволить себе перед сном.
| Понедельник | 1 — каша из овсянки, крекер и чай, забеленный молоком 2 — яблоки, фаршированные творогом (запеченные в духовке) и маленькая ложечка сметаны 3 — овощной суп, куриная грудка (вареная), свекольный салат, шиповниковый отвар 4 — фрукт (можно грушу) 5 — вермишель вареная с натертым сыром и стакан компота 6 — кефир |
| Вторник | 1 — яйцо, сваренное всмятку, сухое печенье и зеленый чай 2 — фрукт (сладкое спелое яблоко) 3 — овощной суп (сельдереевый), рыба, приготовленная на пару, салат огуречно-помидорный и кисель 4 — фрукт (можно банан) 5 — рисовая запеканка и компот 6 — молоко (1 стакан) |
| Среда | 1 — кофейный напиток с добавлением молока и сырники 2 — галетное печенье и кисель 3 — суп с морковью и рисом, паровые котлетки, тушеная морковь и компот 4 — печенье и желе с фруктами 5 – рагу (овощное) с вареной сосиской (молочной) и чай зеленый 6 — кефир |
| Четверг | 1 — запеканка из творога со сметаной малой жирности и зеленый чай 2 — печенье или сухарь с киселем овсяным 3 — легкий супчик с фрикадельками, гречка и мясо, приготовленное на пару, ягодный компот 4 — слива (5 штучек) 5 — пюре картофельное с вареной сосиской (молочной) и чай 6 — ряженка (1 стакан) |
| Пятница | 1 — макароны с натертым сыром и чай с добавлением молока 2 — творог с нежирной сметаной 3 — тыквенный суп, вермишель с вареным мясом, ягодный компот 4 — фрукт (банан) 5 — рыбная запеканка, овощи тушеные и чай 6 — кефир |
| Суббота | 1 — омлет из белков, приготовленный на пару, печенье и кофе с молоком 2 — сухарь с вареньем и чай 3 — лапшевник, рыбные паровые котлеты с тушеной морковью и фруктовый компот 4 — крекеры и кисель 5 — рис с добавлением сухих фруктов, кисель 6 — молоко (1 стакан) |
| Воскресенье | 1 — пудинг с фруктами-ягодами, чай зеленый 2 — фруктовый салат, заправленный йогуртом 3 – морковно-картофельный супчик, вареное мясо и компот 4 — печенье и молоко 5 – котлеты, приготовленные из картофеля, рыба, приготовленная на пару, и чай 6 — кефир (1 стакан) |
Первые блюда
Супы всегда считаются крайне полезными для процесса пищеварения, только при таких болезнях как панкреатит и холецистит они должны быть легкими.
Суп овощной с фрикадельками из сыра

Ингредиенты:
- Вода (3 литра);
- Лук репчатый – 2 шт;
- Перчики болгарские – 2 шт;
- Морковь – 1 шт;
- Картофель – 6 шт;
- Зелень – пучок;
- Масло сливочное;
- Сыр несоленый – 80 г;
- Мука – 70 г.
Приготовление:
Кастрюлю с водой поставить на огонь. А пока натереть сыр на мелкой терке, положить к нему размягченное сливочное масло, муку, зелень и все хорошо перемешать. Убрать готовую сырную смесь на 20 минут в холодильник. Овощи почистить-порезать, выложить в кастрюлю с закипевшей водой. Варить 20 минут до того времени, когда они будут практически готовы. Из охлажденной сырной смеси сделать маленькие фрикадельки и сложить их к овощам. Немного покипятить и все, суп готов.
Суп рыбный
Ингредиенты:
- Хек или щука – 500 г;
- Картофель – 2 шт;
- Лук репчатый – 1 шт;
- Молоко – 75 г;
- Масло сливочное – 3 ст. л;
- Мука – 2 ст. л;
- Зелень – укроп или петрушка;
- Соль.
Приготовление:
Рыбу очистить от костей, хорошенько промыть, положить в кастрюлю, залить водой, поставить на огонь. Как закипит – положить туда же картофель. Потушить отдельно лук и положить его, зелень и соль в бульон. Когда суп будет готов, сделать из него пюре с помощью блендера. Поставить снова на огонь, влить молоко, проварить пару минут. Нежный крем-суп готов.
Вторые блюда
При панкреатите можно употреблять в пищу различные каши, овощи, рыбу, мясо, главное, чтобы она не была жирной. Этот момент всегда следует учитывать.
Цукини со сливочным соусом
Ингредиенты:
- Цукини;
- Сыр нежирный;
- Сливки;
- Орех мускатный;
- Соль.
Приготовление:
Порезать цукини полукольцами либо кубиками и сложить их в сковороду. Взбить миксером сливки с мускатом и солью, вылить полученную смесь в ту же сковороду. Натереть сыр, высыпать его сверху. Тушить блюдо под крышкой до готовности на медленном огне.
Каша рисовая с тыквой

Ингредиенты:
- Тыква (300 г);
- Рис (100 г);
- Молоко (500 мл);
- Сахар и соль (по вкусу).
Приготовление:
Очистить тыкву и порезать ее на небольшие кубики. Довести молоко до кипения, подсолить его и подсластить, добавить тыкву. Когда тыква сварится до готовности, всыпать в кастрюлю рис и подождать, чтобы каша закипела. Теперь можно ее потомить в разогретой до 100°С духовке, пока совсем не будет готова. Каша готова.
Куриное суфле
Ингредиенты:
- Белки яиц (2 шт);
- Молоко (стакан);
- Куриное филе (500 г);
- Масло растительное для смазывания формы;
- Соль.
Приготовление:
Включить духовку, чтобы разогрелась до 200°С. Пропустить филе через мясорубку (взять самую мелкую решетку), добавить в емкость с фаршем яичные белки, молоко и посолить. Смесь взбить миксером. Форму, в которой будет готовиться суфле, смазать маслом, вылить туда взбитую смесь и поставить на 30 минут в горячую духовку. Не рекомендуется в процессе приготовления открывать дверцу духовки, так как суфле может осесть. Готовое блюдо можно употреблять с овощами, приготовленными на пару.
Салаты и закуски
Салаты – неотъемлемая часть рациона питания большинства здоровых людей. Их едят как в качестве самостоятельного блюда, так и в качестве дополнения к рыбе, мясу или другим блюдам. Но и людям с панкреатитом и холециститом тоже не стоит исключать салатики и закуски из рациона, просто готовить их нужно из разрешенных продуктов.
Салат свекольный
Для приготовления понадобится свекла, отваренная предварительно на протяжении двух часов. Ее нужно потереть на терке, чуть-чуть посолить, заправить подсолнечным или оливковым маслом.
Салат из помидоров и огурцов
Его могут есть люди со стойкой ремиссией.
Овощи очищаются от кожицы и режутся на мелкие кусочки, немного подсаливаются. Заправляются маслом растительным или обезжиренной сметаной.
Морковно-яблочный салат
Готовится очень просто. Вареная морковка очищается и режется на небольшие кубики. С яблока тоже удаляется кожура, и оно натирается на терке. Ингредиенты складываются в одну емкость, перемешиваются, заправляются сметаной малой жирности либо натуральным йогуртом.
Салат фруктово-овощной
Взять пару яблок, очищенных от кожуры, и по 300 г дыни и тыквы (ее предварительно сварить на пару). Все порезать кубиками, слегка подсластить и заправить йогуртом самой малой жирности.
Хорошо подходят при таких заболеваниях и легкие закуски.
Холодные биточки
Взять постную телятину или мясо курицы, отварить до готовности и пропустить через мясорубку. В полученный фарш добавить немного сливочного масла и молочного соуса густой консистенции. Готовую массу остудить, сформировать из нее биточки. Можно употреблять с тем же молочным соусом.
Полезные десерты
Сладости и выпечка, приобретенная в магазине, при панкреатите и холецистите под запретом. А вот приготовить самостоятельно из тех продуктов, которые разрешены, вполне возможно.
Яблоки печеные

Взять несколько спелых желтых либо желто-красных яблок, изюм, мед и, если есть желание, молотую корицу и сахарную пудру.
Сначала подготовить изюм – помыть его хорошенько и залить крутым кипятком. Далее можно приступать к яблокам – острым ножом вырезать сердцевину, чтобы в них образовалось углубление. Положить в каждое яблоко по чайной ложечке меда и сверху изюм. Запекать в духовке на протяжении получаса. Готовые яблоки остудить, присыпать пудрой или корицей (кому что нравится больше).
Десерт из творога с бананами и клубникой
Разрешен больным со стойкой ремиссией.
В емкость положить 100 г творога, половину банана, влить 1 ст. л 10%ных сливок и перемешать все блендером. Готовую творожно-банановую массу выложить в креманку. Взять 3 спелых клубнички и 1 ст. л сахара, размять их вилкой до однородной консистенции и вылить сверху.
Фруктово-ягодное желе
Взять 1 ст. л (с горкой) желатина, залить ее кипяченой теплой водой и оставить минут на 40 для набухания.
Отжать из свежих яблок сок, чтобы получился целый стакан. А еще 1 яблоко очистить от кожуры и нарезать на небольшие дольки.
Мандарин очистить, разобрать на дольки и каждую из них разрезать на 3 части.
В кастрюльку налить стакан воды и поставить на огонь. Как закипит – выложить туда дольки яблок, убавить огонь и проварить 4 минуты, затем выложить кусочки мандаринов и проварить еще минутку. Затем фрукты достать и переложить в формочку для желе. А в воду, где они варились, влить яблочный сок и подождать, пока закипит. Огонь сделать средним и, постоянно мешая жидкость, влить туда желатиновую массу. Когда будет на грани закипания – снять с огня и залить фрукты. Как остынет – поставить часа на 4 в холодильник. Прежде чем съесть желе, его следует достать из холодильника и полчасика выдержать при комнатной температуре, потому что при панкреатите и холецистите запрещено употребление холодной пищи.
Напитки: что можно и чего нельзя
Список разрешенной к употреблению жидкости одинаков для болезни в острой и хронической форме. Главное правило – выпивать ежедневно минимум 2 литра. Это необходимо для облегчения работы больного органа и ускорения процесса пищеварения.
- Очень полезными являются фруктовые и овощные соки, ведь они – кладезь витаминов, минералов и других нужных для организма человека веществ. Рекомендуется отдать предпочтение яблочному, грушевому, персиковому, абрикосовому, морковному, свекольному, огуречному, томатному, тыквенному и картофельному сокам. Употреблять их можно каждый по отдельности или мешать друг с другом, а также разбавлять чистой водой, если сок чересчур концентрированный. Важно выпивать их свежеотжатыми, не передерживая более, чем на 10 минут, чтобы лечебные свойства не успели уменьшиться.
- Минеральная вода также показана при таких заболеваниях, только она не должна содержать газы. Употреблять ее следует теплой, маленькими глоточками за 1,5 часа до еды. Подходит для болезни любой формы. Вначале в сутки разрешено выпивать всего стакан воды, увеличив постепенно норму до литра.
- Чай употреблять можно, но только тот, который обладает мягким действием, а именно зеленый, пуэр, иван-чай, чайный гриб и каркаде. Пить лучше без сахара, умеренной температуры и не более литра за день.
- Травяные отвары допустимы к употреблению, но только готовить их нужно из трав, обладающих желчегонным эффектом: ромашки, семян укропа, мяты, боярышника, череды, бессмертника, шиповника, пижмы, пустырника, кукурузных рыльцев и девясила. Пить их рекомендуется перед приемом пищи по ½ стакана. Можно для вкуса добавлять немного меда.
- Молочная продукция разрешена, но ее жирность на должна быть более 2,5%. Полезнее всего ряженка, кефир, соевое и козье молоко, йогурт.
- Кисель доктора рекомендуют пить во время обострения панкреатита хронического, при острой форме болезни. Он может быть ягодным, фруктовым, из свежевыжатых соков, сухофруктов, льняных семян и хлопьев овсяных.
- Компоты предпочтительнее варить из ягод (клюквы, вишни, красной смородины), фруктов (лимона, яблок) и сухофруктов.
Что касается напитков запрещенных, то к ним относятся:
- Кофе;
- Квас;
- Газировка сладкая;
- Лимонад (даже натуральный);
- Кислый сок чересчур концентрированный;
- Алкогольные напитки (абсолютно все).
Питание при различных фазах болезни
Правильное питание при панкреатите – залог скорейшего выздоровления. А в фазе обострения оно и вовсе является самым главным фактором уменьшения мучений больного.
Для того, чтобы болевые ощущения начали затихать, больному назначается голодание с обильным питьем (вода, отвар шиповника и зеленый чай), чтобы организм очистился и не был перегружен. Затем целую неделю ему придется сидеть на строгой диете с ограничением по максимуму калорий. Вся пища употребляется лишь в протертом виде.
А когда панкреатит в хронической форме переходит в ремиссию, питание по-прежнему диетическое, но меню составлено таким образом, чтобы в организм вместе с пищей попадали нужные вещества. Но если больной снова почувствует боль, то 1-2 дня ему показано лечебное голодание.
Что приготовить в мультиварке?
Мультиварка идеально подходит для приготовления щадящей пищи, которой можно питаться при панкреатите и холецистите. В ней можно приготовить массу блюд.
Омлет паровой

Ингредиенты:
- Яйца куриные (2 шт);
- Молоко;
- Масло сливочное.
Приготовление:
Отделить белки от желтков в отдельные миски. К белкам влить молоко, чуть-чуть посолить, хорошенько эту массу взбить. Еще можно добавить мелко порубленную зелень и натертый на терке нежирный сыр. Поставить ее в мультиварку, в емкость для приготовления еды на пару на 15 минут. Употреблять в теплом виде.
Омлет паровой с мясом
Ингредиенты и принцип приготовления аналогичен предыдущему рецепту, только добавляется еще и фарш говяжий, который выкладывается в уже взбитую яично-молочную смесь. И готовится на 5 минут дольше. Правда, от такого омлета рекомендуется отказаться в первую неделю с момента обострения.
Пюре картофельное
Ингредиенты:
- Картофель;
- Масло сливочное;
- Молоко;
- Соль.
Приготовление:
Очистить картофель, порезать его на четвертинки и положить в емкость, в которой будет готовиться блюдо. Налить туда же воды, чтобы она покрыла полностью картофель и на сантиметр возвышалась над ним. Выставить на мультиварке паровой режим и время приготовления 40 минут. Пока готовится картофель, заняться молоком. Его нужно подогреть, но не давать закипеть. В горячее молоко положить масло. Залить вареный картофель молочно-масляной смесью, и истолочь в пюре.
Принципы питания Диеты № 5
Диета №5 – в чем заключаются принципы питания? Хотя данная диета была разработана еще советскими учеными, но и сегодня она назначается всем больным панкреатитом и холециститом.
Главными правилами диеты являются:
- Ежедневное трехразовое питание и два либо три перекуса. Очень важно больным с таким диагнозом не голодать и не допускать переедания.
- Пища должна быть низкокалорийной. За один прием рекомендуется съедать маленькую порцию, но ее должно быть достаточно, чтобы пациент не чувствовал голода.
- Принимать пищу можно только в теплом виде (но не слишком горячей или холодной).
- Запрещено употребление волокнистых и грубых продуктов питания. Блюда должны готовиться в измельченном или пюреобразном виде. Так нужно для того, чтобы желудочно-кишечному тракту было легче переварить еду.
- Никаких жареных блюд! Только вареные, запеченные или приготовленные на пару.
- Чай и кофе рекомендуется ограничить, а алкогольные и газированные напитки – под запретом.
- При составлении меню обязательно должно учитываться соотношение в рационе белков, углеводов и жиров; белки – в увеличенном количестве, а жиры и углеводы – в уменьшенном.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о рецептах при панкреатите которых нет в этой статье, в комментариях, это также будет полезно другим пользователям сайта.

Мария
У меня хронический панкреатит. Я, конечно, стараюсь придерживаться правильного питания, но периодически мне это так надоедает, что сил нет. И снова боли, обещания, что если они затихнут, то буду питаться только щадящими блюдами. Собираю подходящие рецепты, какое-то время держусь, и эти времена самые лучшие, поскольку чувствую себя замечательно. И еще что важно – ни в коем случае нельзя переедать.
Дмитрий
Да, диетическое питание реально помогает при панкреатите, на себе проверял. Только жаль, что как только съешь что-то запрещенное, сразу болевые ощущения начинаются. Путем таких проб я составил даже меню, идеально мне подходящее. Но главная моя проблема заключается в том, что я никак не могу бросить курить… Нет у меня на это силы воли. Знаю, что никотин оказывает пагубное влияние на поджелудочную железу, пробовал разные способы, но пока моя вредная привычка никуда не делась.
Видео
Источник
Поджелудочная железа – ранимая и достаточно непредсказуема. Даже медики не могут точно утверждать, как поведет себя орган в той или другой ситуации, особенно при осуществлении на ней операции или после нее, вследствие повреждения либо панкреатита.
После оперативного лечения человеку требуется длительный реабилитационный срок с тщательным соблюдением всех предписаний доктора, в том числе и в питании.
Что можно есть после удаления поджелудочной железы будет рассказано в этой статье.
Когда и при каких показаниях нужна операция и ее сложности
Поджелудочная железа (ПЖ) из-за своей деликатной природы создает немало тревог гастроэнтерологам и хирургам, поэтому оперативное лечение осуществляется только опытными специалистами и исключительно только в тех случаях, когда в этом действительно возникает острая необходимость.
Поводом для хирургического вторжения ПЖ считается:
- Хронический панкреатит с частыми рецидивами.
- Деструктивный панкреатит с острыми проявлениями.
- Панкреатит с признаками панкреонекроза.
- Повреждение ПЖ.
- Злокачественные опухоли.
- Наличие камней, которые перекрывают каналы железы.
- Свищи.
- Ложная киста.
Проведение операции – сложный процесс из-за особой структуры и физиологии органа. Поджелудочная железа и 12-ти перстная кишка обладают совместным кровообращением. Помимо того железа размещена в опасной близости с такими весьма важнейшими органами: брюшная аорта, верхние брыжеечные артерия и вена, совместная желчная протока, почки, верхняя и нижняя пустотелые вены.
Осуществление оперативного врачевания ПЖ при наличии острого либо затяжного панкреатита осложняется еще и характерными обязанностями органа, таким как производство ферментов, которые из-за чрезмерной своей энергичности способны «перерабатывать» его ткани.
Помимо того, поджелудочная представляет собой паренхиматозную субстанцию (ткань), для которой характерна чрезвычайная хрупкость и травматичность. На нее непомерно затруднительно налаживать швы, а в послеоперационное время часто возникают тяжелые осложнения, например, появление фистул и кровотечений.
Самым часто встречаемым осложнением после хирургического вмешательства считается послеоперационный панкреатит с резкими проявлениями, для которого типична следующая симптоматика:
- Сильнейшая боль в подложечной зоне.
- Стремительное ухудшение самочувствия прооперированного и шок.
- Резкий рост показателя амилазы в моче и крови.
- Лейкоцитоз.
- Чрезмерное повышение температуры.
Как правило, формированию острого послеоперационного панкреатита способствуют:
- Отечность тканей ПЖ.
- Операционные действия в соседней области желчного пузыря и в зоне сфинктера фатеровой ампулы.
Помимо этого, послеоперационный панкреатит способны вызвать и другие осложнения:
- Распространение воспаления на ПЖ у пациентов с язвенной патологией.
- Рецидив латентно присутствующего затяжного явления в ПЖ.
- Кровотечение.
- Панкреонекроз.
- Перитонит.
- Усугубление сахарного диабета.
- Почечная и печеночная аномалия.
- Плохое кровообращение.
Учитывая все вышеприведенные причины, которые могут начаться после сделанной операции на ПЖ, за пациентом ведется тщательное наблюдение в стационарных условиях, а также осуществляется особый уход.
На второй день после оперативного вторжения больного переводят в хирургическое отделение, где ему предоставляется специальный уход, особую терапию и питание. Весь этот комплекс имеет индивидуальный подход в зависимости от степени сложности самой операции, а также присутствия либо отсутствия осложнений.
Какое именное лечебное питание после операции на поджелудочной железе назначается прооперированному человеку, будет рассказано далее.
Особенности диетического питания после оперирования железы
Диета после операции на поджелудочной железе — один из важнейших моментов в комплексном послеоперационном восстановлении пациентов, которым была удалена ПЖ.
Диета после операции на поджелудочную железу начинается с двухдневного голодания, и только на третий день больному допускается щадящий прием пищи в такой последовательности.
Второй день:
- Отфильтрованная или газированная вода (1 л в сутки).
- Отвар из шиповника.
Третий день:
- Несладкий и слабый зеленый чай.
- Сухарик (заранее размоченный).
- Пюреообразный овощной супчик без соли.
Четвертый-шестой день:
- Каши из гречневой или рисовой крупы на молоке, при этом его разбавляют водой, помимо того, порция блюда не должна превышать 100-150 г.
Шестой-седьмой день:
- Сливочное масло не более 15 г (1-2 ч.л.) в сутки.
- Ломтик вчерашнего хлеба из белой муки.
- Нежирный творог или творожная масса без сахара.
- Овощные пюре.
- Супчики с разнообразными овощами (морковка, картофель, свекла), при этом капуста еще под запретом из-за высокого содержания клетчатки.
На протяжении 1 недели вся пища приготавливается паровым способом, затем разрешаются отварные блюда. Через 7-10 дней, при отсутствии осложнений, можно мясные и рыбные продукты.
В этот период назначается 1 вариант диеты №5. Примерно через 2 недели допускается увеличение калорийности блюд, исходя из этого, можно перейти на 2 вариант диеты №5, который подразумевает частое и дробное питание, и полное отсутствие в рационе следующих продуктов:
- Жирных.
- Кислых.
- Острых.
- Алкогольных.
- Специи.
- Соусы.
Тщательное соблюдение правил в отношении питания позволяет свести к минимуму вероятность развития аномалий.
Каким должно быть меню у человека после операции?

О том, чего именно следует избегать больному после отсечения ПЖ, упоминалось выше, теперь расскажем, что можно кушать после операции на поджелудочной железе, на что обратить пристальное внимание при приготовлении пищи.
Прежде чем перейти к особенностям диетического стола, который показан людям после операции, хотелось бы еще раз напомнить важные эпизоды. Основная рабочая функция ПЖ – производство пищевых ферментов, которые отвечают за расщепление пищевых продуктов на отдельные элементы, усваиваемые человеческим организмом. Как видим, железа принимает активное участие в пищеварительном процессе.
В ином случае, когда она удаляется, то всю остальную жизнь больному необходимо:
- Строжайше блюсти соответствующий порядок питания.
- Пополнять дефицит ферментов соответствующими ферментативными препаратами.
- Регулярно проверять величину инсулина во избежание СД.
- Полностью отказаться от тяжелой физической работы и избегать резких температурных перепадов.
Итак, что можно кушать после удаления поджелудочной железы? Следует сказать, что при серьезном подходе к питанию, можно готовить разные блюда, но при этом неукоснительно придерживаться следующих правил:
- Все продукты должны быть свежими, а блюда приготавливаются паровым либо отварным способом.
- Жареная еда абсолютно под запретом.
- Употребление пищи должно быть частым, то есть не меньше 5-6 раз в сутки.
- Контролировать норму употребляемой соли (не более 10 г в день), при этом учитывается и ее присутствие в блюдах и полуфабрикатах.
- Мясная и рыбная продукция исключительно диетических сортов (курица, телятина, индейка и т.д.)
- Запрещены любые виды консерваций и еда с уксусом.
- Молочная продукция только обезжиренных вариантов (йогурты, кефир, творог, сыры).
Невзирая на этот список ограничений, при правильном подходе и серьезном отношении к правилам питания можно без затруднений готовить питательные и вкусные блюда на каждый день.
Примерное меню после хирургического вмешательства
На основе ниже приведенного меню после удаления поджелудочной железы можно составлять разнообразные блюда:
- Первый завтрак: ломтик вареного мяса, молочная каша с овсянкой, чай без сахара.
- Второй завтрак: белковый омлет на пару, отвар из ягод шиповника.
- Обед: легкий овощной супчик (перетертый в пюре), отварное мясо с гарниром из отварных овощей, компотик их сухофруктов.
- Полдник: творог, чай с добавлением небольшого количества молока.
- Ужин: паровая либо отварная рыба, а также пюре из овощей (лучше морковное), чай с молоком без сахара.
- Перед сном: стакан кефира с малой жирностью.
Исходя из этого образца, можно определиться с набором основных продуктов и предпочтительных вариантов диетических блюд.
Как грамотно набрать вес?
Пациенты, которым пришлось пережить удаление ПЖ, мучаются не только от дефицита ферментов, присутствия сахарного диабета, им еще приходится страдать от стремительной потери веса. Это патологическое явление объясняется тем, что питательные вещества, поступающиеся с пищей в организм, плохо усваиваются, кроме того диетические блюда подразумевают отсутствие многих калорийных продуктов.
Исходя из этого, возникает вопрос, как набрать вес после операции на поджелудочной железе? В этом случае диетологи советуют:
- Увеличить употребление белковой пищи: мясо, рыба, а также белый хлеб, но не часто.
- Не забывать о регулярном приеме витаминов и минералов.
- Питание должно быть дробным.
- Употреблять протеиновые напитки.
Соблюдая эти базовые аксиомы, человек может постепенно набрать вес. Однако перед их применением лучше посоветоваться с врачом по поводу их целесообразного применения.
Как приготовить диетические блюда

Рецепты блюд после операции на поджелудочной железе должны готовиться исключительно на пару или отварным способом, либо запекаться в духовке. Однако последний вариант приготовления допускается уже при стабильно положительном самочувствии больного.
Суфле из овощей
Свеклу или морковку натереть на терке с маленькими отверстиями и пропарить в малом количестве воды без прибавления масла. Когда овощ станет мягким, добавить 1 ст.л. молока и отдельно взбитый белок. Выпекать в духовке в течение 20 минут.
Молочный суп с овощами
Взять в равных частях молоко и воду, соединить и поставить на огонь, довести до закипания. Прибавить морковку, рис (дробленный), картошку, лук и зелень. Отваривать до тех пор, пока не загустеет, прибавить соль (на кончике ножа) и ¼ часть чайной ложечки топленого масла.
Телятина в сыворотке
Мясо замочить с вечера в сыворотке. На следующий день телятину порезать на кусочки и приготовить либо в духовке, либо просто на сухой сковородке (без масла) на очень слабом огне (наблюдать за тем, чтобы не было коричневой корочки).
Капуста в панировке из сухарей
Цветную или кочанную капусту потушить в воде или овощном бульоне без всякого масла. Затем прибавить панировочные белые сухари и сливочное масло. Когда оно впитается, кушанье приобретет вкус жаренной в панировке капусты.
Заключение
Как видим, диета после операции на ПЖ – важнейший момент в жизни пациента. Она нужна для того, чтобы максимально снизить нагрузку на органы, которые отвечают за пищеварение. Дело в том, что после оперативного вмешательства их функции ослаблены, и они работают не в полноценном режиме.
Задача больного – помочь внутренним органам максимально корректно вернуться в свой рабочий режим. При этом состояние пациента должно постоянно контролироваться лечащим доктором. В случае любых изменений, как положительного, так и негативного генезиса обязательно сообщать об этом специалисту, чтобы своевременно откорректировать рацион питания.
Загрузка…
Источник

