Развитие сахарного диабета при панкреатите
При панкреатите в поджелудочной железе протекает воспалительный процесс, в результате которого нарушаются ее эндокринная и экзокринная функции. Данное заболевание сопровождается большим количеством симптомов, и в их перечне можно увидеть сахарный диабет. Становится очень интересно, а в чем же заключается связь панкреатита и сахарного диабета?
Механизм развития
Воспаление, протекающее в поджелудочной железе, препятствует выделению в просвет двенадцатиперстной кишки панкреатического сока, и выделению в кровь инсулина. Получается, что инсулина в циркулирующей крови недостает, а глюкозы, наоборот, становится чересчур много, она не может перейти в мышечные и печеночные клетки и происходит повреждение рецепторов и клеток. В результате такого разрушения развивается сахарный диабет 2 типа, это означает, что инсулина в организме достаточно, но воспринимать его организм в должной степени не может. Такое состояние носит название относительной недостаточности.
Но если в процессе воспаления панкреатических клеток, которые вырабатывают инсулин, стало существенно меньше, потому что они заместились соединительной и жировой тканью, то развивается сахарный диабет 1 типа. Такое состояние называют абсолютной недостаточностью.
Но не каждый случай панкреатита заканчивается сахарным диабетом, а диабет – панкреатитом. Как известно, осложнение любой болезни можно предупредить. Здесь очень важно питаться правильно, и этого будет достаточно для того, чтобы отсрочить появление такого осложнения, как сахарный диабет, а то и совсем его ликвидировать.
Клиническая картина

В самом начале человек чувствует режущую боль в левом подреберье, и появляется она через пару часов после употребления пищи (именно в течение этого времени еда поступает в двенадцатиперстную кишку и для дальнейшего пищеварения очень нужен панкреатический сок). В первые месяцы развития панкреатита болевые приступы сменяются утиханием. Но если человек не начинает питаться правильно, то заболевание приобретает хроническую форму.
Больного начинают мучить изжога, метеоризм и диарея, аппетит нарушается. Это связано с тем, что воспаление охватывает больше и больше панкреатических клеток, вызывая дефицит панкреатического сока. Пища не может перевариться и вышеперечисленные симптомы присутствуют постоянно. Помочь может лишь диетическое питание.
Инсулин, выделяемый поджелудочной железой, осуществляется выбросами и в избыточном количестве. По мере прогрессирования панкреатита все больше панкреатических клеток замещается соединительной тканью и выработка инсулина снижается. В крови становится его катастрофически мало, а глюкоза, наоборот, в разы превышает норму. Возникает сахарный диабет 1 типа (мало панкреатических клеток) или 2 типа (клеточные рецепторы больше не способны воспринимать глюкозу).
Тест на сахарный диабет
Существуют разные способы проверки общего состояния человеческого организма и выявить сахарный диабет в самом начале его развития:
- Посещение специалиста и сдача крови на анализ с целью определения толерантности к глюкозе; биохимическое исследование позволяет «увидеть» даже скрытый сахарный диабет.
- Определение уровня сахара в крови с помощью глюкометра – небольшого аппарата со специальными тестовыми полосками в комплекте. На полоску наносится немного крови из пальца и затем она вставляется в аппарат. Исследование длится максимум 3 минуты и на экране аппарата появляется результат.
- Тестовые полоски для определения уровня сахара в моче. Приобрести их можно в любой аптеке. Но у этого способа имеется один недостаток – он может обнаружить глюкозу только в случае, если в крови ее очень много.
Этиология сахарного диабета
На сегодняшний день специалисты придают большое значение возникновению данного заболевания и его развитию из-за наследственной предрасположенности. Они считают, что диабет наследуется по доминантному либо аутосомно-рецессивному типу.
Спровоцировать его могут:

- Злоупотребление пищей, богатой жирами и углеводами;
- Интоксикация и инфекции;
- Нервно-психические и физические травмы;
- Панкреатит в острой и хронической форме;
- Ожирение;
- Диффузный токсический зоб, болезнь Иценко-Кушинга, акромегалия и ряд других эндокринных заболеваний.
Кроме того, запуститься процесс развития диабета может при кистозе поджелудочной железы, после панкреатэктомии, ветрянки, кори и эпидемического паротита.
Глюкоза при сахарном диабете
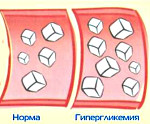
Содержание глюкозы в крови представляет собой отражение углеводного обмена в человеческом организме, который регулирует эндокринная система. А когда присутствует сахарный диабет, то инсулин не может понизить гипергликемию и процесс нарушается.
Уровень глюкозы в этом случае можно привести в норму с помощью таблеток, снижающих сахар, либо инсулина. Очень важно, чтобы удалось достичь целевых гликемических показателей. Это позволит избежать осложнений, вызванных колебанием в крови сахара.
Глюкоза является главным углеводом в человеческом организме, поскольку она поставляет необходимую энергию. И лишь глюкоза служит питательным веществом для мозговых клеток.
Если у человека сахарный диабет, то в его крови глюкоза содержится в высокой концентрации, и он чувствует, что постоянно хочет пить и пьет, очень часто бегает в туалет, чтобы помочиться, из его организма вымывается жидкость и он постепенно обезвоживается.
При проблемах с эндокринной системой при диабете у человека бывает недержание, связанное с негативным воздействием глюкозы на клетки тканей с последующим нарушением структуры периферических нервов и снижением чувствительности у человека.
Страдают от высокого содержания в крови глюкозы и кровеносные сосуды, крови сложно поступать во внутренние органы, мышцы и мозг человека.
Кроме того, могут развиться разные побочные болезни: нарушиться процессы обмена и появиться ожирение, пострадать сердечно-сосудистая система, возникнуть инсульт, ишемия, гангрена и т. д.
Панкреатит и сахарный диабет 2 типа
При панкреатите в хронической форме сахарный диабет 2 типа возникает в 35% случаев. Особенно это опасно для людей с ожирением, поскольку гипергликемия для них становится ежедневной «нормой».
А вот диетическое питание, своевременное и грамотное лечение панкреатита на ранней стадии развития поможет избежать развития диабета 2 типа.
От высокого уровня глюкозы в крови страдают все клеточки организма, так как сахар разрушает постепенно все структуры, провоцируя тем самым необратимые некротические процессы.
Употребление быстрых углеводов в умеренном количестве снижает в разы риска развития диабета 2 типа. Гликемия, находящаяся на нормальном уровне, не оказывает разрушительного эффекта на поджелудочную железу и панкреатит развивается уже не так стремительно.
Панкреатит и диабет – почему возникает?
Когда поджелудочная железа повреждается, то метаболизм не может быть полноценным и нарушается. Поврежденный орган теряет способность поставлять гормоны в нужном количестве, а инсулиновый дефицит в человеческом организме, как известно, опасен. Дело в том, что инсулин выполняет важную роль – он понижает уровень образующейся в результате углеводного взаимодействия глюкозы. Воспаление железы приводит к недостаточной выработке инсулина и сахар в крови начинает повышаться. Это является провоцирующим фактором для развития сахарного диабета 2 типа. А когда человек еще и питается неправильно, часто волнуется и находится в стрессовом состоянии, то он начинает набирать килограммы, неумышленно создавая благоприятные условия для развитие дополнительных заболеваний.
Симптомы заболевания
Панкреатит, сопровождающийся сахарным диабетом, часто называют панкреатическим диабетом.
У больного возникают разные симптомы:
- Болевые ощущения в поджелудочной железе разной интенсивности; в начале развития заболевания обострения чередуются с ремиссиями (бывает, такое длится не один год);
- Изжога, купирующаяся манкой;
- Вздутие;
- Диарея;
- Снижение аппетита.
Если развивается диабет, организм человека выбрасывает антитела, которые разрушают вырабатывающие инсулин клетки железы. При панкреатите в хронической форме диабет приводит к возникновению гипогликемии, но это в случае, когда проводится курс терапии инсулином. Очень редко случается микроангиопатия (повреждение мелких сосудов).
Диагностика
Диагностировать панкреатит при сахарном диабете бывает сложно. Симптомы диабета, как правило, не проявляются на протяжении длительного времени, а воспалительные болезни поджелудочной железы распознать затруднительно. Специалисты зачастую совершают ошибку, закрывая глаза на признаки поражения железы, и назначая больному лишь курс терапии по снижению сахара в крови.
Но все-таки нарушения в углеводном обмене можно диагностировать следующим образом:
- Проконсультироваться у эндокринолога. Он должен изучить состояние пациента и установить связь сахарного диабета с панкреатитом в хронической форме, операциями на поджелудочной железе, нарушением метаболизма, алкоголизмом и приемом стероидных медикаментов.
- Провести мониторинг гликемии. Он подразумевает выявление уровня глюкозы на голодный желудок и спустя два часа после приема пищи.
- Оценить функционирование поджелудочной железы. для этого больной сдает кровь для биохимического исследования, в ходе которого выявляется активность амилазы, липазы, диастазы и трипсина в крови.
- Прибегнуть к инструментальному обследованию. Подразумевается прохождение больным МРТ поджелудочной железы и УЗИ брюшной полости.
Лечение панкреатита при сахарном диабете
В самом начале развития диабета 2 типа вылечить его поможет диета с низким содержанием углеводов, т. е. будет достаточно подкорректировать рацион.
Панкреатит в острой форме при болезни 2 типа в начальной степени можно лечить таблетками и другими лекарственными средствами от диабета. Однако, если болезнь разовьется достаточно и успеет сформироваться инсулиновый дефицит, то от этих препаратов пользы уже не будет.
Больному придется запастись терпением, поскольку лечение этих двух болезней будет длительным. Лечащий доктор обязательно назначит заместительную терапию, чтобы привести в норму ферментативную недостаточность и углеводный обмен. Придется ему принимать гормональные и ферментативные (к примеру, Панкреатин) препараты.
Панкреатит будет рекомендовано лечить прежде всего диетическим питанием, чтобы по возможности не дать развиться диабету 2 типа.
Больному придется также соблюдать распорядок дня, избегать негатива, быть на позитивной волне и строго соблюдать все врачебные рекомендации.
Диета и правильное меню
Диабетикам жизненно необходимо придерживаться правильного питания, ведь оно – главный залог их выздоровления. Употребление углеводов в чрезмерном количестве является верным путем к набору лишних килограммов.
Система правильного питания подразумевает:

- Сведение к минимуму быстрых углеводов;
- Сокращение сахара и крахмала;
- Отказ от специй и острых блюд;
- Отказ от алкогольных напитков (в особенности пива);
- Сведение к минимуму сладких фруктов;
- Ограничение по максимуму мучной продукции (макарон, выпечки и др.);
- Отказ от газировки.
Рекомендуется употреблять в больших количествах рыбу, мясо птицы, орехи, семечки, зелень и овощи, выпивать минимум 2 литра жидкости ежедневно, принимать поливитамины.
Прогноз панкреатогенного сахарного диабета
При своевременном обращении к специалисту, пока еще болезнь находится на ранней стадии, правильной постановке диагноза, и четком следовании всем врачебным рекомендациям прогноз очень благоприятный.
Дело в том, что диабет панкреатогенный протекает гораздо легче других типов этой болезни. Но все же состояние больного с панкреатитом в хронической форме он отягощает. И на качество жизни оказывает существенное влияние. Поэтому очень важно выявить и вылечить первопричину диабета, а не тратить время на устранение вторичной болезни.
Дают ли инвалидность при сахарном диабете и сколько пенсия?

Любой диабетик знает, что на лечение болезни и поддержание состояния здоровья на нормальном уровне уходит много времени и денежных средств. Покрыть хотя бы часть расходов помогает пенсия, которая предусмотрена государством для людей с таким диагнозом. Она выплачивается каждый месяц. Но кто может рассчитывать на нее и сколько платят?
Чтобы получать пенсию, больному придется прежде пролечиться в стационаре, регулярно посещать эндокринолога и получить инвалидность.
Пенсию при диабете выдают не только людям, достигшим пенсионного возраста. Пенсионное удостоверение может быть выдано человеку по достижению им 18 лет, получения инвалидности и прохождения необходимого курса терапии.
О присвоении 1, 2 или 3 группы инвалидности принимает решение медицинская экспертная комиссия, а размер пенсии устанавливает для инвалидов пенсионный фонд.
Но если больному не назначат группу, если он откажется от лечения в стационаре или прохождения медицинской комиссии или на руках у него не будет заключения о признании инвалидом, то пенсия ему не положена.
Осложнения
Главным осложнением при хроническом панкреатите является сахарный диабет, а также страдают от нарушений разные системы организма.
Цены на лечение
Панкреатогенный диабет – заболевание, требующее длительного лечения. Что касается стоимости лечения, то она варьируется в зависимости от того, в какой стадии находится заболевание, какой курс терапии назначит лечащий врач, и производителей лекарственных препаратов.
Профилактика
В профилактических целях при панкреатите и сахарном диабете больному рекомендуется обратить прежде всего внимание на свой образ жизни. Он должен быть активным и здоровым. Требуется полный отказ от курения и употребления алкоголя. Если имеется панкреатит, а также другие болезни поджелудочной железы, то придется периодически обследоваться у гастроэнтеролога.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады вашему отзыву о связи панкреатита и сахарного диабета в комментариях, это также будет полезно другим пользователям сайта.

Алена
Несколько лет назад я столкнулась с панкреатитом и повышенным сахаром в крови, а также с тем, что врачи долгое время не могли поставить мне точный диагноз. Лечили конечно, но, как позже выяснилось, не от того. Пролежала в стационаре, лучше не стало. И я решила приучить себя к правильному питанию. Старалась есть по 5 раз в день понемногу, отказалась от чая и кофе, не брала в рот ни капли алкоголя. Вместо этого пила травяные отвары и фиточаи. Когда я приняла решение о диетическом питании у меня все-таки обнаружили панкреатит, но он уже стал хроническим. Сильные боли не давали спать по ночам. Но я продолжала питаться и пила Креон. Когда через полгода пришла на повторное обследование врачи очень удивились тому, в каком отличном состоянии была моя поджелудочная железа.
Валентина
У моей мамы тоже несколько лет назад обострение поджелудочной железы было + высокий сахар. Врачи заподозрили развитие сахарного диабета и стали ее наблюдать. Но, слава Богу, диагноз не подтвердился. Сейчас мама питается правильно, не позволяет себе ничего лишнего. Раз в полгода обследуется и сдает кровь на сахар, но все в порядке. Обострений больше не возникает. Кто с таким сталкивается, им просто нужно получше за собой следить и все будет хорошо.
Видео
Источник
Панкреатогенный сахарный диабет — эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы. Лечение включает диету с пониженным содержанием жиров и «быстрых» углеводов, назначение ферментных и сахароснижающих препаратов, отказ от алкоголя и табакокурения. После проведения радикальных операций назначают заместительную инсулинотерапию.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) — вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
Панкреатогенный сахарный диабет
Причины панкреатогенного сахарного диабета
Заболевание развивается при нарушении эндокринной и экзокринной функции ПЖ. Выделяют следующие причины повреждения островкового аппарата железы:
- Хроническое воспаление ПЖ. Частые обострения панкреатита увеличивают риск развития диабета. Хроническое воспаление вызывает постепенное разрушение и склерозирование островков Лангерганса.
- Операции на поджелудочной железе. Частота послеоперационного диабета варьирует от 10% до 50% в зависимости от объема операции. Чаще всего болезнь развивается после проведения тотальной панкреатэктомии, панкреатодуоденальной резекции, продольной панкреатоеюностомии, резекции хвостовой части ПЖ.
- Прочие заболевания ПЖ. Рак поджелудочный железы, панкреонекроз вызывают нарушение эндокринной функции с формированием стойкой гипергликемии.
Существуют факторы риска, провоцирующие возникновение панкреатогенного диабета у пациентов с дисфункцией поджелудочной железы. К ним относятся:
- Злоупотребление алкоголем. Систематическое употребление спиртных напитков в несколько раз повышает риск возникновения панкреатита алкогольного генеза с формированием транзиторной или стойкой гипергликемии.
- Нарушение питания. Излишнее употребление пищи, богатой жирами, легкоусвояемыми углеводами способствует развитию ожирения, гиперлипидемии и нарушения толерантности к глюкозе (предиабета).
- Длительный прием медикаментов (кортикостероидов) часто сопровождается возникновением гипергликемии.
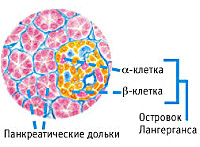
Патогенез
Эндокринная функция ПЖ заключается в выделении в кровь инсулина и глюкагона. Гормоны продуцируются островками Лангерганса, расположенными в хвосте железы. Длительные внешние воздействия (алкоголь, медикаменты), частые приступы обострения панкреатита, оперативное вмешательство на железе приводит к нарушению инсулярной функции. Прогрессирование хронического воспаления железы вызывает деструкцию и склероз островкового аппарата. В период обострения воспаления формируется отек ПЖ, возрастает содержание трипсина в крови, который оказывает ингибирующее действие на секрецию инсулина. В результате повреждения эндокринного аппарата железы возникает вначале преходящая, а затем и стойкая гипергликемия, формируется сахарный диабет.
Симптомы панкреатогенного сахарного диабета
Патология чаще возникает у лиц худощавого или нормального телосложения с повышенной возбудимостью нервной системы. Поражение ПЖ сопровождается диспепсическими явлениями (диарея, тошнота, изжога, метеоризм). Болезненные ощущения при обострении воспаления железы локализуются в зоне эпигастрия и имеют различную интенсивность. Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Лечение панкреатогенного сахарного диабета
Для наилучшего результата необходимо проводить совместное лечение хронического панкреатита и сахарного диабета. Требуется навсегда отказаться от употребления алкогольных напитков и табакокурения, скорректировать питание и образ жизни. Комплексная терапия имеет следующие направления:
- Диета. Режим питания при панкреатогенном диабете включает коррекцию белковой недостаточности, гиповитаминоза, электролитных нарушений. Пациентам рекомендовано ограничить потребление «быстрых» углеводов (сдобные изделия, хлеб, конфеты, пирожные), жареной, острой и жирной пищи. Основной рацион составляют белки (нежирные сорта мяса и рыбы), сложные углеводы (крупы), овощи. Пищу необходимо принимать небольшими порциями 5-6 раз в день. Рекомендовано исключить свежие яблоки, бобовые, наваристые мясные бульоны, соусы и майонез.
- Возмещение ферментной недостаточности ПЖ. Применяются медикаменты, содержащие в разном соотношении ферменты амилазу, протеазу, липазу. Препараты помогают наладить процесс пищеварения, устранить белково-энергетическую недостаточность.
- Прием сахароснижающих препаратов. Для нормализации углеводного обмена хороший результат дает назначение препаратов на основе сульфанилмочевины.
- Послеоперационная заместительная терапия. После хирургических вмешательств на ПЖ с полной или частичной резекцией хвоста железы показано дробное назначение инсулина не более 30 ЕД в сутки. Рекомендованный уровень глюкозы крови — не ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации гликемии следует переходить на назначение пероральных сахароснижающих препаратов.
- Аутотрансплантация островковых клеток. Осуществляется в специализированных эндокринологических медцентрах. После успешной трансплантации пациентам выполняется панкреатотомия или резекция поджелудочной железы.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Источник