Развитие сахарного диабета при хроническом панкреатите
Панкреатогенный сахарный диабет — эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы. Лечение включает диету с пониженным содержанием жиров и «быстрых» углеводов, назначение ферментных и сахароснижающих препаратов, отказ от алкоголя и табакокурения. После проведения радикальных операций назначают заместительную инсулинотерапию.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) — вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
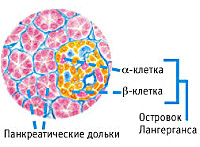
Панкреатогенный сахарный диабет
Причины панкреатогенного сахарного диабета
Заболевание развивается при нарушении эндокринной и экзокринной функции ПЖ. Выделяют следующие причины повреждения островкового аппарата железы:
- Хроническое воспаление ПЖ. Частые обострения панкреатита увеличивают риск развития диабета. Хроническое воспаление вызывает постепенное разрушение и склерозирование островков Лангерганса.
- Операции на поджелудочной железе. Частота послеоперационного диабета варьирует от 10% до 50% в зависимости от объема операции. Чаще всего болезнь развивается после проведения тотальной панкреатэктомии, панкреатодуоденальной резекции, продольной панкреатоеюностомии, резекции хвостовой части ПЖ.
- Прочие заболевания ПЖ. Рак поджелудочный железы, панкреонекроз вызывают нарушение эндокринной функции с формированием стойкой гипергликемии.
Существуют факторы риска, провоцирующие возникновение панкреатогенного диабета у пациентов с дисфункцией поджелудочной железы. К ним относятся:
- Злоупотребление алкоголем. Систематическое употребление спиртных напитков в несколько раз повышает риск возникновения панкреатита алкогольного генеза с формированием транзиторной или стойкой гипергликемии.
- Нарушение питания. Излишнее употребление пищи, богатой жирами, легкоусвояемыми углеводами способствует развитию ожирения, гиперлипидемии и нарушения толерантности к глюкозе (предиабета).
- Длительный прием медикаментов (кортикостероидов) часто сопровождается возникновением гипергликемии.
Патогенез
Эндокринная функция ПЖ заключается в выделении в кровь инсулина и глюкагона. Гормоны продуцируются островками Лангерганса, расположенными в хвосте железы. Длительные внешние воздействия (алкоголь, медикаменты), частые приступы обострения панкреатита, оперативное вмешательство на железе приводит к нарушению инсулярной функции. Прогрессирование хронического воспаления железы вызывает деструкцию и склероз островкового аппарата. В период обострения воспаления формируется отек ПЖ, возрастает содержание трипсина в крови, который оказывает ингибирующее действие на секрецию инсулина. В результате повреждения эндокринного аппарата железы возникает вначале преходящая, а затем и стойкая гипергликемия, формируется сахарный диабет.
Симптомы панкреатогенного сахарного диабета
Патология чаще возникает у лиц худощавого или нормального телосложения с повышенной возбудимостью нервной системы. Поражение ПЖ сопровождается диспепсическими явлениями (диарея, тошнота, изжога, метеоризм). Болезненные ощущения при обострении воспаления железы локализуются в зоне эпигастрия и имеют различную интенсивность. Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Лечение панкреатогенного сахарного диабета
Для наилучшего результата необходимо проводить совместное лечение хронического панкреатита и сахарного диабета. Требуется навсегда отказаться от употребления алкогольных напитков и табакокурения, скорректировать питание и образ жизни. Комплексная терапия имеет следующие направления:
- Диета. Режим питания при панкреатогенном диабете включает коррекцию белковой недостаточности, гиповитаминоза, электролитных нарушений. Пациентам рекомендовано ограничить потребление «быстрых» углеводов (сдобные изделия, хлеб, конфеты, пирожные), жареной, острой и жирной пищи. Основной рацион составляют белки (нежирные сорта мяса и рыбы), сложные углеводы (крупы), овощи. Пищу необходимо принимать небольшими порциями 5-6 раз в день. Рекомендовано исключить свежие яблоки, бобовые, наваристые мясные бульоны, соусы и майонез.
- Возмещение ферментной недостаточности ПЖ. Применяются медикаменты, содержащие в разном соотношении ферменты амилазу, протеазу, липазу. Препараты помогают наладить процесс пищеварения, устранить белково-энергетическую недостаточность.
- Прием сахароснижающих препаратов. Для нормализации углеводного обмена хороший результат дает назначение препаратов на основе сульфанилмочевины.
- Послеоперационная заместительная терапия. После хирургических вмешательств на ПЖ с полной или частичной резекцией хвоста железы показано дробное назначение инсулина не более 30 ЕД в сутки. Рекомендованный уровень глюкозы крови — не ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации гликемии следует переходить на назначение пероральных сахароснижающих препаратов.
- Аутотрансплантация островковых клеток. Осуществляется в специализированных эндокринологических медцентрах. После успешной трансплантации пациентам выполняется панкреатотомия или резекция поджелудочной железы.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Источник
Связь панкреатита и сахарного диабета
Панкреатит (хронический) – заболевание поджелудочной железы воспалительного характера, которое сопровождается нарушением ее функций (экзокринной и эндокринной). Панкреатит сопровождается множеством симптомов и синдромов, одним из которых является сахарный диабет.
Механизм развития
Воспалительное явление затрагивает функции поджелудочной железы: нарушается выделение панкреатического сока в просвет 12 перстной кишки (экзокринная) и выделение инсулина в кровь (эндокринная). Вследствие нехватки инсулина в циркулирующей крови избыточное количество глюкозы не может перейти в печень и мышцы, поэтому разрушает клетки и рецепторы. Повреждение клеток и воспринимающих рецепторов приводит к развитию диабета 2 типа, когда количество инсулина достаточно, но нарушается его восприимчивость (относительная недостаточность).
Если же воспаление вызвало значительное уменьшение количества панкреатических клеток, вырабатывающих инсулин (из-за замещения жировой или соединительной тканью), то происходит постепенное зарождение сахарного диабета 1 типа (абсолютная недостаточность).
Однако не всегда хронический панкреатит вызывает сахарный диабет, а диабет запускает развитие панкреатита. Осложнение любого заболевания можно предупредить. Стоит лишь соблюдать правильное питание, а в некоторых случаях диета будет являться необходимым лечением.
В классическом примере развитие сахарного диабета происходит после хронизации панкреатита. Это может наступить спустя 5 лет. Однако правильное питание, диета и лечение способны отсрочить осложнение сахарным диабетом или ликвидировать его вовсе.
Для начала пациента тревожат боли в левой подреберной области. Характер их режущий, появление боли связано с приемом пищи и возникает спустя 2 часа, когда пища поступила в 12-перстную кишку и нуждается в панкреатическом соке. В начальные месяцы-годы панкреатит характеризуется сменой обострения болей и затишьем. При несоблюдении правильного питания боли принимают постоянный характер. Панкреатит переходит в хронический.
Следующим этапом идут неприятные симптомы, связанные с желудочно-кишечным трактом. Обычно они проявляются в виде метеоризма, изжоги, диареи. Практически всегда появляется нарушение аппетита. Эти симптомы связаны с тем, что воспалительный процесс затрагивает все большее количество панкреатических клеток, которые выделяют панкреатический сок. Недостаток сока ведет к неперевариваемости пищи, что сопровождается метеоризмом, изжогой и диареей. Диета поможет справиться с симптомами.
Наблюдается также пониженное содержание глюкозы в крови, так как выделение инсулина приобретает выбрасывающий характер (за один выброс выделяется излишнее количество гормона).
По мере замещения секретирующей ткани поджелудочной железы рубцовой (соединительной), количество панкреатических клеток, вырабатывающих инсулин, снижается. Этот процесс приводит к недостаточному количеству инсулина в крови, а, значит, повышенному содержанию глюкозы.
В последней стадии происходит манифестация сахарного диабета. Определенный тип зависит от преобладающего поражения. Либо панкреатических клеток очень мало (1 тип), либо рецепторы клеток тканей перестают воспринимать глюкозу (2 тип).
Панкреатит и сахарный диабет 2 типа
Хронический панкреатит в 35% случаев приводит к возникновению сахарного диабета 2 типа. Особенно это актуально для людей с избыточным весом, так для них гипергликемия (повышенное содержание глюкозы в крови) входит в ежедневное состояние.
Однако правильное питание, диета и лечение панкреатита на начальных этапах его развития может не допустить развития такой болезни, как сахарный диабет второго типа.
Чрезмерная гликемия отрицательно сказывается на состоянии всех клеток организма. Сахар разрушающе действует на все структуры, вызывая некротические процессы, которые не имеют обратного действия.
Диета, подразумевающая снижение потребления быстрых углеводов, которые являются источником огромного количества глюкозы, снизит шансы развития сахарного диабета 2 типа в несколько раз. Кроме того, нормальная гликемия не будет действовать разрушительно на клетки поджелудочной железы и развитие панкреатита будет менее стремительным.
Поджелудочная железа
Нормальная жизнедеятельность и функционирование поджелудочной железы во время панкреатита или сахарного диабета невозможно. В ряде случаев, неправильное питание и лечение, или его отсутствие, способствует тому, что поджелудочная железа перестает функционировать, погибает и требуется хирургическое ее удаление.
После развития воспаления ткань замещается на соединительную и жировую, нормальные клетки сдавливаются, уменьшаются в размерах, атрофируются, перестают выделять сок и инсулин в кровь и в итоге погибают. Гибель клеток приводит к развитию диабета 1 типа. К сожалению, некроз клеток поджелудочной железы невозможно остановить. Однако правильное питание и диета могут отсрочить процесс.
Лечение панкреатита и диабета сводится к тому, что необходимо остановить разрушительные процессы в железе. Для этого необходимо принимать гормональные препараты, статины, которые облегчат работу железы и снизят скорость развития гибели клеток. Эти препараты может назначить только врач, а самостоятельный их прием чреват серьезными последствиями! Сахарный диабет 1 типа также требует ежедневного приема инсулина.
Необходимо снизить потребление жиров, быстрых углеводов, сладостей, мучных изделий. Эти продукты повышают сахар в крови и поджелудочная железа выделяет большее количество инсулина, а, значит, «напрягается», что отрицательно сказывается на ее жизненном сроке.
Убрать из рациона яблоки, цитрусовые, специи, копчёности. Они еще больше раздражают слизистую желудка и кишечника и только усугубляют симптомы желудочно-кишечного тракта.
Обязательно прием пищи должен быть 4-5 разовый, для того, чтобы панкреатический сок выделялся в определенное время в определенном количестве.
Питание должно быть сбалансированным, рациональным, содержать должное количество витаминов, минералов для того, чтобы не усиливались уже имеющиеся осложнения и не появлялись заболевания, связанные с недостаточностью питания.
Правильное питание и диета – верный путь в долгой жизни поджелудочной железы, которая не будет беспокоить осложнениями и неприятными симптомами. Сахарный диабет – осложнение хронического панкреатита в большинстве случаев, однако своевременное лечение и профилактика могут отсрочить появление этого симптома и даже усилить регенерацию панкреатических клеток железы.
Панкреатит и сахарный диабет
Одна из самых серьезных патологий органов пищеварительной системы – панкреатит. Это семейство заболеваний, при которых воспаляется поджелудочная железа. Орган выполняет две важных функции:
- Экзокринную – выделение в двенадцатиперстную кишку пищеварительных ферментов (расщепляющих крахмал, жиры, белки) и электролитической жидкости, транспортирующей энзимы в двенадцатиперстную кишку.
- Эндокринная – продукция гормонов глюкагона и инсулина в кровь, регулирующих обмен углеводов.
Основными причинами, вызывающими нарушения в функционировании поджелудочной железы, и провоцирующими воспаление становятся: в 70% случаев – употребление алкоголя, в 20% – желчнокаменная болезнь. Болезнь может возникнуть при травмах поджелудочной железы, различных инфекционно-вирусных и аутоиммунных заболеваниях, врожденной склонности, приеме некоторых медицинских препаратов.
В международной классификации панкреатит, в зависимости от причин возникновения, разделяют на: острый, хронический, вызванный алкогольным воздействием, и хронический, спровоцированный иными причинами.
Под воздействием химического или физического поражения поджелудочной железы повышается протоковое давление и происходит высвобождение из клеток органа неактивных проферментов. Они не успевают выйти в просвет двенадцатиперстной кишки и активизируются, переваривая ткани железы. Реже нарушения возникают при кальцинировании и склерозе паренхимы (внутренней ткани) поджелудочной железы. В результате возникают и прогрессируют очаговые изменения, дегенерация и перерождение клеток в фиброзную (соединительную) ткань. При длительном воспалительном процессе атрофируется большая часть панкреоцитов (железистые элементы), перестают выделяться энзимы и гормоны. Это приводит к ферментной недостаточности, в 40% случаев к сахарному диабету.
Диабет при панкреатите
Диабет при панкреатите сопровождается расстройствами пищеварения, болью в животе и нарушением обмена углеводов. Чаще уровень сахара в крови довольно высокий. Это связано с тем, что поджелудочная железа не может выделить достаточного количества инсулина, понизив уровень глюкозы. Возникает диабет первого типа.
При диабете 2 типа нарушается расщепление углеводов. При высоком уровне инсулина клетки не реагируют на гормон. Это заставляет поджелудочную усиленно работать. В результате прогрессирует воспаление и атрофический панкреатит.
Консервативное лечение
Панкреатит и диабет предполагают медикаментозное лечение. При недостаточности ферментной функции поджелудочной железы необходима заместительная терапия. Доктор индивидуально подбирает дозы энзимных препаратов, расщепляющих белки, жиры, нормализующих углеводный обмен.
Диабетикам с инсулинозависимостью выполняются уколы инсулина. Для больных с диабетом 2 типа инъекции не делаются. Больным назначают препараты, понижающие сахар в крови.
Лечебное питание
Панкреатит и сахарный диабет обязательно лечатся комплексно. Параллельно с медикаментозной терапией больные обязаны придерживаться диетического питания. Подобный подход позволит избежать осложнений, добиться стойкой ремиссии, улучшить качество жизни больных.
Основные принципы питания при панкреатите и расстройствах пищеварения
Основные правила питания при панкреатите заключаются в сбалансированности питательной ценности употребляемых продуктов. Необходимо увеличить количество белка, уменьшить потребление простых углеводов и оптимизировать число растительных и животных продуктов. Еда, содержащая протеин, благотворно влияет на течение заболеваний поджелудочной железы. Протеины находятся в продуктах: мясо, рыба, соевые бобы, яичный белок и орехи. Независимо от присутствия диабета в анамнезе важен дробный прием пищи. Режим предполагает 6-ти разовое питание порциями весом не более 300 г.
Для лечения обострившегося и хронического воспалительного процесса поджелудочной железы разработана специальная диета стол № 5п. При диабете применяется стол № 9.
Для больных панкреатитом важно не провоцировать сильного выделения желудочного сока, как и при язве желудка. Повышенное содержание соляной кислоты вызывает продукцию гастрина. Гормон стимулирует секрецию поджелудочной железы, её пищеварительных ферментов и инсулина. Из рациона требуется исключить острую и кислую пищу, блюда, подвергшиеся жарке и копчению. Запрещено употреблять алкоголь.
Диета при язве, как и при панкреатите, предполагает готовить блюда на пару или отваривать, перетирать и подавать в теплом виде. Механическое воздействие и температурные перепады неблагоприятно действуют на слизистую желудка, вызывают воспаление и продукцию поджелудочных энзимов.
Продукты, которые можно и нельзя при панкреатите и диабете
Рацион питания больных в каждом отдельном случае подбирается индивидуально, с оглядкой на сопутствующие патологии. Диета при панкреатите и сахарном диабете должна также учитывать вкусовые предпочтения и непереносимость конкретных продуктов и в то же время призвана компенсировать недостаток питательных веществ. Такой дефицит возникает в результате недостаточного усвоения белков, жиров и углеводов. Меню должно учитывать уровень толерантности организма к глюкозе.
При диабете в рационе питания больных включается достаточное количество белковой пищи. Продукты, богатые протеином, медленно расщепляются и не вызывают скачков сахара в крови, рекомендуются для диабетиков.
При обострении хронического воспалительного процесса из рациона исключают рисовую, овсяную и манную каши. Предпочтение отдается гречке. Хлеб нужно выбирать серый, и прежде чем съесть, его подсушивают. Свежая и сдобная выпечка, особенно при гастрите с пониженной кислотностью, вызывает гниение плохо переваренной пищи. Это усложняет расщепление углеводов, увеличивает нагрузку на поджелудочную железу и приводит к скачкам сахара в крови. При диабете в лёгкой форме и хроническом панкреатите разрешается кушать сухарики и бублики. Эти изделия сравнительно малокалорийны. Баранки и сушки лучше размачивать в чае. Такое щадящее питание не раздражает слизистую и обогащает меню больного.
При тяжелом диабете больному запрещены сладости и сладкие фрукты. А вот при невысоком уровне сахара и хроническом панкреатите можно включать в рацион питания небольшое количество сластей.
Овощи и фрукты при обострении заболеваний необходимо поддавать тепловой обработке. Во время ремиссии разрешено поедать сырыми. Кислые фрукты: яблоки, сливы и др. при острой фазе заболевания противопоказаны. Кроме того, что эти фрукты стимулируют выработку желудочного и панкреатического соков, слива при панкреатите усиливает диарею и ухудшает течение заболеваний. Во время стойкой ремиссии можно в небольших количествах кушать кислые фрукты. Они содержат большое количество фруктовых кислот, витаминов и минералов, благоприятно действующих на организм и его восстановительные функции.
Хорошо при сахарном диабете пить обезжиренное молоко и молочные продукты, разрешены они и при панкреатите. Благодаря аминокислотам и ферментам молокопродукты легко усваиваются, а наличие белка, кальция и других микро и макроэлементов способствует затиханию воспаления и восстановлению функций организма.
Также в рационе нужно пересмотреть качество жиров. Диета при панкреатите и язве запрещает сало свиней, говяжий жир и бараний. Предпочтение лучше отдать нежирному мясу (курице, телятине) и речной рыбе. В рационе обязательно должны присутствовать растительные жиры: оливковое, льняное и другие. Они целебно действуют на восстановление клеточных структур, нормализуют холестерин и жировой обмен.
Больным запрещаются шоколад и какао. Острые чеснок, лук и редька при панкреатите вызывают резкие боли и сильную диарею даже при стойкой ремиссии.
Значительно обогащают питание различные травы и пряности. Они насыщают организм антиоксидантами, помогающими выводить токсины. Но нужно быть осторожными, принимая в пищу зелень при панкреатите. Эфирные масла и органические кислоты раздражают слизистую желудка и провоцируют избыточную секрецию панкреаферментов. Поэтому щавель, шпинат и салат противопоказаны при этом заболевании. При длительной ремиссии больному разрешается использовать в приготовлении пищи другие травы: базилик, кинзу, чабрец и другие. Самыми безопасными считаются укроп, сельдерей, тмин, фенхель и петрушка при панкреатите. Суточная норма этих пряностей подбирается индивидуально, в зависимости от переносимости отдельных продуктов и сопутствующих осложнений.
Прогноз и общие советы
Клинические исследования показали, что для получения стойкой ремиссии при хроническом панкреатите и диабете больным необходимо, прежде всего, правильно питаться. Важно также выпивать достаточное количество воды. Она способствует лучшему перевариванию пищи, нормализует водно-солевой баланс и помогает выводить из организма продукты распада.
Сбалансированная диета и заместительная терапия улучшают качество жизни больных. Доктор расскажет, какие разрешены продукты при панкреатите и диабете, подберет рацион питания и назначит курс лечения. Эти меры в 80% случаев приводят к длительной ремиссии.
Сахарный диабет как осложнение панкреатита
Поджелудочная железа является железой смешанной секреции – с одной стороны, она производит пищеварительные ферменты и выделяет их в виде панкреатического сока в просвет 12-перстной кишки. С другой стороны, в железе имеются особые клетки, выделяющие гормон инсулин, отвечающий за утилизацию глюкозы. Длительно текущий хронический панкреатит приводит к необратимым изменениям в ткани поджелудочной железы, затрагивая при этом и инсулиновый аппарат.
Механизм развития вторичного сахарного диабета
Патологический процесс формирования сахарного диабета при хроническом панкреатите занимает длительный отрезок времени. Протекает он в несколько этапов:
- Начальный – когда периоды обострений чередуются с периодами ремиссий заболевания, в железе протекает хронический воспалительный процесс, сопровождающийся болевыми ощущениями различной степени интенсивности и локализации. По времени занимает около 10 лет.
- Период пищеварительной дисфункции. На первый план выступает целый комплекс диспепсических симптомов – тошнота, отрыжка, изжога, вздутие живота, плохой аппетит, поносы. На этом этапе впервые появляются признаки расстройства углеводного обмена в виде эпизодов спонтанной гипогликемии (снижения уровня глюкозы в крови). Обусловлено это тем, что раздраженные воспалением бета-клетки реагируют выбросом инсулина в кровяное русло.
- Прогрессирование панкреатита ведет к истощению эндокринной функции поджелудочной железы. У пациента развивается толерантность к глюкозе: сахар крови натощак находится в пределах нормы, однако после еды наблюдается длительная гипергликемия, не укладывающаяся в норму по своей продолжительности.
- Заключительным этапом считается формирование вторичного сахарного диабета. Он развивается примерно 30% больных с длительно протекающим хроническим панкреатитом. Если сравнивать с общей популяцией, то в ней диабет встречается в 2 раза реже.
Особенности течения сахарного диабета при панкреатите
Механизм развития сахарного диабета при хроническом панкреатите объясняет некоторые особенности его течения, в отличие от, например, диабета 1 типа. Как известно, основной причиной возникновения классического инсулинзависимого диабета (первого типа) является тотальное поражение клеток островков Лангерганса аутоиммунного характера. Это означает, что организм начинает вырабатывать антитела, которые разрушают клетки поджелудочной железы, вырабатывающие инсулин. При симптоматическом сахарном диабете, который развивается вследствие хронического воспаления поджелудочной железы, поражение инсулинового аппарата происходит постепенно, при этом часть клеток все же функционирует.
Поэтому диабет при хроническом панкреатите:
- Чаще склонен к развитию гипогликемии при лечении препаратами инсулина.
- Реже протекает с кетоацидозом – состоянием, обусловленном дефицитом инсулина.
- Реже сопровождается сосудистыми осложнениями – микроангиопатиями.
- Легче корректируется низкоуглеводной диетой.
- Наиболее эффективно лечится таблетированными противодиабетическими препаратами в начале заболевания. В дальнейшем они теряют актуальность из-за развития абсолютной инсулиновой недостаточности, однако инсулиновая терапия не требует сложного подбора и высоких доз инсулина.
Лечу больных с 1988 года. В том числе, и с панкреатитами. Рассказываю о болезни, ее симптомах, методах диагностики и лечения, профилактики, диете и режиме.
Источники: https://diabetsaharnyy.ru/zabolevanija/pankreatit.html, https://gastrotract.ru/bolezn/pankreatit/pankreatit-i-saharnyj-diabet.html, https://pankreatitu.net/blog/oslojneniya/saharnyy-diabet
Source: narmedsovet.ru
Источник


