Раздельное питание при панкреатите
Опубликовано: 15 октября 2014 в 10:28
 При помощи вещества, выделяемого поджелудочной, углеводы, жиры и белки, поступающие с пищей, расщепляются на простые соединения, которые идут на строительство организма. При болезни этого органа кроме выработки активного сока, перестает вырабатываться инсулин. Поэтому, питание при панкреатите поджелудочной железы должно учитывать отсутствие этих важных веществ. Понять, какое питание в этом случае является правильным для больных, можно, узнав состав продуктов, которые планируется употребить а пищу. После обострения всем, без исключения, больным необходимо лечение. Помимо него первые два дня пациент полностью голодает, затем начинает питаться лечебными диетическими продуктами.
При помощи вещества, выделяемого поджелудочной, углеводы, жиры и белки, поступающие с пищей, расщепляются на простые соединения, которые идут на строительство организма. При болезни этого органа кроме выработки активного сока, перестает вырабатываться инсулин. Поэтому, питание при панкреатите поджелудочной железы должно учитывать отсутствие этих важных веществ. Понять, какое питание в этом случае является правильным для больных, можно, узнав состав продуктов, которые планируется употребить а пищу. После обострения всем, без исключения, больным необходимо лечение. Помимо него первые два дня пациент полностью голодает, затем начинает питаться лечебными диетическими продуктами.
Жесткие ограничения по калорийности имеет лечебное питание при панкреатите, в особенности, в моменты выхода из кризиса. Узнать, какие фрукты, овощи, крупы, прочие продукты являются правильными для больного, можно у лечащего врача. Разрешенными являются:
- мясные изделия – постная свинина, индейка, курица, кролик, телятина, говядина
- рыба – лещ, сазан, навага, щука, судак, треска и прочие нежирные
- свежий творог (домашний), сыр (только при ремиссии), яйца и белки только в составе других блюд
- кисломолочные продукты – ряженка, простокваша, кефир и другие нежирные и некислые оказывают лечебное действие на микрофлору желудка
- крупы – гречневая, овсяная, манная, сухари из белого хлеба, рисовая, перловая
- лапша, вермишель, макароны (только мелкие)
- овощи – патиссоны, кабачки, тыква, свекла, морковь, картофель, топинамбур
- фрукты – сладкие яблоки, киви, манго, клубника, бананы
Врачи гастроэнтерологи обосновывают, какое питание после приступа панкреатита является правильным, а какое больному запрещено. Лечение выводит пациента в состояние ремиссии, после чего в лечебное питание можно добавлять незначительные порции некоторых продуктов, запрещенных при обострении. Питание и лечение при панкреатите должны полностью интегрироваться, так как диагноз вечный, вылечиться невозможно. Все больные просвещаются врачами, какое правильное им следует использовать, а какое приведет к обострению вместо лечебного эффекта.
Питание больных панкреатитом для удобства приготовления сведено в меню на неделю. В зависимости от стадии болезни, каждый пациент может узнать, какое лечебное питание следует принимать для правильного лечения. Здоровье пациента зависит на 90% от правильного питания при панкреатите. Некоторые продукты содержат вещества, схожие по принципу действия с соком, который поджелудочная вырабатывает в нормальном состоянии. Узнать, какую помощь они окажут больному органу, можно, питаясь ими регулярно. Для лечения полезны киви и авокадо, оказывает лечебное действие отвар корочек граната и рыльцев кукурузы, хотя, сами продукты запрещены.
Питание при болезни панкреатит в сочетании с отваром шиповника, столовой ложкой сока виноградного и минеральной воды (рекомендуется «Боржоми») оказывает благотворное, лечебное действие на поджелудочную. Узнать, какое правильное лечение необходимо на определенном этапе, можно лишь у врача. Если не употреблять запрещенных продуктов, то обострений можно избегать длительный срок. Гастроэнтерологи регулярно публикуют исследования о том, какое питание при панкреатите будет правильным, и почему.
Для всех больных вопрос исцеления и лечения стоит остро в момент обострения. Если после входа в ремиссию не прекращать питаться лечебными отварами, то орган перестанет беспокоить. Питание для больных панкреатитом должно учитывать невозможность переваривания грубой клетчатки. Именно поэтому запрещены груши, в которых присутствуют одеревеневшие волокна, с которыми плохо справляется желудок человека, здорового на все сто процентов. Больной же получит вместо удовольствия очередное обострение, сведя на нет все лечение.
Питание при симптомах панкреатита
 В случае сильного обострения заболевания от пищи необходимо воздержаться в течение пары дней, потребляется только жидкость, которой необходимо до полутора литров на протяжении суток. Крайне нежелательно потребление газированной воды, а вот отвар шиповника станет наиболее полезным. Потребуется соблюдение строгой диеты, которой необходимо порой придерживаться на протяжении всей жизни. Врачи и диетологи рекомендуют в пищу каши, которые отварены на воде, полезными будут и отварные овощи, некислые свежевыжатые соки, мясо курицы, а также обезжиренная кисломолочная продукция. Категорически нельзя потреблять в пищу сыр во время обострения симптомов болезни.
В случае сильного обострения заболевания от пищи необходимо воздержаться в течение пары дней, потребляется только жидкость, которой необходимо до полутора литров на протяжении суток. Крайне нежелательно потребление газированной воды, а вот отвар шиповника станет наиболее полезным. Потребуется соблюдение строгой диеты, которой необходимо порой придерживаться на протяжении всей жизни. Врачи и диетологи рекомендуют в пищу каши, которые отварены на воде, полезными будут и отварные овощи, некислые свежевыжатые соки, мясо курицы, а также обезжиренная кисломолочная продукция. Категорически нельзя потреблять в пищу сыр во время обострения симптомов болезни.
При симптомах панкреатита и его лечении особое внимание должно быть обращено на то, что человек ест, при этом значительно сокращается потребление жиров и углеводов, а большинство рациона составляют продукты, содержащие белок. Именно его расщепляют не только ферменты поджелудочной железы, но и желудка и кишечника, в отличие от остальных питательных веществ. Готовится пища посредством обработки паром или запекания в духовом шкафу. Потребление должно быть маленькими порциями и на протяжении 5 – 6 раз на протяжении дня.
В питании при симптомах панкреатита недопустимы консервы и колбасы, жирные сорта мяса, ржаной хлеб и сдобная выпечка. Ограничиваются белокочанная капуста, редис и репа, раздражают поджелудочную железу бобовые, щавель и свежие фрукты. Категорически запрещено потреблять в этот период, алкоголь, крепкий чай и кофе, а также квас.
Раздельное питание при панкреатите
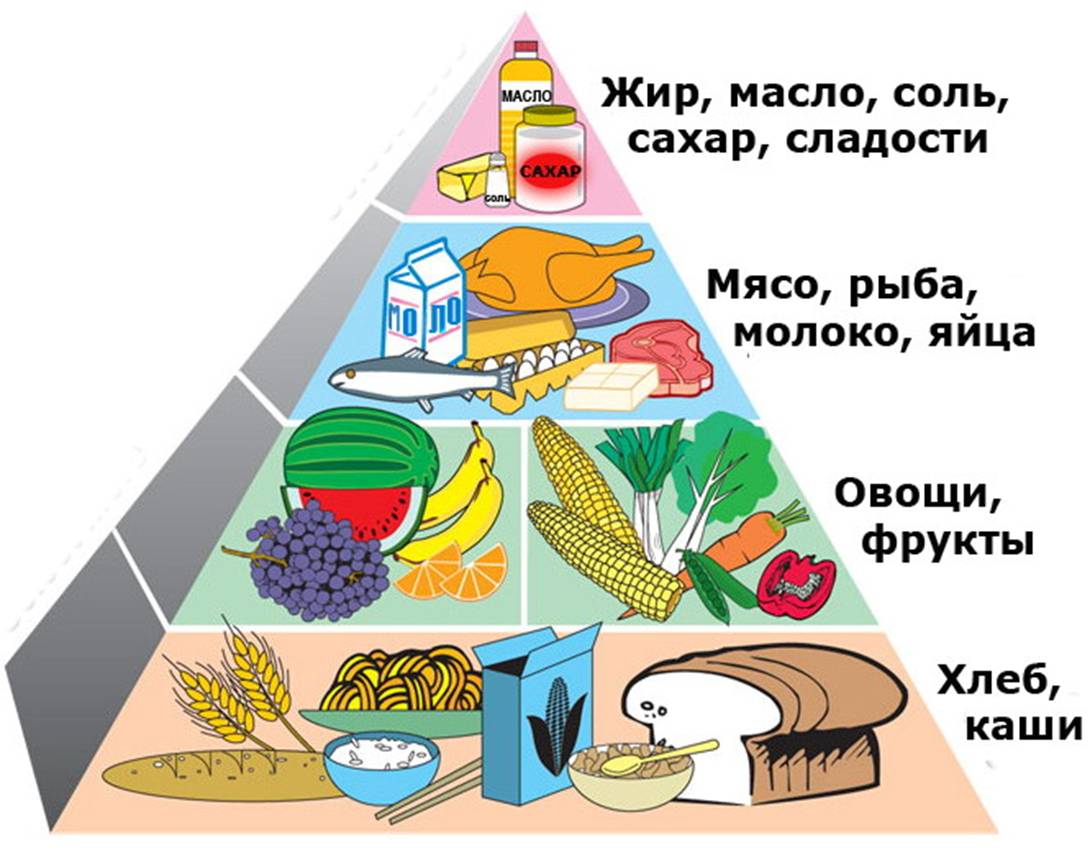 Особое значение при лечении панкреатита имеет раздельное питание, которое предусматривает потребление еды одинаковой по своему химическому составу в определенные временные промежутки. Такими группами продуктов могут быть мясо, молочные продукты или овощи в разные дни недели.
Особое значение при лечении панкреатита имеет раздельное питание, которое предусматривает потребление еды одинаковой по своему химическому составу в определенные временные промежутки. Такими группами продуктов могут быть мясо, молочные продукты или овощи в разные дни недели.
Так фрукты обязательно должны входить в рацион питания и их нельзя сочетать с остальными потребляемыми продуктами. Хоть потребление жиров и углеводов должно быть снижено, это не означает, что их не должно быть вовсе, во время приема пищи смешивать их нельзя. Также не стоит смешивать белки с углеводами за один прием пищи, как и белки с жирами. Основная часть рациона раздельного питания – это свежие овощи и фрукты. Особо помогает при симптомах панкреатита поджелудочной железы щелочная вода, которую потребляют без газа, в подогретом виде и небольшими порциями. После того как приступы исчезнут можно переходить на стандартную лечебную диету под № 5, а уж она, в свою очередь, имеет множество вариантов.
![]()
Ирина
— 9 Ноя 2016, 11:05
Неужели вы все это едите? Изуверство какое-то. С голоду помрешь.
![]()
Галина
— 4 мая 2016, 07:04
Каждый «эксперимент» это приступ. Даже привычные продукты, с которыми поджелудочная мирилась могут дать неожиданную реакцию. Нашла свой подход к расширению рациона. Один новый продукт, под прикрытием ферментов за день. Если на утро нет никаких болей – беру в свой рацион. Если есть, тогда несколько дней остаюсь на привычных продуктах до более менее спокойного состояния и тогда можно двигаться дальше. Причем все продукты из «разрешенного» списка. Методом таких экспериментов установила, что мне нельзя есть картошку, печенные яблоки, каши на молоке (даже с водой) 1:1. Здоровья всем.
![]()
Антонина
— 31 Мар 2016, 23:09
Я так поняла, что каждому подходит не все. Например сырые овощи мне в период обострения вообще нельзя есть, а алкоголь наоборот хорошо помогает перетравить, жареное мясо нормально, не мешает, сладкое плохо. Заметила, что менять питание резко нельзя, из кризиса я выхожу после праздников, так как часто приходится запивать еду алкоголем – странно конечно.
![]()
Татьяна
— 3 Фев 2016, 17:33
При обострении ем белок (паровые котлеты-рыбные, куриные)с овощами. Так как у нас разнообразием диета не блещет, то это отварная натёртая свекла и морковь, с добавлением растительного масла и сбрызнув лимоном. Так же делаю пюре из отварных брокколи, цветной капусты и стручковой фасоли. Брокколи и стручковую фасоль использую не в подострый период, а недели через 2. Каши – гречка и овсянка, овсянка не каждый день из-за фолиевой кислоты, что оказывается разрушает кости. Супы все сваренные и измельчённые в блендере. Также с разными крупами, гречка, перловка, рис можно, но не вкусно и опасна запорами. Каши на молоке лучше не варить, плохо перевариваются. Котлеты на пару делать из отваренных рыбы и мяса и с добавлением отварного же лука и белка от яиц, далее приготовленных до готовности на пару. Можно делать суфле, ингредиенты те же, но в формочке (на пару, водяной бане). Белок только хорошо взбить и осторожно вмешать в мясо, прокрученное на мясорубке или в блендере. Проблема всегда заключается в том, что в первое время очень малое количество калорий, которое возможно употребить, никак невозможно набрать хотя бы 1200 ккал, чтобы не нарушить метаболизм. Так что, люди, если поставлен диагноз хронических панкреатит, переходите на один стиль питания и не отходите от него инкогда, иначе так и будет жизнь полосатой, плохо-плохо-немного хорошо-плохо… Лучше не будет, вылечиться невозможно, с каждым разом будет всё труднее выходить из обострения, потом будет всё суровее диета. Это объективная реальность.
![]()
Ольга
— 24 Янв 2016, 20:58
Что можно,а чего нельзя – только методом эксперимента. Пробовать на себе, каждый организм индивидуален.
![]()
Валерия
— 17 Дек 2015, 00:59
Раздельное питание – это употребление одного вида продукта (или нескольких похожих продуктов по составу) за один прием пищи. И понятное дело, что в каждом продукте есть всего по чу-чуть так, что не есть белки с углеводами означает не употреблять белково насыщенную пищу (мясо, рыба,яйца и т.п.) с сильно насыщенными углеводами (разные виды каш, а так же, возможно, и овощи). Не употреблять жиры или употреблять в малом количестве, а так же без белков, означает не добавлять масла в приготовленные блюда. Можно употреблять все виды мяса (хотя, я советую исключит свинину). Сладости употреблять не желательно, особенно в которых большое содержание сахара, ведь сахар – это фактически чистый углевод. Если же Вы хотите насладиться шоколадкой, отдайте предпочтение черному шоколаду или шоколаду без сахара (с фруктозой). Авокадо и сливочное масло нужно исключить в зависимости от того, как сильно у вас развит панкреатит, хотя, как мне кажется, эти продукты лучше все-таки исключить совсем, поджелудочная не любит жирную пищу.
![]()
Саша
— 11 Дек 2015, 19:51
«Также не стоит смешивать белки с углеводами за один прием пищи, как и белки с жирами.» – автор в курсе, что в ЛЮБОЙ каше есть и белки, и жиры, и, конечно, углеводы? Что это вообще за рекомендации?!
![]()
Татьяна
— 26 Ноя 2015, 21:52
Не понятно о раздельном питании: день мясо, другой – каши? Как так можно?
![]()
Наталья
— 26 Сен 2015, 12:43
Я так же как Андрей заметила нестыковки в диете. В одной статье пишут можно есть авокадо и сливочное масло, а в другой – исключать из диеты.
![]()
Андрей
— 19 Апр 2015, 18:37
Нашёл несколько противоречивых сведений, что можно и что нельзя есть при хроническом панкреатите. Всё-таки: можно ли употреблять сладости (молочный шоколад, например), печень(говяжью)? Такое впечатление, что можно всё, кроме алкоголя и пережаренной пищи, только в малых количествах.
Источник
Панкреатит – это заболевание поджелудочной железы воспалительного характера, причиной которого, является нарушение скорости и количества оттока сока и прочих ферментов, отвечающих за пищеварение, которые, вырабатывает поджелудочная железа в двенадцатиперстную кишку.
Данное заболевание, негативно сказывается на сосудистой системе, может провоцировать воспаления и камни в желчном пузыре и даже стать причиной летального исхода. Поэтому важно, оказывать должное лечение при наличии диагноза, а так же, придерживаться специальной диеты, что бы болезнь не обострялась и не прогрессировала дальше.
Питание при панкреатите в период обострения
 Зачастую, в фазу обострения заболевания, больной попадает в больницу, где ему первым делом промывают желудок. Всегда, независимо от того, находитесь вы в домашних или больничных условиях, в первые несколько суток, запрещено употреблять любую пищу, то есть, 2-3 дня можно пить только воду, очищенную негазированную, либо щелочную Боржоми (предварительно нужно выпустить газ), называется этот этап лечения – нулевая диета.
Зачастую, в фазу обострения заболевания, больной попадает в больницу, где ему первым делом промывают желудок. Всегда, независимо от того, находитесь вы в домашних или больничных условиях, в первые несколько суток, запрещено употреблять любую пищу, то есть, 2-3 дня можно пить только воду, очищенную негазированную, либо щелочную Боржоми (предварительно нужно выпустить газ), называется этот этап лечения – нулевая диета.
Суточный объем воды должен составлять не более 1,5 литра (5-7 стаканов). Если же, нулевую диету продлевают на более длительный срок, то начиная с четвертого дня, внутривенно вводят различные питательные компоненты, а с шестого-седьмого дня, допускается введение жидкой пищи через зонд в кишечник.
 После того, как симптомы приглушаются, и общее состояние пациента улучшается, постепенно в рацион вводятся определенные продукты и напитки: каши, приготовленные на воде; несладкие компоты, кисели; супы-пюре.
После того, как симптомы приглушаются, и общее состояние пациента улучшается, постепенно в рацион вводятся определенные продукты и напитки: каши, приготовленные на воде; несладкие компоты, кисели; супы-пюре.
Пищу можно употреблять в теплом виде, категорически нельзя горячую, либо холодную, она должна готовиться без добавления растительного либо животного жира, содержать, как можно меньше белков, а так же по консистенции должна быть жидкой, либо полужидкой, с минимальной калорийностью.
Когда самочувствие и состояние больного стабилизируется, можно расширить свой рацион до овощей, нежирных сортов мяса, рыбы, картофеля в отварном или паровом виде, дробления до пюреобразного состояния данный этап заболевания уже не требует.
Принципы питания при обострении панкреатита и сразу после него:
- дробные, частые приемы пищи, от 5 до 7 раз вдень;
- маленькие порции по размеру;
- исключить алкоголь, специи, соусы, масла, жаренные и кисломолочные продукты;
- ограничить сдобу и соль;
- можно небольшое количество вчерашнего, а лучше позавчерашнего, подсушенного хлеба.
А так же, организму необходима грамотная медикаментозная поддержка, для скорейшего восстановления общих сил и функциональности поджелудочной железы.
Диета при панкреатите, что можно и нельзя есть
Безусловно, при наличии панкреатита, своеобразной диеты следует придерживаться всегда, но по правде говоря, мало кому это удается, ведь все живые люди, и иногда пациенты позволяют себе нарушать правила рациона. Самое главное, соблюдать правильность и режим питания первые 2-3 месяца, что бы поджелудочная окрепла и вошла в привычный режим работы.

Что можно есть при панкреатите:
- Нежирное мясо (кролик, курица, телятина) в отварном или рубленом виде – котлеты, тефтели, фрикадельки, мясное суфле.
- Нежирная рыба (судак, минтай, треска, щука) приготовленная на пару в чистом виде, или в виде паровых котлет.
- Крупы, приготовленные на воде, или на молоке с водой в пропорции 1:1 (гречка, манка, овсянка, рисовая), от остальных каш лучше воздержаться, или готовить их крайне редко.
- Макароны твердых сортов, можно 1-2 раза в неделю с добавлением растительного масла, лучше оливкового.
- Ряженка, творог, кефир, простокваша с низким процентом жирности, но не обезжиренные, так же можно ленивые вареники, сырники или запеканки.
- Качественный твердый сыр, с жирностью до 50%, в размере 30-40 грамм в день.
- Яйца один раз в 7-10 дней, в виде омлета или приготовленные всмятку.
- Овощи в виде пюре, супов, запеканок: картошка, кабачки, свекла, цветная капуста, тыква, морковь, зеленый горошек, огурцы; помидоры и белокочанная капуста в ограниченном количестве.
- Фрукты в виде пюре, киселей, компотов: клубника, авокадо, абрикосы, сладкие яблоки, ананас; арбуз и дыня в минимальном количестве.
- Белый, подсушенный хлеб; сухое галетное печенье.
- Сладости, десерты: желе собственного приготовления (не магазинное в пакетиках), зефир без шоколада по половинке раз в 2-3 дня.
- Вода без газа, отвар шиповника, несладкий и некрепкий чай.
Что нельзя есть при панкреатите:
- Жирное мясо: баранина, гусь, свинина, утка, в особенности в жареном виде (шашлык, котлеты и т.д.), консервы, колбасы, тушенку, наваристые бульоны.
- Жирная рыба: осетр, скумбрия, лосось, сельдь, сом, копченая рыба, икра, рыбные консервы.
- Жирный творог, глазурованные сырки, сладкие творожки, острые либо копченые сорта сыра.
- Яйца сваренные вкрутую, яичница.
- Овощи: редька, сырой лук, чеснок, редиска, фасоль, бобы, сладкий перец, щавель, шпинат, салат. Грибы запрещено употреблять в любом виде.
- Фрукты: цитрусовые, ягоды, содержащие большое количество кислоты, такие как клюква, брусника, а так же сладкие и тяжелые для переваривания – инжир, виноград, бананы, финики.
- Сладости: шоколад, булочки, мороженное, любые орехи, кокосовое молоко.
- Напитки: кофе, крепкий чай, газированная вода, квас.
Категорически запрещается употребление любого алкоголя, так как, даже самый незначительный его прием, может стать причиной рецидива и обострения поджелудочной железы.
Меню при панкреатите
Каждый знаком с фразой – « Лучшие друзья печени, желудка, поджелудочной – ХОЛОД, ГОЛОД и ПОКОЙ», поэтому важно вставать из-за стола с легким чувством голода, кушать порцию, способную поместиться в ладошку и сохранять эмоциональное спокойствие, тогда протекание заболевания пройдет легче и последует скорейшее выздоровление.
Диета при панкреатите, не так ужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомиться с ней.
Примерное меню на каждый день
Первый день
- Завтрак: омлет на пару из одного яйца, некрепкий чай с хлебом;
- Перекус: 2-3 штуки галетного печенья с сыром;
- Обед: 150 грамм гречневой каши (в готовом виде), кабачок, отварной или запеченный без специй и масла, 100-150 грамм творога с жирностью до 9%;
- Перекус: тертое, сладкое яблоко, либо запеченное в духовке;
- Ужин: овсянка на воде 150-200 грамм, салат из тертой свеклы (можно с добавлением отварной моркови).
Второй день
- Завтрак: 200 грамм творога с чаем или компотом;
- Перекус: салат из отварного зеленого горошка и моркови, заправленный несколькими каплями растительного масла;
- Обед: 200 грамм отварной говядины с тушенным в собственном соку без масла помидором, хлеб 1-2 кусочка, 150 грамм овсяной каши на воде;
- Перекус: 250 мл киселя из разрешенных ягод/фруктов, с минимальным количеством сахара;
- Ужин: овощной суп без мяса 300 -400 грамм, стакан нежирного йогурта или ряженки без красителей и подсластителей.
Третий день
- Завтрак: 150 грамм рисовой каши на молоке, 2 сухарика;
- Перекус: одно запеченное яблоко с творогом;
- Обед: 300 мл супа на курином бульоне с мясом, кусочек хлеба, запеченный или отварной овощ;
- Перекус: 2 штуки кураги / кисель или йогурт (150-200 мл);
- Ужин: морковное пюре в объеме 150 грамм, одна средняя котлета на пару.
Четвертый день
- Завтрак: порция творожной запеканки или 2 сырника без яиц и масла, чай или отвар шиповника с сахаром;
- Перекус: 30 грамм твердого сыра;
- Обед: суп на мясном бульоне с овсяными хлопьями или вермишелью, кусочек хлеба, котлета или порция мяса на пару;
- Перекус: фруктовое желе 150-200 грамм;
- Ужин: 150 грамм картофельного пюре без масла, 200 грамм рыбы, приготовленной на пару, 1-2 соцветия отварной цветной капусты.
Пятый день
- Завтрак: котлета на пару, 150 грамм тертой, отварной свеклы, чай;
- Перекус: стакан воды без газа, 2 сухаря или галетного печенья;
- Обед: овощной бульон, гречневая каша 100 грамм, 100 грамм отварного куриного филе, хлеб;
- Перекус: стакан натурального йогурта;
- Ужин: макароны твердых сортов 200 грамм, такое же количество салата из отварного горошка, свеклы, моркови заправленный несколькими каплями оливкового масла, половинка зефира.
Шестой день
- Завтрак: запеченная тыква с половиной чайной ложки меда, стакан кефира, хлеб;
- Перекус: 100 грамм творога;
- Обед: суфле из риса и куриного мяса запеченное в духовке, порция должна быть не более 300 грамм, паровой кабачок, отвар шиповника.
- Перекус: запеченная груша или яблоко / кисель из фруктов;
- Ужин: овсяная каша на воде 200 грамм, 100 грамм отварной телятины, чай с ложкой молока, 1 курага.
Седьмой день
- Завтрак: манная каша на молоке – 200 мл, сладкий компот с хлебом;
- Перекус: яблочное пюре/ творожная запеканка – 100 грамм;
- Обед: овощное пюре 200 грамм, 1-2 рыбных паровых котлеты, стакан йогурта;
- Перекус: желе либо кисель из ягод, фруктов – одни стакан;
- Ужин: куриный бульон с картофелем и морковью -250-300 мл, кусочек хлеба, 1 отварная свёкла, некрепкий чай.
Так же овощи и мясо можно тушить в собственном соку без добавления масла, употреблять такие блюда рекомендуется, не ранее, чем через 1,5 месяца после периода обострения поджелудочной железы. По согласованию с врачом, можно вводить новые продукты и расширять рацион другими, интересными блюдами.
Придерживайтесь рационального питания, с полноценным сочетанием белков и углеводов, не переедайте и пейте достаточное количество чистой, негазированной воды. Такие простые правила питания, помогут поддерживать функции поджелудочной железы, позволят заболеванию не прогрессировать дальше и послужат хорошей профилактикой и полезной привычкой для остальных членов семьи.
Оценить статью:
Загрузка…
Источник

