Р панкреатит у детей
Панкреатит у детей – воспаление ткани и протоков поджелудочной железы, обусловленное усилением активности собственных панкреатических ферментов. Панкреатит у детей проявляется острой болью в эпигастрии, диспепсическими расстройствами, повышением температуры; при хронизации – снижением аппетита, неустойчивым стулом, потерей веса, астеновегетативным синдромом. Диагноз панкреатита у детей основан на результатах исследования ферментов крови и мочи, копрограммы, УЗИ, рентгенографии, КТ брюшной полости. При панкреатите у детей показаны щадящая диета, спазмолитическая и антисекреторная терапия, ферментные препараты, антибиотики; при необходимости – оперативное вмешательство.
Общие сведения
Панкреатит у детей – автокаталитическое ферментативное воспалительно-дистрофическое поражение поджелудочной железы. Распространенность панкреатита среди детей с патологией пищеварительного тракта составляет 5-25%. Течение панкреатита у ребенка, в отличие от взрослого, имеет свои особенности: заболевание может вызываться широким кругом экзогенных и эндогенных факторов, протекать малосимптомно, маскироваться другими заболеваниями пищеварительного тракта: гастритом, гастродуоденитом, дисбактериозом кишечника и пр. Поиск методов раннего выявления и своевременного лечения панкреатита у детей является актуальнейшей задачей педиатрии и детской гастроэнтерологии.

Панкреатит у детей
Причины панкреатита
Развитие панкреатита у детей обусловлено патологическим воздействием на поджелудочную железу собственных активированных ферментов (в первую очередь, протеаз), повреждающих ткани, выводные протоки и сосуды железы. Саморазрушение органа приводит к развитию в нем воспалительной реакции, а выброс в кровь и лимфу ферментов и токсических продуктов распада тканей – к выраженной общей интоксикации.
Хроническое воспаление в большинстве случаев имеет вторичный характер и может быть следствием перенесенного острого панкреатита у детей. Манифестация панкреатита у детей происходит под действием различных этиологических факторов механического, нейрогуморального и токсико-аллергического характера.
Причиной панкреатита у детей может быть нарушение оттока панкреатического секрета, возникающее при аномалиях развития или обструкции выводных протоков поджелудочной железы, 12-перстной кишки и желчного пузыря; тупых травмах живота; гельминтозах (аскаридозе); на фоне заболеваний ЖКТ (язвенной болезни, гастродуоденита, холецистита, гепатита, желчнокаменной болезни); злокачественной патологии (рака поджелудочной железы).
Чрезмерная стимуляция поджелудочной железы с повышением активности панкреатических ферментов может развиваться при неправильном питании ребенка — нарушении режима приема пищи; переедании, употреблении жирных, острых блюд, чипсов, газированных напитков, фаст-фуда и др. К развитию панкреатита у детей приводят тяжелые токсико-аллергические реакции на пищевые продукты и медикаменты (кортикостероиды, сульфаниламиды, цитостатики, фуросемид, метронидазол, НПВС).
Панкреатит у детей может быть связан с болезнями соединительной ткани, эндокринопатиями, обменными нарушениями (ожирением, гемохроматозом), гипотиреозом, муковисцидозом, ХПН; перенесенными острыми вирусными и бактериальными инфекциями (эпидемическим паротитом, ветряной оспой, герпесвирусной инфекцией, дизентерией, сальмонеллезом, сепсисом).
Классификация
По характеру течения панкреатит у детей может быть острым и хроническим. Острый панкреатит у детей характеризуется катаральным воспалением и отеком поджелудочной железы; в тяжелых случаях – кровоизлияниями, некрозом ткани и токсемией. При хроническом панкреатите у детей воспалительный процесс прогрессирует на фоне дегенеративных изменений — склероза, фиброза и атрофии паренхимы поджелудочной железы и постепенного нарушения ее функции. Для детей школьного возраста более свойственно хроническое, часто латентное течение панкреатита; острая форма во всех возрастных группах встречается редко.
В зависимости от клинико-морфологических изменений поджелудочной железы выделяют острый отечный (интерстициальный), геморрагический, гнойный панкреатит у детей и жировой панкреонекроз.
Хронические панкреатиты у детей могут различаться по происхождению (первичный и вторичный); по течению (рецидивирующий и латентный); по тяжести течения (легкая, среднетяжелая и тяжелая формы). Рецидивирующий панкреатит у детей проходит стадии обострения, стихания обострения и ремиссии; латентный — не сопровождается выраженными клиническими симптомами.
Реактивный панкреатит у детей, развивающийся как ответная реакция поджелудочной железы на различные воспалительные заболевания ЖКТ, может быть обратимым при адекватной терапии основной патологии или переходить в «истинный» панкреатит, сопровождаясь деструкцией железы. Выделяют наследственный панкреатит у детей, передающийся по аутосомно-доминантному типу.
Симптомы панкреатита у детей
Панкреатит у детей, как правило, протекает в легкой форме; тяжелые (например, гнойно-некротические) формы встречаются крайне редко. У детей младшего возраста клинические проявления панкреатита обычно менее выражены.
Острый панкреатит у детей старшего возраста проявляется резкими приступообразными болями в эпигастральной области, часто опоясывающего характера, с иррадиацией в правое подреберье и спину. Панкреатит у детей сопровождается диспепсическими расстройствами — потерей аппетита, тошнотой, метеоризмом, диареей, многократной рвотой. Наблюдается повышение температуры тела до 37 °С, бледность и субиктеричность кожных покровов, иногда — цианоз и мраморность кожи лица и конечностей; сухость во рту, белый налет на языке. При панкреонекрозе и гнойном панкреатите у детей появляются фебрильная температура, нарастающая интоксикация, парез кишечника и симптомы раздражения брюшины, возможно развитие коллаптоидного состояния.
Симптомы хронического панкреатита у детей определяются длительностью, стадией и формой заболевания, степенью нарушения функции поджелудочной железы и других органов ЖКТ. Ребенка с хроническим панкреатитом могут беспокоить постоянные или периодические ноющие боли в области эпигастрия, обостряющиеся при погрешностях в питании, после значительной физической нагрузки или эмоционального напряжения. Болевые приступы могут длиться от 1-2 ч до нескольких суток. При хроническом панкреатите у детей наблюдается снижение аппетита, изжога, периодически — тошнота, рвота, запоры, чередующиеся с диареей, сопровождающиеся потерей веса; астеновегетативный синдром.
Осложнениями панкреатита у детей могут служить ложная киста, панкреолитиаз, перитонит, плеврит, сахарный диабет.
Диагностика
Диагностика панкреатита у детей основана на клинической картине, результатах лабораторных и инструментальных исследований. При пальпации поджелудочной железы отмечаются положительные симптомы локальной болезненности (Керте, Кача, Мейо-Робсона). При остром панкреатите у детей в общем анализе крови отмечается умеренный или выраженный нейтрофильный лейкоцитоз, повышение СОЭ; в биохимическом анализе крови — увеличение активности ферментов поджелудочной железы (липазы, трипсина, амилазы), гипергликемия. Для оценки экзокринной секреции поджелудочной железы назначается копрограмма и липидограмма кала, определение активности эластазы-1 в стуле. Наличие у ребенка стеатореи и креатореи является патогномоничным признаком хронического панкреатита.
УЗИ поджелудочной железы и брюшной полости позволяет обнаружить увеличение объема органа, наличие участков некроза, а также уплотнение и неоднородность паренхимы. Обзорная рентгенография органов брюшной полости выявляет изменения в органах пищеварительного тракта, наличие конкрементов. При необходимости выполняются КТ и МРТ брюшной полости.
Дифференциальная диагностика панкреатита у детей проводится с язвенной болезнью желудка и двенадцатиперстной кишки, острым холециститом, желчной или почечной коликой, острой кишечной непроходимостью, острым аппендицитом.
Лечение панкреатита у детей
Терапия панкреатита у детей обычно включает консервативную тактику, направленную на функциональный покой поджелудочной железы, купирование симптомов, устранение этиологических факторов.
Лечение острой фазы панкреатита у детей проводится в стационаре с обязательным постельным режимом и «пищевой паузой» — голоданием в течение 1-2 суток. Показана щелочная минеральная вода, парентеральное введение р-ра глюкозы, по показаниям – гемодеза, плазмы, реополиглюкина, ингибиторов протеолитических ферментов. После пищевой адаптации назначается диета, не стимулирующая панкреатическую секрецию и обеспечивающая механическое и химическое щажение пищеварительного тракта.
Медикаментозная терапия панкреатита у детей включает анальгетики и спазмолитические средства; антисекреторные препараты (пирензепин, фамотидин), препараты ферментов поджелудочной железы (панкреатин); при тяжелом течении — ингибиторы протеаз (пентоксил). В состав комплексного лечения панкреатита у детей могут входить кортикостероиды, антибиотики, антигистаминные средства; препараты, улучшающие микроциркуляцию (дипиридамол, пентоксифиллин).
Хирургическое лечение проводится при прогрессировании деструкции поджелудочной железы, развитии панкреонекроза и неэффективности консервативной терапии панкреатита у детей. В этом случае операцией выбора может служить резекция поджелудочной железы, некрэктомия, холецистэктомия, дренирование абсцесса поджелудочной железы.
Прогноз и профилактика
Легкая форма острого панкреатита у детей имеет благоприятный прогноз; при геморрагической и гнойной форме, а также панкреонекрозе велик риск летального исхода. Прогноз хронического панкреатита у детей зависит от частоты обострений.
Профилактика панкреатита у детей включает рациональное, адекватное возрасту питание, предупреждение заболеваний ЖКТ, инфекционных, системных, глистных заболеваний, прием медикаментов строго по назначению врача. Дети с хроническим панкреатитом подлежат диспансерному наблюдению педиатра и детского гастроэнтеролога, курсовому противорецидивному и санаторно-курортному лечению.
Источник
Содержание этой страницы:
Пришло письмо с просьбой рассказать что такое реактивный панкреатит у ребенка, каковы симптомы, как лечат реактивный панкреатит у детей.
Это письмо, было отправлено читателем в отклик на статью «Что значит беречь поджелудочную железу»
Вот письмо:
 «Здравствуйте, прошу объяснить мне, что такое реактивный панкреатит, а именно реактивный панкреатит у ребенка, симптомы и лечение реактивного панкреатита у детей.
«Здравствуйте, прошу объяснить мне, что такое реактивный панкреатит, а именно реактивный панкреатит у ребенка, симптомы и лечение реактивного панкреатита у детей.
Все началось с того, что у моей дочери ночью открылся неожиданно понос. Температура 37,2 град. Врач поставила диагноз реактивный панкреатит, который возник по причине имеющегося холецистита.»
На все вопросы письма я отвечу в этой статье
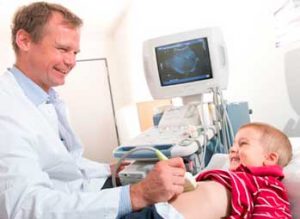
О том , что реактивный панкреатит это вторичное заболевание, заболевание вызванное каким-либо первичным заболеванием, как ответная реакция было написано ранее в статье «Что такое реактивный панкреатит?»
О том, что может спровоцировать развитие реактивного панкреатита было написано в предыдущей статье «Что такое реактивный панкреатит?»
Речь сегодня пойдет о реактивном панкреатите у детей.
Причины возникновения реактивного панкреатита у детей
- Основной причиной возникновения реактивного панкреатита у ребенка являются грубые нарушения правил и режима питания. Особенно опасно необдуманное введение новых пищевых продуктов в младенческом возрасте. Нововведенные продукты, которые не соответствуют возрасту вызывают усиленное газообразование , повышенную нагрузку на поджелудочную железу. Поджелудочная железа не может справиться, наступает ее воспаление. В младенческом возрасте реактивный панкреатит часто заканчивается летальным исходом.
Также наблюдаются ошибки в организации питания детей дошкольного и школьного возраста. Нарушения в питании детей являются одной из основных причин возникновения острых заболеваний, в том числе и возникновение реактивного панкреатита. Не стоит забывать, что хронические заболевания начинают формироваться именно в этом возрасте.
Спровоцировать воспаление поджелудочной железы у ребенка способны чипсы, кириешки, даже магазинный сок, а также любые продукты, в составе которых имеются усилители вкуса и консерванты.
Кроме того, к причинам возникновения реактивного панкреатита у ребенка относятся:
- прием некоторых лекарственных средств (метронидазол, фуросемид);
- травмы живота;
- патология развития органов ЖКТ, в том числе аномалии протоков двенадцатиперстной кишки;
- врожденная патология развития поджелудочной железы и ее протоков;
- инфекции;
- стрессы и эмоциональные переживания
Реактивный панкреатит у ребенка Симптомы
 Симптомы реактивного панкреатита у детей и у взрослых одинаковы. Воспаление поджелудочной железы проявляется в острой форме, внезапно.
Симптомы реактивного панкреатита у детей и у взрослых одинаковы. Воспаление поджелудочной железы проявляется в острой форме, внезапно.
- боль жгучего и опоясывающего характера;
- тошнота, рвота;
- повышенная температура
- сердцебиение;
- слабость;
- диарея.
Поведение родителей при наступлении признаков панкреатита у ребенка.
Следует знать и соблюдать главное правило — «холод-голод- и покой»
- незамедлительно вызвать скорую помощь;
- обеспечить покой ребенку;
- холодная грелка на область живота, со смещением влево.
Поскольку реактивный панкреатит — это воспаление поджелудочной железы, в результате которого происходит разрушение органа, то отнестись к лечению следует со всей серьезностью и ответственностью. Ребенок помещается в стационар для обеспечения постоянного медицинского контроля. Лечение и питание назначается в соответствии с тяжестью заболевания.
Диагностика реактивного панкреатита у ребенка
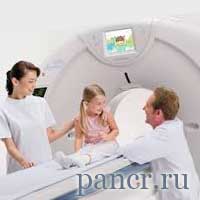 Диагностировать реактивный панкреатит у ребенка довольно сложно, для этого необходимо пройти следующие процедуры:
Диагностировать реактивный панкреатит у ребенка довольно сложно, для этого необходимо пройти следующие процедуры:
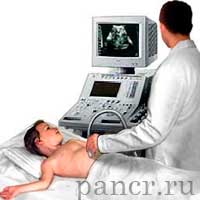
- пройти УЗИ (ультразвуковое исследование брюшной полости);
- сдать общий анализ мочи;
- сделать рентген брюшной полости;
- сделать гастроскопию;
- пройти компьютерную томографию;
- сдать биохимический и клинический анализ крови.
Все эти процедуры важны, и каждый из них помогает определить степень поражения брюшной полости. Клинический анализ крови необходим для выявления количества лейкоцитов, при заболевании его уровень повышается. Биохимический анализ крови показывает, на сколько повышен уровень фермента амилазы и позволяет поставить окончательный диагноз.
С помощью гастроскопии врач может взять материал для биопсии, а так же установить степень воспаления желудка и двенадцатиперстной кишки. УЗИ брюшной полости применяется для того, чтобы определить какие изменения от нормы произошли в двенадцатиперстной кишке и органах желудочно-кишечного тракта. Для общей оценки состояния организма врачи проводят компьютерную томографию.
Реактивный панкреатит у ребенка Лечение
 Реактивный панкреатит чаще проявляется в острой форме. Этот факт не говорит о том, что неострой формы реактивного панкреатита не существует. Конечно же есть, но, с одной стороны пациенты не обращают на это должного внимания и не обращаются к врачу, с другой стороны врачи часто относят симптомы к другим заболеваниям.
Реактивный панкреатит чаще проявляется в острой форме. Этот факт не говорит о том, что неострой формы реактивного панкреатита не существует. Конечно же есть, но, с одной стороны пациенты не обращают на это должного внимания и не обращаются к врачу, с другой стороны врачи часто относят симптомы к другим заболеваниям.
Таким образом,
РЕАКТИВНЫЙ панкреатит требует безотлагательного лечения.
Лечение следует проводить под наблюдением врача. Самостоятельное лечение заболевания часто приводит к переходу данной формы заболевания к хронической.
Однако,часто родители не могут своевременно начать лечение реактивного панкреатита у детей младшего возраста. Бывает так, что родителям кажется, что ребенок капризничает. Они стараются накормить ребенка через силу, и, тем самым, ситуацию усугубляют.
Основная тактика лечения:
- снятие болевого синдрома,
- обеспечение отдыха (покоя) поджелудочной железе,
- назначение ферментов, аналогичных тем, что в норме вырабатывает поджелудочная железа,
- диета.
Диета при реактивном панкреатите у детей
Цель лечебного питания — ликвидация воспалительных изменений и восстановление функциональных нарушений поджелудочной железы через обеспечение максимального щажения поджелудочной железы.
Первые 1-3 дней. В зависимости от тяжести заболевания больному назначается первые голод. В это время пища не поступает в пищевод, секреторная активность органов пищеварения отсутствует. Обеспечивается покой и восстановление воспаленного органа.
Разрешено: минеральная вода типа «Боржоми». Объем минеральной воды рассчитывается — 5 ml на 1 кг массы ребенка. Вода должна быть без газа, теплая, прием- 6 раз/сутки.
Первый вариант диеты №5п — щадящий. Продолжительность — около 2 недель. Блюда протертые.
Переход к первому варианту диеты №5п должен быть постепенным. Постепенно увеличивается объем и рацион — узнайте как здесь >> . Меню при реактивном панкреатите в острый период соответствует меню при остром панкреатите. Образец меню представлен на сайте, а также в статье «Диета при панкреатите. Примерное меню».
Второй вариант диеты №5п — вне стадии обострения. Продолжительность 2-3 месяца. Блюда непротертые.
Переход от первого варианта диеты №5п ко второму также должен быть постепенным.
Предлагаю Вам примерное меню второго варианта диеты №5п
Диета №5 — следующий этап.
Общий стол. С разрешения врача, если лечение прошло успешно и хронический панкреатит не образовался.
Прочитать подробнее о первом и втором вариантах диеты №5п Вы можете на страницах этого проекта — диета №5п при панкреатите.
Полный перечень блюд, рекомендованных в лечебном питании поможет Вам определить, что можно есть при реактивном панкреатите.
Нужно полностью нормализировать режим питания ребенка и полностью исключить с рациона вредную пищу. Главное регулярно питаться, лучше всего 6 раз в день в небольших дозах.
Нужно полностью убрать с рациона ребенка сладкое, мучное, жирное , острое, соленое. Также нужно исключить со своего меню кофе, шоколад, какао, концентрированные соки.
Пища должна быть приготовлена на пару, ее нужно полностью перетереть, также очень важно снизить калорийность пищи. При диете очень важно учитывать вес, образ жизни, активность и хронические заболевания.
Итак, очень важно хронический и острый панкреатит вовремя излечить у ребенка, чтобы не возникло в дальнейшем серьезных проблем со здоровьем.
В лечении реактивного панкреатита следует особое внимание уделить питанию.
Список разрешенных и запрещенных продуктов в диете при реактивном панкреатите
| Список разрешенных продуктов | Список запрещенных продуктов | |
|---|---|---|
| Супы | супы слизистые, приготовленные из различных круп на воде;супы-пюре овощные, в суп можно добавить отварное измельченное мясо. | мясные, рыбные, грибные или овощные отвары, бульоны; |
| Мясо, блюда из мяса | Мясо нежирных сортов в виде паровых котлет, фрикаделек; | Мясо жирное — свинина, баранина |
| Рыба, блюда из рыбы | Рыба речная нежирных сортов в виде паровых котлет, фрикаделек; | Рыба жирых видов |
| Яйца | Омлет белковый паровой омлет; | Глазунья, яишница, яйца отварные |
| Крупы | каши:Гречневая, овсяная, рисовая; | Пшенная |
| Картофель и овощи | Пюре картофельное. | Сырые овощи (особенно белокочанная капуста, редис, горох , фасоль и другие) |
Фрукты и ягоды. Блюда из фруктов и ягод | Печеные яблоки некислых сортов, | Фрукты, содержащие грубую растительную клетчатку, вызывающие вздутие кишечника |
| Напитки | Компоты из фруктов, кисели, желе, мусс. | Кофе, какао, кислые фруктовые и овощные соки, газированные напитки. |
| Сливочное масло. Жиры. | Сливочное масло можно добавлять в готовые блюда в небольшом количестве. | Резко ограничиваются жиры |
| Хлеб и хлебобулочные изделия | Хлеб употребляется белый, вчерашний, сухое печение галеты | Свежий хлеб, булочки, торты и пирожное |
Примерное меню при реактивном панкреатите у детей
Ниже — вариант однодневного меню при панкреатите:
| Примерное однодневное МЕНЮ диеты №5п (механическое щажение) | |
Наименование блюд | |
| 1 завтрак | Суфле творожное паровое |
Каша овсяная молочная протертая без сахара | |
Чай | |
| 2 завтрак | Творог свежий нежирный |
| Обед | Суп из сборных овощей вегетарианский протертый, 1/2 порции без сметаны и капусты |
Овощное пюре | |
Компот из протертых яблок без сахара | |
| Полдник | Омлет белковый паровой |
Отвар шиповника | |
| Ужин | Суфле из рыбы с творогом |
Пюре картофельное | |
Каша рисовая молочная протертая без сахара | |
Чай | |
| На ночь | Кефир |
| На весь день: | Сухари белые |
Сахар | |
Еще несколько вариантов меню при панкреатите
I. В статье «Диета при панкреатите. Примерное меню» Вы найдете три варианта меню:
I вариант меню диеты № 5п, более строгий вариант. Меню с механическим щажением;
II вариант меню диеты № 5п, вне стадии обострения, т.е. без механического щажения;
Меню диеты №5п при запорах.
II. Меню при панкреатите вне стадии обострения
III. Меню на один день Рецепты
А также руководствуйтесь «памяткой» по диетическому питанию при панкреатите.Искренне желаю Вам здоровья!
Используя список разрешенных и запрещенных продуктов и руководствуясь образцом пеню, Вы можете подобрать рацион питания так, чтобы ребенок ел с удовольствием.
После того, как ребенок поправится, следует расширить диету. Пища может быть уже не протертой, однако по-прежнему остается под запретом то, что прописано в таблице — «Список запрещенных продуктов». Кормить ребенка следует часто 4-6 раз в день. Все блюда готовятся на пару, запекаются в духовом шкафу, в мультиварке.
Источник


