Псевдоопухолевая форма хронического панкреатита лечение
Псевдотуморозный панкреатит – клинико-морфологическая форма хронического воспалительного процесса в поджелудочной железе, характеризующаяся гипертрофией паренхимы и увеличением размеров органа. В клинической картине преобладают признаки механической желтухи, эндокринной недостаточности, характерны диспепсические явления и болевой синдром. Диагностика основана на оценке жалоб пациента, анамнеза, данных инструментальных исследований (УЗИ и КТ поджелудочной железы), а также методах исключения опухоли панкреас. Лечение основано на купировании болевого синдрома, нормализации оттока панкреатического сока, компенсации внешне- и внутрисекреторной недостаточности.
Общие сведения
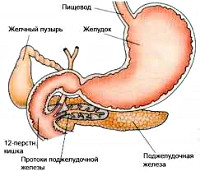
Псевдотуморозный панкреатит не является отдельной нозологической единицей; это морфологическая форма хронического панкреатита, которая характеризуется воспалительным процессом, частичным фиброзом и гипертрофией паренхимы. Отличительными признаками данной формы являются наличие локального, иногда достаточно выраженного увеличения в размерах одного из отделов поджелудочной железы, а также формирование очагов повышенной плотности. Именно поэтому псевдотуморозный панкреатит важно дифференцировать с онкопатологией органа. Чаще всего поражается головка поджелудочной железы, поэтому в клинике может преобладать механическая желтуха и подпеченочный вариант портальной гипертензии.
Точные статистические данные об эпидемиологии псевдотуморозного панкреатита отсутствуют, поскольку прижизненная биопсия материала железы производится крайне редко, однако специалисты в области гастроэнтерологии отмечают тенденцию к росту заболеваемости. Полноценные сведения о распространенности отсутствуют и в связи с разными подходами к оценке патологии: многие пациенты с псевдотуморозным панкреатитом расцениваются как лица, имеющие ЖКБ, хроническую интоксикацию алкоголем, дуоденальный папиллит и другие заболевания.
Псевдотуморозный панкреатит
Причины
Основными факторами, провоцирующими развитие псевдотуморозного панкреатита, являются длительное злоупотребление алкогольными напитками и билиарная патология (желчнокаменная болезнь и другие заболевания печени и желчевыводящих путей) – более 80% всех случаев вызваны именно этими причинам. Реже псевдотуморозный панкреатит становится следствием приема определенных лекарственных препаратов, других соматических заболеваний. Считается, что псевдотуморозный панкреатит алкогольной этиологии развивается после острого процесса лишь в 10% случаев, в то же время эпизоды обострения панкреатита гораздо чаще диагностируются на фоне длительного хронического воспаления. Доказано, что вероятность хронизации существенно повышается у курящих пациентов.
Билиарнозависимый псевдотуморозный панкреатит (билиарный панкреатит) примерно в половине случаев является следствием желчнокаменной болезни; чаще данная форма патологии регистрируется у женщин, риск ее развития определяется длительностью основного заболевания и локализацией конкрементов. К этиологическим факторам панкреатита билиарного типа также относятся врожденные аномалии желчевыводящих путей, заболевания фатерова сосочка и холедоха. Патогенез панкреатита в таком случае характеризуется постоянным забросом в панкреатический проток агрессивной желчи. Важным механизмом также является лимфогенное поражение панкреатической ткани, преимущественно головки поджелудочной железы, при котором воспалительный процесс с желчного пузыря распространяется по цепи лимфатических узлов.
Лекарственный псевдотуморозный панкреатит развивается при длительном приеме ацетаминофена, эстрогенов и других препаратов. Также хронический панкреатит с гипертрофией паренхимы может иметь наследственную этиологию: данная форма характеризуется планомерным прогрессированием, нарастанием эндокринной и экзокринной недостаточности органа, высоким риском малигнизации.
Симптомы псевдотуморозного панкреатита
Клиническая картина характеризуется преобладанием симптомов сдавления желчевыводящих путей увеличенной головкой поджелудочной железы, признаками эндокринной недостаточности, а также диспепсическим и болевым синдромами. Довольно часто данная форма заболевания является первично хронической и на начальных этапах может протекать бессимптомно. Первым проявлением обычно становится механическая желтуха. Также характерна боль в верхних отделах живота различной интенсивности, которая может длительное время быть единственно жалобой пациента. Несколько позже присоединяется эндокринная (снижение толерантности к углеводам с относительно редкими случаями кетоацидоза, нефропатии) и экзокринная недостаточность (диспепсический синдром и стеаторея).
Несмотря на то, что болевой синдром патогномоничен для панкреатита, при псевдотуморозной форме он встречается лишь у 30-40% пациентов. Боль чаще локализуется в эпигастрии и правом подреберье, возникает после обильного приема пищи, особенно жирной, сохраняется в течение двух-трех часов. Жалобы диспепсического характера включают тошноту, рвоту, а также связанные с дефицитом ферментов и нарушением полостного пищеварения снижение массы тела и диарею.
Диагностика
Диагностика псевдотуморозного панкреатита основана на анализе клинической картины и исключении других заболеваний поджелудочной железы и соседних органов, которые могут вызывать сходную симптоматику, особенно рака головки панкреас. Консультация гастроэнтеролога позволяет выявить некоторые типичные признаки: поскольку характерной чертой псевдотуморозного панкреатита является увеличение органа в размерах, в большинстве случаев головку поджелудочной железы можно пропальпировать через переднюю брюшную стенку. У некоторых пациентов выявляется локальная болезненность при прощупывании поджелудочной железы.
В лабораторных анализах четкие признаки заболевания отсутствуют: возможно некоторое повышение уровня трипсина, липазы, амилазы крови и мочи в период обострения или во время эпизода боли. Более чем у 90% пациентов с псевдотуморозным панкреатитом нарушается толерантность к глюкозе, что определяется при анализе крови натощак и после сахарной нагрузки. Всем пациентам с подозрением на данную патологию проводится определение уровня онкомаркеров (СА 19-9, СА 125, ракового эмбрионального антигена), что позволяет исключить рак поджелудочной железы. С этой же целью определяется уровень панкреатического полипептида, который при воспалительном процессе снижен, а при злокачественном новообразовании повышен.
Высокоинформативный метод диагностики псевдотуморозного панкреатита – УЗИ поджелудочной железы. Данное исследование позволяет определить степень увеличения органа, характерные изменения паренхимы и протоков, наличие или отсутствие кальцинатов. Для уточнения изменений и исключения медленно растущей карциномы проводится компьютерная томография или МРТ поджелудочной железы. С целью визуализации главного панкреатического протока и уточнения характера изменений в нем выполняется ЭРХПГ. В ряде случаев для уточнения диагноза требуется проведение ангиографии сосудов поджелудочной железы (селективная целиакография).
Лечение псевдотуморозного панкреатита
Лечение пациентов с верифицированным диагнозом псевдотуморозного панкреатита в период обострения проводится в отделении гастроэнтерологии. Диетотерапия включает назначение стола №5. Важнейшая роль в терапии отводится этиотропному направлению – устранению причины, вызвавшей заболевание (например, холецистэктомия при ЖКБ, удаление папиллостеноза и другие мероприятия).
Основной целью медикаментозного лечения является коррекция внешнесекреторной и внутрисекреторной недостаточности поджелудочной железы. Назначаются ферментные препараты — панкреатин в комплексе с липазой или солизимом. Недостаточная секреция бикарбонатов компенсируется применением антацидов, которые при сочетании с препаратами кальция также снижают стеаторею.
Для уменьшения дискинетических явлений сфинктерного аппарата назначаются холинолитики. Болевой синдром купируется приемом атропина, спазмолитиков. Хорошим спазмолитическим эффектом в отношении сфинктера Одди обладают гимекромон, мебеверин. В период обострений базисная терапия также включает антибактериальные препараты. При неэффективной медикаментозной терапии отека железы и гиперсекреции ферментов применяются регионарная лучевая терапия и местная гипотермия.
В лечении псевдотуморозного панкреатита высокоэффективны эндоскопические методы. Показаниями к проведению таких вмешательств являются увеличение головки поджелудочной железы со сдавлением холедоха и механической желтухой, а также папиллостеноз, стриктуры препапиллярного отдела. В таких случаях выполняется папиллосфинктеротомия для декомпрессии протоковой системы.
Прогноз и профилактика
Прогноз при данной форме заболевания относительно благоприятный: псевдотуморозный панкреатит характеризуется нечастыми обострениями, медленным прогрессированием; эндокринная недостаточность (панкреатогенный диабет) редко приводит к нефропатии и ангиопатии. Своевременное лечение, а также соблюдение рекомендаций в периоды ремиссии позволяет предупредить прогрессирование. Профилактика заключается в ограничении употребления спиртных напитков, потенциально опасных лекарственных средств, своевременном лечении заболеваний, которые могут стать причиной псевдотуморозного панкреатита.
Источник
Следует обратить внимание, что хронический
панкреатит встречается значительно
чаще, чем принято думать. Объясняется
это тем, что данное заболевание не вполне
достаточно изучено, клинические
проявления его могут быть разнообразными
по форме, а иногда даже протекают
латентно, поэтому нередко хронический
панкреатит не распознается и часто
проходит под различными другими
диагнозами.
При
изучении этиологии данного заболевания
следует знать, что она может быть
обусловлена различными факторами;
как-то: переход острого панкреатита в
хронический, заболевания желчного
пузыря и желчных путей, заболеваний
печени (гепатит, цирроз), заболевания
желудочно-кишечного тракта, значение
алкоголя, значение факторов питания,
нарушения обмена веществ и эндокринных
факторов, значение сосудистого
фактора, аллергии и семейного
фактора.
При хроническом панкреатите, обусловленном
различными этиологическими факторами,
отмечается разрастание соединительной
ткани, ведущее к развитию фиброза с
постепенной атрофией поджелудочной
железы, при этом процесс может развиваться
диффузно и вся железа становится
измененной в размерах и очень плотной,
или изолированно, тогда железа становится
неравномерной, бугристой.
Иногда разрастание соединительной
ткани может ограничиться только головкой
поджелудочной железы, которая становится
плотной, узловатой и, сдавливая общий
желчный проток, может дать клиническую
картину, сходную с клиникой рака головки
поджелудочной железы.
По
клиническим проявлениям хронического
панкреатита следует различать
следующие
клинические
формы: (А. А. Шалагуров, 1967):
1. Хронический
рецидивирующий панкреатит:
а) в стадии
обострения,
б) в стадии
ремиссии.
2. Хронический
панкреатит с постоянным болевым
синдромом.
3. Псевдоопухолевая
форма хронического панкреатита.
4. Латентная
форма хронического панкреатита.
5. Склерозирующая
форма хронического панкреатита.
Хронический рецидивирующий панкреатитразвивается у большинства больных
после перенесенного острого панкреатита.
Клиника его проявляется в виде
приступов, резких болей в верхней
половине живота, сопровождающаяся
обычно рвотой и другими диспептическими
явлениями, повышением температуры.
Такие приступы болей сопровождаются
лейкоцитозом, повышением количества
диастазы в крови и моче. Ремиссия может
иметь различную по времени продолжительность
и исчисляется у одних больных месяцами,
у других годами.
Хронический
панкреатит с постоянными болями.
Характерной особенностью этой формы
хронического панкреатита является то.
что чаще всего он развивается при
заболеваниях желчного пузыря и
желчных путей после холецистэктомии,
при язвенной болезни, хроническом
алкоголизме. При этой форме является
наличие у больных постоянных болевых
ощущений различной интенсивности,
локализующихся в верхней половине
живота в различных ее отделах. У
большинства больных при этом тупые,
сверлящие, опоясывающие боли могут
продолжаться месяцами. Нередко больные
при этом теряют в весе, работоспособность
их снижается. Для диагностики этой
формы большое значение имеет исследование
панкреатических ферментов в
дуоденальном содержимом, при котором
можно обнаружить различные отклонения
от нормы. Определенную роль играет
также исследование гликемической и
диастазной кривых после двойной нагрузки
с глюкозой.
Псевдоопухолевая форма панкреатита
наблюдается при заболеваниях желчных
путей и хроническом алкоголизме.
Воспалительный процесс при этой
форме носит гиперпластический характер
и может локализоваться диффузно и
локально. Гиперпластический процесс в
дальнейшем переходит в склерозирующую
форму панкреатита. Для этой формы
характерны следующие синдромы:
1) Боль в верхней
половине живота, которая локализуется
в зависимости от патологических
изменений в железе.
2) Диспептические
явления, возникающие вследствие
внешнесекреторной недостаточности
поджелудочной железы.
3) Желтуха,
которая появляется в тех случаях, когда
гиперпластический процесс сосредоточен,
главным образом, в головке поджелудочной
железы. Увеличение последних в размерах
ведет сдавливанию общего желчного
протока и развитию механической
желтухи.
Латентная
форма хронического панкреатита
встречается реже, чем выше описанные
формы. Заболевание начинается постепенно.
Сначала отмечается ряд диспептических
явлений. В случаях несоблюдения диеты
у больного развиваются симптомы резко
выраженной внешнесекреторной
(ферментативной) недостаточности
поджелудочной железы, проявляющиеся в
нарушении процессов переваривания и
всасывания пищи в кишечнике. В результате
этого стул становится многократным,
испражнения с характерным гнилостным
запахом и содержанием большого количества
жира (“жировой стул”). Нарушение
процессов пищеварения ведет к резкому
падению веса и прогрессирующему похуданию
больного, хотя аппетит нормальный или
даже повышен. Следует заметить, что
эта форма может проявляться в клинике
не только симптомами внешнесекреторной
недостаточности поджелудочной железы,
но и сочетается одновременно с нарушениями
внутрисекреторной функции ее, а у
некоторых больных нарушения инсулярного
аппарата могут даже занять первое место.
Склерозирующая
формахронического панкреатита может
развиться под влиянием различных
вышеизложенных этиологических моментов.
Диагностика представляет большие
трудности. Эта форма панкреатита может
протекать у одних больных без желтухи,
но с симптомами внешней и внутренней
секреторной недостаточности
поджелудочной железы, у других — с резко
выраженной желтухой, когда приходится
дифференцировать заболевание от рака
поджелудочной железы к обтурацией
общего желчного протока камнем.
При
разборе истории болезни больного
хроническим панкреатитом необходимо
дать оценку диагностического значения
определения амилазы мочи и крови,
липазы, трипсина, уделить внимание
на важность сопоставления полученных
данных с исследованиями ферментов
поджелудочной железы и дуоденальном
содержимом.
Для
исследования внешней секреции применяют
стимуляцию поджелудочной железы
секретином. Нарушение внешней секреции
можно выявить также с помощью
радиоизотопной индикации; по экстракции
жиров и белков, меченных радиоизотопом,
можно судить о степени нарушения внешней
секреции поджелудочной железы.
Наиболее
полное представление о нарушении
внутренней секреции получают при
изучении гликемической кривой после
двойной сахарной нагрузки. В целом
лабораторные методы исследования не
имеют решающего значения в диагностике
различных форм хронического панкреатита,
кист и опухолей поджелудочной железы.
Наибольшую ценность в этом отношении
представляют рентгенологические методы
исследования — контрастное исследование
желудка и 12-перстной кишки,
ретропневмоперитонеум с томографией
поджелудочной железы, холангиографиях,
дуоденография и дуоденоскопия,
целиакография. Наиболее достоверен и
информативен метод скенирования железы.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В современной гастроэнтерологии присутствуют три различных точки акцентирования при определении и описании псевдотуморозного панкреатита (ПП). Первая указывает на хроническое воспаление поджелудочной железы (pancreas) с преимущественным поражением головки этого органа. Вторая в соответствии с названием заболевания («псевдоопухолевый» в переводе с лат.) подчеркивает увеличение железы и как непосредственное следствие этого — сдавливание протоков и близлежащих органов. Третья связывает заболевание преимущественно с развитием кист, ведущим к функциональным осложнениям со стороны желчного пузыря.
Классификация
Болезнь рассматривается как в рамках общей типологии хронического панкреатита (ХП), так и в качестве явления, наделенного специфическими признаками. Специфика сконцентрирована, в основном, на патогенетических архетипах, ассоциированных с увеличением pancreas:
- отеки (в начальной стадии хронического панкреатита, при слабо выраженном некрозе);
- кистоз (преимущественно вторичный, неврожденный);
- фиброз тканей;
- рост количества и размеров конкрементов в теле и протоках железы.
Образование кист отмечается у 30% — 50% больных. Развитие механической желтухи вследствие отека или прогрессирования фиброза происходит по различным данным в 20% — 35% случаев. Данные категории являются пересекающимися примерно на 30%.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Симптомы заболевания
Наряду с общими характеристиками ХП (боли в животе, иррадиирующие в спину, проявления диспепсии), при псевдотуморозном панкреатите наиболее выражены следующие субъективные и объективные маркеры:
- Боль во всех панкреатических локациях, но в правом подреберье отмечается в несколько раз чаще, чем в левом.
- Тошнота, переходящая в рвоту на болевом пике.
- Запор или понос в 35% — 40% течения заболеваний.
- Механическая желтуха, сопровождающаяся пожелтением склер, пальцев, лица и (иногда) — кожи всего тела.
- Более тяжелая и затяжная клиника, чем, в среднем, при других формах ХП. Довольно быстро приводит к потере веса из-за недостаточного питания (по причине боязни вызвать приступ).
Важно: описанная симптоматика не является обязательной и узко специфичной. Схожая картина может наблюдаться при язвах желудка и 12-перстной кишки, колитах, гепатитах, гастритах и злокачественных опухолях pancreas.

Этиология
Заболевание может развиваться как следствие любой формы ХП. Его зарождению способствуют такие «классические» факторы как хронический алкоголизм, нарушение питания, лекарственные отравления, а также курение и другие причины длительного стеноза сосудов, протоков и гладкой мускулатуры. Наряду с токсико-метаболическими механизмами указываются непосредственные процессы, предвосхищающие псевдоопухоли: кистозные образования, псевдо гипертрофии, а также панкреатит ксантогранулематозного характера.
Исследования последних лет показывают преимущественную ассоциированность псевдотуморозных проявлений в pancreas с аутоиммунным панкреатитом и воспалениями инфекционного генеза, связанными с микоплазмами различных видов.
У пожилых людей встречается псевдоопухолевый панкреатит без хронического или острого воспаления поджелудочной железы в анамнезе. У них возрастная протоковая папиллярная гиперплазия может вызывать неоднородный фиброз на периферии поджелудочной железы. Фиброз, в зависимости от иммунного статуса и наличия патологий ЖКТ, способен разрастаться, переходя иногда в злокачественную форму.
Патогенез
Понимание механизмов болезни пациентом — это первый шаг не только на пути к выздоровлению, но и в становлении ответственности за собственное здоровье.
Рассмотрим современные воззрения на патогенез псевдотуморозного панкреатита.
Роль аутоиммунных процессов
Отличительной чертой патологии аутоиммунного характера является интенсивное воспаление, приводящее к клеточной инфильтрации вокруг средних и крупных междольковых протоков. Постепенно они вовлекаются в процесс. Инфильтрат полностью заполняет каналы, что способствует росту в их просвете эпителиальных тканей, создающих характерную звездообразную структуру. Стенки поражаются предуктальным фиброзом. Если склеротические изменения затрагивают и сосуды, железистая ткань теряет сопротивляемость к воспалению и деструкции.
Головка железы при псевдотуморозном панкреатите аутоиммунной природы увеличивается с вероятностью 80%. Стенки вирсунгова протока утолщаются. В сочетании с давлением pancreas на 12-перстную кишку это приводит к нарушению проходимости желчи и к холециститу. В тяжелых случаях инициируются патогенные процессы в печени.
Токсико-метаболическая природа псевдотуморозного панкреатита
Хроническое отравление этанолом или острое воспаление лекарственного характера значительно увеличивают концентрацию белка в панкреатическом соке. Аминокислотные осадки являются своеобразным клеем для кальцификации протоков. Осаждение CaCO3 в просветах под влиянием алкоголя было доказано в серии патологоанатомических исследований.
Образование камней, в свою очередь, приводит к обструкции протоков и изъязвлению эпителия его стенок. Восходящий фиброз и ацинарная дистрофия приводят к хроническому панкреатиту с образованием кист в теле железы и кальцификатов (камней, конкрементов) в протоках.
Действие происходит на фоне угнетения клеточной энергетики из-за окисления их мембран свободными радикалами, образующимися при метаболизме ядов.
Диагностика заболевания
После оценки врачом анамнеза и симптоматики подозрение в большинстве выраженных случаев падает на хронический панкреатит. Обязательным этапом комплексного обследования считается определение значений ключевых параметров биохимии. О псевдотуморозном панкреатите могут свидетельствовать:
- Повышение уровней билирубина, лейкоцитов, ферментов (трипсин, амилаза) и специфических кислот в крови.
- Динамический рост СОЭ (при сравнении двух анализов с небольшим временным промежутком).
- Превышение физиологической нормы значениями билирубина и амилазы в моче.
Рентгенологическое обследование и/или компьютерная томография с использованием контрастных жидкостей показывают увеличение pancreas и изменение ее формы. На изображениях различимы отдельные или вместе взятые морфологические признаки псевдотуморозного панкреатита. Кроме общей характеристики — увеличения органа — неоднородность и бугристость структуры говорит о фиброзе железистой части, а локальные контрасты — о наличии конкрементов.
Для изучения проходимости протоков используют малоинвазивное эндоскопическое вмешательство.
В обязательный перечень исследований входит анализ состояния желчного пузыря и его протоков.
Специфическим тестом является анализ на серологические маркеры. При аутоиммунных псевдоопухолях концентрация сыворотки IgG4 вырастает до патологического уровня.
Используется в качестве подтверждающей акции и пробная терапия стероидами. Псевдотуморозные панкреатиты на ее фоне показывают значительное уменьшение показателей воспаления и снижение болевого синдрома.

Дифференциальный диагноз
К сожалению, большинство псевдотуморозных заболеваний на запущенных стадиях крайне сложно отделить от рака поджелудочной железы.
Анализы значений онкомаркеров дают положительный ответ по злокачественным опухолям с большой вероятностью только на фоне исключения панкреатита.
Мнения онкологов и панкреатологов по показательности гистологических исследований данных биопсий зачастую расходятся. Дело в том, что при заборе пробы может быть собрано недостаточное количество материала, да и попасть иглой в небольшое скопление клеток бывает очень непросто.
В то же время, параллельное исследование УЗИ с тонкоигольной биопсией значительно увеличивают эффективность дифференцированной диагностики. Если существуют сомнения в диагнозе, проследите, чтобы ваш лечащий врач направил вас именно на это обследование.
Так как оперативные вмешательства иногда проводят по ситуативным показаниям, то окончательное выявление онкологического заболевания осуществляется уже интраоперационно. Берется достоверная проба и отправляется на срочную биопсию, результаты которой могут влиять на дальнейший ход хирургического вмешательства.
В исключении заболеваний желчного пузыря, печени, желудка и 12-перстной кишки определяющую роль играют томографические и эндоскопические исследования этих органов.

Лечение
Показаниями к проведению оперативного вмешательства являются:
- обструкция вирсунгова протока;
- осложнения по геморрагическому типу;
- непроходимость 12-перстной кишки;
- кистоз с развитием нагноений;
- Развитие (или риск) наркотической зависимости при длительном безуспешном лечении болевого синдрома.
Кистоз оперируют обычно малоинвазивными способами.
Консервативная терапия включает в себя прием анальгетиков, спазмолитиков и ферментное замещение (чаще всего, панкреатин). Антибиотики назначают в случае необходимости.
Диета в начальной стадии заболевания предусматривает преобладание белковой пищи и среднеминерализованной воды. Оптимальной тактикой на период обострений считается голодание в течение нескольких дней (с подключением внутривенного питания). Затем постепенно вводят разваренные, перетертые каши и нежирное мясо.

Прогноз и перспективы
Псевдотуморозный панкреатит представляет собой самый сложный вариант течения хронического панкреатита. Диагностика заболевания констатирует наличие целого комплекса серьезных проблем с органами ЖКТ. На выраженной стадии заболевания без оперативного вмешательства не обойтись. Хорошая новость заключается в том, что все виды резекций и дренажей отработаны в специализированных клиниках настолько, что риск развития осложнений после манипуляций ненамного превышает таковой при обычном аппендиците. Но сохранить здоровье, все-таки, гораздо проще, чем его вернуть…
Меры по профилактике псевдотуморозного панкреатита за малым исключением совпадают с общими рекомендациям по предотвращению хронического воспаления поджелудочной железы. Это, прежде всего, отказ от крепкого алкоголя или полное исключение всех его видов (если вы уже больны). Следующие по важности факторы, которые зависят от самих людей — это умеренность в еде, соблюдение режима дня и отказ от курения.
Обратите особое внимание: учитывая актуальность аутоиммунной и инфекционной (микоплазменной) этиологии, можно посоветовать не испытывать энергетику организма на прочность. Для этого следует беречь себя от совершенно необязательных простуд, травм, затяжных депрессий и незащищенного секса.
Полезное видео: Что необходимо знать о псевдотуморозном панкреатите
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник


