Пролежни и язвы желудка

Трофические язвы – это длительно незаживающие открытые раны, которые могут появляться без участия травмирующего агента. Механизм их возникновения – отсутствие должного кровообращения, нарушение микроциркуляции крови в тканях. Как результат – некротическое отторжение тканей. В этот процесс обычно вовлекаются ткани нижних конечностей. Первое отличие трофической язвы от пролежня – локализация. Вторые появляются на лопатках, затылке, крестце и пятках длительно лежащего человека.
К категории трофических язв относят раны, которые не заживают в течение 4-6 недель. Если затягивать с лечением, то рана углубляется, и в патологический процесс оказывается втянутой не только кожа, но и низлежащие ткани (подкожная клетчатка, мышцы). Лечение занимает длительное время и направлено оно, прежде всего, на устранение первопричины появления повреждения на коже. Когда трофическая язва заживает, на коже остается глубокий рубец.
Причины появления трофических язв
Существует множество факторов, действие которых создает оптимальные условия для появления трофических язв. Среди них основную позицию занимают болезни сердечнососудистой системы, но также большую роль в патогенезе играют нарушение обмена веществ и некоторые инфекции. Тогда как причина появления пролежней всего одна – длительное отсутствие движения и лежание в одной позе. Это стоит помнить, в диагностировании трофической язвы и пролежня.
Основные причины появления трофических язв:
- варикозное расширение вен;
- закупорка вен тромбами;
- атеросклероз;
- сахарный диабет;
- васкулит, тромбофлебит – воспаление стенки сосуда;
- сердечная недостаточность;
- генерализованная бактериальная инфекция – туберкулез, сифилис;
- паразитарные заболевания – онхоцеркоз, лейшманиоз;
- рак кожи;
- лучевая болезнь.
Согласно статистике более половины трофических язв приходится на варикозное расширение вен нижних конечностей. Все заболевания сердечнососудистой системы, как и варикоз, приводят к тому, что ткани ступней и голеней недополучают кислорода и питательных веществ. Если первоначальную болезнь не лечить, то клетки, которым не хватает нутриентов, массово отмирают, а на их месте образовывается дефект. В этом и заключается еще одно их отличие от пролежней. Трофическая язва появляется не в месте сдавливания тканей, а в наиболее низко расположенном участке тела, где затрудняется отток крови.
При сахарном диабете из-за постоянно повышенного уровня глюкозы в крови происходит гликозилирование белков стенки сосудов – присоединение свободной глюкозы к коллагену и эластину. Это приводит к снижению проницаемости стенки сосуда, жидкость перестает двигаться из крови в межклеточное пространство и обратно, снова нарушается питание тканей.
Важно! Диабетикам стоит быть особенно внимательным к таким ранам, так как при диабете процесс естественного заживления сильно замедлен. Трофическая язва с легкостью может перейти в гангрену, после чего спасти конечность уже не получится.
Стадии язвенного процесса
Во время своего развития язва проходит 4 стадии, суть которых не отличается от стадий развития обычной раны и пролежня. Трофическая язва развивается месяцами и заживает еще дольше, в отличие от других дефектов кожи.
Последовательность развития:
- Некроз и экссудация. Вначале кожа бледнеет из-за нарушения притока крови. Далее в этом участке формируются зоны некроза, которые со временем углубляются. Ткани вокруг отекают, воспаляются.
- Формирование грануляционной ткани (основы будущего рубца). Это происходит после очищения раны от отмерших тканей. Обычно организм сам с этим справляется, но с трофической язвой этот процесс затягивается на месяцы, а иногда – годы.
- Затягивание раны. Язва полностью заполняется грануляциями.
- Формирование рубца.
Основные отличия простой раны от трофической язвы приведены в таблице.
| Трофическая язва | Рана |
| Заживает дольше 6 недель | Заживает меньше 6 недель |
| Тенденция к заживлению не наблюдается | Заживление происходит самостоятельно, согласно стадиям |
| Мало грануляционной ткани, она вялая, темного цвета | Грануляционной ткани много, цвет красно-розовый |
| Появляется среди измененных, атрофированных тканей | Окружающие ткани не изменены |
| Обильно выделяется экссудат, язва покрыта пленкой фибрина | Экссудат выделяется только в первые дни заживления, отсутствует фибрин и некротические ткани |
| Присутствует посторонняя микрофлора | Наличие микрофлоры не характерно |
Симптоматика трофических язв
В зависимости от причин возникновения трофические язвы проявляют себя разными симптомами. Общий признак виден невооруженным глазом – дефект кожи, который не заживает месяц и более.
Признаки язв венозного происхождения
Будучи внимательным к своему здоровью, человек может заранее предвидеть развитие таких ран по следующим признакам:
- сильно отекают ноги;
- появляется чувство зуда и жжения в ногах;
- учащаются судороги (особенно в ночное время суток);
- участок кожи, где нарушено питание, становится более темным из-за накопления пигмента меланина, со временем это темное пятно растет;
- появляется боль при нажатии на пораженный участок;
- в центре гиперпигментированной зоны появляется белое пятно – некротизованный эпидермис.
Важно! Обратившись за помощью к сосудистому хирургу или флебологу на начальных этапах, можно уберечь себя от развития трофических язв, но с появлением некроза, лечение придется направить не только на вены, но и на образовавшуюся рану.
На дальнейших этапах некроз распространяется вглубь кожи и мягких тканей. Этот процесс может затронуть даже кость. Сама рана и ткани вокруг становятся болезненными на ощупь. Из нее выделяется экссудат – прозрачный, с примесью крови или гнойный. Неприятный запах от язвы свидетельствует о присоединении вторичной микробной инфекции.
Симптомы язвы при диабете
Люди с диагностированным сахарным диабетом хорошо знают о возможных последствиях несоблюдения нужной им диеты. Но симптомы развивающейся трофической язвы улавливают не все. К ним относят:
- снижение чувствительности и онемение ног (процесс начинается с отмирания нервных окончаний);
- спонтанные боли в ногах;
- появление диабетической язвы на ступне – на фалангах больших пальцев, пятках.
Признаки язв при атеросклерозе
Атеросклеротические бляшки – скопление липидов, холестерина и солей в стенке артерии, которое, увеличиваясь, перекрывает ее русло. Основные признаки поражения артерий нижних конечностей:
- хромота на одну ногу без видимой причины, мышечная слабость;
- сниженная чувствительность в ноге;
- небольшой размер и плотная структура раны;
- в скором времени после первой раны появляется еще несколько.
Лечение
При выявлении указанных симптомов необходимо срочно обратиться к флебологу или сосудистому хирургу. Еще лучше, если пациент, зная о своей хронической патологии (варикоз, гипертензия, диабет и т.д.), регулярно посещает врача с целью профилактического осмотра. Лечение трофических язв носит комплексный характер и требует большого терпения. Такая терапия так же сильно отличается от лечения пролежней, поэтому важно не ошибиться с диагнозом. В первую очередь, лечение должно быть направлено на устранение (или переведение в стадию ремиссии) основного заболевания, которое стало причиной появления дефекта. Кроме этого, отдельное лечение назначается и для устранения патологии кожи.
Начать стоит с усвоения правил ухода за раной. Первичная обработка проводится в стационаре в стерильных условиях и с предварительным обезболиванием. Рану промывают физраствором, удаляют отмершие ткани, снова промывают раствором антибиотиков и накладывают стерильную повязку. В дальнейшем пациенту назначают перевязки раны каждые несколько дней.
Важно! Не стоит мочить трофическую язву водой в душе или водоеме, это приведет к повторному инфицированию раны.
Медикаментозное лечение трофических язв состоит из нескольких курсов препаратов разной направленности. Среди необходимых пациенту лекарств есть следующие:
- Средства, укрепляющие венозную стенку и антикоагулянты (Гепарин, Аспирин, простагландины). Препараты с этими компонентами применяются в виде мазей на непораженную кожу, таблеток или инъекций, в зависимости от состояния больного.
- Антибиотики для устранения и профилактики микробного заражения – Левомицентин, Мирамистин и др. Средства назначают для приема внутрь и промываний раны.
- Средства, ускоряющие заживление тканей (Сульфаргин и др.).
- Пероральные обезболивающие.
- Витаминные комплексы для укрепления общего состояния.
Кроме медикаментозного лечения также эффективна физиотерапия. Если состояние пациента позволяет, ему назначают УФ-облучение раны, гипербарическую оксигенацию, лазеротерапию.
Хирургическое вмешательство на пораженной конечности можно проводить только после окончания курса лечения и заживления раны. Оперативное лечение нужно для удаления пораженных вен и нормализации кровотока.
Осложнения и профилактика
Длительное игнорирование раны и отказ от лечения основного заболевания приводит к развитию тяжелейших последствий, которые не всегда удается устранить даже опытным врачам. Наиболее распространенные осложнения трофических язв:
- вторичная бактериальная инфекция (микробный дерматит, столбняк, пиодермия, экзема);
- распространение гнойного процесса (остеомиелит, флегмона, сепсис);
- массовое отмирание тканей (гангрена);
- развитие онкологического процесса в ране.
Предотвратить развитие трофической язвы можно, внимательно относясь к своему телу. Не стоит пускать на самотек течение таких серьезных болезней, как варикоз или диабет. Своевременный визит к врачу и соблюдение его рекомендаций может уберечь вас от тяжелых последствий.
Другими факторами профилактики являются соблюдение правил личной гигиены, принципов рационального питания, правильного подбора обуви. С особым вниманием отнеситесь к появлению угрожающих симптомов. Не стоит заниматься самолечением: трофические язвы практически невозможно вылечить в домашних условиях.
Видео
212
Источник
22.
Некроз, гангрены трофические язвы,
пролежни.
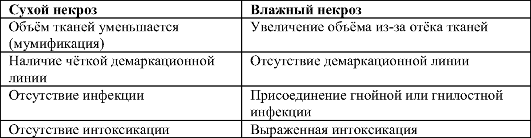
• Сухой
(коагуляционный) некроз характеризуется
постепенным подсыханием погибших тканей
с уменьшением их объёма (мумификация)
и образованием чёткой демаркационной
линии, разделяющей погибшие ткани от
нормальных, жизнеспособных. При этом
инфекция не присоединяется, воспалительная
реакция практически отсутствует. Общая
реакция организма не выражена, признаков
интоксикации нет.
• Влажный
(колликвационный) некроз характеризуется
развитием отёка, воспалением, увеличением
органа в объёме, при этом вокруг очагов
некротизированных тканей выражена
гиперемия, имеются пузыри с прозрачной
или геморрагической жидкостью, истечение
мутного экссудата из дефектов кожи.
Чёткой границы поражённых и интактных
тканей нет: воспаление и отёк
распространяются за пределы
некротизированных тканей на значительное
расстояние. Характерно присоединение
гнойной инфекции. При влажном некрозе
развивается тяжёлая интоксикация
(высокая лихорадка, озноб, тахикардия,
одышка, головные боли, слабость, обильный
пот, изменения в анализах крови
воспалительного и токсического
характера), которая при прогрессировании
процесса может привести к нарушению
функции органов и гибели пациента.
Сухой
некроз формируется
при нарушении кровоснабжения небольшого,
ограниченного участка тканей, возникающем
не сразу, а постепенно. Чаще сухой некроз
развивается у больных с пониженным
питанием, когда практически отсутствует
богатая водой жировая клетчатка. Для
возникновения сухого некроза нужно,
чтобы в данной зоне отсутствовали
патогенные микроорганизмы, чтобы у
пациента не было сопутствующих
заболеваний, значительно ухудшающих
иммунные реакции и репаративные процессы.
Развитию
влажного способствуют:
• острое
начало процесса (повреждение магистрального
сосуда, тромбоз, эмболия);
• ишемия
большого объёма тканей (например, тромбоз
бедренной артерии);
• выраженность
в поражённом участке тканей, богатых
жидкостью (жировая клетчатка, мышцы);
• присоединение
инфекции;
• сопутствующие
заболевания (иммунодефицитные состояния,
сахарный диабет, очаги инфекции в
организме, недостаточность системы
кровообращения).
Гангрена
— определённый вид некроза, отличающийся
характерным внешним видом и обширностью
поражения, в патогенезе которого
существенное значение имеет сосудистый
фактор.
Характерный
внешний вид тканей — их чёрный или
серо-зелёный цвет. Такое
изменение окраски связано с разложением
гемоглобина при контакте с воздухом.
Поэтому гангрена может развиться только
в органах, имеющих сообщение с внешней
средой, воздухом (конечности, кишечник,
червеобразный отросток, лёгкие, жёлчный
пузырь, молочная железа). По этой причине
не бывает гангрены мозга, печени,
поджелудочной железы. Очаги некроза в
этих органах внешне выглядят совсем
иначе.
Поражение
целого органа или большей его
части. Возможно
развитие гангрены пальца, стопы,
конечности, жёлчного пузыря, лёгкого и
пр. В то же время не может быть гангрены
ограниченной части тела, тыльной
поверхности пальца и т.д.
В
патогенезе некроза основное значение
имеет сосудистый фактор. Его
влияние может сказаться как в начале
развития некроза (ишемическая гангрена),
так и на более позднем этапе (нарушение
кровоснабжения и микроциркуляции при
гнойном воспалении). Как и все виды
некроза, гангрена может быть сухой и
влажной.
Трофическая
язва
— поверхностный дефект покровных тканей
с возможным поражением глубже расположенных
тканей, не имеющий тенденций к заживлению.
Трофические
язвы обычно образуются при хронических
расстройствах кровообращения и
иннервации. По этиологии выделяют
атеросклеротические, венозные и
нейротрофические язвы. Трофическая
язва всегда находится в центре трофических
расстройств, покрыта вялыми грануляциями,
на поверхности которых находится фибрин,
некротические ткани и патогенная
микрофлора.
Пролежни
—
асептический некроз кожи и расположенных
глубже тканей вследствие нарушения
микроциркуляции из-за их длительного
сдавливания.
После
операции пролежни обычно образуются у
тяжёлых пожилых больных, долго находящихся
в вынужденном положении (лёжа на спине).
Наиболее
часто пролежни возникают на крестце, в
области лопаток, на затылке, задней
поверхности локтевого сустава, пятках.
Именно в этих областях довольно близко
расположена костная ткань и возникает
выраженное сдавление кожи и подкожной
клетчатки.
Профилактика
• ранняя
активизация (по возможности ставить,
сажать пациентов или хотя бы поворачивать
с боку на бок);
• чистое
сухое бельё;
• резиновые
круги (подкладывают в области наиболее
частых локализаций пролежней для
изменения характера давления на ткани);
• противопролежневый
матрац (матрац с постоянно изменяющимся
давлением в отдельных секциях);
• массаж,обработка
кожи антисептиками.
Стадии
развития
• Стадия
ишемии: ткани
становятся бледными, нарушается
чувствительность.
• Стадия
поверхностного некроза: появляются
припухлость, гиперемия, в центре
образуются участки некроза чёрного или
коричневого цвета.
• Стадия
гнойного расплавления: присоединяется
инфекция, прогрессируют воспалительные
изменения, появляется гнойное отделяемое,
процесс распространяется вглубь, вплоть
до поражения мышц и костей.
Лечение.
Местная
обработка пролежней зависит от стадии
процесса.
• Стадия
ишемии — кожу
обрабатывают камфорным спиртом,
вызывающим расширение сосудов и улучшение
кровотока в коже.
• Стадия
поверхностного некроза — область
поражения обрабатывают 5% раствором
перманганата калия или 1% спиртовым
раствором бриллиантового зелёного.
Указанные вещества оказывают дубящий
эффект, создают струп, препятствующий
присоединению инфекции.
• Стадия
гнойного расплавления — лечение
осуществляют по принципу лечения гнойной
раны. Следует отметить, что значительно
легче пролежни предупредить, чем лечить.
Соседние файлы в папке 5 зачет
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Пролежнями называют язвы, которые являются признаками серьезных осложнений многих заболеваний, развивающихся из-за нарушения кровоснабжения тканей или вследствие их сдавливания с последующим смещением. Патологии характерны не только для лежачих больных, пролежни могут возникать при любом внешнем давлении на кожу. Особенно часто они формируются в зонах костных выступов. Пролежням подвержены пациенты, страдающие нарушением иннервации (снабжения нервами) кожи вследствие заболеваний спинного мозга. У больных такие язвы часто возникают на голове, ягодицах, пятках.
Стадии пролежней и особенности их лечения
В поисках эффективных методов лечения пролежней врачами было испробовано множество средств, но до сих пор оптимального способа борьбы с ними не было найдено. Каждое медзаведение использует свои методы, которые считает максимально результативными. Сложность лечения пролежней заключается в пассивном кровоснабжении в местах сдавливания тканей при длительной обездвиженности лежачего больного.
Стадии патологии:
- Легкие повреждения кожи.
- Поражение кожи, жировой клетчатки.
- Поражение мышц.
- Глубокие раны до костей.
Существует два типа лечения пролежней – хирургическое и консервативное. Первое применяется исключительно при тяжелых стадиях патологии, которые трудно поддаются лечению, долго не заживают. Консервативные мероприятия нацелены на активизацию кровоснабжения поврежденных тканей, очищение ран от отмерших масс, заживление кожных поражений. Как лечить пролежни у лежачего больного, определяет врач, в зависимости от степени развития патологии.
Лечение пролежней 1 и 2 степени
На начальной стадии развития опрелостей должны активно проводиться профилактические меры прогрессирования отмирания клеток ткани, поскольку на этом этапе происходит лишь гиперемия кожи, и появляются уплотнения. Врач проводит оценку состояния пациента, чтобы выявить или исключить внешние и внутренние факторы риска прогрессирования язв. Далее назначается лечение всех имеющихся патологий и сопутствующих синдромов, которые усугубляют ситуацию. Специалист может назначить:
- Дезинтоксикацию организма (гемодез, переливание крови).
- Иммуностимулирующую терапию (прием иммуностимуляторов, витаминов).
- Устранение постоянного давления (переворачивание больного каждые 2 часа).
- Сокращение давления на ткани при помощи специальных средств – пластиковых шин, противопролежневых матрасов, подушек, прокладок и т.д.
Как лечить глубокие пролежни 3 и 4 стадии
На третьей стадии происходит активное отмирание кожи и подкожного жирового слоя. Лечение пролежней у лежачих больных, как правило, подразумевает хирургическое вмешательство (чистка язвы от гноя и некроза, абсорбция отделяемой раны с защитой от высыхания). На 3 стадии патологический процесс быстро распространяется на соседние участки кожи, где также нарушено кровоснабжение. В это время нельзя бездействовать, кожа уже не может самостоятельно регенерироваться. Удаление отмершей ткани (некрэктомию) необходимо проводить до проявления капиллярного кровотечения.
Затем врач проводит очищение пролежней при помощи антибиотиков широкого спектра действия, местных антисептических средств. При лечении такого рода язв используют препараты некролитического действия (Коллагензин, Химотрипсин, Трипсин), противовоспалительные средства (Альфогин, Вулнузан, Гидрокортизон), стимуляторы восстановления тканей (Винилин, Бепантен, Метилурацил), препараты для нормализации микроциркуляции лимфы (Трибенозид, Пирикарбат).
Четвертая стадия характеризуется глубоким некрозом с поражением мышечных тканей, сухожилий и костей. Лечение представляет собой иссечение отмершей ткани, абсорбцию пролежня и увлажнение заживающей раны. После прекращения острой фазы процесса некроза врач поднимает вопрос о хирургическом лечении. Такая чистка язвы проводится, чтобы сохранить максимальное количество живых тканей. Одновременно с этим осуществляется физиотерапевтическое лечение язв, назначается курс антибиотиков и антисептиков.
Лечение болезни в зависимости от места расположения
Пролежни образуются у лежачих больных из-за сдавливания сосудов и кожи, вследствие чего нарушается кровоснабжение и происходит отмирание клеток ткани в зонах максимального давления на тело. Так, при положении лежа на боку, язвы образуются на бедре, лодыжке, колене. Если больной долго лежит на животе, ранки появляются на скулах, лобке. При положении лежа на спине, ранки могут открыться на пятках, крестце, локтях, затылке, копчике, лопатках. Уход за пролежнями и их лечение осуществляется в зависимости от места образования.
Чем лечить пролежни на пятках
Для лечения язв на пятках желательно использовать специальные повязки «Комфил» (Дания), их наклеивают на поврежденные участки кожи. Повязка оказывает антисептическое действие и предупреждает дальнейшее инфицирование. В случае загрязнения раны или образования в ней гноя, язву сначала чистят, а затем дезинфицируют препаратом «Протеокс» или аналогичными средствами – перекисью водорода, маслом чайного дерева, хлоргексидином в спрее, раствором зеленки.
Пролежни на ягодицах
Для излечения от пролежней и восстановления кровоснабжения тканей необходимо прекратить негативное воздействие повреждающей силы. Пока вы не освободите пораженные участки от давления, никакие мази или порошки не помогут. Далее, при грамотном лечении произойдет отторжение отмерших тканей, и рана постепенно заживет. Так, лечение язв на ягодицах основывается на 3 основных этапах:
- Восстановление кровообращения в местах повреждения кожи.
- Оказание помощи тканям при отторжении некроза.
- Очищение раны и применение заживляющих средств.
Пролежни на ягодицах часто лечат препаратами, содержащими серебро. Такие средства обладают антисептическими свойствами и снижают болевые ощущения. Кремы и мази, в составе которых есть серебро, способствуют быстрому заживлению ран. Лекарственные средства на основе спирта часто использовать не рекомендуется, поскольку они могут пересушивать кожу.
На копчике
Для лечения ран, образовавшихся на копчике, используйте повязки, смоченные в растворе коньяка с солью (в соотношении 30 г соли на 150 г коньяка). Повязки лучше накладывать под компрессную бумагу, по необходимости ее меняя. Перед сменой повязки на новую обязательно промывайте пролежни от соли. Для заживления ран можете использовать такие средства, как Левосин, облепиховое масло, Солкосерин. Если язвы загноились, необходимо применить антисептические или антибактериальные средства (стрептоцид в порошке, борную кислоту).
Способы лечения заболевания в домашних условиях
Лечение пролежней у больных, которые находятся дома, представляет определенные сложности. В домашних условиях тяжело провести качественную чистку загноившейся раны и обеспечить хороший газообмен, необходимый для восстановления ткани. Наряду с народными средствами и лекарственными препаратами, обязательно используйте для лечения язв современные средства, например, удобный антисептический пластырь, созданный из новейших материалов, или противопролежневые матрасы.
Лекарственные препараты
Чтобы на поврежденном участке кожи быстрее произошло отторжение мертвых тканей, и начался процесс заживления, применяйте специальные лекарственные препараты (например, Ируксол). При необходимости, во время первичной обработки пролежней удалите некроз при помощи специальных инструментов. Когда язва будет очищена от отмерших тканей, ее перевязывают бинтами с анальгетиками, накрывают гидроколлоидными повязками (Гидросорб, Гидрокол) или делают компресс с ранозаживляющим препаратом. При инфицировании пролежней используются местные антибактериальные средства.
Наружное лечение: мази и крема
Для лечения ран нельзя использовать размягчающие мази или накладывать глухие повязки, которые перекрывают доступ кислорода. На начальных этапах и при сухом отмирании тканей воздержитесь от влажных повязок. Все перечисленные действия могут привести к образованию влажного некроза и активному отмиранию клеток. Антибактериальные средства назначаются в случае образования влажной раны с гноем или при мокром некрозе кожных тканей. Для облегчения состояния пациента допустимо применение:
- мази Вишневского;
- «Боро-Плюс»;
- Бепантена;
- мази «Аутенрита».
Противопролежневые матрасы
Одним из самых эффективных средств, предотвращающих образование пролежней, считается противопролежневый матрас. Такие изделия постоянно меняют давление, оказываемое на разные участки тела, посредством частого надувания и сдувания воздуха в специальных камерах матраса. Поочередная смена точек давления гарантирует ликвидацию причин возникновения пролежней и сохраняет нормальную активность циркуляции крови в сдавливаемых тканях.
Народные средства
Лечение народными средствами – вспомогательная мера борьбы с пролежнями. Практически все народные методы лечения основываются на использовании лекарственных растений, благодаря чему у больного может проявиться аллергическая реакция. Актуальность применения народных средств зависит от степени заболевания, поэтому перед их использованием следует проконсультироваться с врачом о целесообразности подобного лечения. Вот некоторые методы нетрадиционной медицины, помогающие в борьбе с пролежнями:
- Несколько раз в день смазывайте раны свежим соком медуницы.
- Ошпарьте 1 столовую ложку измельченных молодых листьев бузины кипящим молоком и прикладывайте их к язве дважды в день.
- Разрежьте листья каланхоэ вдоль, приложите свежим срезом к ранам, закрепите пластырем или бинтом и оставьте на ночь.
- Если пролежни образовались на голове, смешайте водку с шампунем (1:1) и мойте волосы этим раствором.
- Сделайте смесь столовой ложки измельченных цветков календулы и 50 г вазелина, наносите ее на язвы дважды в день.
- 1-2 раза в день делайте примочки из свежего картофеля. Для этого пропустите его через мясорубку (или используйте комбайн) и смешайте кашицу с медом (1:1). Поместите смесь на тонкую салфетку и приложите ее к язве.
- На ночь делайте компресс с рыбьим или медвежьим жиром, используя стерильную повязку.
- Чтобы влажный пролежень скорее подсох, посыпайте его 1 раз в день крахмалом.
- Систематически на ночь привязывайте к ранам свежие капустные листья. Через 10-14 дней вокруг пролежней должны появиться красные пятнышки – это свидетельствует о процессе заживления язв.
- Ежедневно обрабатывайте пролежни крепким раствором марганцовки (добавьте в воду столько порошка, чтобы она окрасилась в ярко-розовый цвет).
Хирургическое лечение
Хирургическое вмешательство происходит исключительно после предписания врача и по строгим показаниям. Неправильное или нецелесообразное хирургическое лечение может усугубить болезнь, например, увеличить площадь пролежней. Прежде всего, врачи оценивают вероятную эффективность хирургических методов лечения, и только если прогноз позитивный, применяется один из методов лечения: свободная кожная пластика, пластика с местными тканями, иссечение язвы с сопоставлением краев пролежня.
Не всегда хирургическое лечение дает ожидаемые результаты. Бывает, что пересаженная кожная ткань плохо приживается на пораженном участке тела из-за его недостаточного кровоснабжения. Ранние осложнения после операции имеют вид скопления жидкости под кожной тканью, расхождение швов, некроза раны или кожи, кровотечения. В будущем может образоваться язва, которая нередко приводит к рецидиву пролежня.
Профилактика пролежней
Основное правило профилактики пролежней – правильный уход за больным. Необходимо обеспечить пациенту нормальное кровоснабжение всех участков кожи. Нельзя, чтобы больной долго лежал в одном положении, поэтому переворачивайте его каждые пару часов, даже невзирая на болезненность этого процесса. В ином случае, язвы будут появляться постоянно и усугубляться до такой степени, что повреждения дойдут до кости. Для принятия профилактических мер необходимо учитывать провоцирующие обстоятельства и факторы риска появления пролежней:
- недостаточную гигиену кожи больного;
- наличие на одежде или в постели складок, выступающих швов, пуговиц;
- энурез, недержание кала;
- аллергическая реакция у больного на средства ухода и лечения;
- активное потоотделение, диабет, ожирение;
- неправильное питание, недостаток жидкости в организме;
- болезнь Паркинсона;
- заболевания сосудисто-кровеносной системы или спинного мозга;
- курение или злоупотребление алкоголем;
- гиподинамия, переломы костей;
- анемия;
- наличие злокачественных опухолей;
- отеки, сухость кожи.
Профилактические меры для предупреждения появления пролежней должны проводиться с первого дня заболевания или помещения пациента в лежачее положение. Как показывает практика, если начался процесс образования язвы, предотвратить ее дальнейшее развитие практически невозможно, поэтому так важна профилактика. С каждой последующей стадией развития пролежней снижается вероятность быстрого лечения патологии. Профилактика включает следующие меры:
- Систематическое очищение кожи, бесконтактная сушка (без использования полотенец или салфеток) и обеззараживание при помощи антисептиков.
- Частая смена постельного белья больного, распрямление складок на одежде и кровати.
- Приобретение специального матраса (противопролежнего, пневматического, водного, вибрационного).
- Частая смена положения больного.
- Правильный рацион питания и соблюдение питьевого режима.
- Стимуляция мышечной активности пациента (электробелье, массаж).
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник


