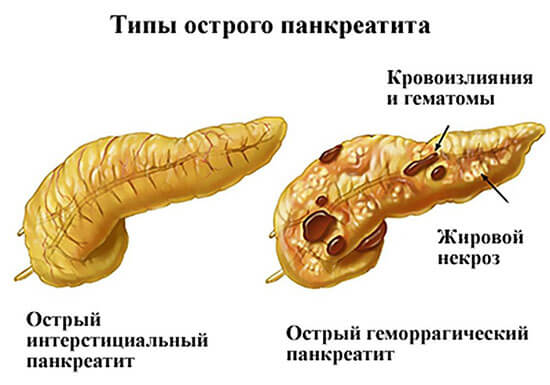
Пройдет ли сам приступ панкреатита
Для некоторых опытных людей известно как снять приступ панкреатита в домашних условиях, но таких немного. Часто болезнь развивается незаметно, человек не знает о том, что его поджелудочная железа находится под угрозой.
Еще 2-3 десятилетия назад болезнь считалась характерной только для людей, злоупотребляющих алкоголем. Уже доподлинно известно, что приступ острого панкреатита может возникнуть и у вполне социальных личностей. Хотя спиртные напитки по-прежнему остаются одной из причин формирования болезни.

Причины развития панкреатита
Острый приступ панкреатита может стать для человека полной неожиданностью. Еще вчера все было нормально, а сегодня самочувствие сильно ухудшилось. Это невозможно не заметить — панкреатита симптомы очень очевидны, особенно при острой стадии заболевания.
Для многих их повседневный образ жизни может быть вполне привычным, но незаметно наносить вред здоровью. Поджелудочная железа может воспалиться по таким причинам:
- Переедание.
- Травмы живота.
- Гормональные нарушения.
- Злоупотребление алкоголем.
- Сопутствующие заболевания.
- Постоянное состояние стресса.
- Неправильное питание в целом.
- Чрезмерное употребление сладкого.
- Генетическая предрасположенность.
- Беременность и послеродовой период.
Это наиболее частые причины, способные вызвать приступ панкреатита. Его признаки невозможно проигнорировать, а лечение в домашних условиях не может быть оказанным при остром течении болезни. Всего существует около 200 факторов, способных влиять на поджелудочную железу, но если не лечить заболевание, а только снимать боль, то вполне возможен летальный исход.

Беременным женщинам не стоит пренебрегать рекомендацией врачей по приему дополнительных ферментов поджелудочной железы. В ряде случаев это может предотвратить панкреатит и болевой приступ при этом заболевании.
При этом такая рекомендация подойдет не только будущим и состоявшимся мамам. Заместительная терапия нужна всем, у кого нарушена работа этого жизненно важного органа.
Симптоматика и диагностика панкреатита
Приступ поджелудочной железы может начаться внезапно или постепенно. Первичный острый панкреатит редко обходится без сильной боли, причем она не строго локализована, а может быть смещена в область лопатки, в центр живота или быть опоясывающей.
Это связано с местом воспалительного процесса в органе, оно может протекать в головке, теле или хвосте железы. При поражении всей поджелудочной железы характерна опоясывающая боль. Нетипичное смещение боли под лопатку иногда принимают за признаки остеохондроза, не зная, что нужно лечить поджелудочную железу. Такое может произойти, если был упущен первый случай воспаления органа, а при хроническом панкреатите возможно менее выраженное проявление других симптомов.

Хотя приступы при панкреатите и его симптомы при разных стадиях заболеваний преимущественно одни и те же. Первичный острый приступ и обострение панкреатита при хронической стадии болезни отличаются интенсивностью проявлений, в том числе и силой болевых ощущений.
Признаки при воспалении поджелудочной железы могут быть такими:
- Тошнота или рвота.
- Болевые ощущения.
- Зловонный стул, диарея.
- Повышение температуры.
- Снижение артериального давления.
Из-за падения давления во время приступа панкреатита часто болит не только живот и спина, но и голова. После периода тошноты может появиться рвота, но заболевание имеет особенность — опустошение желудка не приносит облегчения.

Окончательный диагноз ставится после медицинского обследования. Для подтверждения необходимо сдать анализ крови на ферменты, исследовать кал и сделать УЗИ поджелудочной железы. Часто это происходит после госпитализации пациента, а до этого точно неизвестно, насколько серьезно обстоят дела и какое требуется лечение.
Когда возникает приступ панкреатит — непонятно что делать, если не знать последовательность первой помощи. Ее достаточно легко оказать, но нельзя полностью заменить ей лечение.
Доврачебная помощь при панкреатите и последующее лечение
Сильная боль вынуждает узнавать, что делать при приступе панкреатита, как облегчить состояние пациента. Какие лекарства нужно пить, чем можно обезболить и стоит ли это делать до приезда медиков. Первая доврачебная помощь при приступе острого панкреатита заключается в облегчении самочувствия пациента.
Первое, что нужно сделать — это исключить любую пищу, человек может только пить. Это может быть вода или минералка, но не сок, чай, молоко или другие подобные напитки.

Обострившийся хронический панкреатит тоже требует соблюдения этой рекомендации — любая пища может стимулировать увеличения воспаление в поджелудочной железе. Это приведет не только к повышению температуры, но и усилить общую интоксикацию организма. Также возможно и увеличение болевого синдрома.
Снять болевой симптом, вызванный острой стадией заболевания очень просто — допустимо применение спазмолитиков и анальгетиков. Обезболивающий эффект препаратов может быстро снять боль, но не сам приступ поджелудочной железы и его симптомы, проявляющиеся тошнотой и нарушением пищеварения. Промывать желудок бесполезно — интоксикация идет через кишечник. Снимать тошноту медикаментозными препаратами нежелательно, это может оказать дополнительное поражающее действие на воспаленный орган. Нужно обратиться за медпомощью, а до их приезда снимать боль таблетками и холодной грелкой, расположенной слева в верхней части живота.

До приезда врачей важно не забывать пить в небольшом количестве воду или минералку. Она должна быть комнатной температуры, не стоит ее специально охлаждать. Принимать пищу позже разрешит врач, но начинаться она будет с соков, молока, постепенно возвращая нормальный рацион. Сначала нужно снять воспаление, нормализовать уровень ферментов и уменьшить отек железы — только после этого переходить на 4-5 разовое питание.
Популярные народные способы лечения панкреатита тоже могут оказать положительное воздействие на состояние поджелудочной железы, но их применение будет эффективным вне периода обострения. Диета и различные травяные настои способны помочь железе восстановиться в более короткие сроки, но желательно не заменять ими полностью лечение в период обострения. После купирования приступа такие средства будут актуальны для окончательного выздоровления.
Если не пускать здоровье на самотек и сразу же правильно снять приступ панкреатита, то последствия будут минимальны. Правило отказа пищи при этом заболевание — непоколебимо. Необходимо сделать небольшой перерыв, это позволит железе быстрее успокоиться и начать восстанавливаться. Самолечение нежелательно — болезнь может перейти в хроническую форму, а без своевременно принятых мер даже стоить человеку жизни.
Источник
Панкреатит вызывается саморазрушением тканей поджелудочной железы активированными ферментами. Активация ферментов, расщепляющих белки и жиры, происходит в ответ на воспалительные изменения тканей.
Панкреатические изменения в деятельности поджелудочной железы происходят как ответная реакция на энергичную деятельность ферментов. Чрезмерная деятельность ферментов развивается по причине ряда факторов:
Ткани поджелудочной железы
- Механическое разрушение. Заключается в закупорке протока и перекрытии оттока сока железы. Развивается из-за соседствующих заболеваний желчных ходов, отёков. Отдельно выделяют травмы.
- Нейроэндокринное нарушение. Общие нарушения гормональной функции организма – жировой обмен, углеводный. Причины: злоупотребление жирной пищей, алкоголь.
- Токсические и аллергические нарушения. Аллергические реакции на системные препараты, капельницы.
Независимо от фактора развития боли, часто панкреатический приступ вызывает совокупность факторов, небрежное отношение к здоровью.
Локальные изменения, приводящие к боли
Протоки железы закрываются, но выделение ферментов на принятую пищу не останавливается. Действующие вещества выбрасываются в ткань самой железы. Ферменты – высокоактивные белки. Молекула фермента, расщепляющего жир, способна расщепить 154 молекулы жира. Попадание небольшой части ферментов на ткань железы приводит к гибели клеток и тканей.
Возникает некроз – острый панкреатит. При некрозе выделяются ферменты самой ткани, усиливающие действие активных веществ, ухудшающие отток от пораженного места, увеличивая уязвимость сосудов. Цикл хронического панкреатита замыкается.
Хронический панкреатит
Болевой синдром при хроническом панкреатите
Ключевой процесс хронического панкреатита – замещение ткани железы соединительной тканью. Порой в соединительной ткани оседают соединения солей, чаще кальция, забивающие протоки железы (калькулезный панкреатит). Закрытые протоки продолжают функционировать, копят жидкость, образуя кисты. Когда возникает обострение панкреатита, появляются тупые боли в области под желудком, нарастающие после нарушения диеты. Чаще ощущения возникают после обильных застолий, неумеренного объёма съеденной пищи. Происходит подобное из-за расширения желудка, давящего на головку поджелудочной железы, вызывая спазм, приводящий к боли. Она возникает под желудком, по ощущениям, глубоко в животе. В зависимости от пищевых нарушений боли кратковременны либо становятся постоянными.
Боль распространяется на область левой грудины, затрагивая плечо, распространяется на спину. Если болезнь прогрессирует в головке железы – распространяется на область печени. Если патология затрагивает орган целиком – боль опоясывает.
Наблюдается усиление болевых ощущений в определённых положениях больного – лежа на спине. Становится слабее в сидячем положении. Инстинктивно больной прижимает ноги к груди в сидячем положении – при указанной позе боль слабеет.
По статистике, при хроническом панкреатите боль наблюдается у 9 из 10 пациентов, и лишь у 1 из 10 панкреатит не сопровождается болезненными ощущениями.
Приступы могут повторяться. Медиками создана шкала приступов:
- Тип А. Боли длятся до 10 суток, перемежаясь с долгими периодами без нее.
- Тип Б. Длительный периодов боли до 30-60 дней. Подобный тип чаще встречается при алкогольном панкреатите.
- Стойкая непрекращающаяся боль. Является показанием к оперативному вмешательству, применению наркотических обезболивающих средств.
Сколько длится приступ панкреатита
Ответ на вопрос, сколько длится приступ панкреатита, заложен в стадии панкреатита и аспектах развития. Нарушение оттока сока поджелудочной железы, увеличение давления в просвете двенадцатиперстной кишке приводят к забросу содержимого в проток железы. Проток не рассчитан на подобное, возникают мелкие разрывы, в которые попадают активные ферменты желчи из кишечника. Те активируют собственные ферменты поджелудочной железы. Запускается процесс воспаления и разрушения ткани поджелудочной.
Боль при хроническом панкреатите бывает разная. Тупая нечастая сопровождает пациентов, нарушающих диетпитание при заболевании.
Отличающийся тип боли – острая, с усилением, без спазма. Женщин чаще преследует давящая боль, после еды. Согласно статистике, у женщин панкреатит часто сочетается с болезнью желчных путей. Боль после приёма неправильной пищи проходит через 2-3 часа и возникает периодами при хроническом течении.
Лечение боли при панкреатите
Вопрос лечения болевого синдрома при хроническом воспалении железы сложен, приходится лечить боль и нарушение железы одновременно.
Золотая середина наблюдается, когда восстанавливают функции железы. Для органа создаются благоприятные условия с помощью строгой диеты и купирования боли. После исчезновения болевого синдрома снимают воспалительный процесс в железе и проводят лечение для восстановления функций.
Необходимо занять железу восстановлением оттока панкреатического сока, тогда боль утихает. Для указанных целей в условиях стационара используют ненаркотические анальгетики, спазмолитики. Хорошие результаты наблюдаются при применении средств блокировки холиновых рецепторов, используют блокаторы ганглиев.
При непроходящих болях нарастающего характера внутривенно вводятся анальгетики – новокаин, димедрол, папаверин, соединённые с физиологическим раствором, сульфатом магния и аскорбиновой кислотой.
В отдельных случаях врачи прибегают к использованию серьёзных анальгетиков – трамадол и прочие. Иногда описанную терапию замещают парацетамолом с нестероидными противовоспалительными препаратами. В крайних случаях, наркотические анальгетики дают больному дожить до операции.
В зависимости от стадии боль может протекать длительно, не затухая. При подобном течении панкреатита рекомендовано хирургическое лечение. Проводят операцию по удалению части железы либо протока.
Домашние способы снять боль
Избранные меры способны ненадолго усыпить боль, снять симптомы острого панкреатита. Условно меры называют «Холод, голод и покой»:
- Отказ от пищи. Минимальное время – на сутки. Мера обусловлена необходимостью ферментативной разгрузки железы.
- Холодный компресс либо бутыль с холодной водой на область пупка для ликвидации отёка.
- Водный режим. Увеличение жидкости до 2 и более литров тёплой воды.
- Ликвидация спазма. Приём спазмолитиков.
- Покой от нагрузок. Избегать физического и психологического стресса.
Перечисленные нехитрые действия облегчают и снимают болевой синдром. Важно помнить, умеренность в употреблении не рекомендованных при панкреатите продуктов будет только провоцировать боль. Принимать препараты для снятия боли положено после специфического назначения врача.
Источник
Воспаление поджелудочной железы – это, как правило, хроническое заболевание, которое имеет рецидивирующий характер течения. В настоящее время панкреатит принято считать мультифакториальным заболеванием: к его развитию приводят многие факторы, среди которых вредные привычки, алкоголизм, неправильное питание и др. Так или иначе, однажды возникнув, панкреатит не вылечится полностью. У подавляющего процента больных, перенесших воспаление поджелудочной железы, в будущем случается обострение заболевания.
Новое острое состояние возникает из-за погрешностей в диете или неправильного образа жизни. Заподозрить очередной приступ не сложно, достаточно знать основные симптомы и вовремя обратиться к лечащему врачу за помощью.
Почему возникает приступ панкреатита
Приступ панкреатита возникает при нарушении работы поджелудочной железы в условиях повышенной функциональной активности. В этих условиях создаются условия для выброса большого количества пищеварительных ферментов, что запускает повторную активацию воспаления в органе.
Причинами обострения хронического панкреатита выступают:
- Неправильное питание (приём большого количества жирной пищи, переедание, употребление острого, жареного, солёного, копчёного).
- Распитие спиртных напитков.
- Курение.
- Бесконтрольный приём медикаментозных препаратов.
- Присоединение вторичной инфекции.
- Заболевания соседних органов пищеварительной системы (печени, желчного пузыря, желудка).
- Беременность.
Важно! Наиболее частыми причинами развития приступов являются погрешности в диете (употребление острого, маринованного, копчёного) и употребление алкоголя.
Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Главные признаки наступающего приступа
Приступ развивается остро, больные могут чётко сказать время и день появления первых признаков и симптомов.

Болевой синдром
Начинается обострение с интенсивной тянущей боли в правом подреберье и эпигастрии, реже по всему животу. Болевой синдром возникают через 2-3 часа после употребления жирной, острой, жареной и другой «вредной» пищи или употребления спиртных напитков. Боли иррадиируют в поясницу, правую лопатку, нередко носят опоясывающий характер. Болевой симптом сопровождается слабостью, тошнотой и рвотой.
Важно! Рвота при воспалении поджелудочной железы не приносит облегчения, после неё болевой синдром сохраняется или даже усиливается. Отсутствие облегчения после рвоты – отличительный признак острой стадии хронического панкреатита.
Для облегчения болей пациент занимает вынужденное положение: больной лежит на боку с приведёнными к животу ногами или сидит, наклонившись вперёд, с опорой на колени.
Важно помнить, что при обычном приступе боли носят тянущий характер, больные достаточно легко переносят болевой синдром. Если боли нестерпимые, больной не может найти удобного положения, беспокойный — это говорит о деструкции поджелудочной железы и присоединении перитонита. Такого пациента необходимо немедленно госпитализировать в стационар для проведения неотложных мероприятий.
Повышение температуры
Подъем температуры тела – ещё один признак приступа панкреатита. При неосложнённом состоянии температура поднимается не выше 37,5-38С, сопровождается лёгким ознобом и слабостью в теле. При присоединении инфекционных осложнений больной лихорадит, не может подняться с постели, одновременно нарушаются функции внешнего дыхания (сильная одышка) и кровообращения (тахикардия, гипотония).
Диспепсические расстройства
Икота, жидкий, неустойчивый стул, отрыжка, жажда и сухость во рту сопровождают каждое обострение хронического воспаления поджелудочной железы. Язык у таких больных обложен густым белым налётом, зачастую у них снижается аппетит.
Симптомы интоксикации
При приступах панкреатита в кровь выбрасывается большое количество продуктов распада ткани и воспалительных цитокинов, что обуславливает развитие симптомов острой интоксикации. Кроме температуры, проявлениями интоксикационного синдрома служат:
- Слабость, вялость, апатия. Боли в мышцах и суставах, быстрая утомляемость.
- Снижение упругости кожи, сухость и бледность кожных покровов.
- Снижение массы тела.
- Гипотония (снижение артериального давления).
- Снижение аппетита.
Диагностика приступа панкреатита
Диагностика стадии состояния проводится в стационаре. После расспроса и сбора анамнеза пациенту назначаются дополнительные лабораторные анализы и инструментальные исследования.
При остром приступе в кровь выбрасывается большое количество фермента амилазы, что свидетельствует о серьёзном повреждении паренхимы поджелудочной железы. Кроме того, в биохимическом анализе крови повышаются уровни печёночных ферментов (АсАТ, АлАТ, щелочная фосфатаза), билирубина. При ультразвуковом обследовании в период обострения хронического панкреатита выявляется увеличение размеров поджелудочной железы, её набухание и отёк.

Первая помощь и облегчение состояния
Первая помощь при остром приступе оказывается уже на дому, медицинская специализированная помощь и последующее лечение проводится в стационаре после госпитализации больного.
Важно! Самостоятельное лечение в домашних условиях проводить не нужно и даже опасно. Сначала необходимо удостовериться в правильности диагноза и только потом назначать терапию.
На дому оказывается первая помощь, направленная на облегчение болей и улучшение оттока желчи и поджелудочного сока в полость кишечника. Для этого у больного хроническим панкреатитом в аптечке всегда должны лежать следующие препараты:
- Спазмолитики (Но-шпа, папаверин, дротаверин). Спазмолитики ослабляют тонус гладкой мускулатуры выводных протоков, что улучшает отток секрета.
- Анальгетики из группы нестероидных противовоспалительных препаратов (Анальгин, Найз, Кетонал). Анальгетические препараты для купирования приступа врачи рекомендуют принимать только при сильных симптомах. Лёгкие боли купировать препаратами не нужно, чтобы не «смазать» клиническую картину.

Облегчить боль помогут грелки со льдом, которые накладывают локально на болезненный участок не более, чем на 1-2 часа. Предварительно грелку необходимо обернуть хлопчатобумажным полотенцем или наволочкой.
Важно! Лечение в домашних условиях эффективно только в том случае, если пациент полностью исключил приёмы пищи. Голодать необходимо вплоть до поступления в стационар или приезда скорой помощи. Это создаёт функциональный покой поджелудочной железе и облегчает симптомы обострения.
Специализированная медицинская помощь
Дальнейшее лечение проводится в стационаре под контролем врача. Если диагноз подтверждается, то решается вопрос о дальнейшем ведении больного.
При неосложнённом приступе проводится консервативная терапия. Назначаются лекарственные средства, направленные на подавление воспалительных процессов. Немаловажную роль в консервативной терапии отводят лечебной диете и симптоматическим средствам (спазмолитикам, анальгетикам).
При осложнённом состоянии решается вопрос о хирургической операции. Осложнениями приступа панкреатита могут быть:
- Панкреонекроз (омертвение части органа).
- Абсцесс и забрюшинная флегмона.
- Киста поджелудочной железы.
- Перитонит.
- Рак поджелудочной железы.
Все эти осложнения, кроме рака, являются следствием присоединения вторичной инфекции. Первый признак тяжёлого осложнения – высокая лихорадка с потерей сознания и нестерпимыми болями в животе. Состояние требует безотложного медицинского вмешательства.
Каким должно быть питание при приступах панкреатита
Первый и второй день показан голод и постельный режим. В это время разрешается пить воду, предпочтение отдают щелочной минеральной воде (Ессентуки, Боржоми). После стихания основных симптомов больного переводят на лечебную диету №5, подразумевающую употребление кашицеобразной энергетически ценной пищи и нежирных бульонов.
Диета помогает избежать нового возникновения острых симптомов, способствует скорейшему восстановлению функций и работы органа. Диету (стол №5) рекомендуется соблюдать ещё не менее одного месяца после выписки, после чего переходят на диетическое питание с ограничением жирного, сладкого, острого, жареного, маринованного и копчёного.
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник